Ревматический энцефалит у детей








РЕВМАТИЧЕСКИЙ ЭНЦЕФАЛИТ: КЛИНИКА, ДИАГНОСТИКА, СОВРЕМЕННАЯ ФАРМАКОТЕРАПИЯ
Цель: Проанализировать современные методы диагностики и лечения в клинике ревматического энцефалита.
Результаты: Начало заболевания острое и сопровождается повышением температуры до 38–39 °С, головной болью, головокружением, рвотой или тошнотой, менингеальными явлениями. Симптомы очаговые: корковые, капсулярные, стволовые, гипоталамические или стриарные. Наблюдаются гиперкинезы: хореиформные, хореоатетозные, миоклонические, тики, торсионный спазм. Часто появляются иллюзии, галлюцинации, страх, ослабление внимания, бредовые состояния, расстройства настроения со склонностью к депрессии, плаксивостью и эмоциональной неустойчивостью. Нередко возникают нарушения сна, иногда эпилептические припадки, пароксизмальные состояния, глазодвигательные расстройства, парез взора вверх и др. Выражены вегетативные нарушения: мраморность кожи, потливость, цианоз и похолодание конечностей, стойкий красный дермографизм, тахикардия, рвота, одышка. Нередко имеются оболочечные симптомы. В цереброспинальной жидкости повышено давление, имеется лимфоцитарный плеоцитоз.[2]
Ревматический энцефалит у детей развивается после периода недомогания, во время которого преобладают общемозговые симптомы и проявления гиперкинеза; наблюдаются расстройство сознания, галлюцинации – слуховые, зрительные (перед глазами проходят тени, фигуры и др.), обонятельные, психосенсорные расстройства (предметы то приближаются, то удаляются, то увеличиваются, то уменьшаются, изменяется их форма, буквы наслаиваются одна на другую, строки делаются косыми и чтение затрудняется).[1]
Наблюдаются поражение сосудов мозга (фиброз и гиалиноз), повышение проницаемости сосудистых стенок, нарушение питания и некрозы мозговой ткани. В 70% случаев заинтересована стриарная система. Дети становятся капризными, раздражительными, жалуются на головную боль, боли в ногах, иногда наблюдается бессонница. Появляются излишняя жестикуляция и гримасы, дети усиленно размахивают руками при ходьбе, делают причудливые движения пальцами. Речь становится толчкообразной. Хореатические движения бывают беспорядочными, возникают то в руке, то в ноге, то в голове, то в туловище. Подергивания усиливаются при волнении и исчезают во сне. Наблюдаются частое мигание, затруднение глотания, жевания, походки.Хореоатетотический гиперкинез сочетается с застыванием голени в положении разгибания (симптом Гордона).
В вопросах диагностики придают значение клиническим, биохимическим, иммуногенетическим показателям, состоянию микроциркуляторного русла и электрофизиологическим показателям.
Из иммунологических показателей для выявления активности ревматизма особую роль занимает дифениламиновая проба, уровень сиаловой кислоты и кадмиевая проба. В качестве тестов применяют различные титры антистрептогиалуронидазы (АСГ), антистрептолизина-0 (АСЛ-0), антистрептокиназы (АСК), которые в активной фазе ревматизма в 60-70% случаев бывают повышены.
Сопоставление клинических признаков с показателями микроциркуляции в бульбарной конъюнктиве являются новым, сугубо объективным и перспективным направлением в ранней диагностике заболевания. Изменение микрососудов бульбарной конъюнктивы характеризуется воспалительными и дистрофическими нарушениями.
В активной фазе болезни отмечается выраженная извитость венул и артериол, причем степень сужения просвета артериол зависит от активности процесса.
В неактивной фазе болезни обнаруживаются изменения преимущественно в венозной системе, которые характеризуются извитостью, замедлением кровотока, агрегацией эритроцитов.
Таким образом, изменение микроциркуляторного русла конъюнктивы глаза, выявленные почти у всех больных, являются наиболее информативным, чем лабораторные исследования и эти данные являются объективными показателями ранних проявлений ревматического процесса.
На ЭЭГ в большинстве случаев (76%) устанавливается изменение биоэлектрической активности головного мозга, изменение основного альфа-ритма (нерегулярен, деформирован, иногда отсутствовал бета-ритм).
Основным принципом лечения ревматического энцефалита должно быть сочетание охранительного режима на фоне медикаментозного лечения (противоревматических средств со средствами, успокаивающими нервную систему). Постельный режим является первым и обязательным условием терапевтических мероприятий.
При выраженных гиперкинезах показаны бром и люминал. Детям до 12 лет можно давать 0,05 г люминала на ночь и по 0,01—0,02 г 2 раза днем, старшим — по 0,1 г на ночь и по 0,05 г днем. При бурных гиперкинезах, которые мешают уснуть и приводят к истощению, очень хороший и быстрый эффект дает назначение аминазина по 0,01—0,025 г 1—2 раза в день. Длительно давать аминазин не рекомендуется ввиду возможных побочных действий. Применяется лечение гормональными препаратами (кортизон, преднизолон).
При комплексном лечении больных ревматизмом детей гормоны рекомендуется применять в следующих суточных дозах:
преднизолон по 10—20 мг (2—4 таблетки);
триамсинолон по 8—16 мг;
кортизон по 75—100 мг;
дексаметазон по 1,5—3,75 мг
в зависимости от возраста. Курс лечения 30—35 дней. После 5—6 дней приема суточную дозу постепенно уменьшают и к концу лечения доводят до U— 1 /s первоначальной.
При ревматических поражениях нервной системы лучший результат дает преднизолон. По О. Д. Соколовой-Пономаревой, для детей раннего возраста суточная доза преднизолона 1 мг, 4—7 лет—10—15 мг, 9—10 лет — 15—20 мг, 11—14 лет — 15—25 мг. Курс лечения в среднем 4—6 недель. Первоначальную дозу назначают в течение 5—10 дней, а затем снижают ее через день на полтаблетки. При лечении гормонами в связи с нарушением водно-солевого и белкового - обмена рекомендуется диета, богатая белками и солями калия. К продуктам, богатым калием.[4]
Широко применяют различные противоревматические препараты: салицилаты, пирамидон, бутадион, антипирин, аспирин и др. Трудно отдать предпочтение какому-либо из этих препаратов. Надо руководствоваться необходимостью применения достаточных доз и проведения полного курса с учетом индивидуальной переносимости.
Показано назначение антигистаминных препаратов — димедрола, супрастина, а также рутина, оказывающих десенсибилизирующее влияние и уменьшающих повышенную проницаемость сосудов. Аскорбиновую кислоту по 1 г в день (0,35 г 2—3 раза в день) следует принимать длительно. Питание должно быть разнообразным и богатым витаминами. Количество углеводов рекомендуется ограничивать.
Помимо комплексности и этапности лечения, большое значение имеет профилактика ревматизма, которая проводится ревматологическими кабинетами детских поликлиник. Необходима диспансеризация всех больных ревматизмом, в том числе детей, перенесших малую хорею. По данным Л. С. Гиттик, профилактическое лечение ревматизма (бициллин, аспирин и др.) сокращает частоту рецидивов хореи с 36,7 до 11,5% и уменьшает формирование порока сердца с 57,1 до 20%. [3]
Вывод: Таким образом, установлено, что прогноз для жизни при ревматическом энцефалите относительно благоприятный, летальность невелика, однако, с целью профилактики обострения и рецидивов со стороны нервной системы, необходимо своевременно проводить больному курсы лечения у ревматолога, ЛОР-врача, что может значительно повысить качество жизни у больного ребенка, уменьшив проявления психоорганического синдрома. Необходимо постоянное динамическое наблюдение у невролога.
Литература:
5) Лурия А.Р. Высшие корковые функции человека – М.:Аккадемический проект, 2000г. – 512с.
6) Голубев В.Л., Вейн А.М.: Неврологические синдромы: Руководство для врачей. – МИА, 2002г. – 831с.
7) Swedo S.E., Leonard L.H., Garvey M., at al. Paediatric Autoimmune Neuropsychiatrik Disorders Associated With Streptococcal Infections: Clinical Descriptions of the First 50 Cases// American Journal of Psychiatry. -1998. – V.155. – P. 264-271
Встречается в 6-30 % случаев. Это проявление ревматического поражения мозга. Начинается обычно постепенно: ухудшается сон, самочувствие, ребенок раздражительный, плаксивый, рассеянный, снижается успеваемость в школе. Через 1-2 недели развиваются основные признаки хореи (пентада):
1. Гиперкинезы - непроизвольные, излишние движения отдельных групп мышц и частей тела, усиливающиеся под влиянием эмоций. Масса непроизвольных движений мешает ребенку ходить, лежать, принимать пищу, он не может сам себя обслуживать. Речь становится невнятной, меняется почерк. Во сне движения ослабевают.
2. Мышечная гипотония вплоть до дряблости мышц с имитацией параличей.
3. Нарушение координации движений.
4. Нарушение эмоциональной сферы.
5. Вегетативные нарушения (потливость ладоней, стоп).
Длительность заболевания от нескольких недель до 2-3 месяцев. Лабораторные данные не соответствуют клиническим (лабораторные показатели отстают). У 20-30 % детей с хореей отмечаются поражения сердца. В настоящее время малая хорея имеет атипичное, затяжное, рецидивирующее течение. Особенно в дошкольном возрасте с не резко выраженными клиническими признаками, астенизацией и вегетососудистой дистонией.
В настоящее время, в соответствии с рекомендациями ВОЗ, для постановки диагноза ОРЛ в качестве международных применяются критерии Джонсона, (Кисиль, Нестеров) пересмотренные АКА (Американской кардиологической ассоциацией) в 1992 г.
| Большие критерии | Малые критерии | Данные, подтверждающие предшествующую А-стрептококковую инфекцию |
| 1. Кардит | Клинические: Артралгии Лихорадка | Позитивная – А-стрептококковая культура, выделения из зева |
| 2.. Полиартрит | Лабораторные: Повышенные острофазовые реактанты: СОЭ; С – реактивный белок | Повышенные или повышающиеся титры проти- вострептококковых антител |
| 3. Хорея | Инструментальные: Изменения на ЭКГ, ФКГ, ЭХО | |
| 4. Кольцевидная эритема (4 -17%) | ||
| 6. Подкожные ревматические узелки (1-9%) |
Диагноз считается достоверным при наличии 2-х основных или 1 основного и 2-х дополнительных критериев + доказательства подтверждающие стрептококковую инфекцию (выделение антител (АСЛ-О, АСГ; АСК) в нарастающих титрах; выделение стрептококка группы А из зева).
Правильно поставленный диагноз должен отражать: степень активности патологического процесса, его локализацию, характер течения; степень сердечной недостаточности.
Лечение.Разработано Нестеровым. Лечение должно быть ранним, поэтапным, адекватным, комплексным длительным.
Этапы Цель:
1 .Стационар Снизить активность ревматического процесса
2.Местный санаторий Реабилитация
3.Поликлиника Предупреждение новых эпизодов ОРЛ
В стационаре.
1. Режимпервые 1 -2 недели больные со степенью активности находятся на строгом постельном режиме. В этот период показана дыхательная гимнастика. Затем 2-3 недели на полупостельном. Спустя 1 -1,5 месяца (с учетом результатов функциональных проб) детей переводят на щадящий режим с разрешением пользоваться столовой, туалетом.
2. Диета- ограничение жидкости и поваренной соли до 5-6 гр. в сутки, особенно при недостаточности кровообращения и отеках. Показан общий стол с 4-х разовым питанием; на фоне гормональной терапии в диете увеличивают количество продуктов, содержащих калий (картофель, капуста, изюм, чернослив, курага).
3. Препараты калияособенно при больших дозах преднизолона.
4. Витаминотерапия:В 1, В2, В6, В 15, А.
5. Антибиотики:
* бензилпенициллин в суточной дозе 400-600 тыс. ЕД у детей и 1,5-4 млн. ЕД у подростков и взрослых, в течение 10 дней;
* амоксициллин в суточной дозе 500-750 мг для детей от 5 до 12 лет; 1-1.5 г. для детей старше 12 лет и взрослых, в течение 10 дней;
* макролиды (азитромицин, сумамед) в течение 5-8 дней;
* цефалоспорины (цефалексин, цефаклор, цефиксим);
Далее парентерально вводят бициллин-5 1 раз в 30 дней в течение года.
6. Противовоспалительные нестероидные препараты:вольтарен, ибупрофен (слабее и лучше переносится).
7. Стероидные гормоны:преднизолон 0,4-0,5 мг/кг в сутки, при выраженной активности процесса 1-1,5 мг/кг; в течение 2 недель максимальная доза, затем она снижается на 50 % и сохраняется 1,5-2 месяца. Отмена постепенная (например, преднизолон уменьшают по 5 мг в неделю).
8. Симптоматическая:сердечные гликозиды (при сердечной недостаточности), мочегонные. Лечение в стационаре длится 6-8 недель.
В санатории- 8-12 недель - показана лечебная гимнастика, режим тренирующий, физиолечение, санация хронических очагов, противовоспалительные препараты в половинной дозе плюс бициллин.
В поликлинике.Диспансерное наблюдение ревматологом. Ребенку предоставляется дополнительный выходной день. Вторичная круглогодичная бициллинопрофилактика:
• ретарпен (доза как бициллин-1) - дошкольники - 600 тыс. ЕД 1 раз в 2 недели; школьники - 1млн. 200 тыс. ед 1 раз в месяц.;
• бициллин -5 - дошкольники - 750 тыс. ЕД 1 раз в 2 недели; школьники -1 млн. 500 тыс. ЕД 1 раз в месяц.
• экстенциллин – 2,5 млн. детям старшего школьного возраста, 1,2 млн. до 7-8 лет – 1 раз в месяц.
Продолжительность: если у больного не сформировался клапанный порок, то 3-5 лет (в зависимости от условий: плохие материально-бытовые условия, осложнения и пр.). Затем переходят на сезонную, если есть необходимость. Весной и осенью аспирин в суточной дозе 0,1 гр. на год жизни, в течение 1-1,5 месяцев. В сочетании с метаболическими препаратами.
Если клапанные пороки, то непрерывно круглогодично до достижении 21 года.
Текущая профилактика – предупреждение инфекционного эндокардита при наличии сформировавшегося порока сердца. Лица, которые ей подвергаются – дети, имеющие порок сердца. Антибиотики после малых хирургических операций (аденоэктомия, экскреция зуба). Плюс, если ребенок перенес тяжелое инфекционное заболевание – антибиотики для дополнительной защиты.
Диспансеризация.
В течение 1 года – ежемесячно ЛФК. Прививки не проводят.
На 2-ом году – наблюдение 1 раз в квартал. Прививки - если нет рецидивов, недостаточности кровообращения. Физкультура на 2-3 году индивидуально.
Ø Лечение острых стрептококковых заболеваний
Ø Ограничение контакта с заболеваниями.
Ø Диспансерное наблюдение в течение месяца (т.к. латентная фаза 2-3 недели).
Не нашли то, что искали? Воспользуйтесь поиском:
Основным принципом лечения малой хореи должно быть сочетание противоревматических средств со средствами, успокаивающими нервную систему. Постельный режим является обязательным условием и первым терапевтическим мероприятием при появлении начальных симптомов хореи. Всякие раздражения усиливают проявления болезни, и полный покой является столь же обязательным условием лечения, как и постельное содержание. При резко выраженных гиперкинезах необходимо предохранить больного от ушибов и повреждений. При назначении медикаментозного лечения следует руководствоваться выраженностью различных симптомов. Обязательно применение противоревматических средств. При выраженных гиперкинезах показаны бром и люминал. Детям до 12 лет можно давать 0,05 г люминала на ночь и по 0,01—0,02 г 2 раза днем, старшим — по 0,1 г на ночь и по 0,05 г днем. При бурных гиперкинезах, которые мешают уснуть и приводят к истощению, очень хороший и быстрый эффект дает назначение аминазина по 0,01—0,025 г 1—2 раза в день. Длительно давать аминазин не рекомендуется ввиду возможных побочных действий. Применяется лечение гормональными препаратами (кортизон,, преднизолон). Эффективность гормональной терапии расценивается авторами различно, но несомненно, что лечение хореи при такой терапии является более благоприятным и коротким, а изменения, вызываемые- ревматизмом в сердце и других органах, не только уменьшаются, но могут и исчезнуть.
При комплексном лечении больных ревматизмом детей гормоны рекомендуется применять в следующих суточных дозах: преднизолон по 10—20 мг (2—4 таблетки), триамсинолов по 8—16 мг, кортизон по 75—100 мг, дексаметазон по 1,5—3,75 мг в зависимости от возраста. Курс лечения 30—35 дней. После 5—6 дней приема суточную дозу постепенно уменьшают и к концу лечения доводят до U — 1 / s первоначальной.
По нашим наблюдениям, при ревматических поражениях нервной системы лучший результат дает преднизолон. По О. Д. Соколовой-Пономаревой, для детей раннего возраста суточная доза преднизолона 1 мг, 4—7 лет—10—15 мг, 9—10 лет — 15—20 мг, 11—14 лет — 15—25 мг. Курс лечения в среднем 4—6 недель. Первоначальную дозу назначают в течение 5—10 дней, а затем снижают ее через день на полтаблетки. При лечении гормонами в связи с нарушением водно-солевого и белкового- обмена рекомендуется диета, богатая белками и солями калия. К продуктам, богатым калием, относятся бананы, чернослив, яблоки, изюм, курага,, печеный картофель, гречневая и овсяная каши, кефир, творог и др.
Широко применяют различные противоревматические препараты: салицилаты, пирамидон, бутадион, антипирин, аспирин и др. Трудно отдать предпочтение какому-либо из этих препаратов. Надо руководствоваться необходимостью применения достаточных доз и проведения полного курса с учетом индивидуальной переносимости.
Показано назначение антигистаминных препаратов — димедрола, супрастина, а также рутина, оказывающих десенсибилизирующее влияние и уменьшающих повышенную проницаемость сосудов. Аскорбиновую кислоту по 1 г в день (0,35 г 2—3 раза в день) следует принимать длительно.
Применять лекарственные средства в инъекциях мы не рекомендуем. Теплые ванны, влажные укутывания оказывают общеуспокаивающее влияние. Их можно назначить при отсутствии противопоказаний со стороны соматического состояния больного.
Питание должно быть разнообразным и богатым витаминами. Количество углеводов рекомендуется ограничивать. Переключение больного на обычный режим должно быть постепенным. Желательно после выздоровления направить больного в санаторий или за город. Большое значение имеет санация миндалин, а при показаниях — их удаление.
Помимо комплексности и этапности лечения, большое значение имеет профилактика ревматизма, которая проводится ревматологическими кабинетами детских поликлиник. Необходима диспансеризация всех больных ревматизмом, в том числе детей, перенесших малую хорею. По данным Л . С. Гиттик, профилактическое лечение ревматизма (бициллин, аспирин и др.) сокращает частоту рецидивов хореи с 36,7 до 11,5% и уменьшает формирование порока сердца с 57,1 до 20%.
Содержание:

Ревматический энцефалит – заболевание инфекционной природы, при котором, кроме поражения суставов и сердца, появляются симптомы патологии центральной нервной системы. Чаще всего процесс затрагивает кору головного мозга, подкорковое пространство, оболочки и ствол.
При этом происходит заметное поражение сосудов, что выражается в форме эндартериита, панваскулита. Появляется воспалительный процесс, начинает изменяться глия, происходит развитие глиозных узелков.
Симптомы
Ревматический энцефалит начинается внезапно, с резкого повышения температуры тела, причём подняться она может до 39 градусов. У пациента присутствуют жалобы на головную боль, головокружение, рвоту, хотя иногда есть только тошнота. Из-за поражения головного мозга появляются значительные менингиальные явления.
Сильно выражена очаговая симптоматика. Это могут быть эпилептические припадки с галлюцинациями, тики, спазмы туловища. Часто, кроме галлюцинаций, наблюдается страх, ослабление внимания, бред, депрессии и расстройство настроения, плаксивость, неустойчивость эмоций.
Нередко кроме эпилептических припадков присутствуют нарушения сна, паркинсонизм, расстройство движения глаз, парез взора вверх, и некоторые другие проявления. В каждом конкретном случае симптомы будут строго индивидуальны.
Кроме нарушения функций ЦНС, есть и проявления со стороны вегетативной нервной системы. Это:
- Мраморный цвет кожи.
- Потливость.
- Цианоз конечностей.
- Похолодание пальцев.
- Тахикардия.
- Рвота.
- Одышка.
При исследовании цереброспинальной жидкости в ней оказывается повышенное давление.
Развитие болезни у детей
Чаще всего данная патология развивается у детей, и у них симптомы будут несколько другими. В первую очередь будут жалобы на общую слабость, головную боль, утомляемость, двоение в глазах, а также ощущение того, что перед глазами появляются круги, нити, полосы.
Может наблюдаться расстройство сознания, иногда появляются галлюцинации, причём как слуховые, так и зрительные. Присутствуют расстройства обоняния, психосенсорные нарушения, при котором предметы сначала кажутся близкими, а затем внезапно отдаляются.
Очень важно в этот момент поставить правильный диагноз, так как данные психические расстройства напоминают те же симптомы, что могут развиться при шизофрении.
Малая хорея
Ещё одним проявлением ревматического энцефалита является малая хорея. Проявляется она у девочек, которые переболели гриппом или ангиной осенью либо зимой. При этом диагностируются поражения сосудов мозга, некроз мозговых тканей, а также высокая проницаемость сосудов, что заканчивается отёком головного мозга.
Из симптомов – капризность, раздражительность, головная боль, боли в ногах, бессонница. Возникают неконтролируемые движения руками и ногами.
Диагностика
Для подтверждения диагноза требуется собрать тщательный анамнез. В первую очередь надо выяснить, не было ли у пациента инфекционных заболеваний некоторое время назад, а это может быть ангина, миокардит, полиартрит. При анализе крови отмечается повышенное количество лейкоцитов и высокий уровень СОЭ.
Лечение

Лечение всегда строго индивидуально. Зависит оно от многих факторов, в том числе и от возраста пациента, а также от того, какое заболевание стало провоцирующим. Также особое внимание уделяется тяжести заболевания.
Если в этом есть необходимость – назначаются противовоспалительные и противовирусные препараты, а также антибиотики.
В самых тяжёлых случаях вместе с вышеописанными препаратами назначаются кортикостероиды, и чаще всего это будет преднизолон — дозы также подбираются строго индивидуально. Такое лечение проводится на протяжении недели, после чего дозировку постепенно снижают.
Обязательно проводится приём витаминов. Это могут быть витамины группы В, витамины А и С. Принимать их следует курсами, и только по рекомендации врача.
Лечение может затянуться на несколько месяцев, но если заболевание было выявлено своевременно и лечение проведено правильно, то прогноз обычно благоприятный.
После выздоровления требуется постоянный контроль.
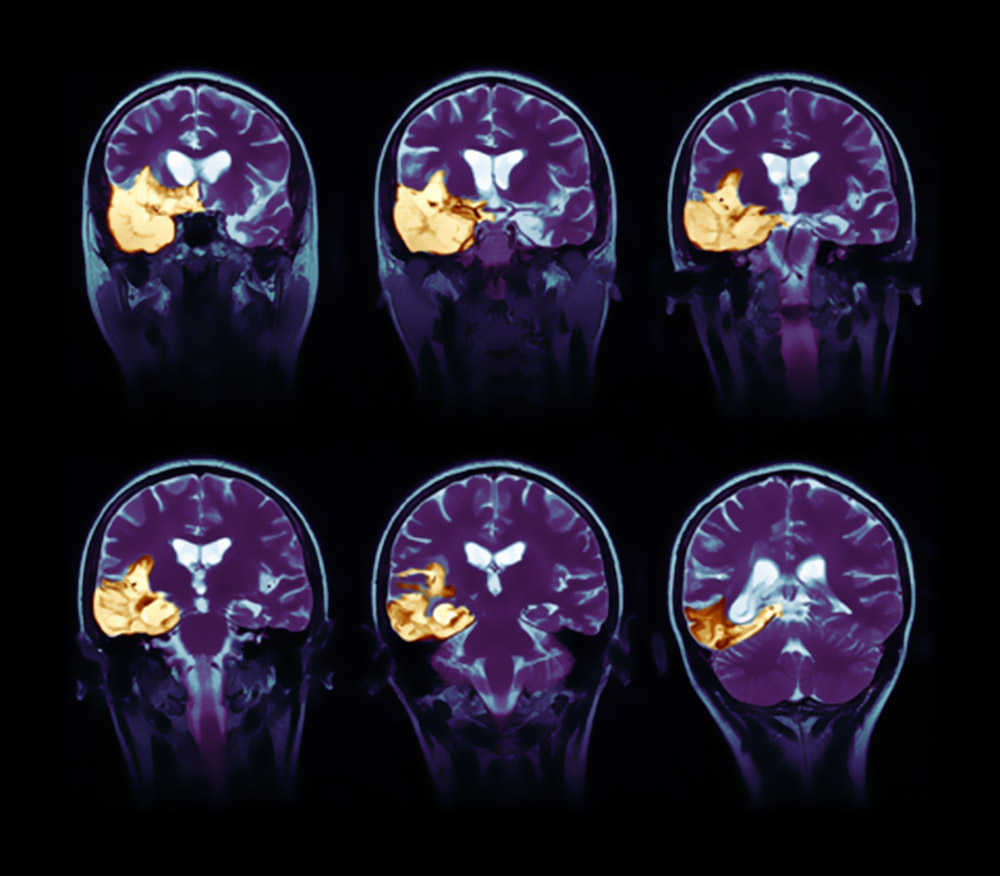
Энцефалиты – воспалительные заболевания центральной нервной системы. Это достаточно объемная группа заболеваний, которые характеризуются поражением болезнетворными бактериями и вирусами вещества головного или спинного мозга. Поражения могут носить диффузный или очаговый характер, но в любом случае эта патология не только сложная с тяжелым течением, но и опасная для жизни больного.
Наиболее известный среди населения клещевой энцефалит – его разносчиками являются клещи, которые впиваются в кожу человека и своей слюной инфицируют организм. Но в медицине различают еще несколько видов энцефалитов, которые имеют свои особенности и диагностируется не намного реже клещевого.
Гриппозный энцефалит
Это вторичное заболевание, которое возникает как следствие перенесенного гриппа. Энцефалит такого типа является негнойным и не может считаться безусловным осложнением вирусного заболевания.
Клиническая картина рассматриваемого вирусного заболевания достаточно выражена – патология всегда начинается остро и характеризуется резким повышением температуры до критических показателей, тошнотой и рвотой, судорогами. Нарушение сознания – вариативный симптом: оно может оставаться ясным, а может носить и форму психоза. Нередко при развитии гриппозного энцефалита появляются и симптомы менингита – например, напряженность (ригидность) затылочных мышц.

При проведении диагностики забирается спинномозговая жидкость – ее исследуют в лабораторных условиях. Отличительная особенность гриппозного энцефалита – ликвор (спинномозговая жидкость) прозрачная, не имеет каких-либо примесей, а биологический состав остается неизменным.
При развитии гриппозного энцефалита могут появиться параличи, тремор конечностей, дизартрия. Это местные очаговые симптомы, свидетельствующие о тяжелом поражении центральной нервной системы.
Терапия, направленная на лечение энцефалита, проводится только в лечебном учреждении и под постоянным контролем медицинских работников. Обязательно назначаются антибактериальные препараты (антибиотики), иммуномодуляторы, противосудорожные средства.
Очень важно во время лечения рассматриваемого вида энцефалита проводить так называемую отвлекающую терапию – больному ставят пиявки (гирудотерапия), горчичники.
Длительность лечения зависит от степени тяжести заболевания, но как правило острые симптомы исчезают через 7-10 дней. После прохождения основного курса лечения начинается реабилитационный период – здесь можно использовать санаторно-курортное лечение, средства из категории народная медицина, посещать физиопроцедурный кабинет.
Больные с имеющимся в анамнезе гриппозным энцефалитом обязательно должны наблюдаться у врача – последствия этого вирусного заболевания могут проявиться через несколько месяцев и даже дней и чаще всего связаны с нарушением работы центральной нервной системы.
Ревматический энцефалит
Этот вид рассматриваемого заболевания относится к группе инфекционно-аллергических. Поражаются в первую очередь сердце, суставы и центральная нервная система. Постепенно, по мере развития болезни, происходят патологические поражения коры головного мозга.
Чаще всего ревматический энцефалит диагностируется в детском возрасте (категория школьники) после перенесенной ангины.
После лечения ангины и исчезновения всех признаков этого инфекционного заболевания (через 3-5 дней) внезапно снова повышается температура тела, появляются достаточно интенсивные головные боли и мышечная слабость. Отмечается тошнота и рвота без видимых причин, головокружения. По мере развития болезни появляются гиперкинезы – мышцы лица и верхних конечностей словно застывают в каком-то одном положении, принося больному сильные болезненные ощущения и неудобства.
Диагностические мероприятия сводятся к осмотру пациента и опросу его на предмет наличия в недавнем прошлом ангины. Никаких специфических процедур для диагностики ревматического энцефалита проводить не нужно.
Именно для ревматического типа энцефалита характерно индивидуальное назначение медикаментозной терапии. Чаще всего пациенты проходят курс лечения антибактериальными препаратами, кортикостероидами, нестероидными противовоспалительными средствами. Лечение будет длительным, нужен постоянный контроль со стороны медицинских работников, очень хороший эффект дает курортное лечение, грязелечение и посещение водолечебниц.
Эпидемический энцефалит
Этот тип энцефалита отлично знаком медикам – еще в 20-х годах прошлого столетия болезнь унесла жизни более миллиона человек. Но этиология эпидемического энцефалита до сих пор не выяснена – скорее всего, возбудителем является нетипичный вирус.
Начало заболевания постепенное и люди просто не обращают внимания на признаки развивающегося эпидемического энцефалита:
- повышение температуры до 38-39 градусов;
- озноб;
- повышенная сонливость;
- утомляемость;
- отсутствие аппетита;
- головные боли.

Сонливость очень интенсивная и может длиться от нескольких дней до нескольких недель. Очень часто больные впадают в летаргический сон. Если же этого не произошло, то у больных отмечаются нарушения зрения, страдает вещество головного мозга и его кора:
- снижается память;
- появляются признаки умственных нарушений;
- развиваются парезы и параличи.
Лечится эпидемический энцефалит только в лечебном учреждении. Врачи должны проводить симптоматическую и специфическую терапию. Чаще всего больному вводятся иммуноглобулины и сыворотки.
Прогноз заболевания вариативный, но чаще всего больной умирает – слишком часто пациент поступает на лечение в тяжелой стадии развития патологии.
Японский энцефалит

Этот тип энцефалита особенно распространен в странах Азии. Заражение происходит после укуса комара, который до этого напитался кровью больных животных. Вообще, японский энцефалит диагностируется очень редко, эпидемий никогда не было.
Для начала заболевания характерны повышенная температура тела, головные боли и озноб. Именно по причине таких нетипичных симптомов больные обращаются за помощью к специалистам слишком поздно. Дальнейшее развитие японского энцефалита сопровождается судорожным синдромом, парезом мышц и спутанностью сознания.
Какого-то специфического лечения рассматриваемого заболевания не существует. Больной помещается в лечебное учреждение, ему проводится симптоматическая терапия, при необходимости проводят реанимационные мероприятия.
Так как рассматриваемый тип заболевания поражает кору головного мозга и вещество спинного мозга, чаще всего больной становится инвалидом. При отсутствии какого-либо лечения прогноз крайне неблагоприятный – пациент умирает.
Важно: предотвратить заражение японским энцефалитом можно вакцинацией – ее нужно проходить перед поездкой в азиатские страны.
Общие сведения об энцефалитах
Энцефалиты могут протекать молниеносно, абортивно и бессимптомно. Самая опасная форма рассматриваемого заболевания – молниеносная: симптомы развиваются стремительно, больные жалуются на сильную головную боль и высокую температуру, а максимум через пару дней может наступить кома и смерть из-за сердечной недостаточности.
Если энцефалит протекает в абортивной форме, то симптомы будут полностью идентичны признакам острых респираторных заболеваний. Но если в течение недели симптомы не исчезают и состояние больного не улучшается, то нужно обратиться к специалистам для полного обследования – воспалительный процесс в веществе головного и спинного мозга может быть обнаружен на компьютерной томографии.
Бессимптомная форма энцефалита также достаточно опасна – больной отмечает лишь слабые головные боли, легко снимаемые анальгетиками. Последствия такой формы заболевания тяжелые – у человека развиваются психические расстройства.

Важно: энцефалит – опасное заболевание, которое не может быть вылечен исключительно методами народной медицины. Но если больной получил назначения у врача и динамика заболевания положительная, то можно использовать народные средства для поддержания организма, укрепления иммунитета и снижения интенсивности болевых синдромов.
Лекарственные средства из категории народная медицина при энцефалите:
- Плакун-трава (дербенник). Из этой травы готовят настой: 20 г измельченного сырья залить 300 мл воды и проварить при кипении 10 минут. Затем настоять отвар в течение 8 часов и принимать по 50 мл трижды в сутки на протяжении всего периода лечения и реабилитации. Можно использовать для снятия головной боли и раздражительности спиртовую настойку из плакун-травы: 50 г сырья заливают 500 мл спирта и настаивают 12 дней. Принимают настойку по 30 капель трижды в день перед едой.
- Валериана. Достаточно приготовить отвар из корней валерианы, чтобы избавиться от сильных головных болей при энцефалите. Нужно взять 10 г измельченных корневищ лекарственного растения и залить стаканом крутого кипятка, настоять 10-15 минут. Принимать полученный чай из валерианы нужно по 30 мл дважды в день.
- Кровохлебка. Странный, но вполне действенный способ использования травы кровохлебки при энцефалите любого вида – втирание в кожу головы концентрата корня растения (экстракт можно приобрести в аптеках). На фоне втираний можно и нужно принимать настойку пиона уклоняющегося (реализуется в аптеках) по 20 капель два раза в сутки.
- Портулак. Нужно взять столовую ложку измельченной травы портулака и залить двумя стаканами крутого кипятка. Настаивается средство не менее 2 часов, а принимается по столовой ложке перед каждым приемом пищи.
Обратите внимание: очень важно согласовать прием перечисленных средств с лечащим врачом – возможно, у больного проявится аллергия на какое-либо растение.
Больной с диагностированным энцефалитом должен находиться в затемненной комнате, не допускается в помещении громких звуков. При развивающемся энцефалите могут появиться дезориентация во времени и кратковременные провалы памяти – нужно повесить в комнате календарь, регулярно объяснять больному, что с ним произошло.
Осложнения энцефалита
Последствия перенесенного энцефалита очень тяжелые – воспалительный процесс касается центральной нервной системы, что может привести к инвалидизации больного. Наиболее часто диагностируемыми последствиями перенесенного энцефалита признаны:
- Продолжительные головные боли и головокружения – в особо тяжелых случаях человек теряет возможность трудиться, вынужден постоянно принимать обезболивающие препараты.
- Нарушение слуха/речи/зрения – нередко пациент с энцефалитом в анамнезе становится полностью глухим и слепым. Речь чаще всего становится невнятной, а восстановление практически невозможно.
- Значительное ослабление памяти – это последствие напоминает склероз: больной отлично помнит, что происходило несколько лет назад и в его детстве/юности, но не может вспомнить, что он делал день-два назад.
- Недержание мочи и кала – является следствием парезов и параличей. Это осложнение не поддается лечению, для человека здравомыслящего такое последствие очень тяжелое, делает его жизнь затворнической.
- Умственная отсталость – чаще наблюдается при энцефалите у детей, процесс является необратимым.
- Изменение личности – у больного появляются галлюцинации, бред и другие психические расстройства.
Энцефалит таит в себе опасность по отношению к полноценной жизни больного, он может стать причиной не только инвалидизации, но и смерти пациента.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
23,911 просмотров всего, 2 просмотров сегодня
Читайте также:


