Ретроградный путь проникновения инфекции
Воспалительный процесс в пульпе возникает в ответ на раздражители, которые влияют на пульпу.
Превалирующими этиологическими факторами обычно являются микроорганизмы, продукты их жизнедеятельности - токсины, распад органического вещества дентина, химические, токсические вещества экзогенного происхождения (кислоты, щелочи), температурные, механические, физические и другие раздражители.
Микроорганизмы. Превалирующей причиной по частоте возникновения пульпита являются микроорганизмы. Они могут проникать из нелеченой кариозной полости и при негерметическом прилегании пломбы к твердым тканям зуба, через пародонтальные карманы, а также гематогенным путем (рис. 5).
Пульпиту свойственна полиморфная микробная флора с преобладанием ассоциаций стрептококков и других гноетворных кокков, гнилостных микробов, грамположительных палочек, фузоспирохетной флоры и грибов. Наиболее часто представлены ассоциации стрептококков и лактобактерий, реже - стафилококки. Обычно стафилококки, стрептококки воспаленной пульпы - это микроорганизмы повышенной вирулентности со значительными сенсибилизирующими свойствами.
Как осложнение кариеса пульпит всегда развивается в форме гиперергического воспаления на фоне предыдущей сенсибилизации пульпы продуктами распада органического вещества дентина и эндотоксинами микроорганизмов кариозного очага.
Инфекция может проникнуть в пульпу также по артериям, которые входят в корневой канал. Гематогенное инфицирование пульпы может возникнуть при гриппе, осложненном капилляротоксикозом, остеомиелите и др. Воспаление пульпы может развиться в интактных зубах в связи с проникновением микроорганизмов из близлежащих инфекционных очагов, ретроградно через одно из верхушечных отверстий.
Рис. 5. Пути поступления инфекции в пульпу зуба.
1 - кариесогенный путь; 2 - пародонтальный путь; 3 - гематогенный (или лимфогенный)путь
По дополнительным канальцам корня зуба инфекция проникает в пульпу из пародонтального кармана, особенно при обострившемся течении генерализованного пародонтита после глубокого кюретажа или других хирургических вмешательств.
Травматические факторы. К возникновению пульпита приводят различные травматические ситуации. Одни из них возникают по вине пациента:
бытовая, огнестрельная, транспортная и другие травмы. Наиболее типичен при таких видах травмы частичный или полный отлом коронки, перелом корня, вывих или подвывих зуба.
Иногда травма возникает по вине врача - случайная перфорация полости зуба и обнажение пульпы во время препарирования кариозной полости при остром кариесе.
Препарирование интактного зуба под коронку - сильный раздражитель для пульпы. Даже при осторожной и щадящей обработке зуба под анестезией и с охлаждением его тканей возможно воспаление пульпы, наиболее часто это встречается у пациентов старше 35 лет. Снижение функциональных свойств пульпы создает условия для ускоренного развития ее воспаления в связи с суммарным действием местных факторов (высокая температура, вибрация зуба, частичное или полное отсутствие эмалевого покрытия и др.). При этом, кроме реакции сосудов, повреждаются одонтобласты, наблюдается втягивание их ядер в дентинные трубочки (рис. 6).
Рис. 6, Втягивание ядер одонто-бластов в дентинные трубочки.
Микрофотограмма. Окраска гематоксилином и эозином. У в.: об. 9, ок. 10
Опасность пульпита возникает при обнажении цемента интактного зуба. Острый пульпит, как мы уже упоминали, может возникнуть как осложнение при генерализованном пародонтите вследствие глубокого кюретажа, гингивотомии, гингивэктомии, пластической операции на пародонте.
Химические факторы. Пульпит может развиться при лечении кариеса. Так, при медикаментозной обработке кариозной полости зуба после препарирования применение спирта и эфира может вызвать различные гиперергические реакции пульпы. Возможно воспаление пульпы при неправильном наложении постоянной пломбы из пломбировочных материалов, которые требуют обязательного наложения прокладки. Технический прогресс характеризуется появлением новых видов пломбировочных и реставрационных материалов, это требует повышенного внимания к технике их применения и использования на практике лишь после сертификации. Воспалительные реакции в пульпе, возникающие в случаях ошибок врача, связаны с диффузией из пломбировочного материала свободной ортофосфорной кислоты или мономера в пульпу.
Степень и выраженность воспалительных и деструктивных изменений в пульпе зуба зависит от дозы токсических веществ и растворимости их в биологической среде.
Глубокие изменения в пульпе наблюдаются вследствие наложения паст из сильнодействующих анестетиков на дно кариозной полости при глубоком кариесе с целью местного обезболивания.
Раздражающее влияние на пульпу имеют композиты, которые применяются без достаточной изоляции, при протравливании тканей зуба и из-за отсутствия охлаждения при препарировании кариозных полостей (рис. 7).
Рис. 7. Некроз рога пульпы при пломбировании кариозной полости композитом (Concise).
Микрофотограмма.Окраска гематоксилином и эозином. Ун.: об. 9, ок. 10
Пульпит может развиться при введении в пародонтальный карман сильнодействующих лекарственных веществ, оказывающих токсическое влияние, проникая в пульпу через цемент корня зуба или одно из его верхушечных отверстий.
Температурное влияние. Высокая температура при препарировании зубов под коронку или препарирование кариозной полости при работе бора без перерывов и периодического охлаждения способствует развитию пульпита. При температуре выше 50 °С ткань пульпы может погибнуть вследствие ее коагуляции Повышение температуры может быть также следствием неправильного использования некоторых полимеризующихся пломбировочных материалов. К температурным раздражителям можно отнести холодный или горячий воздух, которым пользуются для высушивания кариозной полости. Наложение при кариесе без прокладки больших металлических пломб, которым свойственна проводимость холодного и горячего, может содействовать развитию пульпита, особенно его хронической формы.
Необратимые изменения в структуре тканевых элементов пульпы могут возникать при использовании ультразвука высокой интенсивности.
К числу этиологических факторов можно отнести нарушения обмена веществ в пульпе, что приводит к появлению дентиклей и петрификатов. Медленно откладываясь в ткани пульпы, эти образования могут раздражать нервные окончания пульпы, а также сдавливать сосуды, нарушая микроциркуляцию пульпы и вызывая ее отек.
Не нашли то, что искали? Воспользуйтесь поиском:
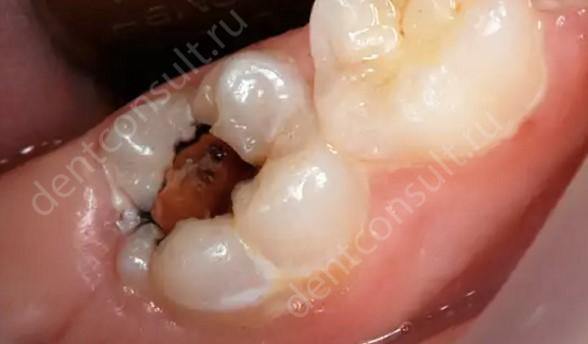

Одной из редких форм является ретроградный пульпит, который получил свое название из-за того, что в пульпу попадает инфекция. Нерв зуба может инфицироваться несколькими путями и одним из таких вариантов становится зубодесневой карман.
Пульпит и пародонтит: где связь?
При наличии пародонтита или острого воспалительного процесса на деснах связки вокруг всего корня зуба разрушаются, из-за чего появляются все условия для того, чтобы инфекция прошла через пародонтальные карманы прямо к верхушке зубного корня. В ней присутствует микроотверстие, через которое происходит инфицирование нерва и начинается воспалительный процесс. 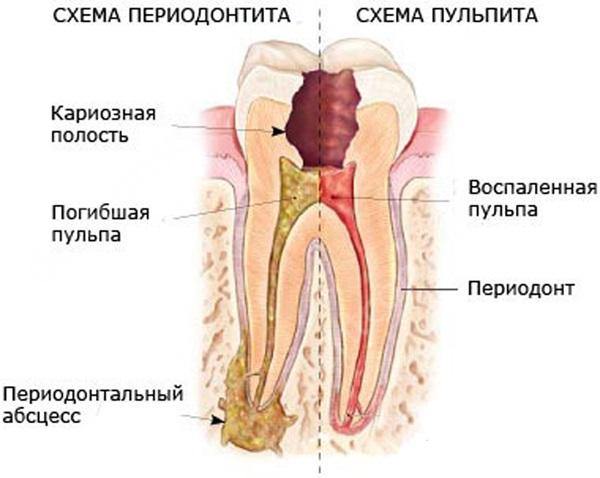
Микрофлора, которая вызывает воспалительный процесс на деснах довольно агрессивная. Поэтому разрушается костная ткань. Это становится причиной того, что костный карман расширяется, а поэтому вредоносные бактерии легко попадают в отверстие в верхушке зубного корня.
На заметку! Нередко такая стадия пульпита может не сопровождаться явными симптомами. Пациент скорее всего будет лечить исключительно воспаление десен, не задумываясь, что, возможно, произошло инфицирование нерва зуба.
Методы диагностики
Это редко встречающаяся форма, поэтому проводить ее диагностику довольно сложно. Но определить воспаленный нерв можно при помощи рентгена. Снимок способен показать состояние костной ткани вокруг зуба, связок, которые удерживают его в лунке, а также каковы масштабы разрушения зубного нерва.
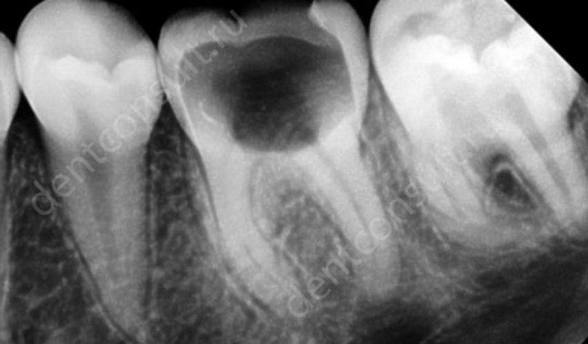
На фото показан пульпит
Формы и симптомы заболевания
Ретроградный пульпит, как и классический, может протекать в двух формах – острой и хронической.
Но отличие данного вида в том, что его развитие происходит без сопутствующего кариеса. Инфекция чаще всего попадает через верхушку не только из-за пародонтита, но и из-за таких болезней, как остеомиелит, сепсис, гайморит и другие. Хроническая форма заболевания может протекать без явных симптомов. Но в случае, если болезнь запущена, симптомы могут напоминать гнойный пульпит.
Осложнения и лечения пульпита
Нерадостные последствия ожидают вас при запущенных формах ретроградного пульпита. Если долго не обращать внимания на болезнь и не вылечить ее должным образом, заболевание может приобрести гнойный характер. При этом пациенты чувствуют сильную зубную боль, которую невозможно терпеть.
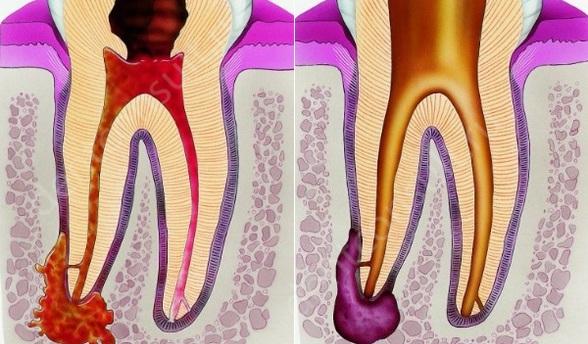
Периодонтит, как осложнение пульпита Если воспаленный нерв грамотно и профессионально не удалить, то инфекция может распространиться и за пределы пульпы, разрушив околозубные связки и перейти в периодонтит (не стоит путать с пародонтитом). В таких случаях можно остаться без зуба. В самых же худших случаях проблема может стать причиной того, что инфекция распространиться по всему организму, при этом повлияв на его общее состояние.
Лечение пульпита
Если говорить о пульпите, вызванном заболеванием десен, то здесь ни о каких обезболивающих не может идти речи. Как только появляются первые симптомы, необходимо сразу обратиться к врачу. При лечении часто используются консервативные методы, когда процесс развития пульпита только на начальной стадии, но при этом в организме не должно быть общесоматические заболевания.
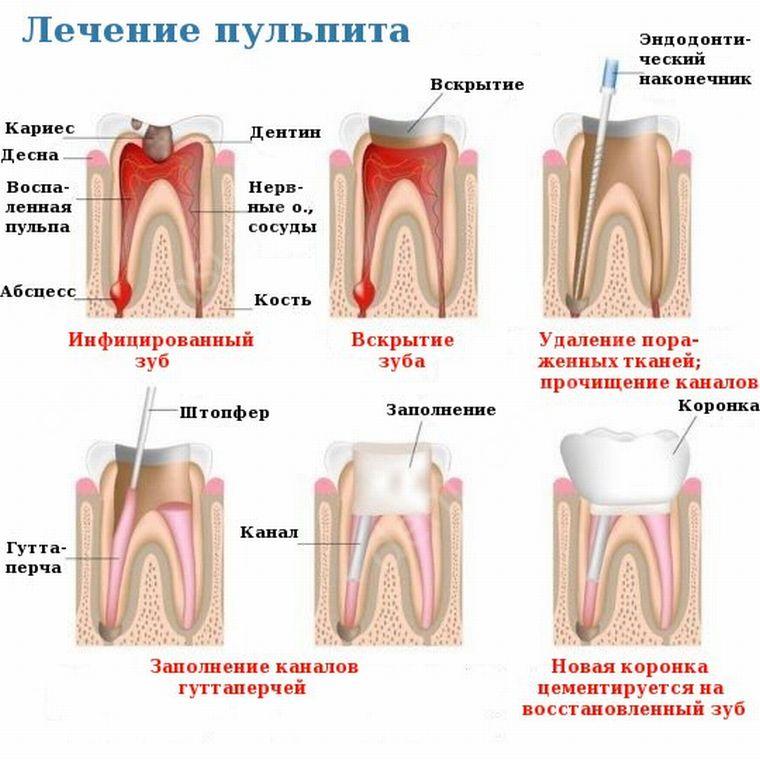
Фото: Лечение пульпита
При запущенной стадии нерв удаляется. Одновременно обязательно очищаются десневые карманы, в которых скапливается большое количество бактерий и налета. То есть проводится лечение пародонтита.
Стоит помнить, что ретроградный пульпит является одной из редких форм данного заболевания. Чтобы его избежать нужно следить за состоянием зубов и десен, а при первых нарушениях обращаться к врачу. Считается, что данная форма достаточно сложная, а поэтому доктора используют самые современные методы диагностики и лечения заболевания.

Клиническая картина
Заболевание возникает при проникновении инфекции в полость зуба через верхушечное отверстие (т. е. ретроградно).
Это возможно при проникновении инфекции:
- по артериолам — гематогенное инфицирование пульпы может возникнуть при инфекционном заболевании (грипп, краснуха), осложненном капилляротоксикозом;
- при проникновении микроорганизмов из ближайших инфекционных очагов — per continuitatem (по гаверсовым и фолькмановским каналам), при гайморите;
- через пародонтальный карман
Жалобы
- Острая самопроизвольная боль;
- Приступообразный характер боли (приступ длительный, интермиссии короткие);
- Усиливается в ночное время;
- Усиливается от всех видов раздражителей, долго не проходит после устранения раздражителя;
- Иррадиирует по ходу ветвей тройничного нерва
Объективно:
• Зуб, может быть, интактный или ранее пломбирован (лечен по поводу неосложненного кариеса);
• Возможен пародонтальный карман.
Перкуссия безболезненна, но может быть болезненна вертикальная.
Термодиагностика - боль долго не проходит после устранения раздражителя, переходит в приступ, при формировании абсцесса холод успокаивает боль.
На рентгенограмме изменений в периапикальных тканях нет, снижение высоты межальвеолярных перегородок с образованием кармана.
Дифференциальная диагностика ретроградного пульпита
Ретроградный пульпит необходимо дифференцировать с:
1. острым очаговым пульпитом;
2. острым верхушечным периодонтитом;
3. обострением хронического верхушечного периодонтита;
4. невралгией тройничного нерва;
6. обострением хронического фиброзного пульпита;
8. обострением хронического генерализованного или локализованного пародонтита.
Дифференциальная диагностика ретроградного пульпита на фоне хронического генерализованного или локализованного пародонтита с обострением хронического генерализованного или локализованного пародонтита
1. острая самопроизвольная боль;
2. зуб может быть интактный;
3. зондирование — пародонтальный карман;
4. рентгенография — деструкция межальвеолярной перегородки с образованием кармана.
1. Жалобы при ретроградном пульпите на фоне хронического генерализованного или локализованного пародонтита - острая самопроизвольная, приступообразная боль, усиливающаяся в ночное время и от температурных раздражителей, не проходящая сразу после удаления раздражителя, приступ боли длительный, интермиссии короткие, боль иррадиирует. Может быть болезненность при накусывании на зуб. Жалобы при обострении хронического генерализованного или локализованного пародонтита - острая самопроизвольная ноющая боль постоянного характера. Боль локализованная, усиливается при попадании пищевого комка на десну и от температурных раздражителей;
2. Объективно при осмотре лица: при ретроградном пульпите припухлости мягких тканей нет, при обострении хронического генерализованного или локализованного пародонтита может быть.
3. Состояние слизистой оболочки десны при ретроградном пульпите - маргинальная часть десны цианотична и при зондировании определяется глубокий пародонтальный карман, при обострении хронического генерализованного или локализованного пародонтита - отек, гиперемия маргинальной части десны, при зондировании определяется глубокий пародонтальный карман с отделяемым
4. Пальпация при ретроградном пульпите безболезненна, при обострении хронического генерализованного или локализованного пародонтита регионарные лимфатические узлы не спаяны с тканями, могут быть увеличены, болезненны, пальпация в области маргинальной десны болезненна, может выделяться экссудат.
5. Зондирование при ретроградном пульпите зависит от состояния твердых тканей зуба (от наличия и глубины кариозной полости). Зуб чаще интактный или пломба (лечен по поводу неосложненного кариеса). При обострении хронического генерализованного или локализованного пародонтита зависит от состояния твердых тканей зуба (от наличия и глубины кариозной полости). Зуб может быть интактный или пломба. Если зуб ранее не был лечен по поводу осложненного кариеса, то зондирование шейки зуба может быть болезненно.
6. Перкуссия при ретроградном пульпите может быть болезненна вертикальная, при обострении хронического генерализованного или локализованного пародонтита горизонтальная перкуссия. болезненна
7. Термодиагностика при ретроградном пульпите - боль, переходящая в приступ, при обострении хронического генерализованного или локализованного пародонтита болезненна, быстро проходит после устранения раздражителя, если зуб интактный. Безболезненна, если зуб ранее лечен по поводу осложненного кариеса.
8. ЭОД при ретроградном пульпите 30-45 мкА, при обострении хронического генерализованного или локализованного пародонтита зависит от состояния пульпы.
Ретроградный пульпит — крайне редкая патология. Долгое время он может никак не проявляться, а потом привести к серьезным осложнениям. При малейшем дискомфорте стоит обратиться за консультацией к стоматологу — вовремя начатое лечение позволит избежать негативных последствий. Почему ретроградный пульпит сложно диагностировать, под какие заболевания он маскируется, как лечится, расскажет Startsmile.
Что такое ретроградный пульпит?
Ретроградный пульпит относится к одному из самых редких видов воспалений зубного нерва. Его особенность заключается в том, что инфекция сначала поражает корневую часть пульпы, а потом доходит до коронковой. Микробы проникают в полость зуба через верхушку корня — то есть ретроградно, эта особенность отражена в названии. Классический пульпит зуба — результат запущенного кариеса, но при ретроградном пульпите его нет, причины воспаления нерва другие.
- Через зубодесневой карман — при воспалениях десен связки вокруг корня разрушаются, бактерии и микробы беспрепятственно проникают в корневую верхушку.
- Через кровь — как осложнение после ветрянки, краснухи, гриппа, сепсиса.
- Через соседние инфицированные очаги — на фоне гайморита, остеомиелита, хронического остита челюсти, костных форм актиномикоза.
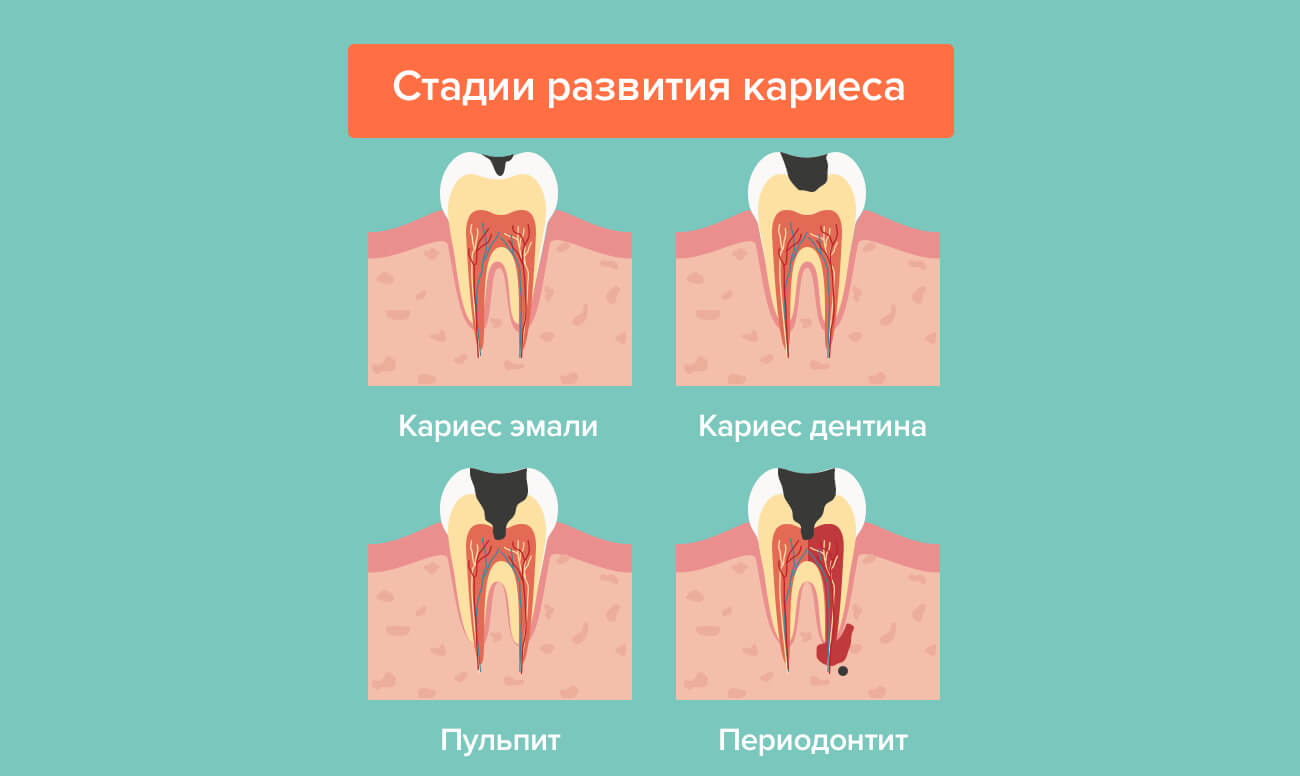
Диагностика ретроградного пульпита
Ретроградный пульпит сложно диагностировать, особенно при попадании инфекции через кровь. Он встречается крайне редко, стоматолог за много лет работы может и не столкнуться с этой разновидностью пульпита. Поэтому так важно провести правильную диагностику и поставить точный диагноз. Ошибка в лечении может привести к серьезным последствиям.
- Все начинается с визуального осмотра у стоматолога. Опытный врач даже по описанию симптомов сможет не только узнать пульпит, но и определить его вид.
- Рентген поможет выявить воспаленный нерв и оценить состояние костной ткани вокруг зуба.
- Электроодонтодиагностика — информативный вид исследования при любом пульпите. Суть его заключается в том, что больные и здоровые зубы по-разному реагируют на переменный ток.
Ретроградный пульпит — опасное заболевание, в хронической форме вообще может протекать без симптомов, и только рентген покажет, что оно присутствует. При поверхностном осмотре также может не быть никаких признаков, в отличие от классического пульпита зуба, вызванного кариесом.
В запущенной стадии ретроградный пульпит похож на острое гнойное воспаление нерва, по симптомам их можно спутать:
- Пульсирующая, стреляющая, приступообразная боль, ночью усиливается и становится нестерпимой. Со временем болевые ощущения переходят в постоянные.
- Резкая болевая реакция на холодную, горячую, сладкую, кислую пищу не проходит в течение 20 минут. При кариесе зуб реагирует так же, но боль исчезает быстро, как только исключен раздражитель.
- Неприятны и болезненны любые прикосновения к больному зубу.
Специфика лечения ретроградного пульпита
Лечение ретроградного пульпита проходит консервативным или хирургическим методом. Какой вариант выберет врач, зависит от стадии и степени заболевания.
Воспаление в запущенной форме лечится только хирургическим методом, то есть с полным удалением пульпы. При консервативном методе стоматолог борется за пульпу, она не удаляется. Этот способ подходит только для лечения в начальной стадии.
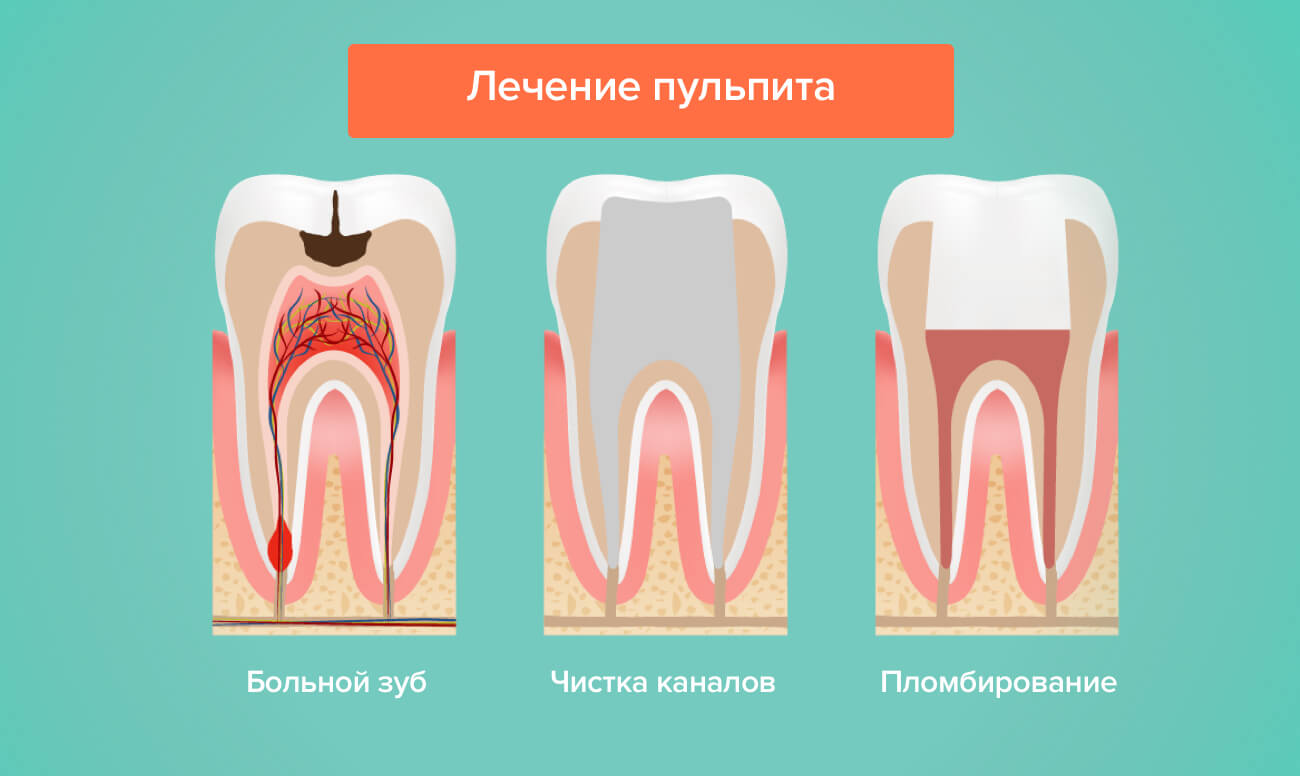
- Врач вводит анестезию.
- Вскрывает коронку, чистит и обрабатывает каналы, затем их пломбирует.
- Если лечение проходит в один этап, на коронковую часть зуба ставится постоянная пломба. Если запланировано несколько посещений, устанавливается пломба временная.
- Пациенту делают обезболивающий укол.
- Врач вскрывает коронку, хорошо прочищает зубные каналы, удаляет пульпу.
- Полость обрабатывают антисептическим средством и пломбируют.
- Через 2 — 3 дня стоматолог снова обрабатывает полость и ставит постоянную пломбу.
Что будет, если не лечить ретроградный пульпит?
Любое заболевание, ретроградный пульпит в том числе, проще лечить на ранней стадии. Запущенное воспаление неизбежно приводит к осложнениям. Со временем ретроградный пульпит переходит в гнойный, а боль становится такой сильной, что терпеть ее невозможно. При непрофессиональном лечении или его отсутствии воспаление выходит за переделы пульпы и перерождается в периодонтит — воспаление оболочки зубного корня и окружающих его тканей. Это прямой и быстрый путь к полному разрушению зуба. В самых сложных случаях инфекция расходится по всему организму, ухудшая общее самочувствие пациента.
Сколько стоит лечение ретроградного пульпита в клиниках Москвы?
Лечение ретроградного пульпита — дело непростое, экономия на нем может привести к осложнениям. Патология встречается редко, в небольшой клинике с невысокими ценами может не оказаться достаточно квалифицированного врача или необходимого оборудования для точной диагностики. Начинается стоимость лечения пульпита с 6 000 рублей и доходит до 12 000 рублей. В одних клиниках цена увеличивается, если стоматолог-эндодонтист работает под микроскопом, в других она не меняется.
Ретроградный пульпит – одна из относительно редких, но при этом весьма опасных стоматологических проблем. Он развивается довольно незаметно, и поэтому часто проявляется вместе с осложнениями. Именно по этой причине посещать стоматолога рекомендуется при первом же подозрении: в худшем случае вы всего лишь потеряете время, а в лучшем – избежите серьёзных проблем. Но почему же ретроградный пульпит столь часто остаётся незамеченным? Как именно с ним бороться? На эти и другие вопросы ответит данная статья.
Запись на прием к терапевту по телефону +7(985)532-21-01
Оглавление
- Ретроградный пульпит: определение и причины
- Признаки и диагностирование ретроградного пульпита
- Борьба с ретроградным пульпитом
- Возможные осложнения ретроградного пульпита
Ретроградный пульпит: определение и причины
Каким образом пульпа может оказаться инфицирована? Наиболее распространены следующие три причины:
- инфекция попадает в пульпу из соседнего очага заражения. Чаще всего ретроградный пульпит развивается на фоне остита челюсти, остеомиелита, костного актиномикоза и, естественно, гайморита;
- инфекция распространяется с кровью. Грипп, краснуха, ветрянка и сепсис – наиболее частные виновники такого заражения;
- инфекция проходит сквозь зубодесневой карман. Сильно воспаление дёсен может привести к повреждению окружающих корень связок, что позволяет микробам добраться до пульпы.
Признаки и диагностирование ретроградного пульпита
В отличие от прочих разновидностей воспаления нерва, ретроградный пульпит довольно сложно заметить вовремя и корректно диагностировать. Особенно незаметны случаи заражения через кровь. Кроме того, низкая распространённость ретроградного пульпита означает, что многие стоматологи никогда не встречались с подобным диагнозом. Так что к диагностированию ретроградного пульпита нужно подойти со всей ответственностью. В противном случае возможно развитие серьёзных осложнений.
Первым этапом диагностики является визуальный осмотр. Достаточно опытный специалист может определить причину проблемы, просто изучив симптомы. Проблему можно изучить более подробно при помощи рентгена, который поможет определить, какой именно нерв воспалён, и проверить степень сохранности костной ткани. Дополнительную информацию также можно получить при помощи электроодотнодиагностики – исследования зубов при помощи переменного тока.
Симптомы ретроградного пульпита
Основная опасность ретроградного пульпита заключается в его незаметности. Хроническая разновидность заболевания может проходить совершенно незаметно и быть обнаруженной только при помощи рентгена. И даже осмотр у стоматолога может не обнаружить проблемы, так как причины ретроградного пульпита далеко не очевидны.
Активная стадия ретроградного пульпита, напротив, исключительно заметна. Но при этом её можно перепутать с гнойным воспалением нерва. Основные симптомы таковы:
- сильная боль, первоначально стреляющая, но со временем становящаяся постоянной. Болевые ощущения значительно усиливаются ночью;
- болезненная реакция на горячие, холодные, кислые либо сладкие еду и напитки. В отличие от кариеса, боль не проходит после удаления раздражителя и продолжается в течение долгого времени (около 20 минут);
- неприятные ощущения при прикосновении к зубу.

Лечение с ретроградного пульпита
Существует два способа борьбы с ретроградным пульпитом: консервативный и хирургический. При использовании консервативного метода пульпа не удаляется. Такая методика возможна только на начальных стадиях заболевания. Лечение консервативным методом состоит из трёх этапов:
- введения анестезии;
- вскрытия коронки, очищения и обработки каналов;
- установки временной либо постоянной пломбы (в зависимости от наличия запланированных будущих визитов к стоматологу).
На более тяжёлых стадиях ретроградного пульпита возможно только лечение хирургическим путём, при котором пульпа удаляется целиком. Лечение проводится следующим образом:
- вводится обезболивающее;
- коронка вскрывается, проводится чиста каналов и удаление пульпы;
- происходит обработка антисептиком и установка временной пломбы;
- несколько дней спустя проводится повторная обработка антисептиком и установка постоянной пломбы.
Осложнения при ретроградном пульпите
Если ретроградный пульпит не заметить вовремя и не вылечить, велик риск развития осложнений. Чаще всего пульпит развивается в свою гнойную разновидность, что приводит к ещё большему усилению боли. Отсутствие либо низкое качество лечения также может привести к развитию периодонтита – воспаления тканей, соседствующих с корнем зуба. Периодонтит часто приводит к полной потере зуба. Наконец, инфекция может распространиться на другие органы, существенно ухудшая самочувствие.
Заключение
Таким образом, несмотря на свою низкую распространённость, ретроградный пульпит является одной из более опасных стоматологических проблем. Поэтому при возникновении подозрений необходимо немедленно обратиться к специалисту.
Запись на прием к терапевту по телефону +7(985)532-21-01
Путем проникновения микробов в барабанную полость является наружный слуховой проход и невидимые иногда мельчайшие трещины или перфорации барабанной перепонки, оставшиеся после бывшего ранее гнойного воспаления с прободением барабанной перепонки.
Третий путь проникновения микробов — гематогенный — имеет значение при инфекционных заболеваниях, как, например, скарлатина, корь, тиф, сепсис, туберкулез (В. И. Воячек и др.). Прейсинг и др. не придают существенного значения гематогенному пути в развитии острых гнойных средних отитов. Однако возможность возникновения гематогенным путем туберкулезного и скарлатинозного отитов, а также метастаза в среднее ухо при общем сепсисе нужпо считать вполне достоверной.
Известно, что ток лимфы идет из полостей среднего уха и пет тока лимфы по направлению к барабанной полости или другим отделам среднего уха. На основании этого можно считать, что развитие острого отита лимфогенным путем, т. е. обратно току лимфы, с анатомической точки зрения представляется невозможным.
Ретроградный путь (из полости черепа) проникновения микробов в ухо чрезвычайно редок; воспалительный процесс при этом распространяется через внутренний слуховой проход по периневральным путям слухового и лицевого нервов на внутреннее и среднее ухо или через водопровод улитки на внутреннее, а оттуда через окна — на среднее ухо.
Такой путь всегда весьма сомнителен; если он и бывает, то лишь в исключительных случаях. Мы упоминаем о нем только потому, что в литературе встречаются ссылки на этот путь развития острого среднего отита (Э. А. Ладыженская). Такой же ретроградный путь развития острого отита возможен через fissura petrosquamosa, в которую врастает иногда отросток мозговой оболочки, а также в детском возрасте, когда щель эта еще не закрыта.
Как исключительно редкие случаи описаны с переходом воспаления на среднее ухо со стороны пораженной височной кости при первичных остеомиелитах ee. Как разновидность такого пути распространения процесса с сосцевидного отростка на среднее ухо можно рассматривать случаи, наблюдавшиеся при травмах сосцевидного отростка, в перпод Великой Отечественной войны 1941—1945 гг. (И. М. Розенфельд, Я. С. Темкии, В. Ф. Ундриц и др.).
Оценивая перечисленные пути проникновения инфекции в среднее ухо, нужно констатировать, что все-таки доминирующим по частоте является путь тубарный.
Значение структуры сосцевидного отростка в патогенезе и течении острого среднего отита рассматривается различными авторами с различных позиций.
По данным С. И. Вульфсона, изучавшего па большом анатомическом материале варианты строения височшй кости, установлено, что у ребенка с развитой пневматизацией наблюдается в 73,5%, тип с задержанной пневматизацией - в 26,5%.
Как показали его дальнейшие исследования, задержка пневматизации височной кости зависит от ряда факторов и в первую очередь от состояния питания ребенка и обмена веществ в организме в подавляющем большинстве случаев височные кости с развитой системой ячеек принадлежат детям, относящимся к группе нормотрофиков; задержка пневматизации характерна для детей с пониженным питанием, т. е. для страдающих дистрофией.
Л. Е. Комендантов, а также Е. И. Ярославский, показав, что в основе формирования пневматизации височной кости лежит процесс дифференциации миксоидной ткани и рассасывания спонгиозной кости, тесно связывают этот процесс с влиянием внешних и внутренних факторов. По-другому подходил к объяснению задержки пневматизации височной кости Виттмаак.
Он считал, что в основе атипичного строения сосцевидного отростка лежит ненормально протекающий процесс обратного развития эмбриональной ткани у новорожденных под влиянием патологических состояний среднего уха. перенесенных внутриутробно или после рождения. Такой патологический процесс в среднем ухе у новорожденных вызывает, по мнению Виттмаака, неизгладимые изменения в структуре и биологических свойствах слизистой оболочки, что и влияет на ход пневматизации сосцевидного отростка.
Как видно из изложенного выше, Виттмаак ставит в зависимость от одного, возможно, случайного заболевания уха в раннем детстве весь сложный биологический процесс формирования слизистой оболочки среднего уха и сосцевидного отростка, не учитывая состояния всего организма и всех окружающих условий, что является абсолютно неправильным. М. К. Даль, изучая гистоморфологию отитов новорожденных, не находил указанных Виттмааком типов строения слизистой среднего уха.
Таким образом, пневматизация височной кости путем дифференциации слизистой оболочки из миксоидной ткани совершается у каждого индивидуума в зависимости от ряда эидо- и экзогенных факторов и может в известной мере рассматриваться как проявление общей реактивности организма.
Отсюда вытекает и значение строения сосцевидного отростка в патогенезе острого отита: это строение не столько влияет на возникновение острого отита, сколько характеризует сам организм, в котором развилось указанное заболевание, и в известной мере определяет этим ожидаемое течение заболевания.
Читайте также:


