Реферат инфекции при беременности у матери и плода

К сожалению, жизни и здоровью женщины ее ребенка угрожают опасные инфекции при беременности. Для предупреждения неприятностей врачи предлагают сдать анализы на этапе планирования зачатия или на ранних сроках развития плода. В этом посте рассматривается список скрытых инфекций, которые влияют на беременность отрицательно.
Опаснейшие бактериальные инфекции при беременности
Во время беременности вызывает плачевные последствия бактериальная инфекция под названием Neisseria gonorrhoeae, возбудитель чаще переходит через половой контакт. Симптомы острого или хронического заболевания могут проявиться через 3-7 дней или не возникать никогда. Болезнетворные бактерии ряда Гонококков прогрессируют на слизистых урогенитальной системы. У женщин-носителей из половых органов идут гнойные или слизистые выделения, их беспокоит боль и жжение в уретре, акты мочеиспускания частые и болезненные. Ребенок заражается внутриутробно или при родах. Известно, что влияние инфекций на плод выражается в таких диагнозах как офтальмия новорожденных (вызывает слепоту), вульвовагинит, отит и хориоамнионит. Не исключено появление гонококкового сепсиса, иногда развивается артрит и менингит.
Опасная патология обозначается как Mycobacterium tuberculosis и передается воздушно-пылевым способом. В группе риска беременные, перенесшие туберкулез ранее или женщины-носители микобактерий туберкулеза. Возбудитель опасен тем, что вызывает деструктивные процессы в тканях легких.
Считается, что в организме 40% всех представительниц женского пола находится возбудитель Chlamydia trachomatis. Наиболее распространенный диагноз - уретрит (воспаление в уретре), также бывают такие заболевания как пельвиоперитонит, бартолинит и сальпингит. Могут быть диагностированы эндометрит и эндоцервицит. В запущенных случаях, когда уже развились спайки и непроходимость труб, возбудитель выступает причиной внематочной беременности и ранних выкидышей. Если женщину правильно не лечить, то у плода задерживается развитие или он умирает. Также среди осложнений конъюнктивит, пневмония и фарингит. После болезни могут быть диагностированы бронхит, проктит, уретрит и вульвовагинит.
Бактерии, относящиеся к Стрептококкам из группы В, могут не вызывая недомоганий, существовать как представитель влагалищной микрофлоры. Замечено, что Streptococus agalactiae отрицательно влияет на беременность. Против данной инфекции нет вакцин, иногда она не вызывает патологий, а в некоторых случаях провоцирует сложные состояния у женщин, например, фасцит, сепсис и инфекция в мочевыводящих путях, эндометрит. Также бывают последствия: эндокардит, менингит и абсцесс. Стрептококковый возбудитель отражается на детях, вызывает мертворождение, менингит, нарушения дыхания, сепсис.
Сегодня широко распространена Treponema pallidum - инфекция, передающиеся половым путем и представляющая опасность для ребенка. Если беременность проходит без врачебного контроля, то вероятность появления бледной спирохеты (второе название бледная трепонема) у детей - 89%. Возможно внутриутробное инфицирование ребенка через плаценту или при родах, что чревато врожденным сифилисом, который всегда влечет осложнения.
Поразительно, но диагноз Trichomonas vaginalis за год ставится 180 миллионам пациентов. Возбудитель относится к группе ЗППП, так как переходит к человеку при половом контакте. Патология часто прогрессирует вкупе с грибами, гонококками, хламидиями и уреаплазмой. Заболевшие женщины страдают от эндоцервицита, вагинита, уретрита и вульвита. Если ребенок получает бактерии при родах, то у него могут быть диагностированы уретрит, вульвовагинит.
Врачи говорят, что грамположительные палочковые бактерии Листерии могут негативно действовать на детей, так как способны проникать через плаценту. Если обнаружен возбудитель Listeria monocytogenes, то чаще всего в организме ребенка возникают патологии.
У распространенных возбудителей Ureaplasma urealyticum и Mycoplasma hominis отсутствует клеточная стенка, потому их невозможно уничтожить, принимая антибиотики. Многие авторитетные источники предлагают рассматривать их отдельно от простейших, бактерий и вирусов. У женщин с микоплазмой могут быть диагностированы эндоцервицит, вагинит и уретрит. Инфекция в острой форме часто является причиной задержек развития, реактивного уреаплазмоза, выкидыша и различных патологий плода. Женщина, в организме которой прогрессирует уреаплазменная инфекция, замечает прозрачные выделения, боли в области живота, воспаление матки и труб.
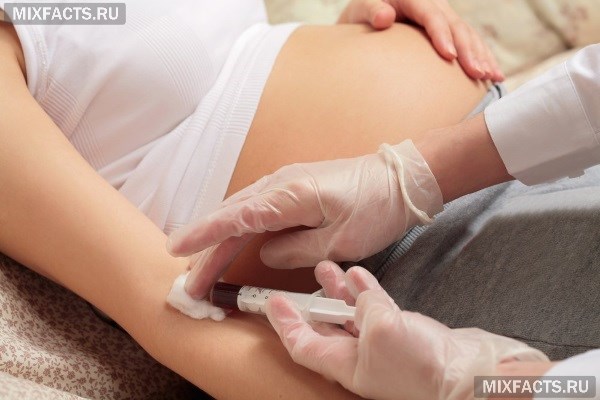
Инфекции при беременности: для женщины и ребенка опасны гонорея, туберкулез, хламидии, В-стрептококки, бледная трепонема, трихомониаз, листерии, микоплазма, уреаплазма, токсоплазма, кандида, малярия, ветрянка, краснуха, гепатит, ЦМВ, ВИЧ, простой герпес, ОРВИ
Грибы и микроорганизмы как источники инфекций беременных
Огромное количество женщин сталкивается с инфекцией Toxoplasma gondii, она опасна тем, что беспрепятственно попадает через плаценту к ребенку. Печальными последствиями такого заражения является смерть плода внутриутробно или после рождения на свет. Если ребенок выживает, врожденная патология переходит в сложные поражения нервной системы, отклонения в сетчатке и хориоидной части глаз. Будьте осторожны, данная инфекция от кошек может передаваться человеку.
Иммунодефицит на фоне ВИЧ, лечение широко действующими антибиотиками, состояние сахарного диабета - могут быть почвой для развития патогенной грибковой среды Candida albicans. Из всех беременных, около 36% женщин имеют данный грибок, считается, что он не может вызвать пороков у ребенка, хотя он инфицируется при родах.
Выраженный вред может нанести Plasmodium Falciparum в том случае, если организм еще не знаком с инфекцией и женщина забеременела впервые. Состояние больных тяжелое, часто приводящее к смерти.
Вирусные инфекции при беременности
Тот, кто перенес заболевание в детском возрасте, получает природный иммунитет. У беременных инфекция может вызвать смерть. Также отметим, что вирус проникает через плаценту. Он провоцирует патологии или вызывает замершую беременность.
Как мы знаем в анализ на торч-инфекции входит краснуха, которая опасна тем, что 65% заболевших впервые рожающих женщин сталкиваются со сложнейшими расстройствами в развитии или смертью детей. Вероятность негативных последствий для плода снижается по мере нарастания сроков: при инфицировании в первом триместре риск болезни плода равен 80%, заражение в 13-14 недель подразумевает риск 70%, 26 недель - 25%. Считается, что заражение женщин после 16 недели часто не отражается на детях, в редких случаях пропадает слух. Врожденная краснуха в первые недели может проявляться малой массой тела, увеличением селезенки и печени, патологиями костей, менингоэнцефалитом и лимфаденопатией. По мере роста диагностируют глухоту, сердечные дефекты, микроцефалию и умственную отсталость, глаукому и катаракту, сахарный диабет.
При гепатите сильно страдает печень и иные части организма. Самые часто встречающиеся - вирусы гепатита В, D, С. Известно, что разновидность вируса D прогрессирует вкупе с остальными, усугубляя их картину. Носителем гепатита В можно являться, не имея симптомов, хроническая форма чревата обострениями, карциномой, циррозом. Ученые мало знают по гепатит С у детей, но считается, что при этой патологии может иметь место увеличение, недостаточность или опухоли печени.
Как правило, от цитомегаловирусной инфекции страдает плод, так как в его развитии появляются отклонения. Часто диагноз врожденный ЦМВ сопряжен с потерей слуха. Вероятность диагностирования церебрального паралича как следствия прогрессирования цитомегаловируса - около 7%. Кроме того, назовем и другие последствия: микроцефалия, увеличение селезенки, увеличение печени, хориоретинит, тромбоцитопения. Порядка 10% всех детей рождаются с ЦМВ, но половина из них переживают особо тяжелое течение заболевания.
Дети с ВИЧ-инфекцией - особенные, у них наблюдается характерная симптоматика с раннего возраста. У четвертой части пациентов инфицирование перерастает в СПИД. Печально, но у детей быстрее прогрессирует ВИЧ, нежели у взрослых. Благодаря современной медицине, часто удается минимизировать или совсем избежать заражения ребенка от мамы.
Провокаторами заболевания являются вирусы простого герпеса первого и второго типа. Заболевание может развиваться скрыто. Вероятность передачи ребенку генитального и других видов герпеса при родах высокая. Изредка вирус проникает через плацентарный барьер, преимущественно это происходит в 3 триместре. Первый вирус герпеса отличается тем, что идет без симптомов или в легкой форме без последствий. Герпетическая инфекция второго типа - причина сложных неврологических патологий у ребенка, например, энцефалит.
Под всем знакомым термином ОРВИ скрываются респираторные инфекции. Вирусы способны значительно осложнить вынашивание ребенка или вызвать отклонения развития. Особую опасность представляет грипп. Когда вирус проникает в организм в первом триместре, развиваются грубые дефекты. Интересно, что при заражении до 12-недельного срока существует 2 варианта событий - произойдет спектр нарушений, вызывающих смерть или все параметры беременности останутся в норме и ребенок вообще не пострадает. Когда инфекция закрепляется в организме после 12-недельного срока, минимален риск проблем, но все же нельзя исключать, что повышается вероятность ранних родов, кислородного голодания, фетоплацентарной недостаточности. Многие женщины переносят ОРВИ, большинство из них не сталкиваются со сложностями и рожают здоровых детей.
Беременность и инфекции
Если вы планируете беременность, то сначала узнайте, какие анализы сдают на инфекции. Большинству мам назначают анализ крови для выявления инфекционных возбудителей из группы TORCH (сюда относят герпес, токсоплазмоз, краснуху, цитомегаловирус, другие обследования могут быть добавлены на усмотрение лечащего врача).
Также в обязательном порядке проводится диагностика инфекций, распространяемых половым способом (в эту категорию входят рассмотренные хламидиоз, микоплазмоз, гонорея, вирус папилломы и трихомониаз).
Кровь исследуют на предмет гепатита В, гепатита С, сифилиса и ВИЧ. Каждая беременная женщина сдает мочу и ряд мазков, что несет немало важной информации о состоянии здоровья. Немаловажно, что для рождения детей без патологий и сохранения собственного здоровья, вести здоровый образ жизни, вовремя лечиться и обследоваться должны оба партнера.
Кроме вышерассмотренных расстройств у беременных часто встречаются еще ряд проблем, которые могут отражаться на ребенке. Например, в организм проникают кишечные, почечные, ротавирусные, стафилококковые возбудители или бактериальная инфекция Гарднерелла.
Самолечение и применение народных средств недопустимо. Расшифровкой анализов и выбором медикаментов занимается исключительно лечащий врач. Желательно рассказывать ему обо всех недомоганиях, чтобы он смог адекватно оценить состояние организма.
Если вы будущая мама и вам назначена сдача анализов, то отнеситесь к этому делу максимально серьезно и ответственно. Врачи прекрасно знают, чем грозит то или иное заболевание, поэтому стремятся как можно раньше обнаружить инфекцию в организме женщины, подобрать эффективное и безопасное лечение (свечи, таблетки, капельницы, инъекции), чтобы не спровоцировать осложнения у матери и плода. Если требуется ложитесь в клинику и покупайте дорогие препараты, на здоровье нельзя экономить.
ТЕМА: ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ.
О - OTHER ( ДРУГИЕ)
R - РУБЕЛЛА (КРАСНУХА)
С - ЦИТОМЕГАЛОВИРУСНАЯ ИНФЕКЦИЯ
Н - ГЕРПЕСНАЯ ИНФЕКЦИЯ.
Внутриутробная инфекция - заболевания возникающие в результате заражения плода от женщины во время беременности или родах. Плод при этом характеризуется отставанием в умственном и физическом развити.
Частота данной патологии не известан. Перинатальная смертность составляет 28%.
В 1971 году ВОЗ выделил TORCH - КОМПЛЕКС - группа вирусных, бактериальных инфекций вызывающих стойкие структурные изменения.. К группе О относятся сифилис, хламидиоз, энтеровирусная инфекция, гепатит А, В, гонококковая инфекция, листериоз; к вероятным в этой группе относятся корь, эпидемический паротит. Гипотетические инфекции - грипп А, лимфоцитарные хориоменингит, вирус папилломы человека.
В структуре смертности наиболее часто встречаются:
цитомегаловирусная инфекция 6%
гепатит В, листериоз 1-2%
Возникает комплекс воздействий оказывающий непосредственнои опосредованное влияние:
· патологическое действие микроорганизмов и их токсинов
· нарушение процесса плацентации
· нарушения обменных процессов
Конкретный характер поражения плода зависит от:
1. вида возбудителя , его численности и вирулентности. Паралеллизма между вирулентностью и поражением нет.
2. характер инфекционного процесса. Также нет прямой зависимости между тяжестью процесса и характером инфекционного процесса (латентная, острая, хроническая. Наибольшую опасность представляют инфекции с которыми женщина встречалась по время беременности в первый раз. Хронический процесс не опасен для плода если у матери нет дефекта иммунитета.
3. пути прониковения от женщины к плоду. Пути проникновения:
· восходящий (из влагалища)
· нисходящий ( из маточных труб)
· от эндометрия в децидуальную оболочку (по соприкосновению) - трансмуральный.
Восходящий путь распространения инфекции самый частый. Характерен для инфекции передающиеся половым путем. Инфицирование происходит антенатально, интранатально. Синдром инфекции околоплодных вод (условнопатогенные микроорганизмы - хламидии, грибы, микоплазма, энтерококк). Околоплодные воды имеют защитные свойства, но они только задерживают рост микроорганизмов. Через 4 часа после разрыва оболочек уже может быть грам-отрицательные микроорганизмы. Околоплодные воды является средой накопление микроорганизмов. Плод заклатывает воды ( также может быть аспирация), попадания на слизистые и кожу. Гематогенное распространение во все органы. Чаще очаги возникают в почках, происходит вторичное инфицирование вод, то есть возникает замкнутый круг. Во время родов происходит контакт поверхности тела с инфицированными родовыми путями. Гематогенный (трансплацентарный) путь; для этого пути нужны некоторые условия: бактериемия, виремия, паразитемия. Чаще формирование очагов в плаценте с последующим инфицированием плода. Только вирусы сразу проникают в плод. Облегчает распространение инфекции - гестоз, сердечно-сосудистые заболевания, так как при них идет повышение проницаемости.
4. срок беременности. Инфекционные эмбриопатии возникают с 3 по 12 недели. Плод не имеет защитных сил, нарушение закладки органом и систем будет вызывать тератогенный и эмбриотоксический эффект. Чаще всего вызывается вирусами. Тератогенный эффект - развитие порока развития и уродств. Эмбриотоксический эффект - поражение хориона, из-за недостаточности которого эмбрион погибает. Инфекционные фетопатии возникают с 16 и до родов. Плод обладает специфическим реагированием на определенные раздражители. Может возникнуть пороки развития (ранние фетопатии): фиброэластогз эндокарда, поликистоз, микро и гидроцефалия. Поздний фетальный период с 6 месяцев. Плод в этот период может реагироваться лейкоцитарной реакцией, могут возникнуть энцефалит, гепаит, пневмония, интерстициальный нефрит. Влияние вирусов в основном в позднем фетальном периоде - появляются функциональные нарушения: признаки незрелости, дисэмбриогенетические стигмы, снижение адаптационных возможностей плода, отставание в умственном и физическом развитии.
5. способность плода к иммунному ответу. У плода имеется физиологический иммунодефицит и отсутствие собственной микрофлоры то есть нет тройственного взаимодействия при заражении (нет взаимодействия микроорганизма с механизмами защиты с микрофлорой). Происходит контакт только с механизмами защиты. Септический процесс возникает так как плод стерилен.
6. защитную резервы матери
КЛИНИКА ВНУТРИУТРОБНОЙ ИНФЕКЦИИ.
Клиника зависит от факторов, описанных выше. Инфекционные поражения матери различны:
· осложнения беременности и родов
· поражение эмбриона и плода
· угроза прерывания и невынашение беременности
· аномалии прикрепления плаценты
· аномалии родовой деятельности
Прерывание беременности. Так как микроорганизмы оказывают тономоторное действие на матку (установлена общность антигенов микроорганизмов и организма у бактероидов, микоплазм и т.д. которые обладают фосфолипидами - триггеры родовой деятельности). Фосфолипиды бактериального происхожднеия запускают синтез простогландинов (Е2, F2альфа), что приводит к началу родовой деятельности.
На состояние плода также действуют осложнения беременности.
1. гипотрофия, гипоксия плода
2. у новорожденного проявлений много и они неспецифичны: гипоксия, респираторный дистресс синдром, болезнь гиалиновых мембран, вялость, снижение мышечного тонуса, рефлексов, желтуха, отечный синдром, ДВС. Со стороны ЖКТ: срыгивание, отказ от еды, может быть массивное снижение массы тела.
Вирусные инфекции характеризуются:
Задержка внутриутробного развития, энцефалит, гепатит, нефрит, пневмония, поражения ЖКТ. Все проявления схожи с гипоксией или травматическим поражением плода. Часть детей рождается без проявлений инфекции, однако вирус персистирует - например вирус Коксаки вызвает гидроцефалию, вирус краснухи вызывает прогрессирующую катаракту.
Неспецифические синдромы дают Т,R,C и листериоз.
1. отсутствие в развитии, ретинит, катаракта, иногда глаукома.
2. Врожденные пороки сердца ввиде открытого артериального протока, стеноза легочной артерии.
4. Умственная отсталость.
1. Гепатоспленомегалия, желтуха, геморрагическия сыпь, микроцефалия, двустороннее перивентрикулярное обызвествление.
2. Поражение со стороны глаз: хориоретинит, микроофтальмия.
1. Распространенные некротические изменения - некротический менингоэнцефалит - микро- и гидроцефалия.
2. Изменения глаз - ретинохориодит - атрофия зрительного нерва, катаракта, микрофтальмия, парез глазодвигательных мышц.
ЛИСТЕРИОЗ. Многочисленные высыпания, папулы с буловидную головку, просяное зерно с красным ободком в основании. На спине, ягодицах и конечностях могут высыпания на слизистой глотки, зева, конъюктивы. На слизистых кишечника , бронхов и т.д. гранулематозный сепсис при разрывах этих папул.
ДИАГНОСТИКА ВНУТРИУТРОБНОЙ ИНФЕКЦИИ.
Проводится в 3 этапа.
1. Диагностика во внутриутробном периоде.
2. Диагностика в момент рождения ребенка.
3. Диагностика при проявлении клинических признаков.
МЕТОДЫ ДИАГНОСТИКИ ВО ВНУТРИУТРОБНОМ ПЕРИОДЕ.
1. Прямые методы направлена на выделение возбудителя (культуральные, гистологические и т.д.).
2. косвенные методы основаны на изучении состояния матери: определени инфекции у матери, определение иммунологического статуса, метаболических сдвигов.
Материал для исследования - аспират хориона при хорионбиопсии, околоплодные воды при амниоцентезе, кровь плода при пункции пуповины.
Материл для исследования со стороны матери - слюна, отделяемое из носа и зева, кровь , моча, отделяемое из шейки матки, маточного зева. Иммуноглобулины G, М у серонегативных беременных указывают на первичную инфекцию (что наибоее опасно). Иммуноглобулины G в небольшом титре указывают на иммунизацию беременной в прошлом. Нарастание титра иммуноглобулинов G в динамике или появление иммуноглобулина М указывает на рецидив инфекции во время беременности.
Материал от новорожденного - аспират , кровь, мекония, моча, цереброспинальная жидкость. Идентификация микроба в разных материалах - самое главное.
2. десенсилизирующая терапия
3. общеукрепляющая терапия
4. иммунностимулирующая терапия
5. дезинтоксикационная терапия
6. профилактика осложнений
Антибиотикотерапия с учетом возбудителя, чувствительностью возбудителя, фармакокинетики, срока беременности. Доступ антибиотиков к кишечнику, легких плода должен быть минимальным.
· Лечение экстрагенитальных заболеваний матери.
· Лечение заболевания мочеполовой сферы
· соблюдение личной гигиены, гигиены половой жизни
· санация очагов инфекции
· бережое ведение родов
· огранические контакта с животными
· соблюдение санитарно-гигиенического режима в родильном доме.
Возможность передачи инфекционного заболевания плоду во время беременности известна с глубокой древности, и сведения об этом можно обнаружить в известных трудах Аристотеля, Гиппократа, Ибн-Сины. Несмотря на то, что от этих первых достоверных наблюдений прошло достаточно много времени и медицинская наука существенно отличается по своим методам и способам изучения человека и его заболеваний от использованных нашими предшественниками, в настоящее время нет убедительных и однозначных представлений о распространенности, степени риска инфицирования и заболевания плода от инфицированной матери.
Медицине известно около 2500 различных инфекционных болезней человека. Как до, так и во время беременности женщина может перенести одну или несколько из этих инфекций, которые могут оказать неблагоприятное влияние не только на течение беременности вообще, но и на сам плод. Другой немаловажный аспект этой проблемы заключается в том, что имеются инфекции, относящиеся к хроническим. В этой ситуации беременность протекает уже на фоне имеющегося инфекционного заболевания, причем иногда эта инфекция у женщины наблюдается на протяжении нескольких лет, предшествующих беременности (а иногда и всю жизнь).
Эти инфекции, могут быть причиной гибели плода или возникновения врожденных уродств. Иногда эти причинные связи настолько явно выражены, что не вызывают ни у кого и ни при каких обстоятельствах сомнения. Чаще же нельзя сказать с полной уверенностью, что перенесенная инфекция во время беременности явилась тем неблагоприятным фактором, который принес ущерб плоду (видимый или незаметный).
В настоящее время принято разделять микроорганизмы на безусловные возбудители инфекций, которые могут вызывать внутриутробное заражение и заболевание плода и условные (т.е. их роль в развитии патологии плода может оспариваться). Вот только некоторые, наиболее часто встречаемые безусловные возбудители внутриутробных инфекций плода: вирусы (краснухи, цитомегаловирусной инфекции, простого герпеса, Коксаки (энтеровирус), гепатита В и С, некоторые аденовирусы, ВИЧ-инфекции); бактерии (листерии, трепонемы, хламидии, некоторые условно-патогенные микробы – стрептококки, стафилококки, клебсиелы); простейшие (токсоплазмы, плазмодии малярии); грибы рода Candida. Иногда, группу наиболее часто встречающихся вероятных возбудителей инфекций у плода объединяют термином "TORCH" - по первым буквам латинских названий инфекций: токсоплазмоз, краснуха, цитомегалия, герпес.
Доказательством причинности того или иного микроорганизма в возникновении изменений в развитии плода в настоящее время является факт обнаружения этого микроорганизма в тканях или органах плода. Однако по своей сути не всегда выявление этого факта может однозначно свидетельствовать о патологической роли обнаруженного микроорганизма. Скорее всего, речь должна идти о степени вероятности в возможном влиянии обнаруженного микроорганизма в тех или иных изменениях развития плода.
Подобное понимание проблемы важно для того, чтобы определить возможный планируемый ущерб при выявлении того или иного возбудителя инфекции у женщины во время беременности. Например, известно, что вирус простого герпеса может обусловливать развитие врожденных аномалий нервной системы плода. Если бы это происходило всегда во время внутриутробного развития плода, то обнаружение вируса простого герпеса у женщины являлось бы абсолютным показанием к прерыванию беременности, что позволяло бы избежать рождения ребенка с подобными аномалиями внутриутробного развития. Однако парадокс как раз и заключается в том, что обнаружение факта инфицирования не только матери, но даже плода еще далеко не означает развитие не только врожденных уродств или угрозы выживаемости плода, но даже инфекционного заболевания как такового.
Не может быть больших исключений из тех, имеющихся закономерных особенностей некоторых инфекций, характеризующихся склонностью к длительной персистенции (переживаемости) своих возбудителей на протяжении длительного времени (годами) в организме человека, что при первичном инфицировании (например, плода) это всегда приводило бы к развитию патологического процесса в органах и тканях с возникновением дефицита их в той или иной степени выраженности.
Каким путем происходит заражение плода возбудителями инфекций?
Наиболее частым механизмом инфицирования плода является, так называемый, восходящий путь – заражение из инфицированных половых путей женщины. Второй путь по частоте – это гематогенный, т.е. посредством крови матери через плаценту. Для реализации этого пути необходимо одно немаловажное условие – наличие микроорганизмов (вирусов, бактерий, простейших) в крови матери и, причем, в достаточном количестве, что часто бывает возможным или только при остром заболевании данной инфекцией женщины, или при выраженном обострении у нее хронической инфекции во время беременности. Однако и этот момент далеко не всегда приводит к инфицированию плода.
Так, например, легкая и малосимптомная инфекция у матери, вызванная токсоплазмами, листериями, микоплазмами, вирусами герпеса, цитомегаловирусом, вирусом краснухи и др. может привести к гибели плода или возникновению тяжелых уродств у плода. Тогда как острая и достаточно выраженная инфекция у матери не обязательно должна закончиться фатально для плода. Такая двойственность возможной реализации инфекционного процесса остается во многом загадкой. Достаточно редко инфицирование плода происходит непосредственно через маточные трубы из брюшной полости (например, при перитоните). Исходя из этих, наиболее вероятных и реальных путей инфицирования плода, становится понятным и тот круг инфекций, который может быть очерчен в плане возможной угрозы плоду во время беременности.
Как часто происходит инфицирование плода во время беременности?
Зная ответ на этот вопрос, медицинская наука давно бы решила вопрос о рождении "стерильных" детей в отношении инфекционных болезней человека. Однако на сегодняшний день мы не можем достоверно не только говорить о частоте возможного инфицирования плода различными микроорганизмами, но даже иногда не совсем уверены в причастности того или иного микроорганизма в возникновении аномалий развития у плода как результата перенесенной внутриутробной инфекции.
Можно, наверное, говорить более или менее уверенно в плане ожидаемого прогноза благополучности исхода беременности только при инфицировании вирусом краснухи, когда заражение этим вирусом матери в первом триместре беременности является абсолютным показанием к прерыванию этой беременности, так как риск рождения ребенка с выраженными уродствами весьма велик.
Известно, что до 70% всех беременностей прерывается из-за гибели зародышей на ранних сроках (часто еще до диагностики самого факта беременности). Можно предполагать и достаточно обоснованно, что одной из основных причин этого является инфицирование плода и его гибель непосредственно из-за последствий инфекции, когда возникшие изменения несовместимы с дальнейшим его развитием.
С этим согласуется и частота самопроизвольных абортов на ранних сроках беременности, когда возникшие генные изменения плода под воздействием особенно вирусов несовместимы с дальнейшим осуществлением его жизнедеятельности. Таким образом, чем позже происходит инфицирование плода, или вернее проявление этого инфицирования в виде развития инфекции, возрастает вероятность рождения живого, но зараженного ребенка, а иногда уже и с последствиями конкретной перенесенной инфекции.
Рассмотрена проблема внутриутробного инфицирования и внутриутробной инфекции (ВУИ) плода, факторы риска внутриутробных инфекций, патогенетические механизмы возникновения, развития и воздействия ВУИ, подходы к диагностике и лечению.
The issue of fetal intrauterine infecting and intrauterine infection (IUI) was considered, as well as the risk factors of intrauterine infections, pathogenic mechanisms of their occurrence, development and effect of IUI, and approaches to the diagnostics and treatment.
Проблема внутриутробной инфекции особо актуальна в современных условиях в связи с распространенностью и тяжестью воспалительных процессов. Проблема внутриутробного инфицирования и внутриутробной инфекции (ВУИ) плода является одной из ведущих в акушерской практике и в перинатологии в связи с высоким уровнем инфицирования беременных, рожениц и родильниц, опасностью нарушения развития плода и рождения больного ребенка. Наличие инфекции у матери является фактором риска ВУИ плода, но не всегда означает его заболевание [1, 5–7, 13].
Внутриутробная инфекция — группа инфекционно-воспалительных заболеваний плода и детей раннего возраста, которые вызываются различными возбудителями, но характеризуются сходными эпидемиологическими параметрами и нередко имеют однотипные клинические проявления. Заболевания развиваются в результате внутриутробного (анте- и/или интранатального) инфицирования плода. При этом в подавляющем большинстве случаев источником инфекции для плода является мать. Истинная частота врожденных инфекций до настоящего времени не установлена, но, по данным ряда авторов, распространенность данной патологии в человеческой популяции может достигать 10%. В структуре перинатальной смертности ВУИ составляет более 30% [1, 5–7].
Кроме этого, ВУИ относятся к тяжелым заболеваниям и во многом определяют уровень младенческой смертности.
Согласно данным многих авторов, причиной внезапной смерти грудных детей является инфекционное заболевание, протекающее без ясной симптоматики. В числе причин или фоновых состояний скоропостижной смерти могут быть ВУИ [2].
Под внутриутробным инфицированием понимают процесс внутриутробного проникновения микроорганизмов к плоду, при котором отсутствуют признаки инфекционной болезни плода. Как правило, инфекционный процесс затрагивает плаценту, в которой развивается плацентит, хориоамнионит и т. д. Диагноз внутриутробного инфицирования у новорожденного устанавливается на основании выделения возбудителя из клеток крови, ликвора и других источников, выявления IgM и низкоавидных IgG в пуповинной крови, а также при морфологическом исследовании плаценты [1, 5–7].
Внутриутробное инфицирование не означает неизбежного развития инфекционного заболевания. Для выявления ВУИ необходимо наличие данных лабораторного исследования в сочетании с клинической картиной инфекционного заболевания. Под ВУИ подразумевают не только процесс распространения инфекционных агентов в организме плода, но и вызванные ими морфофункциональные нарушения различных органов и систем, характерные для инфекционной болезни (сепсис, пневмония, менингит, гепатит и т. д.), возникшей анте- или интранатально и выявляемой пренатально или после рождения [10, 11].
Инфекционно-воспалительные заболевания во время беременности имеют особенности: инфицирование плода и новорожденного может быть вызвано как острой инфекцией матери, так и активацией хронической, персистирующей инфекции во время беременности; большая часть заболеваний беременных, приводящих к внутриматочной инфекции, протекает в латентной или субклинической форме; активация персистирующей инфекции возможна при любом нарушении гомеостаза в организме беременной (стресс, острые респираторные вирусные инфекции, переохлаждение и др.) [1, 2].
Возможный спектр возбудителей внутриутробной инфекции весьма разнообразен и широк. Это бактерии (грамположительные и грамотрицательные; аэробные и анаэробные), грибы, простейшие, внутриклеточные микроорганизмы (микоплазмы, хламидии), вирусы. Чаще всего наблюдается сочетание возбудителей — бактериально-вирусная смешанная инфекция [3, 4, 10, 11].
Зачастую ВУИ ассоциируются с наличием инфекций TORCH — то есть синдромом комплекса. Данный термин образован первыми буквами латинских названий наиболее часто верифицируемых врожденных инфекций: T — токсоплазмоз (Тoxoplasmоsis), R — краснуха (Rubella), С — цитомегалия (Cytomegalia), Н — герпес (Herpes) и О — другие инфекции (Оther). К последним относят сифилис, листериоз, вирусные гепатиты, хламидиоз, ВИЧ-инфекцию, микоплазмоз и др. [9, 11].
Принимая во внимание, что источником инфекции для плода всегда является его мать, особое значение приобретают следующие факторы риска внутриутробных инфекций:
- хронические очаги инфекции в организме матери (в том числе наличие воспалительных заболеваний органов малого таза, урогенитальные инфекции);
- первичное инфицирование во время беременности, активация инфекционного процесса;
- патологическое снижение общего и местного иммунитета;
- наличие экстрагенитальной патологии (анемия, тромбофилии, аутоиммунные заболевания);
- повышение проницаемости плацентарного барьера во II и III триместрах беременности при невынашивании беременности и плацентарной недостаточности;
- отягощенный акушерско-гинекологический диагноз;
- неблагоприятные социально-бытовые факторы [1, 9, 11].
Патогенетические механизмы возникновения, развития и воздействия ВУИ разнообразны и зависят от многих факторов:
- срока беременности, при котором происходит инфицирование (чем раньше, тем прогноз будет более неблагоприятным);
- вида возбудителя, его вирулентности, массивности обсеменения;
- первичности или вторичности инфекционного процесса у беременной;
- путей проникновения инфекции к плоду (восходящий, нисходящий, гематогенный);
- степени распространенности и интенсивности воспалительного процесса;
- состояния организма матери, его иммунологической толерантности.
Влияние инфекции на эмбрион и плод заключается в воздействии комплекса следующих факторов:
- патологическое воздействие микроорганизмов и их токсинов (инфекционное заболевание, гипоксия плода, задержка развития плода);
- нарушение процесса имплантации и плацентации (низкая плацентация, предлежание плаценты);
- снижение метаболических процессов и иммунологической защиты плода [1, 9, 11].
Таким образом, реализуется ли внутриутробное инфицирование в ВУИ или нет, зависит от ряда факторов, которые мы представили выше.
Учитывая неспецифичность клинических проявлений ВУИ во время беременности, диагностика данной патологии в большинстве случаев затруднена и возможна лишь в результате сочетания клинических и лабораторно-диагностических методов обследования.
Клинический метод исследования позволяет выявить различные осложнения гестационного периода, такие как невынашивание беременности и синдром задержки роста плода (СЗРП). Кроме этого, немаловажное значение имеет наличие проявлений инфекции у матери (отит, гайморит, пиелонефрит, цистит и т. д.).
Методы, позволяющие оценить состояние фетоплацентарной системы:
- эхография (плацентометрия, поведенческая активность плода, его тонус, количество околоплодных вод, степень зрелости плаценты);
- допплерография (МПК, ФПК);
- кардиотокография (КТГ).
Микробиологические и серологические исследования:
- микроскопия влагалищных мазков (повышенное содержание лейкоцитов, кокковая флора, признаки дисбиоза, грибковая флора);
- бактериальный посев (наличие анаэробных и аэробных бактерий, грибковой флоры);
- ПЦР-диагностика (геномы ВПГ-1, ВПГ-2, ЦМВ, микоплазмы, уреаплазмы, хламидии);
- иммуноферментный анализ (ИФА): обнаружение в сыворотке специфических антител к возбудителям (IgM, IgG, IgA) в диагностически значимых титрах.
Исследование хориона (биопсия хориона): бактериологический метод, ПЦР-диагностика.
Исследование околоплодных вод (амниоцентез): бактериологический метод, ПЦР-диагностика.
Исследование пуповинной крови плода (кордоцентез): бактериологический метод, ПЦР-диагностика и специфический иммунный ответ (IgM) плода.
Морфологическое исследование плаценты, данные аутопсии.
Предположительный диагноз внутриутробного инфицирования и ВУИ помогают поставить косвенные методы:
- наличие у матери клиники инфекционного заболевания;
- наличие специфического иммунного ответа;
- результаты УЗИ, допплерометрии, КТГ.
К прямым методам диагностики внутриутробного инфицирования и ВУИ относятся: выявление возбудителя в материале, полученном при биопсии хориона, амниоцентезе (ПЦР, бактериологический метод), кордоцентезе (ПЦР, бактериологический метод и определение уровня специфических IgM).
Характер течения беременности при внутриутробной инфекции зависит от срока воздействия возбудителя.
На ранних этапах зародыша (1–3 недели беременности) из-за отсутствия механизмов взаимодействия инфекционного агента и плодного яйца реализации воспалительной реакции чаще всего не происходит. Контакт с инфекцией может закончиться альтернативным процессом и гибелью плодного яйца. Повреждение эмбриона инфекцией на 4–12 неделях беременности связано с вирусной инфекцией, проникновением микроорганизмов через хорион. Плод еще не имеет защитных механизмов. Нарушение закладки органов и систем вызывает тератогенный и эмбриотоксический эффект [13, 15].
В I триместре беременности специфических клинических признаков наличия ВУИ нет, косвенно о ней свидетельствуют некоторые эхографические признаки:
- повышенный локальный тонус матки;
- отслойка хориона;
- изменение формы плодного яйца (деформация);
- прогрессирование истмико-цервикальной недостаточности (функционального характера);
- гипоплазия хориона;
- увеличение или персистенция желточного мешка;
- несоответствие размеров эмбриона размерам полости плодного яйца (увеличение, уменьшение);
- отсутствие редукции хорионической полости.
Инфекционные фетопатии возникают с 16-й недели, когда происходит генерализация инфекции у плода. Могут возникать такие пороки развития, как фиброэластоз эндокарда, поликистоз легких, микро- и гидроцефалия (ранние фетопатии) [12–15].
В III триместре плод реагирует на внедрение возбудителя локальной реакцией. Могут возникнуть энцефалит, гепатит, пневмония, интерстициальный нефрит. Влияние вирусов чаще всего проявляется признаками незрелости, дисэмбриогенетическими стигмами, затяжным адаптационным периодом, значительной потерей массы тела в раннем постнатальном периоде. Данные эхографии во II и III триместрах беременности, указывающие на развитие инфекции у плода:
- СЗРП;
- гипоксия плода;
- фетоплацентарная недостаточность;
- многоводие или маловодие;
- неиммунная водянка плода;
- увеличение или уменьшение толщины плаценты, наличие патологических включений;
- контрастирование базальной мембраны;
- наличие взвеси в околоплодных водах;
- кальцификаты в печени и селезенке и головном мозге плода;
- поликистоз легких, почек плода;
- эхогенные фиброзные включения на папиллярных мышцах и створках клапанов сердца плода;
- расширение петель кишечника плода (гипоксия, энтерит) [12–15].
После верификации диагноза ВУИ лечебные мероприятии проводят с помощью этиотропной, антимикробной терапии: препараты пенициллинового ряда и макролиды. Целесообразность назначения антимикробных препаратов не вызывает сомнения, если ВУИ обусловлено наличием патогенных возбудителей (бледная спирохета, токсоплазма, хламидии, гонококк и т. д.) [8, 14].
В настоящее время одним из наиболее дискутабельных вопросов в акушерстве является выяснение истинной этиологической роли генитальных микоплазм (Mycoplasma hominis, Mycoplasma genitalis, Ureaplasma urealyticum) в развитии патологии матери и плода. Инфицирование плода генитальными микоплазмами происходит преимущественно интранатально: в 18–55% — у доношенных новорожденных и в 29–55% — у недоношенных [3, 16, 20].
Актуальность проблемы урогенитального микоплазмоза обусловлена не только значительным распространением этой инфекции в популяции, но и неоднозначностью ее оценки как эпидемиологами, так и клиницистами [16].
По данным различных исследователей, микоплазмы являются возможной причиной развития конъюнктивитов, врожденных пневмоний, респираторного дистресс-синдрома, хронических заболеваний легких, менингита и неонатального сепсиса. Вопрос о терапии микоплазменной инфекции до настоящего времени остается открытым. В схемах терапии предусматривается 7–10-дневные курсы макролидов [1, 3, 21, 22].
Во время беременности противовирусная терапия при генитальном герпесе, цитомегаловирусной инфекции, вирусе ветряной оспы проводится с помощью этиотропных препаратов (ацикловир) начиная со II триместра гестационного периода. Целью лечения является профилактика рецидивирования и антенатального инфицирования [14, 17, 19].
Трихомонадная инфекция относится к группе негонококковых воспалительных заболеваний мочеполовых органов. Лечение трихомониаза во время беременности осуществляется с помощью метронидазол-содержащих препаратов начиная со II триместра гестационного периода [8].
Появление новых методов диагностики, разработка и внедрение новых лекарственных средств не изменяют ситуацию с внутриутробными инфекциями, оставляя это по-прежнему актуальной проблемой в акушерстве. Все это обуславливает неуклонный рост инфекции в человеческой популяции, высокий процент рецидивов инфекции даже у пациентов, получавших курс антибиотикотерапии в соответствии с действующими инструкциями и схемами лечения. Проблема осложняется тем, что в настоящее время отсутствует единая концепция механизма рецидивирования, недостаточно изучена роль микст-инфекции в возникновении, течении и персистировании инфекции, не учитываются особенности гормонального и иммунного статуса больного, не сформированы диагностические критерии контроля излеченности патологического процесса. Это все вместе взятое является стимулом для продолжения исследований, направленных на решение данных проблем. Несмотря на то что роль вирусных и бактериальных инфекций в этиологии и патогенезе многих патологических процессов не вызывает сомнений, вопрос о значении инфекций в качестве моновозбудителя на сегодняшний день окончательно не решен. Актуальным по-прежнему остается вопрос разработки алгоритма лабораторной диагностики заболеваний.
Только совершенствование диагностических подходов, разработка оптимальных алгоритмов и методов обследования и предупреждение распространения резистентных штаммов путем адекватного отношения к каждому пациенту индивидуально (обязательное проведение посевов на определение чувствительности к антибиотикам до назначения терапии) может изменить данную ситуацию.
Исследование выполнено за счет гранта Российского научного фонда (проект № 15-15-00109).
Литература
В. Н. Кузьмин 1 , доктор медицинских наук, профессор
К. Н. Арсланян, кандидат медицинских наук
Э. И. Харченко, кандидат медицинских наук
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
Читайте также:


