Ребенок на ивл инфекция
По своей сути ИВЛ один из реанимационных инвазивных (основный на введении в полость организма медицинских инструментов) методов. Задача ИВЛ у детей поддерживать оптимальный уровень кислорода в крови, в случаях, когда органы дыхания с этим не справляются. Аппарат ИВЛ для новорожденных спасает жизни, однако, неправильное проведение процедуры может повлечь серьезные осложнения.
Типы процедуры

Вентиляцию легких разделяют на три основных типа:
- Высокочастотная.
- Неинвазивная.
- Классическая.
Высокочастотная (ВЧО ВЛ) – самый новый и высокотехнологичный способ искусственной вентиляции. К нему прибегают в ситуациях, когда два других метода не показывают результата. Во время процедуры не производится стандартный вдох — выдох, что означает, нет и привычных дыхательных движений. Если вы заметили, что у ребенка колеблется грудная клетка, для ВЧО ВЛ в этом нет ничего удивительного, эффект вызван высокой частотой колебаний во время работы аппарата. Однако, у родителей нет поводов для беспокойства, работа устройства высокочастотной вентиляции не вызывает никаких неудобств для ребенка.
Неинвазивная – этот вид искусственной вентиляции используется, когда малыш в состоянии дышать самостоятельно, но для него сложно поддерживать легкий в расправленном состоянии, иногда, к неинвазивной ИВЛ прибегают, и когда новорожденный делает значительные паузы в дыхании.
Существует два типа мероприятия:
- CPA, что означает постоянное давление в дыхательных путях. Аппарат поддерживает постоянный поток кислорода, что в свою очередь не позволяет легким свернуться. В этом случае вдох происходит при помощи машины, а вот вдох ребенок делает самостоятельно.
- BIPAP, что расшифровывается как двухфазное давление в дыхательных путях. Этот инструмент предназначен для более сложных случаев, поскольку, кроме давления во внутренних органах, BIPAP выполняет и дыхательные движения.
Классическая или традиционная ИВ. К такому методу прибегают, если
- Малыш тратит слишком много сил и энергии на вдох и выдох;
- Когда он не может самостоятельно дышать;
- Если природный процесс дыхания проходит недостаточно эффективно.
Применение этого вида ИВЛ у новорожденных должно насыщать кровь кислородом и помогать в процессе дыхания.
Что качается параметров ИВЛ у детей, они зависят от вида мероприятия и от состояния пациента.
Когда уместно назначать вентиляцию
Чаще всего процедуру врачи назначают для решения целого ряда проблем, например:
- Снижение нагрузок с дыхательной системы.
- Минимизировать травмы дыхательных органов.
- Помочь новорожденному наполнять легкие кислородом и сохранять его на достаточном уровне.
- Отек мозга.
- Остановка дыхания, шок сразу после рождения.
- Судорожный статус.
- Травмы спинного мозга и (или) спинальные.
- Дыхательная недостаточность, вызванная респираторным дистресс синдромом.
Это список не исчерпывающий, поскольку такое мероприятие медицинского характера может быть назначено, если у пациента наблюдается пониженное содержание кислорода в крови (гипоксемия) или переизбыток этого вещества (гиперкапния).
Современные аппараты не причиняют никакого дискомфорта для больного, кроме того благодаря высокой чувствительности они подстраиваются под параметры малыша. Со временем, когда состояние ребенка улучшится, его отключают от машины.
Показаниями для начала процедуры служат следующие факторы:
- Частота сердечных сокращений менее ста ударов в минуту;
- Отсутствие дыхания;
- Судорожное нерегулярное дыхание.
Аппараты для вентиляции легких
Все медицинские машины для оптимизации работы легких – это высокотехнологичные запрограммированные устройства. Скорость подачи воздуха, регуляция температуры и влажности и другие параметры регулируются двумя процессорами. Одним из наиболее важнейших элементов аппарата является монитор, с помощью которого можно наблюдать интенсивность вентилирования. Прибор оснащен чувствительными датчиками и сигнальными системами, таким образом, медицинские работники могут постоянно вести наблюдение за изменениями в состоянии.

Процедура условно подразделяют на три этапа:
- Дебют – инкубация, стабилизация, оксигенизация.
- Миттельшпиль – по мере улучшения работы легких, снижение параметров вентилирования.
- Эндшпиль – полное отключение от аппарата.
Говоря о мероприятиях в родильном зале – они проводятся при помощи следующих инструментов:
- Поточнораспростроняющегося мешка.
- Ручного аппарата искусственной вентиляции.
- Саморасправляющегося мешка.
- Традиционного аппарата ИВЛ.
Независимо от того, какие типы устройств используются для вентиляции легких у новорожденных, врачи могут применять эндотрахеальную трубку либо маску.
Первая помощь вне медучреждений
Очень важно не вдувать чрезмерное количество воздуха, так как это может привести к тяжелым последствиям – разрыву органов дыхательной системы, что влечет за собой попадание воздуха в плевральную полость.
Осложнения после мероприятий
Иногда, в случае неправильного или неуместного применения, длительное использование приборов ИВ, а так же некоторых индивидуальных особенностей организма могут возникать осложнения.

Они могут возникать со стороны:
- легких,
- дыхательных путей,
- сердечно-сосудистой системы.
Легочные осложнения – это, в первую очередь, пневмонии, они развиваются у более чем 30% случаев. Ателектаз после ИВЛ встречается гораздо реже. На долю этого заболевания приходится около 6% случаев. Пневматоракс – наиболее редкий вид осложнений. Число заболевших пневматораксом не превышает 1,5% от общего числа детей, прошедших через процедуру.
Осложнения, приходящиеся на дыхательные пути, тоже довольно распространены. Сюда можно отнести трахеиты и бронхиты, они возникают в 30-40% случаев.
Еще одно, довольно распространенное заболевание – пролежни слизистой оболочки трахеи. Эту болезнь переносят приблизительно 13% детей.
Заболевания сердечно-сосудистой системы наиболее опасное осложнение. Порой, у детей, перенесших сеанс, может возникнуть внезапная остановка сердца. Причиной может послужить не устраненная тяжелая гипоксемия.
По данным статистики, каждому десятому новорожденному ребенку оказывают медицинскую помощь в родильном зале, а 1% из всех рожденных нуждается в проведении полного комплекса реанимационных действий. Высокий уровень подготовки медицинского персонала позволяет увеличить шансы на жизнь и уменьшить возможное развитие осложнений. Адекватная и своевременная реанимация новорожденных - первый шаг к снижению количества смертности и развития заболеваний.
Основные понятия
Что такое реанимация новорожденных? Это ряд мероприятий, которые направлены на оживление организма ребенка и восстановление работы потерянных функций. Он включает в себя:
- сердечно-легочную реанимацию;
- методы интенсивной терапии;
- применение искусственной вентиляции легких;
- установку электрокардиостимулятора и др.
Доношенные дети не требуют проведения реанимационных мер. Они рождаются активными, громко кричат, пульс и ЧСС находятся в пределах нормы, кожа имеет розовый окрас, ребенок хорошо реагирует на внешние раздражители. Таких детей сразу же кладут на живот матери и укрывают сухой теплой пеленкой. Из дыхательных путей аспирируют слизистое содержимое, чтоб восстановить их проходимость.
Проведение сердечно-легочной реанимации считается экстренным оказанием помощи. Она проводится в случае остановки дыхания и работы сердца. После подобного вмешательства, в случае благоприятного результата, применяются основы интенсивной терапии. Подобное лечение направлено на устранение возможных осложнений остановки работы важных органов.
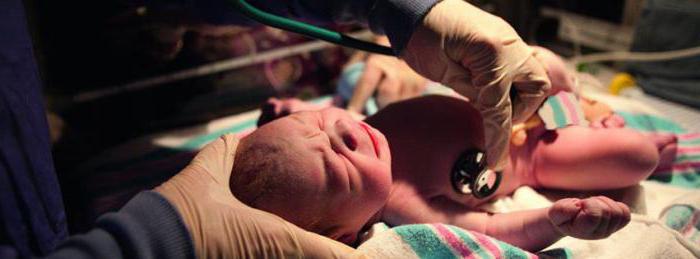
Если пациент не может самостоятельно поддерживать гомеостаз, то реанимация новорожденного включает искусственную вентиляцию легких (ИВЛ) или постановку кардиостимулятора.
Что нужно для проведения реанимации в родильном зале?
Если потребность в оказании подобных мероприятий невелика, то для их проведения потребуется один человек. В случае тяжелой беременности и ожидания проведения полного комплекса реанимационных действий в родильном находятся два специалиста.
Реанимация новорожденного в родильном зале требует тщательной подготовки. Перед процессом родов следует проверить наличие всего необходимого и удостовериться в рабочем состоянии аппаратуры.
- Нужно подключить источник тепла, чтоб реанимационный столик и пеленки были прогреты, одну пеленку свернуть в виде валика.
- Проверить, правильно ли установлена система подачи кислорода. Должно быть достаточное количество кислорода, правильно отрегулированное давление и скорость подачи.
- Следует проверить готовность оборудования, которое требуется для отсасывания содержимого дыхательных путей.
- Приготовить инструменты для устранения желудочного содержимого в случае аспирации (зонд, шприц, ножницы, закрепляющий материал), аспиратор мекония.
- Подготовить и проверить целостность реанимационного мешка и маски, а также набора для интубации.
Набор для интубации состоит из эндотрахеальных трубок с проводниками, ларингоскопа с разными клинками и запасными батарейками, ножниц и перчаток.
В чем заключается успех мероприятий?
Реанимация новорожденных в родильном зале основывается на следующих принципах успеха:
- доступность бригады реанимации - на всех родах должны присутствовать реаниматологи;
- скоординированная работа - бригада должна работать слаженно, дополняя друг друга как один большой механизм;
- квалифицированные сотрудники - каждый реаниматолог должен иметь высокий уровень знаний и практических навыков;
- работа с учетом реакции больного - реанимационные действия должны начаться моментально при появлении их необходимости, дальнейшие меры проводятся в зависимости от реакции организма больного;
- исправность аппаратуры - оборудование для проведения реанимации должно быть исправным и доступным в любое время.
Причины необходимости проведения мероприятий
К этиологическим факторам угнетения работы сердца, легких и других жизненно важных органов новорожденного относят развитие асфиксии, родовые травмы, развитие врожденной патологии, токсикоз инфекционного генеза и другие случаи невыясненной этиологии.
Детская реанимация новорожденных и ее необходимость может быть спрогнозирована еще в период вынашивания ребенка. В таких случаях, бригада реаниматологов должна быть наготове, чтоб моментально оказать помощь малышу.
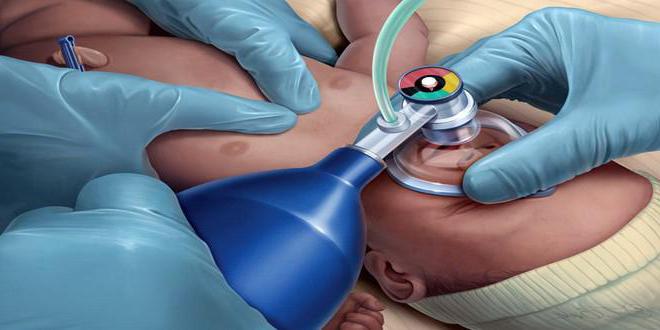
Необходимость проведения подобных мероприятий может появляться при следующих состояниях:
- много- или маловодие;
- перенашивание;
- диабет матери;
- гипертоническая болезнь;
- инфекционные заболевания;
- гипотрофия плода.
Также есть ряд факторов, которые уже возникают в период родов. В случае их появления можно ожидать необходимость проведения реанимационных мероприятий. К таким факторам относятся брадикардия у ребенка, кесарево сечение, преждевременные и стремительные роды, предлежание или отслойка плаценты, гипертонус матки.
Асфиксия новорожденных
Развитие нарушения процессов дыхания с гипоксией организма обусловливает появление расстройств со стороны системы кровообращения, обменных процессов и микроциркуляции. Далее появляется разлад работы почек, сердца, надпочечников, головного мозга.
Асфиксия требует немедленного вмешательства, чтоб уменьшить возможность развития осложнений. Причины появления расстройств дыхания:
- гипоксия;
- нарушение проходимости дыхательных путей (аспирация кровью, слизью, меконием);
- органические поражения головного мозга и работы ЦНС;
- пороки развития;
- недостаточное количество сурфактанта.
Диагностика необходимости реанимационного вмешательства проводится после оценки состояния ребенка по шкале Апгар.
| Что оценивается | 0 баллов | 1 балл | 2 балла |
| Состояние дыхания | Отсутствует | Патологическое, неритмичное | Громкий крик, ритмичное |
| ЧСС | Отсутствует | Меньше 100 ударов в минуту | Более 100 ударов в минуту |
| Окрас кожи | Цианоз | Розовая кожа, конечности синюшные | Розовый |
| Состояние мышечного тонуса | Отсутствует | Конечности немного согнуты, тонус слабый | Активные движения, хороший тонус |
| Реакция на факторы раздражения | Отсутствует | Слабо выраженная | Хорошо выраженная |
Оценка состояния до 3 баллов говорит о развитии тяжелой асфиксии, от 4 до 6 - асфиксия средней степени тяжести. Реанимация новорожденного при асфиксии проводится немедленно после оценки его общего состояния.
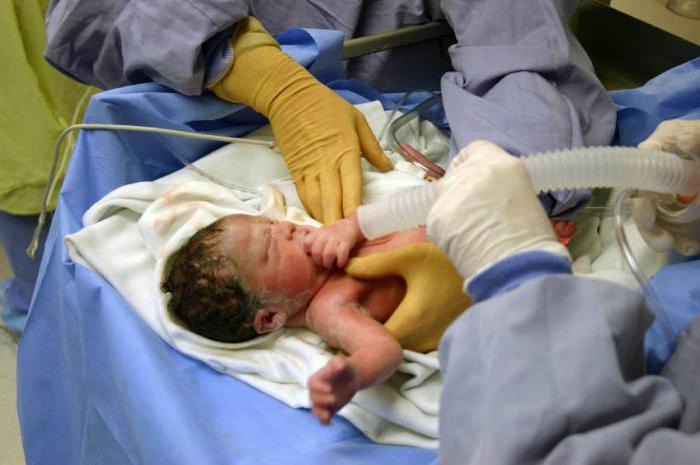
Последовательность проведения оценки состояния
- Ребенок помещается под источник тепла, его кожу высушивают теплой пеленкой. Из носовой полости и рта отсасывается содержимое. Проводится тактильная стимуляция.
- Проводится оценка дыхания. В случае нормального ритма и наличия громкого крика, переходят к следующему этапу. При неритмичном дыхании проводят ИВЛ кислородом на протяжении 15-20 мин.
- Проводится оценка ЧСС. Если пульс выше 100 ударов в минуту, переходят на следующий этап осмотра. В случае частоты сердечных сокращений менее 100 ударов проводят ИВЛ. Затем проводят оценку эффективности мероприятий.
- Пульс ниже 60 - непрямой массаж сердца+ИВЛ.
- Пульс от 60 до 100 - ИВЛ.
- Пульс выше 100 - ИВЛ в случае неритмичности дыхания.
- После 30 секунд, при неэффективности непрямого массажа с ИВЛ, необходимо проводить лекарственную терапию.
- Проводится осмотр окраса кожи. Розовый цвет свидетельствует о нормальном состоянии ребенка. При цианозе или акроцианозе необходимо дать кислород и наблюдать за состоянием малыша.
Как проводят первичную реанимацию?
Обязательно моют и обрабатывают руки антисептиком, одевают стерильные перчатки. Время рождения ребенка фиксируется, после проведения необходимых мероприятий - документируется. Новорожденного укладывают под источник тепла, оборачивают сухой теплой пеленкой.
Чтоб восстановить проходимость дыхательных путей, можно опустить головной конец и положить ребенка на левый бок. Это остановит процесс аспирации и позволит удалить содержимое рта и носа. Аккуратно отсасывают содержимое, не прибегая к глубокому введению аспиратора.
Если подобные мероприятия не помогают, реанимация новорожденного продолжается путем санации трахеи с помощью ларингоскопа. После появления дыхания, но отсутствии его ритмичности, ребенок переводится на ИВЛ.
Отделение реанимации и интенсивной терапии новорожденных принимает ребенка после проведения первичных реанимационных мероприятий для оказания дальнейшей помощи и поддержания жизненных функций.
Вентиляция легких
Этапы реанимации новорожденных включают проведение искусственной вентиляции. Показания к проведению вентиляции:
- отсутствие дыхания или появление судорожных дыхательных движений;
- пульс менее 100 раз в минуту, независимо от состояния дыхания;
- стойкий цианоз при нормальной работе дыхательной и сердечно-сосудистой систем.
Этот комплекс мероприятий осуществляется с помощью маски или мешка. Голову новорожденного немного запрокидывают назад и на лицо накладывается маска. Ее удерживают указательными и большими пальцами. Остальными выводят челюсть ребенка.
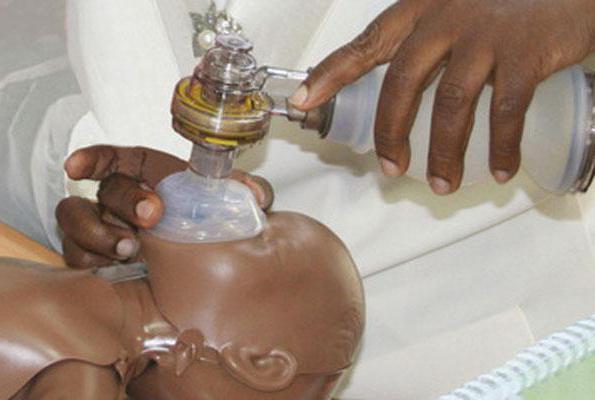
Маска должна находиться на области подбородка, носа и рта. Достаточно вентилировать легкие с частотой от 30 до 50 раз за 1 минуту. Вентиляция с помощью мешка может вызвать попадание воздуха в полость желудка. Убрать ее оттуда можно с помощью желудочного зонда.
Чтоб проконтролировать эффективность проведения, необходимо обратить внимание на подъем грудной клетки и изменение ЧСС. За ребенком продолжается наблюдения до полного восстановления ритма дыхания и сердечных сокращений.
Для чего и как проводят интубацию?
Первичная реанимация новорожденных включает также проведение интубации трахеи, в случае неэффективности ИВЛ на протяжении 1 минуты. Правильный выбор трубки для интубации - один из важных моментов. Его делают в зависимости от массы тела ребенка и его гестационного возраста.
Интубация проводится также в следующих случаях:
- необходимость убрать аспирацию мекония из трахеи;
- проведение продолжительной вентиляции;
- облегчение управляемости реанимационными мероприятиями;
- введение адреналина;
- глубокая недоношенность.
На ларингоскопе включают освещение и берут в левую руку. Правой рукой придерживают голову новорожденного. Клинок вводится в рот и проводится до основания языка. Приподнимая клинок по направлению к рукоятке ларингоскопа, реаниматолог видит голосовую щель. Трубку для интубации вводят с правой стороны в ротовую полость и проводят через голосовые связки в момент их размыкания. Это происходит на вдохе. Трубка проводится до запланированной отметки.
Удаляют ларингоскоп, затем - проводник. Правильность введения трубки проверяют сжиманием дыхательного мешка. Воздух попадает в легкие и вызывает экскурсию грудной клетки. Далее подключается система снабжения кислородом.
Непрямой массаж сердца
Реанимация новорожденного в родильном зале включает проведение непрямого массажа сердца, проведение которого показано при ЧСС менее 80 ударов в минуту.
Существует два способа проведения непрямого массажа. При использовании первого, надавливание на грудную клетку проводится с помощью указательного и среднего пальца одной руки. В другом варианте массаж проводится большими пальцами обеих рук, а остальные пальцы участвуют в поддержке спины. Реаниматолог-неонатолог проводит надавливание на границе средней и нижней трети грудины, чтоб грудная клетка прогиналась на 1,5 см. Частота нажатий - 90 в минуту.
Обязательно необходимо следить, чтоб вдох и нажатие на грудную клетку не проводились одномоментно. В паузе между надавливаниями, нельзя убирать руки с поверхности грудины. Нажатие на мешок делают после каждых трех надавливаний. За каждые 2 секунды нужно провести 3 надавливания и 1 вентиляцию.
Действия при загрязненности вод меконием
Особенности реанимации новорожденных включают помощь при окрашивании околоплодных вод меконием и оценке ребенка по шкале Апгар менее 6 баллов.
- В процессе родов после появления головки из родовых путей сразу же аспирировать содержимое полости носа и рта.
- После рождения и помещения малыша под источник тепла, до первого вдоха желательно провести интубацию трубкой наибольшего возможного размера, чтоб извлечь содержимое бронхов и трахеи.
- Если удается извлечь содержимое и оно имеет примесь мекония, то необходимо реинтубировать новорожденного другой трубкой.
- Вентиляция налаживается только после того, как все содержимое было извлечено.

Лекарственная терапия
Детская реанимация новорожденных основана не только на проведении ручных или аппаратных вмешательств, но и на использовании медикаментозных средств. В случае проведения ИВЛ и непрямого массажа, когда мероприятия неэффективны более 30 секунд, используют лекарственные препараты.
Реанимация новорожденных подразумевает использование адреналина, средств для восстановления объема циркулирующей крови, гидрокарбоната натрия, налоксона, допамина.
Адреналин вводится через интубационную трубку в трахею или в вену струйно. Концентрация препарата - 1:10 000. Препарат используется для увеличения силы сокращения сердца и ускорения ЧСС. После эндотрахеального введения продолжают ИВЛ, чтоб препарат мог равномерно распределиться. При необходимости средство вводят через 5 минут.
Расчет дозы препарата в зависимости от веса ребенка:
- 1 кг - 0,1-0,3 мл;
- 2 кг - 0,2-0,6 мл;
- 3 кг - 0,3-0,9 мл;
- 4 кг - 0,4-1,2 мл.
При кровопотере или необходимости восполнить объем циркулирующей крови, используются альбумин, физиологический раствор натрия хлорида или раствор Рингера. Препараты вводятся в вену пуповины струйно (10 мл на 1 кг массы тела ребенка) медленно на протяжении 10 минут. Введение восполнителей ОЦК позволяет повысить артериальное давление, снизить уровень ацидоза, нормализовать частоту пульса и улучшить тканевой обмен.
Реанимация новорожденных, сопровождаемая эффективной вентиляцией легких, требует введения гидрокарбоната натрия в пупочную вену для уменьшения признаков ацидоза. Препарат нельзя использовать до тех пор, пока не налажена адекватная вентиляция легких ребенка.
Допамин используется для увеличения сердечного индекса и клубочковой фильтрации. Препарат расширяет сосуды почек и повышает клиренс натрия при использовании инфузионной терапии. Вводится внутривенно микроструйно под постоянным мониторингом АД и ЧСС.
Внутривенно вводится налоксон из расчета 0,1 мл препарата на 1 кг массы тела ребенка. Средство применяется в случае, когда окрас кожи и пульс нормальный, но есть признаки угнетения дыхания. Новорожденному нельзя вводить налоксон тогда, когда мать употребляет наркотические препараты или проходит лечение с помощью наркотических анальгетиков.
Когда прекращать реанимирование?
ИВЛ продолжается до тех пор, пока ребенок не наберет 6 баллов по Апгар. Такая оценка проводится через каждые 5 минут и длится до получаса. Если по истечении этого времени новорожденный имеет показатель менее 6, то его переводят в ОРИТ роддома, где проводится дальнейшая реанимация, интенсивная терапия новорожденных.

Если эффективность реанимационных мер полностью отсутствует и наблюдается асистолия и цианоз, то мероприятия продолжаются до 20 минут. При появлении хоть малейших признаков эффективности, их продолжительность увеличивается на все то время, пока меры дают положительный результат.
Отделение реанимации новорожденных
После успешного восстановления работы легких и сердца новорожденного переводят в отделение реанимации и интенсивной терапии. Там работа врачей направлена на предотвращение возможных осложнений.
Новорожденный после реанимации нуждается в профилактике возникновения отечности головного мозга или других нарушений ЦНС, восстановлении работы почек и выделительной функции организма, нормализации кровообращения.
У ребенка могут появляться обменные нарушения в виде ацидоза, лактатацидоза, что обусловлено нарушениями периферической микроциркуляции. Со стороны головного мозга возможно появление судорожных приступов, кровоизлияния, инфаркта головного мозга, отека, развитие коматозного состояния. Также могут появляться нарушения функции желудочков сердца, острая недостаточность почек, атония мочевого пузыря, недостаточность надпочечников и других эндокринных органов.
В зависимости от состояния малыша, его помещают в кувез или кислородную палатку. Специалисты наблюдают за работой всех органов и систем. Кормить позволяют ребенка только через 12 часов, в большинстве случаев - через назогастральный зонд.
Ошибки, допускать которые запрещено
Строго запрещается проводить мероприятия, безопасность которых не доказана:
- обливать малыша водой;
- сжимать ему грудную клетку;
- наносить удары по ягодицам;
- направлять в лицо кислородную струю и тому подобное.
Раствор альбумина нельзя использовать для увеличения начального ОЦК, поскольку это повышает риск летального исхода новорожденного.
Проведение реанимационных мероприятий не обозначает, что малыш будет иметь какие-либо отклонения или осложнения. Многие родители ожидают патологических проявлений после того, как находился новорожденный в реанимации. Отзывы о подобных случаях показывают, что в дальнейшем дети имеют такое же развитие, как и их сверстники.
Традиционная искусственная вентиляция легких.
Предварительные замечания
ИВЛ является одним из самых инвазивных методов лечения недоношенных. Она может спасать жизнь, но при неправильном использовании может приводить к опасным для жизни осложнениям и последующей длительной заболеваемости (БЛД).
Предпосылкой для понимания этой главы является знание преимуществ и недостатков различных форм ИВЛ.
Более важным, чем схематическое применение ИВЛ, является интенсивное наблюдение за каждым отдельным недоношенным ребенком для адаптации ИВЛ к индивидуальным требованиям. Для этого иногда необходимо, чтобы врач в течение достаточно длительного промежутка времени (приблизительно 1 час) находился у юовеза, наблюдая за ребенком, и мог оптимизировать вентиляцию.
Оптимальная установка вентиляции может быстро меняться в определенных условиях.
В отдельных случаях для того, чтобы избежать ИВЛ или баротравмы легких из-за высоких пикового давления или дыхательных объемов, при проведении ИВЛ допустимы более высокие значения рС02-пермиссивная гиперкапния (с возрастанием риска ВЖК у недоношенных!)
Высокое значение PIP (positive inspiratory pressure), высокий уровень PEEP (positive endexpiratory pressure) и длительное время вдоха приводят к уменьшению сердечного выброса.
Абсолютной предпосылкой являются также знания функций респиратора и увлажнителя (изучение руководств по эксплуатации является обязательным!).
Основные принципы вентиляции грудных детей
При закрытии вентиля выдоха с помощью высокого основного потока повышается давление в системе дыхательных шлангов до установленного PIP, тем самым осуществляется вдох.
Поток вдоха проникает в легкие.
В конце вдоха на коннекторе трубки и в альвеолах одно и то же давление (если установлено достаточное время вдоха), именуемое PIP. Инспираторный поток заканчивается.
Если открывается вентиль выдоха, давление в системе шлангов падает до уровня PEEP. Теперь высокое внутрилегочное давление приводит к выдоху.
Выдох длится до тех пор, пока в альвеолярном пространстве давление не снизится до установленного PEEP, предпосылка — достаточно долгое время выдоха. Основной поток газа в системе дыхательных шлангов устанавливается в Infant-Star, Sechrist и других аппаратах пользователем, у Stephanie автоматически.
Показания к ИВЛ
- Только общая клиническая картина происходящего с ребенком должна стать основным фоном для рассмотрения других показаний к ИВЛ:
- FiO2 > 0,4 с возрастающей тенденцией.
- Респираторный ацидоз с рН 3 в час, длительнее чем 20 с, с необходимостью масочного дыхания (центральное и/или обструкция, и не устраняется использованием СРАР или медикаментозной терапии).
- Как правило, недоношенные 7,25.
Возможно низкий уровень PIP; PEEP 3—4 см вод. ст. (наименьший риск баротравмы).
Избегать избыточных значений ДО, т. е. не > 8 мл/кг массы тела (наименьший риск волюмотравмы).
Внимание: Трудно минимизировать травматизацию легких при ИВЛ с высоким давлением и/или высокой концентрацией O2:
-
Давление в дыхательных путях около 20 см Н2O у недоношенного ребенка весом Провести в течение 20 мин:
- После начала ИВЛ.
- После каждого изменения установок респиратора. Документация артериальных или транскутанных данных газов крови.
- РаO2 50—70 мм рт. ст.
- РаСO2 40-45 мм рт. ст.
- SaO2 85—95 % (измеренная пульсоксиметром!)
При FiO2 > 0,21 полученные транскутанно анализы газов (tcpCO2 и tcpO2) должны проверяться, по меньшей мере, через 6—12 (- 24) часа забором из вены или артерии.
Подбор параметров вентиляции
РаСO2 зависит от альвеолярной вентиляции и, тем самым, от минутного объема дыхания, т.е. от частоты дыхания и дыхательного объема:
Минутный объем дыхания = частота х дыхательный объем.
Альвеолярная вентиляция = частота х.
Дыхательный объем: первично зависит от PIP минус PEEP.
- При слишком коротком Те (времени выдоха) снижается прежде всего дыхательный объем.
- Грудная клетка перед следующим вдохом должна полностью опуститься.
- Осторожно при Те Ра02 главным образом зависит от:
- Концентрации кислорода на вдохе (FiO2).
- Величина право-левого шунта.
Внимание! Высокий уровень MAP иногда снижает минутный объем крови (МОК) и, тем самым, кислородтранспортную способность крови!
Упрощенно вышеупомянутые связи можно описать следующим образом:
- Высокая FiO2.
- Длительное время вдоха (Ti).
- Высокое PEEP.
- Высокое PIP.
Вентиляции (элиминации СO2) благоприятствуют:
- Высокое PIP.
- Высокая частота дыхания.
- Адекватное PEEP.
- Адекватное время вдоха (Ti).
- Не слишком короткое время выдоха (Те).
- Начало с 0,3 сек. Укорочение 0,3 сек показано как попытка для улучшения оксигенации.
- Длительное время вдоха= высокий MAP = высокий риск баротравмы.
Время выдоха (Те):
-
Начало с 0,7 сек. Укорочение Давление на вдохе (PIP):
- Влияет преимущественно на РаСO2 (альвеолярная вентиляция), при РIР> 25 см вод. ст. должны, при необходимости, допускаться высокие значения РаСO2.
- У детей весом Положительное давление в конце выдоха (PEEP):
- Предотвращает или уменьшает альвеолярный коллапс и тем самым увеличивает функциональную остаточную емкость (ФОЕ). Поэтому дети должны отсоединяться от контура как можно реже.
- Дети с (ОАП-независимыми) колебаниями РаO2 стабилизируются обычно на PEEP 4—5 см вод. ст. (очень редко на больших значениях).
- Высокий PEEP особенно уменьшает МОК при гиповолемии.
- Рентгеновский снимок легких на выдохе позволяет распознать, ведет ли ИВЛ к перераздуванию легких: Белые легкие, купол диафрагмы выше Th8 PEEP, возможно, слишком мал. Широкий реберно-диафрагмальный угол, купол диафрагмы ниже, чем Th9 --> PEEP или слишком велик, или время выдоха слишком коротко.
Концентрация кислорода на вдохе (FiO2):
- Настолько низкая, насколько возможно; настолько высокая, насколько необходимо.
- FiO2> 0,4 токсична для альвеолярных клеток. Поэтому — повышение MAP удлинением Ti и/или увеличение PEEP.
Поток (Flow): Infant-Star, Babylog, старые модели Stephanie:
- При высоком потоке PIP достигается быстрее, вследствие этого длиннее плато при равном Ti выше риск баротравмы но лучше открываются ателектазированные участки (спорная альтернатива — повысить PEEP).
- Большой поток позволяет более короткое Ti.
Аналгоседация/релаксация
Никакой принципиальной релаксации! Релаксация должна оставаться абсолютным исключением!
Установки респиратора у ребенка часто требуют много терпения и времени (могут длиться 1 ч и более). Координировать настройки с собственным дыханием ребенка.
Ассистированно-контролируемая вентиляция у Infari -Star (Star Sync) или Stephanie или в режиме SIPPV у Babylog 8000 облегчает координацию дыхания ребенка и респиратора.
Седация возможна при отсутствующей синхронизации:
- Мидазодам: 0,1-0,2 мг/кг массы тела, разовая доза внутривенно. Опасность: приступы судорог.
- Фенобарбитал: вначале 10—20 мг/кг в два введения внутривенно, затем (3-)-5 мг/кг/сутки. При неэффективности аналгезия.
Аналгезия, напр., морфином, если ранее не достигнут эффект, 0,05—0,1 (-0,2) мг/кг внутривенно, затем 10—15 мкг/кг/час внутривенно.
Если и при такой аналгоседации не может быть проведена эффективная респираторная терапия, возможна миорелаксация панкурониумом или норкурониумом 0,1 мг/кг (разовая доза) внутривенно, затем, при необходимости, 0.1 мг/кг/час.
Внимание: длительная релаксация приводит к задержке жидкости и атрофии дыхательной мускулатуры с последующим ухудшением податливости легких.
Физиотерапия
Спорна, возможно, целесообразна при пневмонии и БЛД.
Внимание: осторожно у нестабильного ребенка, напр., с PDA и пневмотораксом!
Отлучение от респиратора
Отлучение от респиратора требует особых навыков сестры и врача и не может проводиться схематически. Ребенок должен находиться под особенно тщательным наблюдением. Эпизоды цианоза, серый оттенок кожи и апноэ могут быть признаками недостаточной готовности ребенка к снятию с респиратора. Несмотря на это, экстубация должна проводиться возможно ранее. Некоторые дети справляются сами или с фарингеальным СРАР значительно лучше, чем с ретроспективно ненужной ИВЛ.
- Ребенок на ИВЛ клинически и неврологически стабилен.
- Небольшие количества отделяемого при эндотрахеальной санации.
- Отсутствует гемодинамически значимый ОАП.
- Стабильная периферическая перфузия.
- Термонейтральная окружающая температура.
- Самый щадящий уход за ребенком. Часто благоприятно положение на животе!
- Седация не является противопоказанием к снятию.
- Мониторинг: tcpO2/tcPCO2 — датчики, насыщение крови кислородом, измерение рН, гематокрита. измерение артериального давления.
- Проверьте: показан ли теофиллин или кофеин?
Образ действия:
Смягчение параметров ИВЛ:
- Переносимые значения рСO2 при экстубации (только приблизительно, индивидуализировать!): 1 неделя приблизительно до 50 мм рт. ст., позднее 55—60 (-70) мм рт ст., пока рН > 7,25 (-7,20).
- Ребенка хорошо отсанировать и вновь оставить отдохнуть (бактериология трахеального секрета).
- Fi02 после экстубации в большинстве случаев должна быть повышена — строгое наблюдение!
- Энтеральная пауза 3 часа, возможно больше.
- Возможно применение качающегося матраца
- Контролировать рO2, pCO2, SpO2; по меньшей мере до тех пор, пока подается повышенная концентрация кислорода.
Внимание: ателектазы в правой верхней доле --> физиотерапия!
СРАР или неинвазивная вентиляция через назальные трубки повышает вероятность успешной экстубации. Особенно показана, если после экстубации спонтанное дыхание недостаточно и/или встречаются > 2 требующих стимуляции случаен апноэ в сутки.
Читайте также:


