Районы эндемичные по геморрагической лихорадке
Спорадические случаи заболевания людей КГЛ и эпидемические вспышки в 2013 году регистрировались в странах Африки: ЮАР – 4 случая, Уганда – 7 летальных случаев; Европы: Турция – 1 летальный случай, Болгария – 2 случая, Косово – 5 летальных случаев; Азии: Пакистан – 19 сл., из них 9 летальных, Афганистан – 4 летальных случая, Индия – 10 сл., из них 7 летальных.
Природно-очаговая по КГЛ территория приурочена к степным, полупустынным и лесостепным ландшафтам Юга России - Республики Калмыкия, Дагестан и Ингушетия, Карачаево-Черкесская и Кабардино-Балкарская республики, Краснодарский и Ставропольский края, Ростовская, Волгоградская и Астраханская области.
Основными прокормителями имаго клещей в хозяйственных условиях являются крупный (КРС) и мелкий рогатый скот (МРС), а также зайцы, ежи, а преимагинальных фаз клещей - птицы семейства врановых (грачи, вороны, сороки) и куриных (куропатки, индейки). Эти птицы и животные способствуют широкому распространению переносчиков на значительные расстояния.
По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, в 2013 году на территории Южного и Северо-Кавказского федеральных округов отмечалась неустойчивая эпидемиологическая ситуация по крымской геморрагической лихорадке. Эпидемические проявления отмечались в пяти субъектах ЮФО и СКФО, зарегистрировано 79 случаев заболевания КГЛ, что на 6,8% больше 2012 года. Из них 4 летальных случая: Ростовская область - 2, Волгоградская область -1, Республика Дагестан – 1.
На основании результатов эпизоотологического мониторинга с учетом показателей численности преимагинальных фаз клещей, можно прогнозировать увеличение численности имаго H. Marginatum в ранневесенний период 2014 года на территории СКФО и ЮФО. Благоприятным фактором для перезимовки клещей и их прокормителей, и увеличения численности, явились мягкие погодно-климатические условия зимы 2013-2014гг. В связи с увеличением численности основного резервуара и переносчика вируса ККГЛ следует ожидать повышения заболеваемости людей КГЛ в 2014 году по сравнению с 2013 годом.
На территории города Москвы отсутствуют природные очаги КГЛ, регистрируются единичные завозные случаи заболевания крымской геморрагической лихорадкой.
За период 2010-2013 годы в Москве зарегистрирован 1 случай крымской геморрагической лихорадки. Заражение произошло в 2013 году во время отдыха в Крыму, г. Керчь, пос. Курортное.
Ежегодно (с апреля по октябрь) энтомологами проводятся обследования парков и лесопарков с целью определения степени распространения клещей. При обследовании лесопарковых и парковых зон города в 2013 году обнаружено 18 клещей: 10 экземпляров рода Ixodes и 8 экземпляров рода Dermacentor. Обнаруженные клещи исследованы специалистами на зараженность природно-очаговых инфекций, проведена видовая диагностика.
В 2013 году количество обращений в медицинские организации города Москвы по поводу присасывания иксодовых клещей снизилось на 63% по сравнению с предыдущим годом, обратилось 9567 человек, из них 1943 детей до 17 лет.
Человек заражается КГЛ несколькими путями:
- трансмиссивным - через укус клещей, мокрецов;
- при раздавливании клещей во время снятия их со скота, при втирании экскрементов в кожу при наползании клещей
- контактно-бытовом - через выделения больных, преимущественно при контакте с кровью больных людей (взятие крови на исследование, внутривенные вливания, остановка маточных и носовых кровотечений); при снятии шкурок и разделке тушек зайца-русака, суслика малого и ежа ушастого;
- при авариях в условиях лабораторий возможно аспирационное заражение.
В подавляющем большинстве случаев условием, способствующим заражению, является нахождение людей на энзоотичных по КГЛ территориях (трудовая деятельность, связанная с животноводством и сельскохозяйственными работами, охота, туризм, отдых на природе), поэтому отдельные случаи и групповые заболевания этой инфекцией регистрируются преимущественно в сельской местности. Характерны весенне-летняя сезонность (апрель-август) и определенный профессиональный состав больных (пастухи, доярки, скотники, владельцы индивидуального поголовья, лица, занятые в забое скота, в полеводческих и других сельскохозяйственных работах).
Естественная восприимчивость людей высокая, постинфекционный иммунитет длится 1 - 2 года.
Инкубационный период составляет 1-14 дней, в среднем 4 - 6 дней.
Клинические проявления. Болезнь характеризуется различной тяжестью клинического течения с геморрагическим синдромом и без него. Возможно инаппарантное течение инфекции.
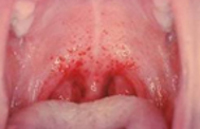
В течение болезни выделяются периоды: начальный, геморрагический и реконвалесценции. Заболевание начинается остро, с ознобом, температура в первый же день достигает 39 - 40 °C. Выражены резкая головная боль, слабость, сонливость, ломота во всем теле, суставные и мышечные боли, тошнота; возможны рвота, боли в животе, в пояснице, сухость во рту. В начальном периоде весьма характерны резкая гиперемия лица, шеи, верхних отделов грудной клетки, зева, инъецированность конъюнктивальных сосудов, артериальная гипотония, относительная брадикардия, увеличение печени. Первый (начальный) период длится 1 - 2 дня.
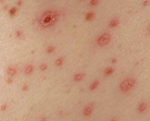
Геморрагический период (обычно ему предшествует кратковременное снижение температуры) развивается на 2 - 6-й день болезни. К числу его проявлений относятся: геморрагическая сыпь на животе, боковых поверхностях грудной клетки, в области плечевого пояса, нередко на спине, бедрах, предплечье, гематомы в местах инъекций, кровоизлияния в слизистые оболочки, носовые и маточные кровотечения, кровохарканье, макрогематурия, кровоточивость слизистой десен, рта, языка, конъюнктивы. Особенно грозным в прогностическом отношении является возникновение желудочных и кишечных кровотечений. Длительность геморрагического периода до 12 дней. Летальность может достигать 32 - 37%.
Диагноз КГЛ устанавливается на основании клинических, эпидемиологических и лабораторных данных. Сигнальными эпидемиологическими признаками заболевания КГЛ являются:
- укус клещом или контакт с ним (снятие, раздавливание, наползание);
- пребывание на энзоотичной по КГЛ территории (выезды на природу, рыбалку и т.п.) в течение 14 дней, предшествующих заболеванию;
- время возникновения заболевания (апрель - сентябрь);
- принадлежность к профессиональным группам риска (доярки, скотники, чабаны, ветеринарные работники, лица, участвующие в забое скота, в полеводческих работах, сенокосах, индивидуальные владельцы скота, медицинские работники);
- проведение инструментальных манипуляций больным с подозрением на КГЛ, взятие и исследование материала;
- уход за больными с подозрением на КГЛ.
Крымская геморрагическая лихорадка включена в Перечень инфекционных болезней, требующих проведения мероприятий по санитарной охране территории Российской Федерации в пунктах пропуска через государственную границу и на всей территории России.
В связи с тем, что на территории Москвы отсутствуют природные очаги КГЛ и возможен только завоз данного заболевания из эндемичных территорий, основными мерами профилактики распространения инфекции является:
- своевременное выявление больных и адекватное их лечение с соблюдением мер биологической безопасности при ведении больных;
- осуществление своевременной лабораторной и клинической диагностики КГЛ;
- выявление источника инфекции, путей передачи и условий, способствующих заражению;
- готовность медицинских организаций на случай появления больных;
- - слежение за динамикой популяций носителей и переносчиков возбудителя инфекции;
- - охват населения информационно-разъяснительной работой.
Меры профилактики. Меры специфической профилактики КГЛ отсутствуют, поэтому при посещении территории, энзоотичной по данному заболеванию, необходимо соблюдать меры неспецифической профилактики, направленные на предотвращение присасывания клещей:
- Соблюдение правил поведения на опасной в отношении клещей территории (не рекомендуется садиться и ложиться на траву; устраивать стоянки и ночевки в лесу следует на участках, лишенных травяной растительности или в сухих сосновых лесах на песчаных почвах; после возвращения из леса или перед ночевкой необходимо снять одежду, тщательно осмотреть тело и одежду; не рекомендуется заносить в помещение свежесорванные растения, верхнюю одежду и другие предметы, на которых могут оказаться клещи; осматривать собак и других животных для обнаружения и удаления с них прицепившихся и присосавшихся клещей);
- Ношение специальной одежды (при отсутствии специальной одежды одеваться таким образом, чтобы облегчить быстрый осмотр для обнаружения клещей: носить однотонную и светлую одежду; брюки заправлять в сапоги, гольфы или носки с плотной резинкой, верхнюю часть одежды — в брюки; манжеты рукавов должны плотно прилегать к руке; ворот рубашки и брюки должны не иметь застежки или иметь плотную застежку, под которую не может проползти клещ; на голову надевать капюшон, пришитый к рубашке, куртке или заправлять волосы под косынку, шапку).
- Применение специальных химических средств индивидуальной защиты, отпугивающих клещей: акарицидных средств (предназначены для обработки верхней одежды, применение на кожу недопустимо) и репеллентных средств. Применять средства необходимо строго в соответствии с прилагаемой инструкцией. Можно использовать любые репелленты, разрешенные к применению на территории Российской Федерации.
При возникновении клинических признаков болезни следует немедленно обращаться к врачу.

Геморрагическая лихорадка – это понятие, объединяющее группу инфекционные заболевания с похожими клиническими, патогенетическими и этиологическими признаками . Каждое из них проявляется симптомами психоневрологических расстройств, геморрагического и интоксикационного синдромов и полиорганной недостаточностью . Но имея характерную клиническую картину, каждая лихорадка имеет отдельное название.
Современной медицине известно не менее 15 независимых подвидов этой патологии. Геморрагическая лихорадка относится к природно-очаговым заболеваниям и распространена в регионах обитания переносчиков – клещей и комаров.
У пострадавших от геморрагической лихорадки возникает озноб, жар, кровотечения, развиваются дисфункции органов, на теле появляется сыпь. В большинстве случаев, общий анализ крови сначала выявляет лейкопению , а потом тромбоцитопению . Правильный диагноз позволяет поставить лабораторная диагностика.
Больным предписывают стационарное лечение и проводят гемостатическую, дезинтоксикационную, противовирусную и иммуномодулирующую терапию.
Как правило, болеют люди, чья профессиональная деятельность связана с пребыванием в дикой природе или с сельскохозяйственными работами. В городе этому заболеванию подвержены те, кто по долгу службы имеют контакт с грызунами, и лица без определенного места жительства. В регионах с влажным и теплым климатом регистрируют отдельные случаи геморрагической лихорадки, в субтропиках и тропиках это принимает характер эпидемии.
Особенно тяжело переносят болезнь дети, преимущественно те, которые впервые посещают инфекционный очаг. Чаще всего этому заболеванию подвержены люди в возрасте 20-60 лет. Половая принадлежность роли не играет. Смертность от этого заболевания очень высокая и достигает 70%.
Причины возникновения заболевания
Возбудителями геморрагической лихорадки являются вирусы разнообразных семейств. Их переносят комары и клещи. Естественные хозяева вирусов – белки, летучие мыши, грызуны, приматы и дикобразы.
Инфекция распространяется трансмиссивным путём через укусы насекомых.
Выделяют следующе пути заражения:
- парентеральный (укус, через раны на коже, ссадины, мелкие царапины);
- водный (употребление зараженной воды);
- воздушно-пылевой (вдыхание пыли, которая содержит частицы экскрементов животных);
- контактный (характерен при заболевании медперсонала, оказывающего помощь больным в период вспышки инфекции);
- алиментарный (употребление в пищу уже зараженных продуктов).
Геморрагическая лихорадка очень опасное заболевание, которое даже при правильной и своевременной терапии может закончиться летальным исходом.
Симптомы геморрагической лихорадки
Патологический процесс заболевания проходит следующие стадии развития.
- Инкубационный период продолжается несколько суток и не имеет клинических проявлений.
- В продромальный период появляются симптомы интоксикационного синдрома (озноб, лихорадка, галлюцинации, бред, спутанность сознания, гипотония, аритмия ).
- В разгар болезни появляются характерные клинические признаки патологии (возникают точечные геморрагии и кровоподтеки на лице, шее, склерах , появляются желудочно-кишечные кровотечения, происходит смена понижения температуры тела с преходящим улучшением общего состояние, болезнь прогрессирует, увеличивается интоксикация, начинается дисфункция внутренних органов).
- Выздоровление (исчезают клинические признаки заболевания и восстанавливаются деятельность внутренних органов).
Все признаки геморрагических лихорадок разнообразных типов можно объединить в следующие синдромы.
- учащение пульса;
- повышение температуры тела;
- головная и суставная боль;
- проливной пот;
- диспепсия ;
- отеки;
- аритмия.
- появление на коже крупных гематом;
- геморрагии и петехии на коже;
- кровь в кале;
- гематурия ;
- кровоточивость десен;
- внутренние и носовые кровотечения;
- рвота с кровью;
- кашель с кровью.
- паралич и парезы ;
- неврологические симптомы (ригидность мышц шеи, менингеальные знаки, парестезии);
- развитие тугоухости;
- судорожные припадки;
- галлюцинации, спутанность сознания, бред.
Диагностика геморрагической лихорадки
Диагностика заболевания начинается со сбора анамнеза и опроса пострадавшего. Специалисты определяют, в каком регионе больной проживает, имели ли место быть контакты с животными, был ли укушен насекомым. Геморрагические проявления и высокая температура тела должны врачей насторожить.
Предполагаемый диагноз можно подтвердить или опровергнуть только при помощи лабораторной диагностики. Для этого используют следующие информативные методики:
- биохимическое исследование крови
- общеклинические анализы крови и мочи;
- коагулограмма;
- иммунологическое исследование крови;
- серодиагностика – РНИФ, РСК, РТГА, РН, РИА;
- исследование кала на скрытую кровь;
- ПЦР-диагностика;
- ИФА;
- выделение вирусов и их исследование.
Лечение геморрагической лихорадки
При геморрагической лихорадке требуется срочная госпитализация. Лечение проводится в реанимационном отделении или в боксе инфекционного стационара, где осуществляется заместительная, гемостатическая, симптоматическая и десенсибилизирующая терапия.
При заместительной терапии пострадавшему назначают переливание компонентов крови — введение внутривенно препаратов железа, факторов свертывания, тромбоцитарной массы.
При витаминотерапии – витамин С и витамин Р.
При поражении почек – гемодиализ.
Больным назначается диетотерапия и строгий постельный режим. В разгар болезни питание парентеральное, в период выздоровления – легкая растительно-молочная пища, богатая витаминами С, В, РР или К. Очень полезны фруктовые и овощные отвары, настои, морсы, соки.
При грамотном комплексном лечении значительно снижается риск развития осложнений, и ускорятся процесс выздоровления.
Профилактика геморрагической лихорадки
Специфические методы профилактики разработаны только в отношении омской и желтой геморрагических лихорадок. Развитие остальных форм с помощью вакцины предупредить нельзя.
Геморрагическая лихорадка – очень тяжелое заболевание, поэтому вместо того, чтобы упорно и долго лечиться, лучше соблюдать профилактические меры, чтобы обезопасить себя.
Для предупреждения развития патологии, рекомендуются следующие профилактические мероприятия:
- очищение территории от кустарников и трав;
- борьба с насекомыми-переносчиками и грызунами;
- следование санитарно-гигиеническим нормам и правилам;
- установка в жилищах защитных сеток;
- в эндемичных районах ношение защитной одежды и использование репеллентов ;
- дезинсекция водных и воздушных судов, убывающих из эндемичной зоны;
- иммунизация лиц, прибывающих в эндемичную зону;
- изоляция инфицированных лиц.
Прогноз выздоровления неоднозначный и зависит как от степени тяжести болезни, так и от общего состояния больного. Нередко геморрагическая лихорадка заканчивается летальным исходом. Медицинская помощь, оказанная своевременно позволяет спасти жизнь пострадавшему.
Виды геморрагических лихорадок
Согласно классификации М.Чумакова (1977) геморрагические лихорадки по механизму передачи инфекции делятся на:
- геморрагическая лихорадка с почечным синдромом;
- венесуэльская лихорадка;
- боливийская геморрагическая лихорадка;
- бразильская лихорадка;
- аргентинская геморрагическая лихорадка;
- лихорадка Эбола;
- лихорадка Марбурга;
- лихорадка Ласса.
II Клещевые лихорадки:
- кьясанурского леса болезнь;
- омская геморрагическая лихорадка;
- крымская геморрагическая лихорадка.
Геморрагическая лихорадка с почечным синдромом - зоонозная хантавирусная инфекция, характеризующаяся тромбогеморрагическим синдромом и преимущественным поражением почек. Клинические проявления включают острую лихорадку, геморрагическую сыпь, кровотечения, интерстициальный нефрит, в тяжелых случаях - острую почечную недостаточность. К специфическим лабораторным методам диагностики геморрагической лихорадки с почечным синдромом принадлежат РИФ, ИФА, РИА, ПЦР. Лечение заключается во введении специфического иммуноглобулина, препаратов интерферона, проведении дезинтоксикационной и симптоматической терапии, гемодиализа.
МКБ-10
Общие сведения
Геморрагическая лихорадка с почечным синдромом (ГЛПС) - природно-очаговое вирусное заболевание, характерными признаками которого являются лихорадка, интоксикация, повышенная кровоточивость и поражение почек (нефрозонефрит). На территории нашей страны эндемичными районами являются Дальний Восток, Восточная Сибирь, Забайкалье, Казахстан, европейская территория, поэтому ГЛПС известна под различными названиями: корейская, дальневосточная, уральская, ярославская, тульская, закарпатская геморрагическая лихорадка и др. Ежегодно в России регистрируется от 5 до 20 тыс. случаев заболеваний геморрагической лихорадкой с почечным синдромом. Пик заболеваемости ГЛПС приходится на июнь-октябрь; основной контингент заболевших (70-90%) составляют мужчины в возрасте 16-50 лет.

Причины ГЛПС
Возбудителями болезни являются РНК-содержащие вирусные агенты рода Hantavirus (хантавирусы), относящиеся к семейству Bunyaviridae. Для человека патогенны 4 серотипа хантавирусов: Hantaan, Dubrava, Puumala, Seoul. Во внешней среде вирусы относительно долго сохраняют стабильность при отрицательной температуре и малоустойчивы при температуре 37°C. Вирусы имеют сферическую или спиральную форму, диаметр 80-120 нм; содержат одноцепочечную РНК. Хантавирусы обладают тропностью к моноцитам, клеткам почек, легких, печени, слюнных желез и размножаются в цитоплазме инфицированных клеток.
Переносчиками возбудителей геморрагической лихорадки с почечным синдромом служат грызуны: полевые и лесные мыши, полевки, домовые крысы, которые инфицируются друг от друга через укусы клещей и блох. Грызуны переносят инфекцию в форме латентного вирусоносительства, выделяя возбудителей во внешнюю среду со слюной, фекалиями и мочой. Попадание инфицированного выделениями грызунов материала в организм человека может происходить аспирационным (при вдыхании), контактным (при попадании на кожу) или алиментарным (при употреблении пищи) путем. К группе повышенного риска по заболеваемости геморрагической лихорадкой с почечным синдромом относятся сельскохозяйственные и промышленные рабочие, трактористы, водители, активно контактирующие с объектами внешней среды. Заболеваемость человека напрямую зависит от численности инфицированных грызунов на данной территории. ГЛПС регистрируется преимущественно в виде спорадических случаев; реже – в виде локальных эпидемических вспышек. После перенесенной инфекции остается стойкий пожизненный иммунитет; случаи повторной заболеваемости единичны.
Патогенетическую сущность геморрагической лихорадки с почечным синдромом составляют некротизирующий панваскулит, ДВС-синдром и острая почечная недостаточность. После заражения первичная репликация вируса происходит в эндотелии сосудов и эпителиальных клетках внутренних органов. Вслед за накоплением вирусов наступает вирусемия и генерализация инфекции, которые клинически проявляются общетоксическими симптомами. В патогенезе геморрагической лихорадки с почечным синдромом большую роль играют образующиеся аутоантитела, аутоантигены, ЦИК, оказывающие капилляротоксическое действие, вызывающие повреждение стенок сосудов, нарушение свертываемости крови, развитие тромбогеморрагического синдрома с повреждением почек и других паренхиматозных органов (печени, поджелудочной железы, надпочечников, миокарда), ЦНС. Почечный синдром характеризуется массивной протеинурией, олигоанурией, азотемией, нарушением КОС.
Симптомы ГЛПС
Геморрагическая лихорадка с почечным синдромом характеризуется циклическим течением с последовательной сменой нескольких периодов:
- инкубационного (от 2-5 дней до 50 суток - в среднем 2-3 недели)
- продромального (2-3 дня)
- лихорадочного (3-6 дней)
- олигоурического (с 3-6-го по 8-14-й день ГЛПС)
- полиурического (с 9-13 дня ГЛПС)
- реконвалесцентного (раннего – от 3-х недель до 2 месяцев, позднего - до 2-3-х лет).
В зависимости от выраженности симптомов, тяжести инфекционно-токсического, геморрагического и почечного синдромов различают типичные, стертые и субклинические варианты; легкие, среднетяжелые и тяжелые формы геморрагической лихорадки с почечным синдромом.
В олигоурический период геморрагической лихорадки с почечным синдромом температура тела снижается до нормы или субфебрильных цифр, однако это не приводит к улучшению состояния пациента. В эту стадию еще более усиливаются симптомы интоксикации и возникают признаки поражения почек: нарастают боли в пояснице, резко снижается диурез, развивается артериальная гипертензия. В моче выявляется гематурия, протеинурия, цилиндрурия. При нарастании азотемии развивается ОПН; в тяжелых случаях - уремическая кома. У большинства больных отмечается неукротимая рвота и диарея. Геморрагический синдром может быть выражен в различной степени и включать в себя макрогематурию, кровотечения из мест инъекций, носовые, маточные, желудочно-кишечные кровотечения. В олигоурический период могут развиваться тяжелые осложнения (кровоизлияния в головной мозг, гипофиз, надпочечники), служащие причиной летального исхода.
Переход геморрагической лихорадки с почечным синдромом в полиурическую стадию знаменуется субъективными и объективными улучшениями: нормализацией сна и аппетита, прекращением рвоты, исчезновением боле в пояснице и т. д. Характерными признаками данного периода служит увеличение суточного диуреза до 3-5 л и изогипостенурия. В период полиурии сохраняется сухость во рту и жажда.
Период реконвалесценции при геморрагической лихорадке с почечным синдромом может затягиваться на несколько месяцев и даже лет. У больных долго сохраняется постинфекционная астения, характеризующаяся общей слабостью, снижением работоспособности, быстрой утомляемостью, эмоциональной лабильностью. Синдром вегетативной дистонии выражается гипотонией, инсомнией, одышкой при минимальной нагрузке, повышенной потливостью.
Специфическими осложнениями тяжелых клинических вариантов ГЛПС могут являться инфекционно-токсический шок, кровоизлияния в паренхиматозные органы, отек легких и головного мозга, кровотечения, миокардит, менингоэнцефалит, уремия и др. При присоединении бактериальной инфекции возможно развитие пневмонии, пиелонефрита, гнойных отитов, абсцессов, флегмон, сепсиса.
Диагностика ГЛПС
Клиническая диагностика ГЛПС основывается на цикличности течения инфекции и характерной смене периодов. При сборе эпидемиологического анамнеза обращается внимание на пребывание пациента в эндемичной местности, возможный прямой или косвенный контакт с грызунами. При проведении неспецифического обследования учитывается динамика изменения показателей общего и биохимического анализа мочи, электролитов, биохимических проб крови, КОС, коагулограммы и др. С целью оценки тяжести течения и прогноза заболевания выполняется УЗИ почек, ФГДС, рентгенография органов грудной клетки, ЭКГ и др.
Специфическая лабораторная диагностика геморрагической лихорадки с почечным синдромом проводится с помощью серологических методов (ИФА, РНИФ, РИА) в динамике. Антитела в сыворотке крови появляются в конце 1-ой недели болезни, к концу 2-й недели достигают максимальной концентрации и сохраняются в крови 5–7 лет. РНК вируса может быть выделена с помощью ПЦР-исследования. ГЛПС дифференцируют с лептоспирозом, острым гломерулонефритом, пиелонефритом и энтеровирусной инфекцией, прочими геморрагическими лихорадками.
Лечение ГЛПС
Больные геморрагической лихорадкой с почечным синдромом госпитализируются в инфекционный стационар. Им назначается строгий постельный режим и диета №4; проводится контроль водного баланса, гемодинамики, показателей функционирования сердечно-сосудистой системы и почек. Этиотропная терапия геморрагической лихорадки с почечным синдромом наиболее эффективна в первые 3-5 суток от начала заболевания и включает введение донорского специфического иммуноглобулина против ГЛПС, назначение препаратов интерферона, противовирусных химиопрепаратов (рибавирина).
В лихорадочном периоде проводится инфузионная дезинтоксикационная терапия (внутривенные вливания глюкозы и солевых растворов); профилактика ДВС-синдрома (введение препаратов-дезагрегантов и ангиопротекторов); в тяжелых случаях применяются глюкокортикостероиды. В олигурическом периоде осуществляется стимуляция диуреза (введение ударных доз фуросемида), коррекция ацидоза и гиперкалиемии, профилактика кровотечений. При нарастающей ОПН показано переведение пациента на экстракорпоральный гемодиализ. При наличии бактериальных осложнений назначается антибиотикотерапия. В полиурическую стадию основной задачей является проведение оральной и парентеральной регидратации. В период реконвалесценции проводится общеукрепляющая и метаболическая терапия; рекомендуется полноценное питание, физиотерапия (диатермия, электрофорез), массаж и ЛФК.
Легкие и среднетяжелые формы геморрагической лихорадки с почечным синдромом в большинстве случаев заканчиваются выздоровлением. Резидуальные явления (постинфекционная астения, боли в пояснице, кардиомиопатия, моно- и полиневриты) длительно наблюдаются у половины переболевших. Реконвалесценты нуждаются в ежеквартальном диспансерном наблюдении инфекциониста, нефролога и окулиста на протяжении года. Тяжелое течение сопряжено с высоким риском осложнений; смертность от ГЛПС колеблется в пределах 7-10%.
Профилактика геморрагической лихорадки с почечным синдромом заключается в уничтожении мышевидных грызунов в природных очагах инфекции, предупреждении загрязнения жилищ, водоисточников и продуктов питания выделениями грызунов, дератизации жилых и производственных помещений. Специфической вакцинации против ГЛПС не разработано.
Геморрагические лихорадки – это группа острых инфекционных заболеваний, вызванных представителями четырех видов вирусов: аренавирусами, буньявирусами, флавивирусами и филовирусами. Общим для этих заболеваний является тяжелая интоксикация и характерный тромбогеморрагический синдром.
Вирусы, вызывающие геморрагические лихорадки, широко распространены во многих странах мира. Некоторые встречаются и в развитых странах, однако эндемичными районами для большинства видов возбудителей являются Африка, Азия и Южная Америка.
Течение геморрагической лихорадки, в зависимости от возбудителя, может варьироваться от умеренного до крайне тяжелого. Смертность от отдельных вариантов инфекции составляет от 10 до 90 %. Определенные варианты геморрагической лихорадки приводят к тяжелому поражению внутренних органов и нередко к летальному исходу.
Прогноз заболевания зависит от типа вируса, возраста и общего состояния пациента, в частности от активности его иммунной системы.
Viral hemorrhagic fevers, hemorrhagicfevers, VHF, VHFs.
Симптомы геморрагических лихорадок различаются в зависимости от типа вируса, вызвавшего заболевание. Общими проявлениями для всех инфекций являются сама сильная лихорадка и повышенная кровоточивость. Симптомы в начальной стадии болезни чаще всего неспецифичны, однако в процессе дальнейшего развития патологического процесса могут появляться признаки поражения определенных органов и систем организма.
Основные симптомы геморрагических лихорадок:
- лихорадка;
- слабость, головокружение;
- мышечные боли;
- гиперемия кожи;
- петехиальная сыпь на коже и слизистых оболочках;
- нарушение сознания;
- покраснение глаз;
- кровь в стуле, рвота с кровью;
- падение артериального давления.
Общая информация о заболевании
Геморрагические лихорадки могут быть вызваны представителями четырех семейств РНК-содержащих вирусов: аренавирусами (Arenaviridae), буньявирусами (Bunyaviridae), филовирусами (Filoviridae) и флавивирусами (Flaviviridae). Аренавирусы вызывают лихорадку Ласса, аргентинскую, бразильскую, венесуэльскую и боливийскую лихорадку, буньявирусы – лихорадку Крым-Конго, лихорадку долины Рифт, геморрагическую лихорадку с почечным синдромом, филовирусы – лихорадку Эбола, флавивирусы – желтую лихорадку, лихорадку Денге и др.
"Резервуарами" вирусов служат некоторые животные и насекомые, чаще всего мелкие грызуны, летучие мыши, москиты, клещи. Как правило, определенные типы геморрагических лихорадок встречаются в основном на территории обитания тех животных, которые являются источником конкретного возбудителя. Например, источник вируса лихорадки долины Рифт, которая распространена на территории Африки, – это москиты. Геморрагическая лихорадка Крым-Конго встречается в Европе, Азии, Африке, ее распространяют клещи. Источник некоторых заболеваний, например лихорадки Эбола, остается неизвестен, предполагают, что им могут быть летучие мыши. Некоторые типы вирусов передаются через кровь или семенную жидкость зараженного животного или человека, через нестерильные иглы. Определенными возбудителями геморрагических лихорадок можно инфицироваться при вдыхании микрочастиц фекалий и мочи животных-переносчиков.
Все представители вирусов, вызывающих геморрагические лихорадки, объединены общим патогенезом. Они склонны поражать эндотелий сосудов, что объясняет развитие геморрагического синдрома при большинстве геморрагических лихорадок. После проникновения вируса в кровь через укусы насекомых, расчесы, ссадины, инъекции, слизистую дыхательных путей сначала формируется локальная реакция на инфекцию, вслед за которой быстро развивается вирусемия и генерализованное поражение системы микроциркуляции (вирус поражает также клетки сосудистой стенки). При проникновении возбудителя в кровь он прилипает к мембране клетки, проникает внутрь нее, активно размножается и распространяется по другим тканям организма. Это сопровождается выделением биологически активных веществ, которые нарушают проницаемость сосудов, реологические свойства крови. Проявлением этого процесса является сыпь, гиперемия кожи, покраснение сосудов склер, могут возникать внутренние кровотечения, сопровождаемые резким падением артериального давления, шоком. Ряд вирусов вызывает поражение костного мозга, в частности мегакариоцитов. Ослабление иммунной системы организма, слабый или запоздалый ответ защитных механизмов может приводить к стремительному развитию патологического процесса, сопровождаемому массивными кровотечениями, полиорганным поражением.
Кто в группе риска?
- Работающие с инфицированными людьми или животными, в частности медицинские работники, биологи, дератизаторы, работники скотоводческих ферм.
- Проживающие в эндемичных районах.
- Употребляющие внутривенные наркотики.
- Те, кто пренебрегает барьерными способами контрацепции.
Диагностика основана на анамнезе, осмотре, результатах лабораторных и инструментальных исследований. При опросе пациента обращается внимание на возможный контакт с возбудителем – путешествие в эндемичные по заболеванию регионы, контакт с животными-переносчиками или инфицированными людьми. Инкубационный период большинства геморрагических лихорадок составляет 10-21 день, поэтому болезнь может развиться уже после возвращения из путешествия в опасный район. При подозрении на наличие геморрагической лихорадки необходимо в условиях стационара в кратчайшие сроки провести ряд исследований, позволяющих дифференцировать болезнь от других заболеваний и установить тип возбудителя:
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). В общем анализе крови при геморрагических лихорадках могут быть выявлены лейкопения и тромбоцитопения. В некоторых случаях, например при лихорадке Ласса, эти изменения отсутствуют. Уровень гемоглобина может понижаться.
- Скорость оседания эритроцитов (СОЭ). Может быть повышена.
- Протромбиновый индекс (ПИ),активированное частичное тромбопластиновое время (АЧТВ) бывают увеличены.
- Фибриноген. Контроль уровня фибриногена и тромбоцитов используется для выявления возможного процесса диссеминированного внутрисосудистого свертывания.
- Анализ используется при подозрении на инфекцию мочевыделительной системы.
- Посев биологических жидкостей: крови, мочи, мазка из зева и носа. Используется для выявления возможных возбудителей инфекции.
- Выявление возбудителя инфекции в крови методом полимеразной цепной реакции (ПЦР).
- Выявление в крови антител к возбудителю инфекции.
Все диагностические манипуляции следует выполнять с особой осторожностью в связи с высокой болезнетворностью возбудителей.
Лечение данной группы заболеваний должно проводиться в условиях стационара. Специфическая терапия большинства возбудителей геморрагических лихорадок отсутствует. Лечебная тактика определяется состоянием пациента и направлена на поддержание жизненных функций и предотвращение возможных осложнений. Такие противовирусные препараты, как рибавирин, могут снизить активность возбудителя.
- Контроль популяции мелких грызунов;
- использование средств индивидуальной защиты против укусов москитов, клещей;
- своевременная вакцинация против определенных видов геморрагических лихорадок, например желтой лихорадки, перед посещением эндемичных районов;
- соблюдение гигиенических правил.
Читайте также:




