Пути проникновения инфекции в среднее ухо при остром среднем отите
Путем проникновения микробов в барабанную полость является наружный слуховой проход и невидимые иногда мельчайшие трещины или перфорации барабанной перепонки, оставшиеся после бывшего ранее гнойного воспаления с прободением барабанной перепонки.
Третий путь проникновения микробов — гематогенный — имеет значение при инфекционных заболеваниях, как, например, скарлатина, корь, тиф, сепсис, туберкулез (В. И. Воячек и др.). Прейсинг и др. не придают существенного значения гематогенному пути в развитии острых гнойных средних отитов. Однако возможность возникновения гематогенным путем туберкулезного и скарлатинозного отитов, а также метастаза в среднее ухо при общем сепсисе нужпо считать вполне достоверной.
Известно, что ток лимфы идет из полостей среднего уха и пет тока лимфы по направлению к барабанной полости или другим отделам среднего уха. На основании этого можно считать, что развитие острого отита лимфогенным путем, т. е. обратно току лимфы, с анатомической точки зрения представляется невозможным.
Ретроградный путь (из полости черепа) проникновения микробов в ухо чрезвычайно редок; воспалительный процесс при этом распространяется через внутренний слуховой проход по периневральным путям слухового и лицевого нервов на внутреннее и среднее ухо или через водопровод улитки на внутреннее, а оттуда через окна — на среднее ухо.
Такой путь всегда весьма сомнителен; если он и бывает, то лишь в исключительных случаях. Мы упоминаем о нем только потому, что в литературе встречаются ссылки на этот путь развития острого среднего отита (Э. А. Ладыженская). Такой же ретроградный путь развития острого отита возможен через fissura petrosquamosa, в которую врастает иногда отросток мозговой оболочки, а также в детском возрасте, когда щель эта еще не закрыта.
Как исключительно редкие случаи описаны с переходом воспаления на среднее ухо со стороны пораженной височной кости при первичных остеомиелитах ee. Как разновидность такого пути распространения процесса с сосцевидного отростка на среднее ухо можно рассматривать случаи, наблюдавшиеся при травмах сосцевидного отростка, в перпод Великой Отечественной войны 1941—1945 гг. (И. М. Розенфельд, Я. С. Темкии, В. Ф. Ундриц и др.).
Оценивая перечисленные пути проникновения инфекции в среднее ухо, нужно констатировать, что все-таки доминирующим по частоте является путь тубарный.
Значение структуры сосцевидного отростка в патогенезе и течении острого среднего отита рассматривается различными авторами с различных позиций.
По данным С. И. Вульфсона, изучавшего па большом анатомическом материале варианты строения височшй кости, установлено, что у ребенка с развитой пневматизацией наблюдается в 73,5%, тип с задержанной пневматизацией - в 26,5%.
Как показали его дальнейшие исследования, задержка пневматизации височной кости зависит от ряда факторов и в первую очередь от состояния питания ребенка и обмена веществ в организме в подавляющем большинстве случаев височные кости с развитой системой ячеек принадлежат детям, относящимся к группе нормотрофиков; задержка пневматизации характерна для детей с пониженным питанием, т. е. для страдающих дистрофией.
Л. Е. Комендантов, а также Е. И. Ярославский, показав, что в основе формирования пневматизации височной кости лежит процесс дифференциации миксоидной ткани и рассасывания спонгиозной кости, тесно связывают этот процесс с влиянием внешних и внутренних факторов. По-другому подходил к объяснению задержки пневматизации височной кости Виттмаак.
Он считал, что в основе атипичного строения сосцевидного отростка лежит ненормально протекающий процесс обратного развития эмбриональной ткани у новорожденных под влиянием патологических состояний среднего уха. перенесенных внутриутробно или после рождения. Такой патологический процесс в среднем ухе у новорожденных вызывает, по мнению Виттмаака, неизгладимые изменения в структуре и биологических свойствах слизистой оболочки, что и влияет на ход пневматизации сосцевидного отростка.
Как видно из изложенного выше, Виттмаак ставит в зависимость от одного, возможно, случайного заболевания уха в раннем детстве весь сложный биологический процесс формирования слизистой оболочки среднего уха и сосцевидного отростка, не учитывая состояния всего организма и всех окружающих условий, что является абсолютно неправильным. М. К. Даль, изучая гистоморфологию отитов новорожденных, не находил указанных Виттмааком типов строения слизистой среднего уха.
Таким образом, пневматизация височной кости путем дифференциации слизистой оболочки из миксоидной ткани совершается у каждого индивидуума в зависимости от ряда эидо- и экзогенных факторов и может в известной мере рассматриваться как проявление общей реактивности организма.
Отсюда вытекает и значение строения сосцевидного отростка в патогенезе острого отита: это строение не столько влияет на возникновение острого отита, сколько характеризует сам организм, в котором развилось указанное заболевание, и в известной мере определяет этим ожидаемое течение заболевания.
[youtube.player]Воспалительные заболевания среднего уха часто последовательно поражают слизистую оболочку всех его отделов: слуховой трубы, барабанной перепонки и воздухоносных ячеек сосцевидного отростка. Развитие патологического процесса зависит от путей проникновения инфекции в среднее ухо:
- тубарный путь — из носоглотки через слуховую трубу при острых респираторных заболеваниях, наличии аденоидов, заболеваний полости носа и околоносовых пазух.
- гематогенный путь — поступление с током крови при инфекционных заболеваниях (скарлатина, корь, грипп).
- травматический^ путь — через поврежденную барабанную перепонку.
Возбудителями, вызывающими заболевания среднего уха, являются стрептококки, стафилококки, у детей пневмококки, кишечная палочка и др. Воспаления среднего уха часто приводят к нарушению слуховой функции. Для предупреждения тугоухости необходимо своевременное направление пациента к специалисту и выполнение назначений врача.
Острый тубоотит (острый катар слуховой трубы) развивается при тубарном пути распространения инфекции. Набухание и отек слизистой оболочки слуховой трубы приводит к нарушению вентиляции среднего уха, снижению давления воздуха в барабанной полости в следствие постепенного всасывания кислорода капиллярами слизистой оболочки. В результате барабанная перепонка резко втягивается, повышается кровенаполнение сосудов, что вызывает образование транссудата. При дальнейшем воспалении слизистой оболочки к транссудату примешивается серозный экссудат. Нарушенная дренажная функция слуховой трубы препятствует оттоку содержимого барабанной полости.
Клинические проявления заболевания:
- чувство заложенности, тяжести в ухе
- шум в ухе, ощущение переливающейся жидкости при перемене положения головы
- звук собственного голоса в больном ухе (аутофония). При отоскопии определяется:
- втянутость, помутнение барабанной перепонки
- отсутствие светового конуса
- умеренно выраженная инъекция сосудов
- просвечивание уровня жидкости через барабанную перепонку.
При аудиометрии отмечается снижение слуха до 40-50 дБ по типу нарушения звукопроведения. Лечение состоит в следующем:
- устранение воспалительного процесса в носоглотке;
- восстановление проходимости слуховой трубы введением сосудосуживающих средств в нос с поворотом в сторону уха;
- катетеризация слуховой трубы с введением 0,5% раствора химотрипсина с гидрокортизоном;
- тепловые процедуры — согревающий компресс, солюкс для рассасывания транссудата;
- продувание слуховой трубы по Политцеру, пневмомассаж для восстановления дренажной и вентиляционной функции;
- прием десенсибилизирующих препаратов, общеукрепляющее лечение.
При своевременном комплексном лечении острый тубоотит заканчивается выздоровлением через несколько дней.
Острый средний отит. Реакция организма на проникновение инфекции в ухо зависит от вирулентности возбудителя и состояния иммунитета пациента. Развитию острого отита способствует:
- ранее перенесенные заболевания уха;
- тяжелые инфекции и хронические заболевания;
- нарушение обмена веществ;
- неблагоприятные факторы внешней среды (переохлаждения и др.).
Скопление транссудата в полости среднего уха на фоне перечисленных факторов создает условия для размножения микрофлоры и появления экссудата сначала серозного, а потом слизисто-гнойного. Увеличение количества экссудата приводит к нарушению питания тканей барабанной перепонки и ее разрыву. Образовавшаяся перфорация способствует эвакуации гноя из полости и постепенному стиханию воспалительного процесса.
В течении заболевания различают 3 стадии:
1 стадия - инфилътпративная, 2 стадия — перфоративная и 3 стадия — выздоровления.
Клинические проявления острого среднего отита соответственно стадии следующие:
- боль в ухе стреляющего или ноющего характера, иррадиирующая в висок, затылок, зубы;
- ощущение заложенности, шума в ухе;
- стойкое снижение слуха по типу нарушения звукопроведения;
- повышение температуры, ухудшение общего состояния,головная боль.
При отоскопии определяется:
- инъекция сосудов вокруг рукоятки молоточка;
- развитие яркой гиперемии барабанной перепонки в дальнейшем;
- исчезновение опознавательных признаков в связи с инфильтрацией барабанной перепонки и выпячивания ее в просвет слухового прохода.
2 стадия характеризуется:
- разрывом барабанной перепонки и обильным гноетечением;
- уменьшением боли в ухе и головной боли;
- улучшением общего состояния.
- слизисто-гиойное отделяемое с примесью крови в наружном слуховом проходе;
- утолщение, помутнение, гиперемия барабанной перепонки;
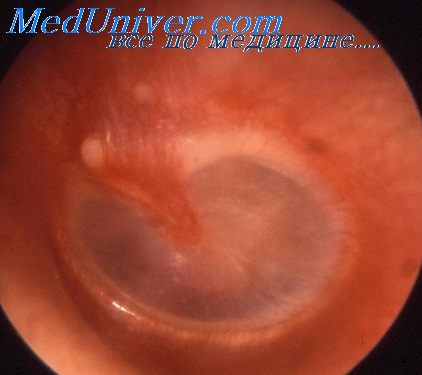
- перфорация щелевидной формы, определяется пульсирующий рефлекс.
3 стадия, имеет следующие признаки:
- улучшение общего состояния.
При отоскопии выявляется:
- уменьшение гиперемии и отека барабанной перепонки;
- четкие контуры перфорации, которая постепенно зарубцовывается;
- выявление опознавательных признаков.
Средняя продолжительность острого среднего отита 2-4 недели. Однако, не всегда течение заболевания бывает благоприятным, возможно развитие осложнений — распространение воспалительного процесса на воздухоносные ячейки сосцевидного отростка, переход процесса в хронический или развитие внутричерепных осложнений.
Лечение острого среднего отита должно быть комплексным и дифференцироваться в зависимости от стадии заболевания:
- рекомендуется постельный режим;
- обильное питье, пища, богатая витаминами;
- отвлекающие средства — горчичники на икроножные мышцы;
- сосудосуживающие капли в нос для восстановления дренажной функции слуховой трубы;
- заушная новокаиновая блокада 0,5% раствора в количестве 1-2 мл через день;
- водно-спиртовый компресс на ухо;
- антигистаминные препараты для уменьшения инфильтрации слизистой оболочки, анальгетики;
- физиотерапевтические процедуры — солюкс, УВЧ на область уха.
При нарастании тяжести клинических проявлений, появлении признаков начинающихся осложнений, для ускорения разрешения гнойного воспалительного процесса проводится рассечение барабанной перепонки — парацентез. Процедура выполняется врачом под местной анестезией с помощью специальной парацентезной иглы. В обязанности среднего медицинского работника входит подготовка необходимого оснащения и оказание помощи во время выполнения процедуры.
Последовательность выполнения процедуры:
- фиксировать голову для предотвращения непроизвольных движений;
- провести иглой разрез-укол в место наибольшего выпячивания, обычно в задне-нижний квадрант барабанной перепонки, до ощущения провала иглы;
- взять содержимое на бактериологическое исследование;
- ввести в слуховой проход стерильную турунду для впитывания экссудата;
- влить несколько капель лекарственного препарата — сосудосуживающие, антибактериальные, гормональные средства.
Во 2 стадии назначается:
- туалет наружного слухового прохода: сухой — с помощью ушного зонда и ваты, промыванием растворами фурациллина, риванола, удаление гноя электроотсосом
- обработка стенок слухового прохода глюкокортикоидными мазями (лоринден, флуцинар); общая антибактериальная терапия (амоксиклав, зиннат), антигистаминные (диазолин, ларитин), иммуностимулирующие препараты. В 3 стадии выздоровления рекомендуется: продувание слуховой трубы по Политцеру (см. стандарты практических навыков) для восстановления функций слуховой трубы;
- пневмомассаж барабанной перепонки для предотвращения спаек и рубцов в барабанной полости;
- физиотерапевтические процедуры: УФО эндоурально, УВЧ на нос и ухо перекрестно, электрофорез с лидазой ауронозально и др.
Необходимо провести контроль слуховой функции.
Острый средний отит в раннем детском возрасте имеет следующие особенности:
- затруднение своевременной диагностикииз-за невозможности выявить жалобы больного;
- латентное течение заболевания на фоне гипотрофии, снижения сопротивляемости организма;
- анатомо-физиологические особенности среднего уха, создающие условия для образования ограниченных полостей с затруднением оттока, плохой аэрацией;
- развитие антрита и возможность прорыва гноя в поднадкостничное пространство сосцевидного отростка;
- возникновение менингеальных симптомов на любой стадии острого среднего отита в связи с наличием щелей в верхней стенке барабанной полости.
Клинические признаки острого среднего отита в раннем детском возрасте:
- резкое беспокойство, нарушение сна;
- вынужденное положение головы на больном ухе;
- вскрикивание при надавливании на козелок (положительный симптом козелка);
- явления менингизма — запрокидывание головы, рвота, судороги, парез глазных мышц;
- общее тяжелое состояние — высокая температура до 39-40°, упорные диспептические явления;
- облегчение состояния после прободения барабанной перепонки или парацентеза.
При отоскопии наблюдается:
- отсутствие гиперемии барабанной перепонки в 1-2 стадии при спокойном состоянии ребенка;
- кремовый оттенок, помутнение, влажность барабанной перепонки;
- сглаженность контуров барабанной перепонки, нерезкое ее выпячивание.
Лечение острого среднего отита у детей аналогично таковому у взрослых, однако, так же имеет некоторые особенности:
- введение в нос раствора фурациллина с добавлением 1-3 мл 0,1% раствора адреналина на 10 мл раствора;
- проведение парацентеза с диагностической и лечебной целью;
- промывание барабанной полости и ячеек сосцевидного отростка свежеприготовленными растворами протеолитических ферментов — трипсин, химотрипсин, папаин)
для лучшего удаления густого гнойного отделяемого;
- дренаж пещеры при выявлении антрита и промывание антибактеральными препаратами и ферментами;
- общее антибактериальное лечение в сочетании с противогрибковыми и стимулирующими препаратами.
При отсутствии эффекта от консервативной терапии прибегают к оперативному вмешательству.
Клинические проявления мастоидита: - сильная боль в ухе и заушной области;
- гиперемия, отек и инфильтрация кожи сосцевидного отростка;
- сглаженность заушной складки, оттопыривание ушной раковины;
- флюктуация в области сосцевидного отростка в стадии образования субпериостального абсцесса;
- общее тяжелое состояние, выраженная интоксикация, изменения в крови воспалительного характера.
При отоскопии отмечается:
- сужение слухового прохода за счет опущения задней стенки наружного слухового прохода;
- гиперемия, утолщения, сглаженность контуров барабанной перепонки;
- пульсирующий рефлекс, наличие густого гноя в наружном слуховом проходе.
Лечение мастоидита проводится консервативным и оперативным способом.
Консервативное лечение назначается в начальных стадиях развития процесса аналогично лечению острого среднего отита. С диагностической и лечебной целью назначается антропункция — пунктирование и отсасывание патологического содержимого из пещеры сосцевидного отростка.
Оперативное лечение применяется при отсутствии эффекта от консервативной терапии, развитии субпериостального абсцесса, при подозрении на внутричерепные осложнения. Перечисленные состояния являются показанием для мастоидэктомии.
В послеоперационном периоде необходимы следующие мероприятия:
- ежедневные перевязки с промыванием растворами антибиотиков;
- активная общая антибактериальная и стимулирующая терапия.
Клиническое выздоровление и закрытие операционной раны наступает через три недели при адекватном лечении пациента.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Высшая квалификационная категория
Высшая квалификационная категория
Высшая квалификационная категория, кандидат медицинских наук
Кандидат медицинских наук
Отит – заболевание, сопровождающееся сильными (как стреляющими, так и пульсирующими или ноющими) болями в ушах. Боль при отите может иррадиировать в зубы, висок, в соответствующую сторону головы и затылок. У больного возникает слабость, бессонница, пропадает аппетит.
В зависимости от характера заболевания, отит может протекать в острой и хронической форме.
Острый отит имеет выраженный характер, характеризуется наличием сильной боли.

Аудиометрия в МедикСити
Промывание слуховых каналов

Диагностика отита в МедикСити
Острый отит - сигнал для больного, что необходимо срочно обратиться к врачу! Острую ушную боль терпеть нельзя, это может стать причиной глухоты! Хронический отит уха имеет менее выраженный характер, но также очень опасен! Отит не проходит сам по себе, после отита у пациента может навсегда пропасть слух, поэтому при первых же признаках заболевания нужно срочно обратиться к специалистам.
Виды отита
В зависимости от направленности боли, принято различать 3 вида отита: наружный, средний и внутренний отит.
Наружный отит появляется чаще всего в результате механических повреждений ушной раковины или наружного слухового прохода. Для наружного отита уха характерны следующие симптомы: ноющие, тупые боли, отек уха, небольшое повышение температуры.
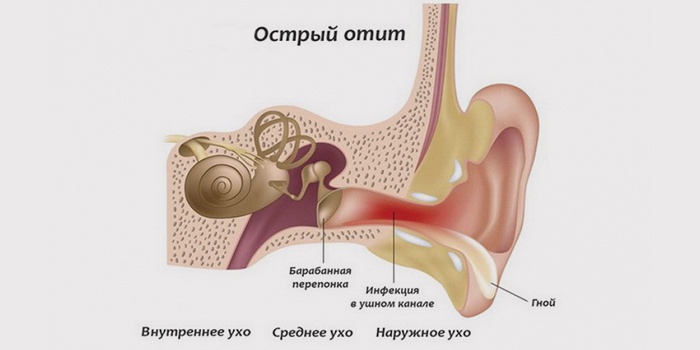
Отит среднего уха – это воспалительное заболевание воздухоносных полостей среднего уха: барабанной полости, слуховой трубы и сосцевидного отростка.
Внутренний отит - это недолеченный отит среднего уха. При внутреннем отите происходит воспаление внутреннего уха и поражение всего вестибулярного аппарата.
Острый средний отит
По статистике заболевания острой формой среднего отита уха составляют 30% от всего количества ЛОР-заболеваний. Чаще всего оно встречается у детей дошкольного возраста.
Для заболевания характерно острое начало с появлением следующих признаков:
- боль в ухе;
- заложенность уха или снижение слуха;
- повышение температуры тела;
- беспокойство;
- нарушение аппетита, сна;
- головная и зубная боль.
В большинстве случаев заболевание может быть вызвано различными патогенными микроорганизмами – вирусами, микробами, грибами и др. В экссудате, полученном из среднего уха, в 30-50% случаев обнаруживаются респираторные вирусы. Чаще всего причиной отитов становятся вирусы парагриппа, гриппа, риновирусы, аденовирусы, энтеровирусы, респираторно-синцитиальные вирусы и др.
У 50-70% пациентов с острым средним отитом в экссудате из среднего уха выявляются бактерии (чаще всего - Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis).
Нередко причиной отита становится смешанная (вирусно-бактериальная) инфекция.
При постановке диагноза проводится дифференциальная диагностика с мирингитом (воспаление барабанной перепонки) и экссудативным средним отитом.
Возникновение отитов напрямую связано с состоянием носа и носоглотки: риниты и ангины нередко провоцируют воспаление среднего уха.
Отиты часто возникают на фоне снижения иммунитета, иммунодефицитных состояний.

Диагностика отита в МедикСити

Диагностика отита в МедикСити

Диагностика отита в МедикСити
Самый распространенный путь инфекции в среднее ухо - через слуховую трубу при рините, гайморите.
Возможно проникновение инфекции через кровь при гриппе, скарлатине и других инфекционных заболеваниях.
В редких случаях инфекция попадает в среднее ухо через слуховой проход при травме (разрыве) барабанной перепонки.
Существует 5 стадий заболевания:
- стадия острого евстахиита: ощущение заложенности, шум в ухе, нормальная температура тела (при имеющейся инфекции возможно ее повышение);
- стадия острого катарального воспаления в среднем ухе: резкая боль в ухе, субфебрильная температура, воспаление слизистой оболочки среднего уха, нарастание шума и заложенности в ухе;
- доперфоративная стадия острого гнойного воспаления в среднем ухе: резкая нестерпимая боль в ухе, которая иррадиирует в глаз, зубы, шею, глотку, усиление шума в ухе и снижение слуха, повышение температуры тела до 38-39 градусов, картина крови приобретает воспалительный характер;
- постперфоративная стадия острого гнойного воспаления в среднем ухе:боль в ухе становится слабее, появляется гноетечение из уха, шум в ухе и снижение слуха не проходят, температура тела становится нормальной;
- репаративная стадия: воспаление купируется, перфорация закрывается рубцом.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции - ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию.
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода - очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
[youtube.player]
Отит — это один из самых часто встречающихся диагнозов в ежедневной практике врача — оториноларинголога. При остром отите мы наблюдаем воспалительный процесс, затрагивающий один из отделов органа слуха человека. Появление острой боли в ухе — главный симптом, сигнализирующий о начале развития воспаления.
Болезнь распространена как среди детей, так и среди взрослых. Хотя дети находятся в группе повышенного риска развития острого воспаления. Связано это с особенностями строения детского уха и слабым, неокрепшим иммунитетом.
К болезням органа слуха, как и к любому другому заболеванию, сосредоточенному в области головы, нужно относиться внимательно и ответственно, поскольку инфекция с кровотоком может легко достичь головного мозга и вызвать необратимые последствия. Поэтому лечить острый воспалительный процесс необходимо сразу, как только появились первые предпосылки заболевания. Лечение заболевания должно проводиться в больнице, под контролем грамотного врача.
В этой статье мы рассмотрим, как развивается заболевание, какие есть методы лечения на сегодняшний день, как проявляются осложнения отита и как их избежать.
Типы болезни
Воспаление, которое протекает в органе слуха, бывает хроническим или острым. При остром течении отита заболевание длится на протяжении до трёх недель, при хроническом — более трёх месяцев. Хронический процесс запускается, когда лечение острой формы отита не производилось или проходило не на должном уровне. Встречается и промежуточная форма — подострая, когда длительность болезни составляет от трёх недель до трёх месяцев.
Орган слуха человека подразделяется на три части: наружное, среднее и внутреннее ухо. Отит может появиться в каждой из этих областей. Исходя из места расположения воспаления выделяют острый средний отит, и воспаление внутреннего уха именуемое по другому как лабиринтит.
Наружные проявления воспаления, в свою очередь, делятся на ограниченные, проявляющиеся преимущественно в виде фурункула ушной раковины, и диффузный отит. При диффузном отите поражается значительная область наружного уха.
Острое воспаление среднего уха охватывает барабанную полость уха, слуховую (евстахиевую) трубу и сосцевидный отросток. Эта разновидность заболеваний органа слуха - наиболее часто встречающаяся.
Заболевание внутреннего отдела называется лабиринтитом (эту часть уха называют лабиринтом из-за схожести его формы с улиткой). Как правило, воспаление охватывает внутренний отдел, если лечение воспалительного заболевания среднего уха проводилось с запозданием или лечение отита подобрали неверно.
Исходя из причин возникновения, выделяют инфекционный отит, вызываемый разного рода возбудителями, и неинфекционный (например, возникающий из-за воздействия на организм аллергенов или из-за травм уха).
Отит в острой форме может протекать в катаральной (без образования в ушной полости отделяемого секрета), экссудативной (с образованием в барабанной полости жидкости) и гнойной (с присутствием гнойных масс) формах.
Острый отит среднего уха: отчего случается воспаление?
Воспалительный процесс всегда вызывают болезнетворные микроорганизмы, значит в организме должны присутствовать предпосылки для их активизации. Причинами возникновения отита среднего уха выступают:
- переохлаждение;
- болезни, вызванные инфекцией (грипп, ОРВИ, корь);
- воспалительные процессы ЛОР-органов (барабанная полость соединена с носоглоткой посредством евстахиевой трубы, неудивительно, что инфекция из носоглотки беспрепятственно проникает в среднее ухо);
- неправильное высмаркивание;
- гипертрофия аденоидных вегетаций;
- риниты, синуситы;
- аллергические реакции;
- искривлённая носовая перегородка;
- инородный предмет в ухе;
- повреждения органа слуха.
Наружное и внутреннее ухо: причины воспаления
Как мы уже говорили, воспаление внутреннего отдела возникает из-за недолеченного среднего отита, если лечению отита не уделялось должного внимания. Бактерии могут также попасть сюда из мозговых оболочек, например, при менингите. Этот вид воспаления могут спровоцировать травмы и переломы черепа или височной кости.
Чтобы вовремя распознать болезнь и подобрать правильное лечение, необходимо уметь определять его признаки.
Симптоматика
Острое течение болезни характеризуется стремительным началом и ярко выраженной симптоматикой.
При заболевании наружного уха человек испытывает болевые ощущения и внутри, усиливающиеся при нажатии на него с внешней стороны. Острая боль возникает при глотании и пережёвывании пищи. Само ухо отекает и краснеет. Кожа ушной раковины зудит, жалобы больного сводятся к состоянию заложенности и звона в ухе.
При остром среднем отите основным признаком воспаления является неожиданное появление острых стреляющих болей, которые к ночи становятся сильнее. Боль может иррадиировать в виски, левую или правую лобные части, в челюсть — её очень сложно вытерпеть даже взрослому человеку, не говоря уже про детей. Также для острого среднего отита характерны следующие признаки:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- лихорадка (до 39°С);
- звон в ушах;
- снижение слуха;
- вялость, недомогание, потеря аппетита;
- при экссудативной форме из уха идут выделения (обычно эти выделения прозрачные или белого цвета);
- для острого гнойного среднего отита характерно гноетечение из уха.
Основной признак при лабиринтите — головокружения. Они могут длиться несколько секунд, а могут несколько дней.
Если вы заметили у себя один или несколько из выше описанных признаков, необходимо немедленно обратиться к врачу за лечением.
Этапы развития болезни
Лечение острого отита длится от одной до трёх недель. Выделяют несколько этапов развития заболевания. Но совсем необязательно, что больной пройдёт их все. Если лечение инфекционного отита начато вовремя и лечением острого заболевания занимается грамотный ЛОР-врач, выздоровление не заставит себя долго ждать.
Итак, течение болезни условно разделяют на несколько этапов:
- Катаральная. Болезнетворные микроорганизмы начинают активно размножаться, запуская в ухе воспалительный процесс. В это время наблюдается катаральный отёк и воспаление.
- Экссудативная. Воспаление приводит к активному образованию жидкости (секрета). Она накапливается и здесь продолжают размножаться болезнетворные микроорганизмы. Проведение своевременного лечения на этом этапе позволит вылечить отит, избегая осложнений.
- Гнойная. Острое гнойное воспаление характеризуется усиленным образованием гнойных масс в полости среднего уха. Они накапливаются, больной испытывает давление изнутри. Состояние заложенности не покидает. Эта фаза обычно длится от нескольких дней до нескольких часов.
- Перфоративная. В эту стадию скопившийся гной вызывает разрыв барабанной перепонки, гнойные массы выходят из барабанной полости наружу. В этот момент больной начинает ощущать заметное облегчение, высокая температура снижается, болевые ощущения постепенно сходят на нет. Бывает, что барабанная перепонка не способна разорваться, тогда врач вручную делает прокол барабанной перепонки (парацентез) и тем самым высвобождает гнойные массы наружу в слуховой проход.
- Репаративная фаза — выход гноя завершается. Отверстие в барабанной перепонке затягивается. Как правило, после правильно проведённого симптоматического лечения больной быстро идёт на поправку.
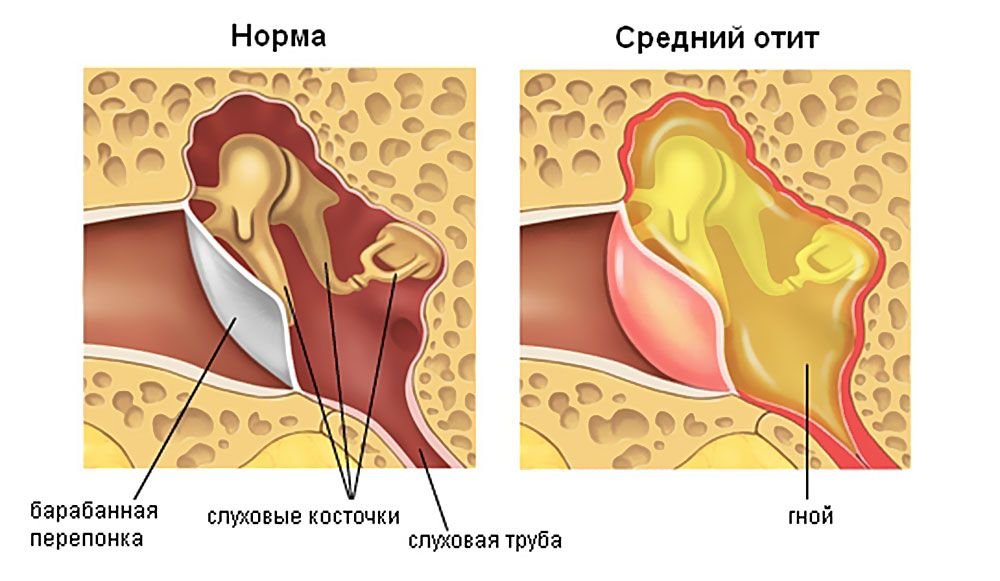
Осложнения и профилактические меры
Как правило, если приступить к лечению болезни вовремя, лечение острого гнойного отита, экссудативного или воспаления любого другого рода, удаётся избежать каких бы то ни было осложнений.
Однако если лечением не заниматься и запустить болезнь, диагноз может стать хроническим. Самыми серьёзными последствиями являются: менингит, энцефалит, абсцесс головного мозга, неврит лицевого нерва, потеря слуха. Но эти опасные состояния могут проявиться лишь тогда, когда пациенты лечением отита упорно пренебрегают.
Профилактические мероприятия включают борьбу с имеющимися в организме очагами воспалений, грамотную и своевременную терапию лор-болезней, правильная гигиена ушей и, конечно же, укрепление иммунитета.
Проведение лечения
Вылечить острый отит намного проще, если терапия заболевания началась как можно раньше. Лечение должно проходить под наблюдением врача-оториноларинголога. Комплексное лечение включает в себя следующие мероприятия:
- при острых болях показан приём анальгетиков, чтобы снять болевой синдром;
- чтобы сбить температуру нужно принимать жаропонижающие препараты;
- в сложных случаях проводится лечение антибиотиками;
- местное лечение заключается в использовании специальных ушных капель, которые назначаются в каждом случае индивидуально. Самостоятельный подбор капель, равно как и антибактериальных препаратов, чреват опасными последствиями для здоровья.
- снять отёк помогают антигистаминные лекарственные средства;
- хороший эффект достигается при проведении физиотерапевтических процедур;
- хирургическое вмешательство: вскрытие барабанной перепонки (парацентез) проводится в том случае, если самопроизвольного её разрыва не произошло.
Все назначения ЛОР-врача должны выполняться в полной мере: ведь соблюдение рекомендаций по лечению — залог быстрого выздоровления.

Чего нельзя делать во время лечения
Первая ошибка — нельзя помещать в слуховой проход никакие посторонние предметы. Кто-то пытается использовать фитосвечи, кто-то, например, листья герани. Такие меры чреваты тем, что в ухе могут застрять остатки листьев, что спровоцирует усиление воспаления.
Вторая ошибка — использование тепловых и разогревающих компрессов при гнойной форме болезни. Кто-то заменяет компрессы грелкой. На этой стадии заболевания тепловое прогревание только усилит размножение бактерий.
Третья ошибка — попытка закапывать в уши различные масла или вариации спирта. Если во время такого лечения произошла перфорация барабанной перепонки, подобные закапывания принесут не только болезненные ощущения, но и вызовут рубцовый процесс в среднем ухе и барабанной перепонке.
Где лечить?
Таким вопросом задаются многие пациенты, которые неожиданно столкнулись с заболеваниями уха. Среди многообразия клиник и медицинских центров очень сложно выбрать лучшую, особенно когда из-за острой боли не возможно сосредоточиться ни на чём.
Лечение болезней уха, в том числе, отит — это наш профиль.
Приём ведут высококвалифицированные специалисты с большим практическим опытом работы.
Самое современное оборудование, авторские методики лечения и, при этом, демократичные цены — вот что ценят наши клиенты.
Пожалуйста, не затягивайте с лечением!
Звоните, записывайтесь на приём и приходите.
[youtube.player]Читайте также:


