Пути передачи госпитальных инфекций реализуется через
Факторами передачи чаще всего выступают пыль, вода, продукты питания, оборудование и медицинские инструменты.
Ведущими путями заражения в условиях ЛПУ являются контактно-бытовой, воздушно-капельный и воздушно-пылевой. Также возможен парентеральный путь (характерно для гепатитов В, С, D и др.)
Механизмы передачи инфекции: аэрозольный, фекально-оральный, контактный, гемоконтактный
Основной путь передачи — это:
- прямой (от источника к хозяину)
- косвенный (через промежуточные объекты: руки, предметы);
воздушно-капельный (аэрозольный) - вдыхая капельки и пылинки;
- фекально-оральный - пищевой (алиментарный)и водный.
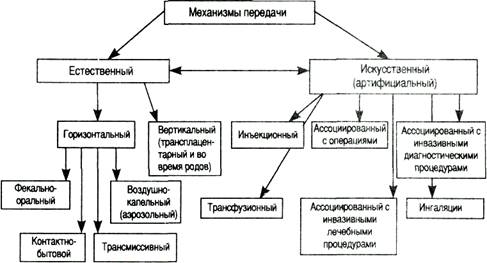
Рис. Механизмы и пути передачи ВБИ.
Воздушно-капельный (аэрозольный) путь передачи инфекции играет ведущую роль в распространении стафилококковой и стрептококковой инфекции.
Инфицированный воздух обусловливает возникновение вспышек болезни легионеров, зарегистрированных в госпиталях ряда стран мира. При этом большую роль в распространении инфекции играли кондиционеры с увлажнителями, вентиляционные системы, реже заболевания были связаны с вдыханием водного или пылевого аэрозоля при физиотерапевтических процедурах или проводившихся недалеко от стационара строительных земляных работах. Следует иметь в виду, что постельные принадлежности — тюфяки, матрасы, одеяла, подушки — также могут стать факторами передачи стафилококков, энтеропатогенных и других возбудителей.
Контактно-бытовая передача свойственна главным образом инфекциям,
вызываемым грамотрицательными бактериями. При этом нужно учитывать возможность интенсивного размножения и накопления этих микроорганизмов во влажной среде, в жидких лекарственных формах, в сцеженном грудном молоке, на влажных щетках для мытья рук персонала и влажной ветоши. Факторами передачи инфекции могут служить также контаминированный инструментарий, дыхательная аппаратура, белье,
постельные принадлежности, поверхность влажных предметов (ручки кранов, поверхность раковин и т.д.), инфицированные руки персонала. Бытовая передача реализуется и при стафилококковой инфекции, особенно в тех случаях, когда она вызывается эпидермальным стафилококком.
Пищевой путь передачи может реализоваться при инфекциях, вызываемых различными этиологическими агентами. У детей, находящихся на грудном вскармливании, возможно заражение стафилококками при кормлении или докорме сцеженным молоком или вскармливании матерью, страдающей маститом. Нарушения технологии приготовления пищевых продуктов, наличие нераспознанных, источников инфекции у работников пищеблоков приводят к возникновению вспышек кишечных инфекций в стационарах. Однако основное значение в распространении ВБИ играет
правил асептики и антисептики, нарушения режима стерилизации и дезинфекции медицинского инструментария и приборов приводят к реализации артифициального пути передачи инфекции. При этом в каждом типе стационаров важно выявить факторы и контингента риска, вероятность возникновения ВБИ у которых особенно велика.
6.Факторы, влияющие на восприимчивость хозяина к инфекции.
Основными факторами являются возраст человека, неблагоприятные условия окружающей среды, недостаточная иммунная защита организма, множество лечебно-диагностических процедур,хронические заболевания организма, скопление возбудителей ВБИ из-за нарушений санитарно-противоэпидемического режима лечебно-профилактических учреждений, невыполнение правил асептики и антисептики, нарушение правил дезинфекции и стерилизации медицинского инструментария и приборов.
(со стороны микроорганизма)
Развитие инфекционной болезни зависит как от дозы, патогенности, вирулентности, инвазивности и токсигенности возбудителя, так и от восприимчивости хозяина к инфекции.
Патогенность - закреплённая генетически потенциальная способность микроорганизма данного вида вызывать определённое инфекционное заболевание.
Инвазивность - способность микроорганизма проникать в ткани и органы макроорганизма и распространятся в них.
Токсигенность - способность микроорганизма вырабатывать и выделять токсины.
Вирулентность – степень патогенности.
Здоровый человек, как правило, устойчив к инфекции. Однако, когда нарушаются основные механизмы биологической защиты человека, возбудитель инфекции, получает лучшую возможность вызвать инфекционное заболевание.
7. Группы риска развития внутрибольничной инфекции.
1) пациенты без определенного места жительства, мигрирующее население, с длительными не долеченными хроническими соматическими и инфекционными заболеваниями, не имеющие возможность получать специальную медицинскую помощь;
- назначена терапия подавляющая иммунную систему (облучение, иммунодепрессанты);
- проводятся сложные диагностические, операционные вмешательства;
3) родильницы и новорождённые, особенно недоношенные и переношенные;
4) дети с врождёнными аномалиями развития, родовой травмой;
5) пациенты, посетители и родственники, ухаживающие за тяжелобольными в хирургических, урологических, реанимационных отделениях, отделениях гемодиализа и т.д.;
6) медперсонал МО (медицинских организаций).
7) пациенты хирургических, урологических, реанимационных отделений.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Госпитальная инфекция представляют собой одну из самых сложных проблем, которая возникает во многих странах мира. Социальный и экономический ущерб, причиненный госпитальными патогенными микроорганизмами, огромен. Как ни парадоксально, несмотря на огромные достижения в области терапевтических и диагностических технологий и, в частности, стационарного лечения, данная проблема остается одной из самых острых.

Что такое ВБИ?
Внутрибольничная или госпитальная инфекция (ВБИ) — это заболевание микробной этиологии, которое возникает у пациентов во время их пребывания в больницах, или когда больные посещают лечебное учреждение с целью лечения. Они встречаются во всех странах мира и представляют собой серьезную проблему для медицинских и профилактических учреждений здравоохранения. Заболевания, которые связаны с оказанием медицинских услуг, обозначают термины ятрогения (от греч, iatros, врач) или нозокомиальные (от греч. nosokomeion, больница) инфекции.
Виды внутрибольничной инфекции (виды возбудителей)
Приблизительно 90% всех возбудителей госпитальных инфекций имеют бактериальное происхождение. Вирусы, грибы и простейшие, а также эктопаразиты встречаются реже. Группировка патогенных микроорганизмов с учетом эпидемиологии:
- Первая группа возбудителей традиционных инфекций — это те, которые не имеют особой характеристики (шигеллезы, краснуха, гепатиты, грипп, ВИЧ-инфекция, вирусные гепатиты и др.).
- Вторая группа или облигатные паразиты, патогенность которых в большей степени проявляется именно в условиях медучреждения (сальмонеллезы, колиэнтериты).
- Третья группа — условно-патогенные микроорганизмы, которые развиваются исключительно в госпитальных условиях (гнойно-септические инфекции).
Госпитальные штампы
Кругооборот в больницах инфекционных агентов нозокомиальных инфекций постепенно формирует так называемые госпитальные штаммы, т. е. микроорганизмы, наиболее эффективно приспособленные к местным условиям конкретного отдела медучреждения.
Основной особенностью госпитальной инфекции является повышенная вирулентность, а также особенная приспособляемость к лекарственным средствам (антибиотики, антисептики, дезинфицирующие средства и т. д.).
Причины возникновения ВБИ
Причины разделяют на объективные, независимые от менеджеров и персонала медучреждения, и субъективные, зависящие от руководства и персонала профильного отделения, гигиенические принципы профилактики госпитальной инфекции, которые не соблюдаются.
Основными объективными причинами являются: отсутствие эффективного метода лечения, плохая обеспеченность лабораторий, широкое применение антибиотиков, увеличение количества пациентов с низким иммунитетом, недостаточное количество лабораторий. К субъективным причинам относят: отсутствие учета пациентов, низкое качество стерилизации инструментов, отсутствие контроля больниц со стороны СЕС, увеличение контактов между пациентами с инфекционными заболеваниями.

Микробиологическая диагностика
Госпитальная инфекция, вызванная патогенными микроорганизмами, диагностируется на основе клинической картины, эпиданамнеза, анализа контактов с больными, что проходят лечение на стационаре, и результатов анализов лабораторных тестов.
При обнаружении ВБИ, которые вызваны условно-патогенной флорой, учитывается продолжительность пребывания в больнице и все другие отягчающие факторы (возраст пациента, тяжесть основного заболевания, ухудшение общего состояния здоровья).
В бактериологической диагностике госпитальной инфекции, вызванной УПМ, важна массовость роста микроорганизмов повторного посева, а также изучение нескольких культур каждого вида. Достаточно трудно отличить внутрибольничные инфекции от инфекций, приобретенных во внешней среде. Это можно объяснить тем, что заболевание может возникать во время стационарного лечения, в то время, когда пациент уже инфицирован во внебольничных условиях.

Пути передачи внутрибольничной инфекции
В лечебных и профилактических учреждениях классическими путями передачи госпитальной инфекции являются:
- воздушно-капельный;
- фекально-оральный;
- контактное домашнее хозяйство.
В то же время передача ВБИ возможна на разных стадиях оказания медицинской помощи. Любое парентеральное вмешательство (инъекция, сбор анамнеза, вакцинация, хирургическое вмешательство и т. д.) с использованием медицинского оборудования, которое не было должным образом обработано, представляет угрозу заражения. Так может передаваться гепатит В, С, сифилис, дельта-инфекция, гнойно-воспалительные болезни, вызванные различными бактериальными агентами.
Поэтому необходимо максимально ограничить переливание крови, или же проводить их только по строгим показаниям. К передаче инфекции приводят различные медицинские процедуры, например, катетеризации кровеносных сосудов, мочевых путей. Были случаи заражения легионеллезом при принятии вихревых ванн и гигиенического душа. Большая вероятность того, что пациенты заражаются госпитальными инфекциями в больницах через жидкие лекарственные препараты (изотонический раствор, раствор глюкозы, альбукид и т. д.), в которых грамотрицательные бактерии быстро размножаются.
Источники передачи инфекций
Источниками заражения ВБИ могут быть:
- медсестры и посетители медицинского учреждения, страдающие от заболеваний инфекционного типа (грипп, диарея, гнойничковые поражения кожи, с мало выраженной симптоматикой), продолжающие находиться рядом с пациентами;
- пациенты со стертыми формами заболеваний;
- пациенты с обработанными антисептиками ранами, которые являются носителями бактерий вирулентных штаммов стафилококка;
- дети малого возраста с пневмонией, отитом, ветрянкой, ангиной и т. д., которые продуцируют патогенные штаммы Escherichia coli (кишечная палочка).
Внутрибольничная инфекция также может быть вызвана микробами, находящимися в окружающей среде, например, некоторыми типами грамотрицательных бактерий. В таких случаях источником инфекции является почва в вазонах с цветами, вода или любая влажная среда, в которой существуют условия для жизнедеятельности бактерий.
Факторы развития ВБИ
Непосредственно на развитие внутрибольничной инфекции оказывают влияние следующие факторы:
- ослабление организма пациента основным заболеванием, всевозможными диагностическими процедурами и хирургическими вмешательствами;
- продолжительность пребывания в больнице (70% таких инфекций появляется у пациентов, которые пребывают на стационарном лечении более 18-20 дней);
- чрезмерное использование антибиотиков, которые меняют биоценоз кишечника, снижают иммунную устойчивость организма, способствуют развитию устойчивых к антибиотикам штаммов (однократное введение лекарственных средств уменьшает содержание лизоцима, комплемента, пропердина и выработку антител);
- широкое использование ГКС, которое снижает сопротивляемость организма;
- госпитализация людей в преклонном возрасте, особенно с хроническими заболеваниями, которые являются источником ВБИ;
- нахождение на лечении детей в малом возрасте, а особенно до одного года;
- скопление большого количества людей, которые проходят лечение на стационаре в больницах.
Мероприятия по предотвращению заноса ВБИ
Профилактика госпитальной инфекции в больнице проводится всеми подразделениями. Еще до госпитализации пострадавшего врач, который назначает пациенту лечение, помимо осмотра и диагностики, выявляет следующие факторы риска развития ВБИ:
- наличие или отсутствие контактов с людьми, которые болеют инфекционными заболеваниями;
- ранее перенесенные инфекционные болезни, которые склонны к носительству (туберкулез, вирусные гепатиты, тифопаратифозные заболевания и т. д.);
- выявляют, был ли пациент за пределами своего места жительства.

Первым противоэпидемическим барьером системы профилактики и контроля госпитальной инфекции является приемный отдел. При поступлении пациента на стационарное лечение принимаются для предотвращения проникновения инфекции в отделение. Гигиенические принципы профилактики госпитальной инфекции:
- индивидуальный прием пациента;
- тщательный сбор эпидемиологической истории;
- осмотр человека, что включает в себя не только уточнение диагноза, но и своевременную идентификацию тех, кто болеет инфекционными заболеваниями, находясь в непосредственной близости с пациентом.
вкл. 17 Август 2012 .
Источниками ВБИ могут быть:
- больные различными формами заболеваний,
- больные с чистыми ранами, являющиеся бактерионосителями вирулентных стафилококковых штаммов и т.п.
- медперсонал и посетители, страдающие рядом инфекционных заболеваний (грипп, диарея, гнойничковые поражения кожи со слабой выраженностью симптомов),
- медперсонал, являющийся носителями госпитальных штаммов микроорганизмов.
Факторами передачи могут быть:
- передаваемые контаминированные продукты и предметы,
- контаминированные объекты внешней среды (почва, воздух, вода или любая влажная среда, в которой имеются условия для жизни и размножения мироорганизмов),
- лекарственные формы, дезинфицирующие средства, антисептики, контаминированные возбудителями,
- лечебно-диагностическая аппаратура, инструменты, Не прошедшие достаточной обработки.
Наблюдались случаи заражения легионеллезом при приеме вихревых ванн, душа. Факторами передачи в стационарах могут быть жидкие лекарственные формы (изотонический раствор, раствор глюкозы, альбуцид и др.), в которых особенно быстро размножаются грамотрицательные бактерии.
Заражение может происходить различными путями, причем в госпитальных условиях они могут носить необычный характер (заражение энтеропатогенными кишечными палочками аэрозольным путем, при гемотрансфузиях и введении различных биологических жидкостей, солевых растворов и лекарственных средств, при лечебно-диагностических инструментальных манипуляциях и т.д.). В госпитальных условиях особое значение приобретает контактный (контактно-бытовой) путь, который реализуется через руки персонала, через белье, посуду и при других манипуляциях.
На фоне достижений медицинской науки увеличилось число инвазивных диагностических, а также лечебных процедур, необходимых для поддержания жизнедеятельности организма. В результате формируется мощный искусственный (артифициальный) механизм передачи возбудителей, связанный с выполнением инъекций, хирургических манипуляций, эндоскопических исследований и отсутствием надежных способов стерилизации используемого при этом многократно оборудования (наркозно-дыхательная аппаратура, аппараты гемодиализа, искуственного кровообращения и др.).
Заражение людей происходит в основном экзогенно, факторами передачи служат: лекарственные формы для инъекций, контаминированные возбудителями, нестерильные инструменты, эндоскопическая аппаратура, руки медицинского персонала, растворы, дренажные системы, катетеры, гемодиализ и др., а также проникновение инфекций естественными путями в операционные, ожоговые раны, в полости и тракты, с нарушенной целостностью слизистой оболочки.
Занос больничных микробов во внутреннюю среду организма происходит через дефекты кожи и слизистой оболочки из мест обитания: носа, носоглотки, промежности, волос, рук, т.е. аутоинфицированнием или эндогенным путем.
Парентеральные гепатиты, внутрибольничный сальмонеллез, колиэнтерит, вирусные острые кишечные заболевания,грипп, ОРВИ, пневмоцистоз, хламидиоз обычноимеют экзогенноепроисхождение.
Аденовирусные, герпетические, цитомегаловирусные, клостридиальные инфекции могут иметь как экзо-, так и эндогенное происхождение.
Для стафилококковых инфекций характерен воздушно-капельный путь распространения, который может реализоваться как капельным, так и пылевым факторами. Госпитальные штаммы стафилококков легко приживаются на слизистой оболочке полости носа, откуда они выделяются в воздух, оседают на поверхности предметов и, повторно поступая в воздух, могут длительно циркулировать в стационарах и потоками воздуха переносятся из одного помещения в другое.
Грамотрицательные бактерии, в зависимости от устойчивости к высушиванию, также могут распространяться воздушно-капельным путем, однако этот механизм передачи имеет меньшее значение, чем при стафилококковых инфекциях. Большинство грамотрицательных бактерий хорошо сохраняются и даже могут размножаться во влажных условиях и в различных жидкостях. Для большинства грамотрицательных бактерий основным является контактный путь передачи. Ведущую роль в механизме распространения играет медицинский персонал. Определенное значение в передаче имеет медицинская аппаратура, инструменты и некоторые лекарственные формы. Применение новой аппаратуры и инструментальных методов при обследовании и лечении больных расширили количество резервуаров инфекции.
Восприимчивы к ВБИ различные категории людей, но восприимчивость у них различная. Менее восприимчивы сотрудники и посетители. Группами риска являются лица с нарушениями целостности кожи и слизистых, новорожденные, особенно недоношенные, пожилые люди, лица с врожденными иммунодефицитами, больные с диабетом, болезнями крови, онкологическими заболеваниями и другими тяжелыми сопутствующими заболеваниями. На частоту и тяжесть течения ВБИ влияет наличие ожогов, травм, отморожений, кровопотерь, шока, тяжелых и длительных операций, введение трансплантантов и эндопротезов, проведение иммуносупрессивной терапии, длительной антимикробной терапии.
Особенностью эпидемического процесса при ВБИ является то, что источником инфекции и восприимчивым организмом может быть сам больной.
Структура ответа: Особенности эпидемического процесса при ВБИ: источник инфекции, механизм передачи, восприимчивый организм.
[youtube.player]Несмотря на последние достижения в системе здравоохранения, внутрибольничная инфекция остается острой медицинской и социальной проблемой. Ведь в случае присоединения к главному заболеванию она ухудшает течение и прогноз болезни.
Внутрибольничная инфекция: определение

Разного рода заболевания микробного происхождения, ставшие результатом посещения лечебного учреждения с целью получения медицинской помощи, обследования либо выполнения определенных обязанностей (работа), носят единое название - "внутрибольничная инфекция".
Определение Всемирной организации здравоохранения (ВОЗ) подчеркивает, что инфекция считается нозокомиальной (внутрибольничной), если первое ее проявление имело место не менее чем через двое суток после нахождения в медицинском учреждении. В случае наличия симптомов в момент поступления пациента и исключения вероятности инкубационного периода инфекция не считается госпитальной.
Происхождение
Основные возбудители внутрибольничных инфекций - это:
- стафилококк;
- грамположительная кокковая флора;
- кишечная и синегнойная палочка;
- спороносные неклостридиальные анаэробы;
- грамотрицательная палочковидная флора (например, протей, сальмонелла, морганелла, энтеробактер цитробактер, иерсиния);
- другие.
- риновирусы;
- ротавирусы;
- вирусный гепатит;
- грипп;
- корь;
- ветряная оспа;
- герпес;
- аденовирусная инфекция;
- респираторно-синцитиальная инфекция;
- ВИЧ;
- другие.
Классификация
Существует общепринятая классификация такого рода инфекций. Основными критериями в ней выступают:
1. Пути передачи внутрибольничной инфекции:
- воздушно-капельные (аэрозольные);
- водно-алиментарные;
- контактно-инструментальные (постинъекционные, операционные, трансфузионные, эндоскопические, трансплантационные, диализные, гемосорбционные, послеродовые);
- контактно-бытовые;
- посттравматические;
- другие.
2. Характер и продолжительность течения:
3. Сложность клинического лечения:
4. Степень распространения инфекции:
4.1. Распространенные по всему организму (септицемия, бактериемия и другие).
- респираторные (к примеру, бронхит);
- глазные;
- инфекции кожи и подкожной клетчатки (например, связанные с ожогами и прочее);
- ЛОР-инфекции (отит и другое);
- патологии пищеварительной системы (гастроэнтероколит, гепатиты, абсцессы и другое);
- инфекции половой системы (например, сальпингоофорит);
- урологические (цистит, уретрит и прочее);
- инфекции суставов и костей;
- стоматологические;
- инфекции сердечно-сосудистой системы;
- заболевания центральной нервной системы.
Источники ВБИ

Распространителями внутрибольничной инфекции являются:
1) пациенты (особенно те, что находятся в стационаре длительное время), больные хирургического стационара с хроническими или острыми формами гнойно-септических заболеваний;
2) медработники (больные и бактерионосители), сюда входят как врачи, так и персонал по уходу за больными.
Посетители стационара - это незначительные источники ВБИ, но при этом они могут быть больны ОРВИ, а также являться носителями энтеробактерий или стафилококков.
Пути распространения
Как передается внутрибольничная инфекция? Пути распространения её следующие:
- воздушно-капельный, или аэрозольный;
Внутрибольничная инфекция в ЛПУ может также передаваться через:
- Объекты, которые непосредственно связаны с влагой (рукомойники, инфузионные жидкости, питьевые резервуары, резервуары, содержащие антисептики, дезинфеканты и антибиотики, вода в цветочных вазонах и подставках для горшков, увлажнители кондиционеров).
- Контаминированные инструменты, различную медаппаратуру, постельное белье, мебель в палате (кровать), предметы и материалы ухода за больными (перевязочный материал и прочее), униформу персонала, руки и волосы больных и медперсонала.
Кроме того, риск заражения возрастает, если присутствует постоянный источник ВБИ (например, нераспознанная инфекция у пациента, находящегося на длительном лечении).
С чем связан рост случаев ВБИ?
Внутрибольничная инфекция в последние годы набирает все больше оборотов: количество зарегистрированных случаев в Российской Федерации выросло до шестидесяти тысяч в год. Причины такого роста госпитальных инфекций могут быть как объективными (которые не зависят от руководства и медицинских работников лечебных учреждений), так и субъективными. Вкратце остановимся на каждом из вариантов.
Объективные причины внутрибольничной инфекции:
- существует ряд медицинских учреждений, которые не отвечают современным требованиям;
- создаются большие больничные комплексы со своеобразной экологией;
- бактериологические лаборатории плохо оборудованы и оснащены;
- наблюдается нехватка врачей-бактериологов;
- отсутствуют эффективные методы лечения стафилококкового носителя, а также условия для госпитализации;
- учащаются контакты больных и персонала;
- рост частоты обращений за медицинской помощью;
- повышение числа людей с низким иммунитетом.
Субъективные причины инфекции:
- отсутствует единый эпидемиологический подход к изучению госпитальных инфекций;
- недостаточный уровень проводимых профилактических мер, а также подготовки докторов и среднего медицинского персонала;
- отсутствуют способы качественной стерилизации определенных видов оборудования, недостаточный контроль за проводимыми процедурами;
- увеличения количества недиагностируемых носителей среди медицинских работников;
- нет полного и достоверного учета внутрибольничных инфекций.
Группа риска
Несмотря на уровень и квалификацию медицинского учреждения, работающего там персонала и качество проводимых профилактических мероприятий, стать источником или целью внутрибольничной инфекции может почти каждый. Но существуют определенные слои населения, организм которых наиболее склонен к заражению.
К таким людям относятся:
- пациенты зрелого возраста;
- дети до десяти лет (чаще всего недоношенные и с ослабленным иммунитетом);
- пациенты, у которых снижена иммунобиологическая защита в результате болезней, связанных с патологиями крови, онкологией, аутоиммунными, аллергическими, эндокринными заболеваниями, а также после продолжительных операций;
- пациенты, у которых изменен психофизиологический статус из-за экологического неблагополучия территории места жительства и работы.
Помимо человеческого фактора, существует ряд опасных диагностических и лечебных процедур, проведение которых может спровоцировать рост случаев внутрибольничной инфекции. Как правило, это связано с неправильной эксплуатацией оборудования и инструментов, а также пренебрежением в отношении качества выполнения профилактических мероприятий.
Процедуры, входящие в группу риска
Пересадка тканей и органов
Мануальные гинекологические исследования
Катетеризация мочевыводящих путей и сосудов
Мануальные ректальные исследования
Хирургические раневые инфекции
Внутрибольничная хирургическая инфекция (ХРИ) занимает львиную долю в общей массе госпитальных инфекций - в среднем 5,3 на сто пациентов.
Такого рода патологии делятся на поверхностные (задеты кожа и подкожная клетчатка), глубокие (задеты мышцы и фасции) и инфекции полости/органа (задеваются любые анатомические структуры).
Инфицирование возникает как по внутренним причинам, так и из-за внешних факторов. Но более восьмидесяти процентов инфекций связаны с внутренним заражением, которое происходит в операционных и перевязочных через руки персонала и медицинские инструменты.
Основными факторами риска возникновения инфекций в хирургических отделениях являются:
- существование централизованного операционного отделения;
- частое использование инвазивных процедур;
- проведение продолжительных операций;
- больные, которые находятся длительное время в лежачем положении после тяжелых операций.
Профилактические меры
Чтобы снизить риск заражения и рост госпитальных инфекций, необходимы многосторонние профилактические меры. Их достаточно сложно провести по организационным, эпидемиологическим и научно-методическим причинам. В большей степени эффективность запланированных и проведенных мероприятий, направленных на борьбу с госпитальной инфекцией, зависит от планировки ЛПУ в соответствии с современным оборудованием, последними достижениями науки и строгим соблюдением противоэпидемического режима.
Профилактика внутрибольничных инфекций проводится в нескольких направлениях, каждое из которых обязательно включает санитарно-гигиенические и противоэпидемические меры.
Эти мероприятия связаны с соблюдением условий выполнения санитарного содержания всего медицинского учреждения, используемого оборудования и инструментов, соблюдения правил личной гигиены пациентов и медицинских работников.
Генеральная уборка палат и функциональных помещений выполняется один раз в месяц или чаще, если на то есть причины. Она включает тщательное мытье и дезинфекцию полов, стен, медицинского оборудования, а также протирание от пыли мебели, осветительных приборов, жалюзи и других возможных предметов.
Не менее двух раз в сутки должна проводиться влажная уборка всех помещений, обязательно с использованием моющих, дезинфицирующих средств и уборочного инвентаря, который имеет специальную маркировку.
Что касается генеральной уборки таких помещений, как операционный блок, родильный и перевязочный зал, то там ее необходимо осуществлять один раз в неделю. При этом из зала необходимо полностью вынести оборудование, инвентарь и мебель. Также после уборки и на протяжении эксплуатационного времени необходимо проводить дезинфекцию помещений при помощи стационарных или передвижных ультрафиолетовых бактерицидных лампам (1 Вт мощности на 1 м 3 помещения).
Вообще профилактика внутрибольничных инфекций должна обеспечивать одно из самых важных мероприятий - ежедневную процедуру дезинфекции. Ее цель заключается в уничтожении возможных микроорганизмов в палатах, на оборудовании и инструментах.
Внутрибольничные инфекции – приказ, касающийся профилактики ВБИ
Перед органами управления всегда стояла проблема госпитальных инфекций. На сегодняшний день существует около пятнадцати приказов и других регламентирующих документов Минздрава СССР, РСФСР и Российской Федерации. Самые первые были изданы в 1976 году, но их смысл является актуальным и по сей день.
На данный момент существуют разработанные рекомендационные документы с описанием необходимых действий по профилактике воздушно-капельных и имплантационных инфекций.
Надзор за ВБИ

Инфекционный контроль внутрибольничных инфекций - это эпидемиологический надзор на уровне страны, города, района и в условиях отдельных лечебных учреждений. То есть процесс постоянного наблюдения и выполнение на основе эпидемиологической диагностики действий, направленных на повышение качества медицинской помощи, а также обеспечение сохранности здоровья пациентов и персонала.
Для полной реализации программы контроля внутрибольничных инфекций необходимо должным образом разработать:
- структуру управления и распределения функциональных обязанностей по контролю, в состав которой должны входить представители администрации лечебного учреждения, ведущие специалисты, среднее звено медицинского персонала;
- систему полной регистрации и учета внутрибольничных инфекций, которая ориентирована на своевременное выявление и учет всех гнойно-септических патологий;
- микробиологическое обеспечение инфекционного контроля на базе бактериологических лабораторий, в которых можно проводить высококачественные исследования;
- систему организации профилактических и противоэпидемических действий;
- действующую гибкую систему обучения медицинских работников задачам контроля за инфекциями;
[youtube.player]Читайте также:


