Прыщ у ребенка при инфекционных заболеваниях
Сыпь. Инфекционные заболевания у детей.
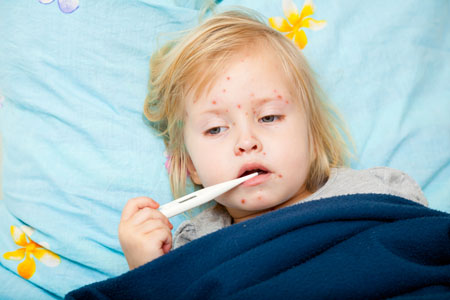
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Появление прыщиков – это один из способов организма подстроиться к различным изменениям. Они могут возникнуть у детей любого возраста. Родители должны уметь определять тип появившихся прыщей, а также причину, которая поспособствовала их образованию. Это поможет вылечить неприятные высыпания, а также предотвратит их появление в будущем.
Почему у детей появляются прыщи
Существует огромное количество причин, по которым появляются прыщи на лице у ребенка. Они могут иметь отношение к следующим процессам:
- Аллергической реакции.
- Дисбактериозу кишечника.
- Перегреву ребенка.
- Вирусному заболеванию.
- Неправильной гигиене.
- Гормональному сбою.
- Повышенной сальности кожных желез.
Каждая из этих причин заслуживает обязательной консультации у врача. Только так можно предупредить дальнейшие высыпания и облегчить состояние малыша.
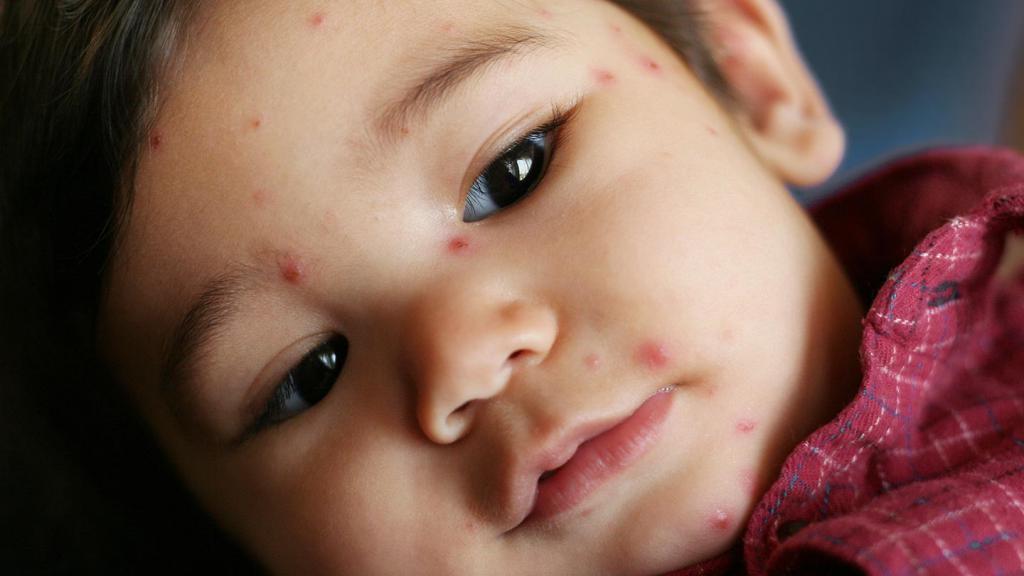
Неинфекционные прыщи у детей разного возраста
Независимо от возраста, врачи выделяют инфекционные и неинфекционные типы прыщей. К первой категории относятся следующие высыпания:
- Потница.
- Гормональные угри.
- Белые точки.
- Аллергическая реакция.
- Гнойнички.
В большинстве случаев прыщи на лице у ребенка не свидетельствуют о серьезных нарушениях в здоровье. К наиболее безобидным высыпаниям из этого списка относятся белые прыщики и гормональные угри. Остальные типы неинфекционных высыпаний должны быть проверены врачом, для определения дальнейшего способа лечения.

Инфекционные прыщи
Такие виды прыщей относятся к категории опасных высыпаний. Они являются основным симптомом заражения организма вирусной инфекцией. Чаще всего они появляются при:
- Герпесе. Высыпания красного цвета, зудящие. Очень похожи на мелкие пузырьки.
- Фолликулите. Прыщи содержат гной, болят и могут лопаться.
- Скарлатине. Заболевание проявляется зудящими и сухими мелкими прыщиками.
- Краснухе. Прыщи розового цвета, быстро распространяются по всему телу.
- Стрептодермите. У сыпи имеется ярко выраженный красный контур.
Инфекционные прыщи на лице у ребенка нуждаются в лечении, как и сама болезнь, которая их вызвала. Терапию проводят с помощью медикаментозных препаратов, мазей, гелей и кремов для заживления кожных покровов.

Как лечить инфекционные прыщи на лице
Когда ребенок болеет вирусным заболеванием, на его лице могут появляться прыщи, которые считаются одним из признаков того или иного недуга. Некоторые болезни подают первые симптомы именно в виде высыпаний на лице. В таком случае родители должны вовремя отправиться в больницу и диагностировать инфекцию в организме малыша.
Далее врачи заботятся о его соответствующем лечении. Терапия чаще всего проводится с использованием антибиотиков и других серьезных препаратов. Прыщи на лице у ребенка всегда уходят вместе с инфекцией в период выздоровления. Поэтому лечить их отдельно не имеет смысла, ведь они являются только следствием болезни. Однако в период лечения необходимо следить, чтобы ребенок придерживался следующих рекомендаций:
- Прыщи нельзя выдавливать, чесать или сдирать. Иначе после выздоровления на лице и теле от них останутся шрамы.
- Чтобы не повредить ранки, нужно каждую ночь надевать на руки ребенка специальные мягкие варежки, которые не дадут содрать прыщи с лица.
- Каждый день обрабатывать высыпания бактерицидным раствором.
Если выполнять эти правила выздоровление ребенка пройдет гораздо легче.
Прыщи у грудничков
После рождения организму ребенка приходится всячески приспосабливаться к условиям окружающей среды. Он начинает жить и развиваться отдельно от утробы матери. Из-за этого нового состояния его внутренние органы и кожа начинают работать еще активней. Поэтому многие родители часто сталкиваются с такой неприятностью, как прыщи у детей.
В младенческом возрасте высыпания у ребенка бывают белыми и красными. Самыми безобидными считаются маленькие белые прыщики гормонального характера. Они появляются у малыша сразу после рождения и могут беспокоить родителей небольшой промежуток времени. Высыпания локализуются на лбу, веках, под глазами, а также на щеках. Прыщи такого вида очень напоминают мелкие бугорки белого цвета. Они не болят и довольно редко чешутся. Поэтому родителям удается быстро избавить от них грудничка.
Красные прыщи на лице у ребенка не всегда считаются безобидным симптомом. Такие высыпания могут быть вызваны воспалительным процессом в организме, который вызвало заражение микробами или вирусами. Также они бывают следствием неправильного гигиенического ухода за младенцем и несоблюдения комфортной для него температуры в помещении. Независимо от причины возникновения красных прыщей на лице у ребенка необходимо сразу же обратиться за советом к врачу-педиатру.

Виды прыщей у младенцев
В течение первого года жизни у многих детей появляются высыпания на коже лица и тела. В основном они белого или красного цвета. Чтобы определить причину их появления, необходимо уметь различать все виды прыщей, которые чаще всего проявляются у младенцев.
Милии – белые и маленькие прыщики на лице у малыша, которые не вызывают у него беспокойство. При появлении таких прыщей на лице у месячного ребенка не нужно переживать. Этот вид высыпаний является лишь следствием нормальной работы гормонов. Они не нуждаются в лечении и проходят самостоятельно.
Младенческие акне – это маленькие гнойные прыщики, проявляющиеся под влиянием женских гормонов матери. Они не должны давать повод для беспокойства, но при постоянных высыпаниях лучше обратиться за консультацией к врачу.
Потница – это очень частое явление у грудничков, которое проявляется покраснением кожи в области шеи и подмышечных впадин. Такое отклонение часто возникает после несоблюдения температурного режима в помещении или на улице.
Еще одним видом наиболее частых высыпаний у младенцев считаются аллергические прыщики. Они могут образоваться от неправильного питания матери, неподходящей детской косметики, а также от стирального порошка с агрессивным составом. Если ребенку месяц, а прыщи на лице вызывают сильное беспокойство, лучше посоветоваться с врачом.
Лечение прыщей у младенцев
В зависимости от вида прыщей врач может назначить следующие способы лечения:
Каждые родители должны помнить о том, что если у ребенка на лице появились прыщи, заниматься самолечением опасно. Особенно когда дело касается его здоровья. Даже самые незначительные красные прыщики на теле младенца должны заставить взрослых обратиться к врачу. Только он может назначить необходимое ребенку лечение.
Профилактика возникновения высыпаний у малышей
Чтобы предотвратить развитие высыпаний, необходимо вовремя определять причины прыщей на лице ребенка, обеспечивать коже хороший уход, а также не пренебрегать посещением врачей. Любые занятия самолечением могут причинить вред здоровью малыша. Независимо от вида высыпаний, сначала проводится диагностика организма. Только после комплексного обследования можно выполнять назначенные врачом меры лечения и профилактики. При появлении прыщей на лице и теле консультации дает врач иммунолог и аллерголог.
Профилактика высыпаний зависит от возраста ребенка. Чтобы предотвратить появление прыщей у младенцев, необходимо контролировать температурный режим в месте его нахождения, проводить банные процедуры только с органической косметикой, а матери придется строго следить за кормлением малыша. При грудном вскармливании нужно питаться по строгой диете, а при кормлении искусственными смесями отдавать предпочтение самым известным производителям.

Прыщи у ребенка дошкольного и подросткового возраста
Каждая мама будет беспокоиться о состоянии ребенка при появлении у него прыщей. Причем совсем неважно, сколько этому ребенку будет лет. Родители всегда переживают о самочувствии своего чада. Поэтому следует выделить основные причины возникновения прыщей в дошкольном и подростковом возрасте:
- Прорезывание зубов. Этот процесс может причинить массу дискомфорта малышу, а также спровоцировать на лице высыпания. Местом локализации таких прыщей всегда становится область вокруг рта. Причиной этому является повышенное слюноотделение ребенка в этот период.
- Аллергическая реакция. Прыщики разного диаметра могут возникнуть у детей из-за аллергии. Эти высыпания известны своим быстрым появлением. Сыпь из прыщей может распространиться по лицу мгновенно. При этом они почти всегда сопровождаются зудом, насморком, чиханьем или слезоточивостью. Лечение проводится методом устранения аллергена.
- Реакция организма после прививки. Она может быть крайне индивидуальна. Поэтому нельзя диагностировать их в домашней обстановке. Если прыщики появились после вакцинации, необходимо сразу же обратиться к врачу.
- Несоблюдение личной гигиены. Детская кожа очень тонкая. Поэтому она чутко реагирует на отсутствие качественного очищения. У подростков могут появиться черные точки, а далее акне. Поэтому нужно приобретать для умывания мягкие и щадящие косметические средства.
- Укусы насекомых. Красные и припухшие прыщики у ребенка могут означать укусы насекомых. Чаще всего они бывают расположены неравномерно и в разных частях лица и тела. Чтобы этого не произошло, необходимо пользоваться специальными кремами, которые отпугивают насекомых.
- Дисбактериоз желудочно-кишечного тракта. Судя по многочисленным фото, прыщи на лице у ребенка из-за проблем с желудком выглядят как мелкая и зудящая сыпь. Она проявляется на лице, а также около роста волос на голове.
- Половое созревание. Прыщи такого типа могут выглядеть довольно устрашающе. Однако не стоит пугаться и бежать к врачу. Комедоны, угри и акне проявляются в подростковом возрасте из-за перестройки организма. Со временем это возрастное явление проходит. Нужно лишь научить ребенка правильно питаться, пить больше чистой воды и пользоваться специальной косметикой, которая поможет избавиться от прыщей.
Что делать родителям при появлении прыщей
Когда у ребенка прыщи на лице, что делать - знают далеко не все родители. Поэтому нужно постараться предотвратить их появление. Для предупреждения высыпаний у малышей дошкольного возраста необходимо в первую очередь следить за их питанием. В детском саду или в гостях у друзей ребенок может съесть продукт, который вызовет у него аллергию.
Особое внимание стоит уделять возможным местам локализации прыщей. Заметив пару прыщиков на лице, нужно сразу же осмотреть все тело ребенка. Некоторые инфекционные заболевания проявляются с высыпаний на лице и распространяются по всему телу. Если не придать значение мелким прыщикам, можно упустить симптомы опасной инфекции.
Профилактика возникновения высыпаний у подростков
В подростковом возрасте необходимо всегда тщательно следить за состоянием кожи лица. Прыщи в этот период жизни ребенка могут появляться из-за гормональной перестройки организма. Деятельность сальных желез начинает усиливаться, а это провоцирует развитие акне и угрей.
Нельзя удалять гной из прыщей, выдавливать их или сдирать с кожи. Такими действиями можно лишь распространить деятельность бактерий по всему лицу. Прыщиков после этого появится еще больше. Родители должны приучить ребенка к личной гигиене, направленной на мягкой очищение кожи и подсушивание воспаленных прыщей. Предотвратить их появление можно с помощью нормализации питания, увеличения физической активности и прогулок на свежем воздухе.

Сыпи инфекционного происхождения у ребенка, детей
Инфекционный характер экзантем (сыпей) подтверждается рядом признаков, характеризующих инфекционный процесс:
1) общеинтоксикационный синдром (повышение температуры, слабость, недомогание, головная боль, иногда рвота и др.);
2) симптомы, характерные для данного заболевания (затылочный лимфаденит при краснухе, пятна Филатова-Коплика при кори, ограниченная гиперемия зева при скарлатине и т.д.);
Макулопапулезные экзантемы (сыпи у ребенка) могут быть вызваны прямой инвазией в кожу вирусов или бактерий либо являться проявлением местной или системной иммунной реакции на возбудитель.
Сыпь у ребенка, детей может быть проявлением как острых (корь, скарлатина, ветряная оспа и др.), так и хронических (сифилис, туберкулез и др.) инфекционных заболеваний. Однако диагностическая ценность экзантем (сыпей) при инфекционных заболеваниях у ребенка неоднозначна. Так, при одних инфекционных заболеваниях (корь, ветряная оспа, скарлатина) высыпания появляются обязательно, при других (краснуха, тифо-паратифозные заболевания) встречаются часто (50-70 %), при третьих (инфекционный мононуклеоз, лептоспироз, вирусный гепатит) наблюдаются редко.
Корь — высококонтагиозная инфекция, протекающая с лихорадкой, симптомами интоксикации, катаром верхних дыхательных путей, с наличием характерной энантемы и этапным появлением с 3-5-го дня болезни пятнисто-папулезной сыпи на коже. В настоящее время корь относится к управляемым инфекциям, и заболеваемость зависит от качества проводимой вакцинации. Вирус кори обладает высокой летучестью, поэтому основной путь передачи при этом инфекционном заболевании — воздушно-капельный. Дети и взрослые, не имеющие антител в крови, восприимчивы к кори. Сыпь при кори появляется на 3-4-й день от начала заболевания, очень редко — на 2-й или 5-й день. Высыпает в течение 3-4 дн. Патогномоничным признаком для кори является наличие этапности высыпаний. Первые элементы сыпи появляются за ушами, на переносице, затем густо покрывают лицо, шею. На 2-й день высыпания охватывают туловище, верхние конечности, на 3-й день- нижние конечности, кисти,стопы. На лице с 3-го дня высыпания сыпь приобретает бурую окраску, теряет папулезный характер. Сыпь при кори заканчивается пигментацией, может быть шелушение кожи. Характер сыпи — папулезный, чаще пятнисто-папулезный. Элементы круглые, склонные к слиянию, возвышаются над уровнем кожи, расположены на неизмененном фоне кожи.
Для клинической диагностики кори учитываются следующие характерные симптомы:
1) острое начало заболевания с высокой температурой, конъюнктивитом, склеритом, блефаритом, слезотечением (светобоязнь, вплоть до блефаро-спазма), кашлем, насморком;
2) появление на 2-й день болезни на слизистой оболочке в области щек напротив малых коренных зубов пятен Вельского-Филатова-Коплика (белые образования диаметром 1 мм, окруженные зоной гиперемии); эти пятна сохраняются до 2-го дня высыпания, и после их исчезновения остается разрыхленность слизистой оболочки;
3) этапное появление сыпи на 3-5-й день катарального периода на коже лица (1-й день), туловища (2-й день) и конечностей (3-й день); своеобразна эволюция элементов сыпи: вначале появляются небольшие папулы и пятна (диаметром 3-5 мм), они очень быстро увеличиваются в размере до 10-15 мм, отдельные пятна (особенно на лице и верхних отделах туловища) сливаются в сплошную эритематозную поверхность;
4) сыпь обильная, пятнисто-папулезная, склонная к слиянию, иногда с геморрагическим компонентом;
5) сыпь начинает угасать с 3-го дня высыпания в порядке ее появления на кожных покровах.
Краснуха — заболевание вирусной этиологии, характеризующееся увеличением затылочных и заднешейных лимфатических узлов с последующим появлением мелкопятнистой сыпи на коже. Довольно распространенное в детском и юношеском возрасте инфекционное заболевание с воздушно-капельным и трансплацентарным путем передачи. По механизму передачи различается приобретенная и врожденная краснуха.
Приобретенная краснуха у детей протекает легко, чаще всего на фоне субфебрильной температуры, у подростков может быть фебрильная температура с явлениями интоксикации и болями в суставах. Сыпь при краснухе появляется в 1-й, реже на 2-й день болезни. Высыпает в течение одних, реже полутора суток. Первые элементы сыпи появляются на лице, они быстро распространяются на шею, туловище, конечности. Характерна локализация сыпи на боковых поверхностях туловища, ягодицах, разгибательных поверхностях рук, ног. Сыпь держится 2-4, изредка 5-7 дн., затем исчезает без пигментации и шелушения. Характер сыпи мелкопятнистый, пятна не склонны к слиянию, одинаковой величины, бледно-розового цвета, располагаются на неизмененном фоне кожи.
В 20-30 % случаев краснуха может развиваться без экзантемы (сыпи). Такие формы заболевания клинически не распознаются, но о возможности такого течения следует помнить при наблюдении за беременной женщиной в очаге краснухи.
Мононуклеоз инфекционный — заболевание, вызываемое вирусом Эпстайна—Барра и характеризующееся в типичных случаях лихорадкой, генерализованной лимфаденопатией, гепатоспленомегалией, тонзиллитом и появлением в крови атипичных мононуклеаров. Заболевание встречается в основном у детей и подростков. Вирус Эпстайна-Барра — ДНК-содержащий и относится к группе герпес-вирусов, обладает тропизмом к В-лимфоцитам и способен приводить к образованию злокачественных опухолей (лимфома Беркитта и назофарингеальная карцинома). Болезнь отличается низкой контагиозностью. Чаще развивается без сыпи. Сыпь может появиться на 5-6-й день в виде пятен диаметром 5-15 мм неправильной формы, отдельные элементы ее могут сливаться. Более обильная сыпь бывает на лице, но распространяется на туловище и конечности. Отсутствует этапность высыпаний, характерная для кори. Сыпь при инфекционном мононуклеозе отличается полиморфизмом и носит экссудативный характер. Величина элементов различна. Сыпь может возникнуть как в первые дни заболевания, так и позже — на 10-12-й день; держится 1-3 дн. Исчезает, не оставляя следа, может возникать пигментация.
К наиболее распространенным кожным проявлениям при гепатите В относятся крапивница и синдром Крости-Джанотти (папулезный акродерматит, встречающийся в детском возрасте). Крапивница может быть основным характерным признаком продромального периода гепатита В. Сыпь обычно держится несколько дней и предшествует развитию артралгий и желтухи. Она может быть макулопапулезной или петехиальной.
Сыпь держится около 3 нед. В течение нескольких месяцев могут наблюдаться признаки лимфаденопатии. Обычно появление сыпи связано с безжелтушной формой гепатита, причем симптомы гепатита могут возникать одновременно с появлением сыпи или на несколько недель позднее.
Инфекционная эритема — эпидемически легкое, самостоятельно купирующееся заболевание, вызываемое парвовирусом человека. Сопровождается макулопапулезной сыпью при отсутствии продромальных явлений и удовлетворительном общем самочувствии. Болеют дети, взрослые — редко.
Внезапная экзантема — острое вирусное заболевание детей грудного и младшего возраста, вызываемое вирусом простого герпеса 6-го типа. Заболевание начинается с острой лихорадки (до 39-41 град. С), сохраняющейся в течение 1-5 дн. (без выраженной интоксикации), с наличием генерализованной лимфаденопатии. Обычно температура нормализуется на 3-4-й день, и на теле появляется пятнистая или макулопапулезная сыпь (после критического падения температуры), распространяющаяся к периферии, которая бесследно исчезает через 24 ч. В начале заболевания наблюдается небольшой лейкоцитоз, а после появления высыпаний — лейкопения с относительным лимфоцитозом.
Скарлатина — одна из клинических форм стрептококковой инфекции. Сыпь при скарлатине появляется в конце 1-х — начале 2-х суток заболевания. В течение нескольких часов она распространяется по всему телу. Первые элементы сыпи появляются на лице (щеках), быстро переходят на шею, туловище, конечности. Сыпь преимущественно располагается на сгибательных поверхностях конечностей, передней и боковых поверхностях груди, животе, пояснице и задних поверхностях бедер, в местах естественных сгибов — в подмышечных, локтевых, паховой, подколенных областях. Характер сыпи — мелкоточечный, розеолы диаметром от 1 до 2 мм располагаются на фоне гиперемированной кожи. Сыпь яркая в первый день, затем становится бледно-розового цвета.
Сыпь при менингококковой инфекции возникает в первые часы заболевания, очень редко — на 2-й день болезни. Появлению сыпи может предшествовать назофарингит в течение 3-6 дн. На фоне интоксикации, высокой температуры тела, бледной, бледно-серой кожи появляются первые элементы — розеолы, папулы, которые быстро превращаются в неправильной формы геморрагии, склонные к увеличению. Геморрагии могут возвышаться над уровнем кожи. Элементы сыпи располагаются преимущественно на конечностях, туловище, лице, ягодицах.
Фелиноз (болезнь от кошачьих царапин — доброкачественный лимфоретикулез) представляет собой гнойное воспаление лимфатических узлов, возникающее после кошачьего укуса или царапин (этиологический фактор — хламидии. Для заболевания характерны медленное заживление повреждений, регионарный лимфаденит, лихорадочное состояние. Первичные изменения на коже имеют вид красноватых безболезненных папул, часто нагнаивающихся и заживающих без образования рубца. Спустя 2 нед. регионарные лимфатические узлы увеличиваются до 5-10 см в диаметре, в основном они безболезненны. Чаще увеличиваются подмышечные, реже шейные и паховые лимфатические узлы. Через 8 нед. они возвращаются к исходному состоянию. У 30 % детей происходит их расплавление.
Псевдотуберкулез и иерсиниоз характеризуются симптомами интоксикации, поражением органов брюшной полости, опорно-двигательного аппарата и появлением у преобладающего большинства больных сыпи на кожных покровах. Оба эти заболевания имеют сходную клиническую картину, и дифференциальную диагностику между ними можно провести лишь на основании лабораторных данных.
Сыпь при псевдотуберкулезе появляется одномоментно на 2-5-й, чаще на 3-4-й день болезни. Может распространиться по всему кожному покрову, но в большинстве случаев она локализуется на симметричных участках тела — боковых поверхностях туловища, нижней части живота, в паховых зонах, в области крупных суставов конечностей (на руках — больше на сгибательной поверхности). До уточнения этиологии псевдотуберкулеза заболевание.описывалось как дальневосточная скарлатиноподобная лихорадка (ДСЛ).
Брюшной тиф и паратиф А, В и С — заболевания, вызываемые возбудителями из группы сальмонелл и характеризующиеся интоксикацией, длительной лихорадкой, гепатоспленомегалией и розеолезной сыпью на кожных покровах. Клинически паратиф сходен с брюшным тифом. Заболевание чаще всего начинается остро, когда температура тела повышается до 39 град. С и появляются общая слабость, недомогание, заторможенность. Симптомы тифозной интоксикации нарастают: ребенок становится вялым, апатичным, плохо вступает в контакт, отказывается от еды, наблюдается увеличение печени, селезенки, язык становится обложенным с отпечатками зубов по краям его. На 2-й неделе заболевания появляется розеолезная cыпь в небольшом количестве на коже живота и на боковых поверхностях грудной клетки.
Сифилитические высыпания (при врожденном сифилисе) появляются в течение первых месяцев жизни. Отмечаются крупнопятнистое непостоянное покраснение, иногда с коричневым оттенком, и мелкие узелки на коже. Печень и селезенка увеличены, выявляются анемия, положительные серологические пробы.
Боррелиоз (болезнь Лайма, Лайм-боррелиоз, клещевая эритема) — острое инфекционное заболевание, вызываемое спирохетой. Передается при укусах клещей и характеризуется циклическим течением с поражением кожи, суставов, сердца и нервной системы. Заболевание распространено в ареале обитания иксодовых клещей, переносчиком заболевания чаще всего бывает олений клещ.
Лейшманиоз кожный вызывается двумя разновидностями лейшманий: остронекротизирующийся (сельский) лейшманиоз и поздноизъязвляющийся (антропонозный, городской) лейшманиоз. Природным резервуаром сельского являются грызуны (песчанки, суслики, хомяки и др.). Естественный источник городского — только человек. Переносчиками возбудителей кожного лейшманиоза являются москиты. Инкубационный период – 2-3 мес., редко – 2-5 лет и больше.
Кожный лейшманиоз характеризуется поражением кожи в месте укуса москита. В странах СНГ различаются две формы заболевания: сухая (городская) и мокнущая (сельская). На открытых частях тела в местах укусов москитов образуются увеличивающиеся в размере зудящие папулы, которые через 3-6 мес. переходят в язву с гранулезным основанием (до 10 мм и более в диаметре), болезненную, покрытую корочкой, долго не заживающую. Спустя несколько месяцев спонтанно наступает излечение, но на месте язвы остается тонкий депигментированный рубчик. Паразиты могут распространяться по лимфатическим сосудам и обсеменять новые участки кожи, что сопровождается отеками тканей и увеличением лимфатических узлов. Мокнущая форма заболевания характеризуется большей динамичностью патологического процесса. Перенесенное заболевание дает стойкий иммунитет.
Чесотка у новорожденных и грудных детей протекает своеобразно: чесоточные ходы чаще всего локализуются на ладонях и подошвах. Отмечается обильная сыпь в виде волдырей, пятен, пузырьков и на лице, волосистой части головы, затылке, руках (преимущественно на сгибательных поверхностях), бедрах, голенях, в области пупка и сосков.
Различной величины и формы макулопапулезная сыпь может появляться при некоторых гельминтозах — аскаридозе, трихинеллезе, эхинококкозе и др. Такие экзантемы сопровождаются выраженным зудом.
Ветряная оспа, ветрянка — высококонтагиозное заболевание, вызываемое ДНК-содержащим вирусом. Характеризуется умеренными явлениями интоксикации с появлением на коже и слизистых оболочках характерной везикулезной сыпи. Ветряная оспа относится к неуправляемым инфекционным заболеваниям и встречается в основном у детей в возрасте от 2 до 8 лет. Иногда, крайне редко, могут болеть взрослые и новорожденные, если мать не переболела ветряной оспой в детстве.
Диагностика ветряной оспы основывается на следующих основных симптомах:
1) появление однокамерной везикулезной сыпи на коже и слизистых оболочках;
2) наличие высыпаний на волосистой части головы;
3) ложный полиморфизм высыпаний (обусловлен толчкообразным ее появлением с интервалом в 1—2 дн.) с наличием на определенных участках кожи элементов на различных стадиях развития: макулопапулы, пузырьки, корочки;
4) повышение температуры тела с появлением свежих элементов сыпи;
5) зуд кожных покровов.
Герпетическая инфекция вызывается вирусом простого герпеса (существуют два типа вируса: вирус I типа обычно поражает лицо, кожу и слизистые оболочки верхней половины тела, вирус II типа — половые органы и кожу нижней половины тела, но оба вируса могут быть обнаружены в любом месте в зависимости от контакта). Клинически герпетическая инфекция проявляется поражением многих органов и тканей и сопровождается пузырьковыми высыпаниями на коже и слизистых оболочках. Появлению высыпаний на коже иногда предшествуют гиперестезия, зуд, покалывание, либо боль и невралгии во всей этой области. На коже изменения выглядят как конгломераты тонкостенных пузырьков с эритематозным основанием, которые могут локализоваться в любом месте, но чаще на границе кожи и слизистых оболочек. Пузырьки разрываются, покрываются коркой и заживают через 7-10 дн. У детей пузырьки часто вторично инфицируются.
Опоясывающий герпес — острое инфекционное заболевание. Характеризуется высыпаниями в виде пузырьков и невралгиями в определенных кожных сегментах, иннервируемых чувствительными нервами. В анамнезе больного с опоясывающим герпесом есть указания на перенесенную ветряную оспу. Заболевание начинается с болей и уплотнения в участке кожи, иннервируемом одним из сегментарных нервов, сопровождающихся повышением температуры тела, чувством общего недомогания и разбитости. Обычно это зона от II грудного до II поясничного сегмента, у детей в процесс могут вовлекаться черепные и крестцовые нервы, что сопровождается соответствующими высыпаниями на коже ноги и в области половых органов. Поражение ганглия тройничного нерва сопровождается кожными изменениями на волосистой части головы, в области лба, носа и глаз (верхняя ветвь), на щеке и нёбе (средняя ветвь), в области нижней челюсти и на языке (нижняя ветвь). Через несколько дней появляются группы красных папул, расположенных в одном или двух соседних сегментах. На их месте вскоре образуются пузырьки, содержимое которых прозрачное, быстро мутнеет. Пузырьки подсыхают, и на их месте образуются корки. Весь цикл изменений длится 5-10 дн. Обычно сыпь бывает односторонней. От момента появления болей и до развития герпетической сыпи проходит 2-3 сут. Регионарные лимфатические узлы увеличиваются.
Герпетиформный дерматит (болезнь Дюринга) развивается после перенесенных инфекций, начинается с резкого нарушения общего состояния, лихорадки, появления на коже, чаще в области паховых и бедренных складок, ягодиц, резкозудящих разной величины пузырей, заполненных прозрачным, иногда геморрагическим содержимым на фоне видимо не измененной кожи, ладони и стопы не поражаются.
Дерматиты после укусов насекомых у ребенка, детей возникают на открытых частях тела и имеют вид волдырей, узелковых элементов, сильно зудящих, а поэтому сопровождающихся расчесами, импетигинозными элементами.
Пиодермии — гнойные воспалительные заболевания кожи, вызываемые чаще стрептококками, стафилококками. Пиодермии могут быть первичным заболеванием либо возникать вторично вследствие осложнений других дерматозов (экземы, нейродермита и др.). Выделяются стафилококковый везикулопустулез, псевдофурункулез, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит Риттера и др.
Стрепто-стафилококковое импетиго — высококонтагиозное заболевание, часто возникающее в виде эпидемий в детских садах. Пузырьки малого и среднего размера высыпают волнами, часто повторно на лице и волосистой части головы. Тонкий пузырек лопается, секрет высыхает, образуя желтые корки.
Эктима внешне напоминает импетиго, но в процесс вовлекаются более глубокие слои кожи. Излюбленная локализация — на ногах.
Буллезное импетиго — локализованная стафилококковая (золотистый стафилококк фаготипа II группы) кожная инфекция, для которой характерно образование пузырей на фоне неизмененной кожи, заполненных прозрачной, темно-желтой или бледной жидкостью, которая затем мутнеет.
Буллезный дистальный дактилит характеризуется возникновением поверхностных пузырей на подушечках дистальных фаланг, которые могут переходить на паронихий.
Стафилококковый ожогоподобный кожный синдром (эксфолиативный дерматит Риттера) встречается у детей раннего возраста. Заболевание начинается с покраснения кожи на лице, шее, в подмышечных и паховой областях. Изменения кожи быстро распространяются, она становится морщинистой из-за формирования вялых пузырей, заполненных светлой жидкостью, происходит отслойка эпидермиса от дермы, что напоминает ожог II степени.
Читайте также:


