Противоэпидемические мероприятия в очаге при инфекционном мононуклеозе
Роспотребнадзор (стенд)
Об инфекционном мононуклеозе и профилактике
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ВЭБ).
Естественная восприимчивость человека к ВЭБ высока.
До 60% заболевших инфекционным мононуклеозом - это лица в возрасте 2–20 лет.
В социально неблагополучных и густонаселенных регионах большинство детей заражается уже в раннем и младшем возрасте.
Около 50% взрослого населения переносят инфекцию в подростковом возрасте. Максимальная заболеваемость у девочек отмечается в возрасте 14-16 лет, у мальчиков - в 16-18 лет. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза.
Контагиозностьзаболевания невысокая.
Большое значение в распространении инфекционного мононуклеоза имеют не столько больные с развернутой клинической картиной, сколько со стертыми и нетипичными формами.
Классификация заболевания
Выделяют стертую, абортивную, субклиническую формы, форму инфекционного мононуклеоза с развернутой клинико-гематологической картиной заболевания.
Клиническая картина инфекционного мононуклеоза
Инкубационный период при инфекционном мононуклеозе, чаще всего, составляет от 7 до 12 дней (может достигать 21 дня).
Типичная форма заболевания, как правило, начинается остро, с повышения температуры до 38-40 0 С и появления синдрома интоксикации. Высокая температура тела сохраняется обычно 4-10 дней, однако иногда повышение температуры может затягиваться до 2-4 нед. (как правило, в этом случае имеет место субфебрилитет). У некоторых детей температурная реакция может отсутствовать.
Синдром интоксикации проявляется выраженными в разной степени слабостью, вялостью, снижением аппетита, миалгиями и артралгиями, нарушением сна и т.д.
Из других групп лимфатических узлов могут быть резко увеличены (до 2-4 см) подчелюстные лимфоузлы. Пораженные лимфоузлы не спаяны между собой, мягкие или слегка уплотненные на ощупь, обычно безболезненные. Кожа над ними не изменена. Выраженное увеличение лимфоузлов сохраняется около 7-14 дней, однако незначительная полиаденопатия может сохраняться на протяжении 2-3 месяцев и более.
Обычно, одновременно с поражением лимфоузлов развивается аденоидит. Клинически это проявляется заложенностью носа без насморка или с небольшим отделяемым из носа, чаще серозного или слизистого характера. Больным с аденоидитом не помогают сосудосуживающие капли.
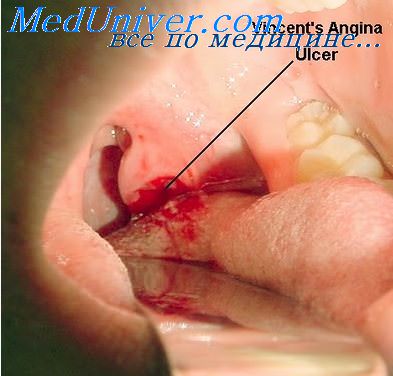
Поражение небных миндалин проявляется с первых дней болезни или спустя 3-5 дней. Тонзиллит может носить катаральный характер или выглядеть как лакунарная, реже - фолликулярная или некротическая ангина.
Частый признак инфекционного мононуклеоза - гепатолиенальный синдром (увеличение печение и селезенки), который может проявляться как с начала заболевания, так и спустя 3-5 дней.
Экзантема (высыпания на кожных покровах) при естественном течении заболевания встречается редко (у 5-7% заболевших). Экзантема может появиться в первые дни применения антибиотиков, на 6-8-й день или спустя 2-3 дня после их отмены. Сыпь сохраняется в течение 7-10 дней и обычно оставляет после себя пигментацию.
У 0,5-1% больных инфекционным мононуклеозом развиваются различные варианты поражения нервной системы: энцефалит или менингоэнцефалит, парезы черепных нервов (чаще VII пары), полирадикулоневриты, острый мозжечковый синдром. Обычно они исчезают без последствий.
Из прочих возможных осложнений следует отметить отиты, паратонзиллиты, синуситы, пневмония.
Дифференциальную диагностикуинфекционного мононуклеоза проводят с дифтерией, острыми стрептококковыми поражением зева, лимфомами, острыми лейкозами, эпидемическим паротитом, туляремией, сальмонеллезом, бруцеллезом, при экзантемах – с краснухой и корью.
Лечение заболевания
Специфического лечения не существует. Эффективным средством терапии является системное применение интерферона. При тяжелом течении, выраженной лимфопролиферативной реакции показано назначение глюкокортикостероидов.
В последнее время считается необходимым назначения иммунокорригирующего лечения.
Профилактика инфекционного мононуклеоза
Так как путь заражения – воздушно-капельный, то все меры профилактики сходны с профилактическими мерами относительно острых респираторных заболеваний.
Индивидуальные меры профилактики направлены на предотвращение заражения и распространения заболевания за пределы очага инфекции; для этого нужно:
• находиться в маске в одном помещении с больным;
• в комнате проводить влажную уборку не менее двух раз в день;
• все предметы обрабатывать слабым деизифицирующим раствором;
• изолировать больного в отдельное помещение.
Больных госпитализируют по клиническим показаниям.
Общая профилактика включает соблюдение правил личной гигиены, укрепление иммунитета, ограничение контактов с больными людьми и носителями инфекции.
[youtube.player]МОНОНУКЛЕОЗ (mononucleosis) – инфекционное заболевание, для которого характерны болезненность и воспаление горла, утомление и беспокойство, лимфаденопатия, увеличение печени. Вызывается вирусом Эпстайна–Барр, принадлежащим к семейству герпетических вирусов. Передается воздушно-капельным путем, при пользовании общей посудой, постелью, полотенцами, при поцелуях.
Инфекционный мононуклеоз - острое антропонозное вирусное инфекционное заболевание с лихорадкой, поражением ротоглотки, лимфатических узлов, печени и селезёнки и специфическими изменениями гемограммы.
Краткие исторические сведения
Возбудитель - ДНК-геномный вирус рода Lymphocryptovirus подсемейства Gammaherpesvirinae семейства Herpesviridae. Вирус способен реплицироваться, в том числе в В-лимфоцитах; в отличие от других вирусов герпеса он не вызывает гибели клеток, а напротив, активирует их пролиферацию. Вирионы включают специфические антигены: капсидный (VCA), ядерный (EBNA), ранний (ЕА) и мембранный (МА) антигены. Каждый из них образуется в определённой последовательности и индуцирует синтез соответствующих антител. В крови больных инфекционным мононуклеозом сначала появляются антитела к капсидному антигену, позднее вырабатываются антитела к ЕА и МА. Возбудитель малоустойчив во внешней среде и быстро гибнет при высыхании, под действием высокой температуры и дезинфектантов.
Инфекционный мононуклеоз - только одна из форм инфекции вирусом Эпстайна-Барр, который также вызывает лимфому Бёркитта и носоглоточную карциному. Его роль в патогенезе ряда других патологических состояний недостаточно изучена.
Резервуар и источник инфекции - человек с манифестной или стёртой формой болезни, а также носитель возбудителя. Инфицированные лица выделяют вирус с последних дней инкубации и на протяжении 6-18 мес после первичной инфекции. В смывах из ротоглотки у 15-25% серопозитивных здоровых людей также обнаруживают вирус. Эпидемический процесс поддерживают лица, ранее перенёсшие инфекцию и на протяжении долгого времени выделяющие возбудитель со слюной.
Механизм передачи - аэрозольный, путь передачи - воздушно-капельный. Очень часто вирус выделяется со слюной, поэтому возможно заражение контактным путём (при поцелуях, половым путём, через руки, игрушки и предметы обихода). Возможна передача инфекции при переливаниях крови, а также во время родов.
Естественная восприимчивость людей высокая, однако преобладают лёгкие и стёртые формы болезни. О наличии врождённого пассивного иммунитета может свидетельствовать крайне низкая заболеваемость детей первого года жизни. Иммунодефицитные состояния способствуют генерализации инфекции.
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. Отмечают отёк слизистой оболочки, увеличение миндалин и регионарных лимфатических узлов. При последующей вирусемии возбудитель внедряется в В-лимфоциты; находясь в их цитоплазме, он диссеминирует по всему организму. Распространение вируса приводит к системной гиперплазии лимфоидной и ретикулярной тканей, в связи с чем в периферической крови появляются атипичные мононуклеары. Развиваются лимфаденопатия, отёк слизистой оболочки носовых раковин и ротоглотки, увеличиваются печень и селезёнка. Гистологически выявляют гиперплазию лимфоретикулярной ткани во всех органах, лимфоцитарную перипортальную инфильтрацию печени с незначительными дистрофическими изменениями гепатоцитов.
Репликация вируса в В-лимфоцитах стимулирует их активную пролиферацию и дифференцировку в плазмоциты. Последние секретируют иммуноглобулины низкой специфичности. Одновременно в острый период заболевания нарастают количество и активность Т-лимфоцитов. Т-супрессоры сдерживают пролиферацию и дифференцировку В-лимфоцитов. Цитотоксические Т-лимфоциты уничтожают инфицированные вирусом клетки, распознавая мембранные вирус-индуцированные антигены. Однако вирус остаётся в организме и персистирует в нём в течение всей последующей жизни, обусловливая хроническое течение заболевания с реактивацией инфекции при снижении иммунитета.
Выраженность иммунологических реакций при инфекционном мононуклеозе позволяет считать его болезнью иммунной системы, поэтому его относят к группе заболеваний СПИД-ассоциированного комплекса.
Инкубационный период варьирует от 5 дней до 1,5 мес. Возможен продромальный период, не имеющий специфической симптоматики. В этих случаях заболевание развивается постепенно: в течение нескольких дней наблюдают субфебрильную температуру тела, недомогание, слабость, повышенную утомляемость, катаральные явления в верхних дыхательных путях - заложенность носа, гиперемию слизистой оболочки ротоглотки, увеличение и гиперемию миндалин.
При остром начале заболевания температура тела быстро поднимается до высоких цифр. Больные жалуются на головную боль, боли в горле при глотании, озноб, усиленное потоотделение, ломоту в теле. В дальнейшем температурная кривая может быть различной; длительность лихорадки варьирует от нескольких дней до 1 мес и более.
К концу первой недели заболевания развивается период разгара болезни. Характерно появление всех основных клинических синдромов: общетоксических явлений, ангины, лимфаденопатии, гепатолиенального синдрома. Самочувствие больного ухудшается, отмечают высокую температуру тела, озноб, головную боль и ломоту в теле. Могут появиться заложенность носа с затруднением носового дыхания, гнусавость голоса. Поражения зева проявляются нарастанием боли в горле, развитием ангины в катаральной, язвенно-некротической, фолликулярной или плёнчатой форме. Гиперемия слизистой оболочки выражена нерезко, на миндалинах появляются рыхлые желтоватые легко снимающиеся налёты. В некоторых случаях налёты могут напоминать дифтерийные. На слизистой оболочке мягкого нёба возможно появление геморрагических элементов, задняя стенка глотки резко гиперемированная, разрыхлённая, зернистая, с гиперплазированными фолликулами.
С первых же дней развивается лимфаденопатия. Увеличенные лимфатические узлы можно обнаружить во всех доступных пальпации областях; характерна симметричность их поражения. Наиболее часто при мононуклеозе увеличиваются затылочные, подчелюстные и особенно заднешейные лимфатические узлы с обеих сторон по ходу грудино-ключично-сосцевидных мышц. Лимфатические узлы уплотнены, подвижны, при пальпации безболезненны или болезненны незначительно. Их размеры варьируют от горошины до грецкого ореха. Подкожная клетчатка вокруг лимфатических узлов в некоторых случаях может быть отёчной.
У большинства больных в период разгара заболевания отмечают увеличение печени и селезёнки. В некоторых случаях развивается желтушный синдром: усиливаются диспептические явления (снижение аппетита, тошнота), темнеет моча, появляется иктеричность склер и кожи, в сыворотке крови нарастает содержание билирубина и повышается активность аминотрансфераз.
Иногда появляется экзантема пятнисто-папулёзного характера. Она не имеет определённой локализации, не сопровождается зудом и быстро исчезает без лечения, не оставляя изменений на коже.
Вслед за периодом разгара заболевания, продолжающимся в среднем 2-3 нед, наступает период реконвалесценции. Самочувствие больного улучшается, нормализуется температура тела, постепенно исчезают ангина и гепатолиенальный синдром. В дальнейшем нормализуются размеры лимфатических узлов. Длительность периода реконвалесценции индивидуальна, иногда субфебрильная температура тела и лимфаденопатия сохраняются в течение нескольких недель.
Заболевание может протекать длительно, со сменой периодов обострений и ремиссий, из-за чего его общая продолжительность может затягиваться до 1,5 лет.
Клинические проявления инфекционного мононуклеоза у взрослых больных отличаются рядом особенностей. Заболевание часто начинается с постепенного развития продромальных явлений, лихорадка часто сохранятся более 2 нед, выраженность лимфаденопатии и гиперплазии миндалин меньше, чем у детей. Вместе с тем у взрослых чаще наблюдают проявления заболевания, связанные с вовлечением в процесс печени и развитием желтушного синдрома.
Заболевание следует отличать от лимфогранулематоза и лимфолейкоза, ангин кокковой и иной этиологии, дифтерии ротоглотки, а также вирусных гепатитов, псевдотуберкулёза, краснухи, токсоплазмоза, хламидийных пневмоний и орни-тоза, некоторых форм аденовирусной инфекции, ЦМВ-инфекции, первичных проявлений ВИЧ-инфекции. Инфекционный мононуклеоз отличает сочетание основных пяти клинических синдромов: общетоксических явлений, двусторонней ангины, полиаденопатии (особенно с поражением лимфатических узлов по ходу грудино-ключично-сосцевидных мышц с обеих сторон), гепатолиенального синдрома, специфических изменений гемограммы. В некоторых случаях возможны желтуха и (или) экзантема пятнисто-папулёзного характера.
Наиболее характерный признак - изменения клеточного состава крови. В гемограмме выявляют умеренный лейкоцитоз, относительную нейтропению со сдвигом лейкоцитарной формулы влево, значительное увеличение количества лимфоцитов и моноцитов (суммарно более 60%). В крови присутствуют атипичные мононуклеары - клетки с широкой базофильной цитоплазмой, имеющие различную форму. Их наличие в крови определило современное название болезни. Диагностическое значение имеет увеличение количества атипичных мононуклеаров с широкой цитоплазмой не менее чем до 10-12%, хотя число этих клеток может достигать 80-90%. Следует заметить, что отсутствие атипичных мононуклеаров при характерных клинических проявлениях заболевания не противоречит предполагаемому диагнозу, поскольку их появление в периферической крови может задерживаться до конца 2-3-й недели болезни.
В период реконвалесценции количество нейтрофилов, лимфоцитов и моноцитов постепенно нормализуется, однако довольно часто длительно сохраняются атипичные мононуклеары.
Вирусологические методы диагностики (выделение вируса из ротоглотки) на практике не применяют. Методом ПЦР можно выявлять вирусную ДНК в цельной крови и сыворотке.
Разработаны серологические методы определения антител различных классов к капсидным (VCA) антигенам. Сывороточные IgM к VCA-антигенам можно обнаружить уже в инкубационный период; в дальнейшем их выявляют у всех больных (это служит достоверным подтверждением диагноза). Исчезают IgM к VCA-антигенам лишь через 2-3 мес после выздоровления. После перенесённого заболевания пожизненно сохраняются IgG к VCA-антигенам.
При отсутствии возможности определения анти-VCA-IgM до сих пор применяют серологические методы обнаружения гетерофильных антител. Они образуются в результате поликлональной активации В-лимфоцитов. Наиболее популярны реакция Пауля-Буннеля с эритроцитами барана (диагностический титр 1:32) и более чувствительная реакция Гоффа-Бауэра с эритроцитами лошади. Недостаточная специфичность реакций снижает их диагностическую ценность.
Всем больным с инфекционным мононуклеозом или при подозрении на него нужно проводить 3-кратное (в острый период, затем через 3 и 6 мес) лабораторное обследование на антител к антигенам ВИЧ, поскольку в стадию первичных проявлений ВИЧ-инфекции также возможен мононуклеозоподобный синдром.
Наиболее частое осложнение - присоединение бактериальных инфекций, вызванных золотистым стафилококком, стрептококками и др. Также возможны менингоэнцефалит, обструкция верхних отделов респираторного тракта увеличенными миндалинами. В редких случаях отмечают двустороннюю интерстициальную инфильтрацию лёгких с тяжёлой гипоксией, тяжёлый гепатит (у детей), тромбоцитопению, разрывы селезёнки. В большинстве случаев прогноз заболевания благоприятный.
Больных лёгкими и среднетяжёлыми формами инфекционного мононуклеоза можно лечить на дому. Необходимость постельного режима определяется выраженностью интоксикации. В случаях заболевания с проявлениями гепатита рекомендуют диету (стол №5).
Специфическая терапия не разработана. Проводят дезинтоксикационную терапию, десенсибилизирующее, симптоматическое и общеукрепляющее лечение, полоскания ротоглотки растворами антисептиков. Антибиотики при отсутствии бактериальных осложнений не назначают. При гипертоксическом течении заболевания, а также при угрозе асфиксии, обусловленной отёком глотки и выраженным увеличением миндалин, назначают короткий курс лечения глюкокортикоидами (преднизолон внутрь в суточной дозе 1-1,5 мг/кг в течение 3-4 дней).
Основные мероприятия направлены на совершенствование выявления и регистрации больных, включают проведение анализа заболеваемости с учётом клинических форм и эпидемиологических проявлений инфекции.
Общие меры профилактики аналогичны таковым при ОРВИ. Меры специфической профилактики не разработаны. Неспецифическую профилактику осуществляют повышением общей и иммунологической резистентности организма.
Мероприятия в эпидемическом очаге
Больных госпитализируют по клиническим показаниям. За лицами, общавшимися с больным, устанавливают медицинское наблюдение в течение 20 дней с последнего дня контакта. Для экстренной профилактики инфекции детям, общавшимся с больным, можно вводить специфический иммуноглобулин. Учитывая возможность передачи инфекции через контаминированные предметы внешней среды, большое значение играет влажная уборка с применением дезинфицирующих средств. Предметы личной гигиены (носовые платки и др.) подлежат дезинфекции.
Источник: "Инфекционные болезни и эпидемиология" В.И Покровский, 2007
[youtube.player]
Объявление карантина – стресс как для родителей малыша, так и для сотрудников детского сада. Первым приходится брать больничный или искать няню, а руководству ДОУ – разбираться со всеми возникающими сложностями. Карантин при инфекционном мононуклеозе вводится при определенных условиях. Обо всех подробностях этого инфекционного заболевания будет рассказано в статье.
Чем опасно инфекционное заболевание?

Инфекционным мононуклеозом называют острое заболевание вирусной природы, которое в большей степени поражает ротоглотку, лимфатические узлы, печень и селезенку.
Специфическое проявление патологии – наличие в крови атипичных мононуклеаров.
Болезнь вызывает вирус Эпштейна-Барра. Обычно возбудитель инфекции передается детям воздушно-капельным и контактным путем: посредством слюны, посуды, грязных рук, игрушек). Инфекционный мононуклеоз протекает по типу острой респираторной инфекции.
Симптоматика патологии:
- слабость, упадок сил;
- повышение температуры тела, лихорадка;
- ломота в мышцах;
- лимфоаденопатия;
- боль при глотании;
- увеличение размеров печени и селезенки;
- гипертрофия миндалин с появлением желтовато рыхлого налета на них;
- зловонный запах изо рта;
- болевые ощущения в животе.
Лечение включает:
- Диету № 2 по Певзнеру, ограничение двигательной активности или постельный режим (при тяжелой форме).
- Больному ребенку назначают дезинтоксикационную, десенсибилизационную, общеукрепляющую и симптоматическую терапию.
- Используются противовирусные средства на основе Ацикловира. Глюкокортикоиды (Преднизолон) применяются при угрозе асфиксии.

Заболевание опасно развитием следующих неблагоприятных последствий:
- менингоэнцефалит;
- обструкция верхних дыхательных путей гипертрофированными миндалинами;
- тяжелый гепатит;
- разрыв селезенки.
Хотя такие осложнения возникают в редких случаях, необходимо вовремя проводить соответствующее лечение. Оно поможет их предупредить.
В каких случаях и как объявляют оградительные мероприятия?
Однако при снижении посещаемости ДОУ на 20% и более руководители садика обязаны объявить комплекс ограничительных и режимных противоэпидемических мероприятий. Во время карантина малыши не должны друг с другом пересекаться.
Меры профилактики и дезинфекции
В детском дошкольном учреждении:

- выполняют частое проветривание помещений и влажную уборку;
- делают ежедневное кварцевание;
- проводят дезинфекцию игрушек и кухонных принадлежностей и других предметов.
За лицами, которые контактировали с больными детьми, устанавливают медицинское наблюдение на протяжении 20 суток с даты установки карантина. Медперсонал проводит их регулярный осмотр и проверяет, есть ли симптоматика инфекционного мононуклеоза.
Правила проведения
Согласно приказу руководителя ДОУ, медицинский работник составляет комплекс мероприятий по предотвращению распространения инфекционной болезни. В детском саду устанавливают график таких мер в соответствии с СанПин:
- Влажной уборки и проветривания (приложение 2 и 3).
- Кварцевания (приложение 4).
- Заводится журнал проведения инструктажа при карантине (приложение 5).
- Журнал осмотра детей, которые контактировали с больным и листы наблюдения за ними (приложение 8).
- Журнал осмотра контактных детей (приложение 9).
- Журнал проведения профилактических мероприятий (приложение 10).
- Журнал передачи контактны детей (приложение 11).
Сколько дней длится изоляция?
На сегодняшний день сроки устанавливаются на основании данных о продолжительности инкубационного периода инфекционного мононуклеоза. При этом заболевании острый период равен 14-21 дням.
Должны ли предупредить родителей?

При вспышке инфекционного мононуклеоза сотрудники ДОУ обязаны это сделать. Причем в тот же день, когда поступила официальная информация о диагнозе заболевшего малыша.
В информации о карантине обязательно указывают номер приказа, согласно которому его объявили.
При этом желательно, чтобы работники детского сада предупреждали родителей даже при подозрениях на эту инфекцию.
Как избежать заражения?
Профилактические меры включают:
- общие оздоровительные мероприятия: закаливание, длительные прогулки на свежее воздухе;
- использование иммунорегуляторов и адаптогенов;
- мытье рук после улицы;
- использование личной посуды для приема пищи;
- регулярная тщательная влажная уборка;
- частое проветривание помещения;
- дезинфекция личных вещей.
Правомерность объединения групп
Объединять группы недопустимо. Причина в том, что при снижении посещаемости группы на 20% и более руководство детского дошкольного учреждения обязано объявить карантин. Дальнейшее объединение групп также невозможно.
Какие ограничения накладываются на группу?
- Нельзя участвовать в массовых мероприятиях.
- Запрещается гулять на участках других групп.
- Не проводятся занятия по музыке и физкультуре вне своей группы. Их осуществляют уже после того, как они завершаются у всех остальных групп.
Продолжать ли ходить в ДОУ?

Зависит от ситуации. Предположим, малыш ходил в ДОУ в тот день, когда объявили о карантине. Тогда существует высокая вероятность того, что он контактировал с больным.
Значит, он может продолжить посещать детское учреждение. Однако при желании родителей малыш вправе не ходить в ДОУ.
Если по какой-либо причине ребенок отсутствовал в дошкольном образовательном учреждении в день, когда выявили носителя инфекционного заболевании, руководство детсада вправе отказаться принять его. В некоторых ситуациях сотрудники ДОУ могут перевести малыша в другую группу.
Отказ в выдаче больничного
Отказ в выдаче больничного расценивается как противозаконное действие. Родители могут рассчитывать на лист нетрудоспособности на весь период карантина, даже когда детсадовец полностью здоров и не вступал в контакт с носителем инфекционного заболевания. Хотя в подобном случае они вправе потребовать место в другой группе.
Закон, который регулирует выдачу больничного листа при объявлении в ДОУ карантина – Федеральный закон № 255-ФЗ от 29 декабря 2006 г.
Посещение с ребенком общественных мест

Запретить родителям посещать многолюдные заведения никто не может. Однако с точки зрения морали посещение таких мест во время карантина крайне нежелательно и осуждается.
Нельзя быть уверенным, что ребенок без симптомов инфекции не является носителем инфекционного заболевания. В противном случае он заразен и опасен для окружающих.
Часто бывает, что мононуклеоз развивается у человека, который контактировал с носителем инфекции, а не с заболевшим. Вот почему следует отложить посещение многолюдных мест.
Когда после выздоровления можно идти в садик?
Посещение дошкольного образовательного учреждения определяется клиническими показаниями. У ребенка должна нормализоваться температура тела, исчезнуть желтый рыхлый налет с миндалин, уменьшиться размер печени и селезенки (если такие изменения были).
Самочувствие, разумеется, должно быть хорошим. Окончательное решение, о том, когда малышу можно вернуться в сад после инфекционного заболевания, должен принимать врач педиатр.
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барра, который поражает клетки верхних дыхательных путей. Карантин позволяет защитить детей от заболевания, которое приобретает массовый характер. Однако для его назначения необходимы определенные условия. Родители как больных детей, так и малышей без симптоматики, имеют право на получение листа нетрудоспособности.
[youtube.player]Специфическая терапия мононуклеоза не разработана. Проводится комплексное с учетом тяжести течения патогенетическое и симптоматическое лечение в домашних условиях. Госпитализируют больных по клиническим показаниям. Специальная диета (стол № 5) требуется только при наличии гепатита. За этой группой больных проводится последующее наблюдение в течение 6 мес.
При выраженных воспалительных изменениях в ротоглотке назначают антигистаминные препараты (фенкарол, пипольфен, тавегил, супрастин и др.). В тяжелых случаях с резко выраженными местными воспалительными изменениями (затруднение дыхания, гнусавость и др.), при высокой температуре тела и интоксикации назначают преднизолон в дозе 30-40 мг в сутки взрослым (хороший эффект дает одноразовое внутривенное введение 100 мг преднизолона на 5% растворе глюкозы), детям - в дозе 0,5-1 мг/кг преднизолона в сутки в течение 3-5 дней с постепенным снижением дозы в последующие 7-10 дней. При ангине с обширными налетами в течение 7-10 дней проводят антибиотикотерапию препаратами тетрациклинового ряда (тетрациклин, метациклин, доксициклин в обычных дозах); нельзя назначать антибиотики, отрицательно действующие на систему кроветворных органов. Рекомендуется аскорбиновая кислота, аскорутин, глюконат кальция. Сроки выписки определяются клиническим состоянием больного. Сохранение полиадении, мононуклеаров в крови при удовлетворительном общем состоянии не является противопоказанием для выписки из стационара и допущения детей в коллективы.
Мононуклеоз является антропонозом. Единственный источник инфекции-больные, заразные с первых дней заболевания и в период до 6 мес; а также здоровые люди, перенесшие бессимптомную инфекцию. Возможна передача инфекции при переливаниях донорской крови, так как вирус может быть у клинически здоровых лиц.
Инфекционный мононуклеоз распространен повсеместно, чаще встречается в цивилизованных странах, регистрируется круглый год, с увеличением заболеваемости в осенне-зимний период, возможны групповые вспышки и семейные заболевания. Болеют чаще всего дети старше 2 лет и юношеского возраста. Лица до 40 лет болеют чаще, чем лица пожилого возраста. Но заболевание, хотя и редко, возможно в любом возрасте. Специфическая профилактика не разработана. Противоэпидемические мероприятия в очаге не проводятся.
Свинка, заушница, Mumps - англ., Mumps - нем., Parotidite epidemique - франц.
Эпидемический паротит - острое вирусное заболевание, проявляющееся увеличением одной или нескольких слюнных желез, лихорадкой, интоксикацией; поражением других железистых органов (поджелудочной железы, яичек и др.) и нервной системы (менингит, менинго-энцефалит).
Заболевание впервые описано Гиппократом. Детально изучено Н.Ф. Филатовым. Вирус паротита выделили Л. Килэм (1949 г.) из крови больного свинкой и из ткани пораженных яичек при их биопсии (Б. Бьервит, 1973 г.).
Возбудитель-РНК-содержащий вирус, относится кпарамиксовирусам (семейство Paramyxoviride, род Paramyxovirus). Вирионы округлой полиморфной формы, размером 120-300 нм, обладают гемагглютинирующей, нейроаминидазной и гемолитической активностью. Возможно воспроизведение инфекции у обезьян. Все штаммы вируса принадлежат к одному серотипу. Аттенуированный штамм вируса (Л-3) используют в качестве живой вакцины. Вирус нестоек во внешней среде, быстро инактивируется при высокой температуре, высушивании, под действием ультрафиолетового облучения и дезинфицирующих средств.
Вирус паротита проникает в организм человека через слизистые оболочки верхних дыхательных путей, миндалины и гематогенно достигает околоушных слюнных желез и других органов. Вирус находили в крови, спинномозговой жидкости, в молоке кормящей женщины, больной паротитом, в моче и др. Репродукция вируса происходит в железистых органах, более всего в слюнных железах. Генерализация вируса обуславливает полиморфизм клинических проявлений. Патоморфологические изменения слюнных желез характеризуются мононуклеарной клеточной инфильтрацией стромы и дистрофическими изменениями железистого эпителия. В процессе генерализации вируса и при поражении железистой ткани органов формируется длительная аллергическая перестройка организма, а также образуются специфические антитела, обладающие комплементсвязывающими, нейтрализующими и другими свойствами, которые сохраняются в течение нескольких лет после перенесенного заболевания.
Инкубационный период от 3 до 35 дней (в среднем 16 дней, чаще 15-19 дней). Заболевание протекает по типу острой инфекции. За 1-2 дня до острого периода отмечаются продромальные явления (недомогание, слабость, головная боль, ухудшение аппетита, познабливание). У детей в начальном периоде болезни может быть повторная рвота, судорожные подергивания, менингеальные явления. При осмотре ротовой полости отмечается набухание слизистой оболочки около выводного протока слюнной железы (с. Мурсона). Возможно увеличение других слюнных желез (подчелюстных и подъязычных). У некоторых больных появляется боль в эпигастрии в связи с поражением поджелудочной железы. Иногда панкреатит проявляется только увеличением активности амилазы. Печень и селезенка, как правило, не увеличиваются. Температура в неосложненных случаях держится 5-7 дней; затем снижается по типу ускоренного лизиса. У взрослых отмечается брадикардия. Описаны случаи развития миокардита и эндокардита. У подростков часто возникает орхит (односторонний, реже двухсторонний), развивающийся к концу 1-й недели болезни.
Больные жалуются на сильную боль в мошонке, иррадиирующие в паховую область и усиливающиеся при ходьбе. Вновь повышается температура с ознобом. Яичко увеличивается в 2-3 раза, становится плотным, резко болезненным, особенно походу семенного канатика. Мошонка растянута, отечна, гиперемирована. Орхит и орхиэпидидимит продолжаются около недели и к концу 2-й недели воспалительные явления регрессируют. Иногда наступает атрофия яичка. При двустороннем поражении - мужское бесплодие. Возможно развитие простатита, оофорита, мастита, бартонел-лита. У некоторых больных острый панкреатит может быть единственным проявлением паротитной инфекции, что затрудняет ее диагностику и в сложных случаях требует проведения дифференциального диагноза с острой хирургической патологией органов брюшной полости, включая аппендицит. Течение паротитного панкреатита обычно благоприятное; все симптомы исчезают через 5-10 дней. Иногда (у 0,5% заболевших) возможен артрит крупных суставов, чаще у мужчин.
Тяжелыми осложнениями паротита являются серозный менингит (с Медленной санацией спиномозговой жидкости), менингоэнцефалит, энцефаломиелит. К необратимым последствиям паротитной инфекции относятся: атрофия яичек, мужское бесплодие, сахарный диабет, глухота, нарушения функций центральной нервной системы.
Паротитная инфекция оставляет стойкий иммунитет, повторные заболевания редки.
- Вернуться в оглавление раздела "Микробиология."
[youtube.player]Читайте также:


