Признаки обезвоживания у ребенка 1 года при ротавирусной инфекции
Ротавирусы часто становятся причиной тяжелой диареи, рвоты, высокой температуры у детей. Девять из десяти малышей в двухлетнем возрасте уже подверглись заражению. Ротавирусная инфекция у детей раннего возраста протекает тяжело, организм теряет воду, соли из-за поноса и рвоты. Младенцев прививают, а в случае осложнений госпитализируют, чтобы уберечь от интоксикации и обезвоживания.

Распространение ротавирусной инфекции (РВИ)
Вирионы устойчивы к низким температурам и другим условиям внешней среды, но чувствительны к нагреванию и хлорсодержащим веществам. Наиболее распространенный путь заражения — алиментарный. В качестве основных источников инфекции специалисты называют пищу и воду. Часто отмечается заболевание у детей до года, которые тянут игрушки и другие предметы в рот.
Периодичность ротавирусного заболевания
Вирионы активизируются в клетках слизистой ЖКТ, преимущественно в тонком кишечнике. Инкубационный период обычно длится от одного до пяти дней. За это время вирусы распространяются по всему телу. Родители больных и здоровых детей часто интересуются, сколько длится заразный период, как скоро ребенок начнет выздоравливать, сможет посещать детский сад или школу.
Чтобы примерно определить, сколько дней длится заболевание, нужно знать продолжительность всех периодов — инкубационного, острого и выздоровления. После инкубационного этапа начинается острый период, который продолжается от трех до семи дней. Выздоровление займет от четырех до пяти дней. При успешном лечении ребенок снова будет здоров через 8–10 дней, при тяжелом течении болезни — через три недели.
Симптомы ротавирусной инфекции
Болезнь начинается остро, признаки напоминают гастроэнтерит, но у маленьких детей еще проявляется респираторный синдром. Аппетит у большинства пациентов отсутствует, появляется слабость. Симптомы ротавирусной инфекции у детей могут варьировать по степени тяжести в зависимости от возраста и состояния организма. В частности, у малышей быстро повышается температура тела, нарастают признаки интоксикации.

- водянистый понос в течение нескольких часов;
- умеренные боли и спазмы в животе;
- стул серо-желтого цвета;
- часто тошнота и рвота;
- высокая температура;
- метеоризм.
Респираторный синдром проявляется насморком, воспалением и покраснения в горле, болью при глотании. Взрослый инфицированный человек испытывает лишь небольшое недомогание, легкое кишечное расстройство. Заболевание иногда протекает без всех перечисленных выше симптомов. Однако при наличии одного инфицированного ребенка или взрослого в коллективе поочередно болеют остальные.
- снижение мочевыделения, у младенцев меньше мочи в подгузниках, чем обычно;
- сухой язык и слизистые оболочки, жажда;
- возбужденное состояние, плаксивость;
- спутанное сознание;
- запавшие глаза;
- вялость.
Организм теряет много жидкости и минеральных солей, что влияет на симптомы и лечение заболевания. Гриппоподобное состояние, а именно кашель, лихорадка, боли в теле, чаще отмечаются у грудного ребенка, чем у дошкольника или школьника. Симптомы нарастают в течение 4–7 дней, затем медленно сходят на нет.
Диагностика ротавирусной инфекции
Ротавирусы очень заразны и легко передаются, могут быстро распространяться среди людей, что вызывают эпидемии. Врачи учитывают такие характерные признаки, как групповой характер заболевания, острое начало болезни. На территории России более 90% случаев ротавирусной инфекции приходится на период с ноября по апрель, то есть, на холодный сезон года. Пик заболеваемости охватывает февраль и март.

Участковый педиатр на приеме осматривает ребенка и формулирует первоначальный диагноз. Проводятся лабораторные тесты, чтобы исключить другие вирусные инфекции, желудочно-кишечные заболевания. Ведь понос, рвоту и боли в животе провоцируют многие факторы. Точный диагноз ставят на основании результатов нескольких исследований.
Специфический антиген к ротавирусам обнаруживают благодаря иммуноферментному лабораторному анализу (ИФА). Молекулярно-биологические исследования позволяют непосредственно обнаружить вирус в образцах кала. Использование метода полимеразной цепной реакции дает возможность точно определить серотип вириона. Все перечисленные анализы дорогостоящие.
Применение лекарственных препаратов при заражении ротавирусами

Лечение ротавирусной инфекции у детей симптоматическое, заключается в борьбе с интоксикацией и обезвоживанием. С этими нарушениями также связаны негативные последствия для сердечно-сосудистой и мочевыделительной систем. Из медикаментов назначают сиропы/таблетки с парацетамолом или ибупрофеном (жаропонижающие и обезболивающие лекарственные средства).
После длительного применения антибиотиков проводят коррекцию дисбактериоза с помощью препаратов на основе бифидум- и лактобактерий. Рекомендаций, как лечить ротавирусную инфекцию у детей, существует множество. Однако следует помнить, что назначать фармакологические препараты и определять длительность курса должен врач.
Борьба с обезвоживанием
Родителям следует уделить больше внимание тому, что давать ребенку можно, а что для него противопоказано. Еда и питье для младенцев младше 1 года — грудное молоко или адаптированные смеси. Однако больному малышу следует употреблять жидкости больше, чем обычно пьют дети его возраста. Это необходимо для восполнения потерь воды с рвотными массами и жидким стулом. Поэтому в перерывах между кормлениями дают еще несладкий травяной чай, воду. Если в тяжелых случаях ребенок не может сосать, пить, то потребности в жидкости в больнице восполняют с помощью инфузионной терапии (внутривенного введения растворов).
Больному ребенку дают бутилированную воду, крепкий несладкий чай, разбавленные фруктовые соки. Разрешается пить нежирный куриный бульон, кисель, компот из яблок, отвары из сушеных ягод черной смородины и малины. Следует избегать напитков на основе молока, газировок. Заболевшим детям не подходят соки с высоким содержанием фруктозы, сахарозы или сорбитола. Сладкое, кислое, соленое связывает воду в организме.
Разрешенные пищевые продукты и блюда
Основная проблема для многих родителей: чем кормить ребенка при ротавирусной инфекции, что исключить из рациона. Для грудничков важно сохранить питание материнским молоком, не допускать пауз между кормлениями больше 6 часов. Грудное молоко, насыщенное ферментами, витаминами, иммуноглобулинами, поможет маленькому организму бороться с ротавирусом. С этой инфекцией связана гиполактазия, поэтому оправдано применение низколактозных смесей. Прикорм в острый период вводить не надо.
- пшено, перловую и ячневую крупы;
- кондитерские изделия;
- молочные продукты;
- какао, шоколад;
- черный хлеб;
- макароны;
- сахарозу.
Больным детям нельзя кушать свежий хлеб, супы, приготовленные на жирном бульоне, борщи, рассольники, колбасные изделия. Следует ограничить или полностью исключить употребление соли. Под запретом находятся копчености, жирные сорта мяса, птицы и рыбы, сыр, консервы. Усиливают раздражение и брожение в кишечнике огурцы, капуста белокочанная, редиска.
- отварное и приготовленное на пару нежирное мясо, куриную грудку;
- свекла, морковь, цветная капуста в отваренном виде;
- каши рисовая и манная на воде, без масла;
- пшеничный хлеб (подсушенный);
- суп на бульоне из овощей;
- сухарики из белого хлеба;
- отварная нежирная рыба;
- картофельное пюре;
- протертый творог.
Лечебная диета исключает употребление цельного молока и блюд с его использованием, кисломолочных продуктов. Причины — усиление брожения, ферментная недостаточность, которую провоцирует воспаление тонкой кишки (энтерит). Ротавирусная инфекция сопровождается снижением аппетита, но детям необходимо получать адекватное питание для своего возраста. Соблюдение рекомендаций врачей и диетологов помогает быстрее справиться с воспалительным процессом, ускорить выздоровление.
Гигиенические правила для детей и взрослых
Во время заболевания и после ротавирусной инфекции необходимо регулярно мыть руки, избегать контактов с другими больными детьми, взрослыми. Рекомендуется применять хлорсодержащие дезинфицирующие средства в острые период, регулярно мыть и чистить все, что используется для ухода за больным ребенком. Правило касается в первую очередь посуды, игрушек, дверных ручек, раковины в ванной и кухне, унитаза.
В больнице также соблюдают гигиенические правила и меры предосторожности. Используют одноразовые перчатки, применяют специальные дезинфицирующие средства. Несмотря на предпринимаемые меры, ротавирусы остаются в списке наиболее распространенных внутрибольничных кишечных инфекций у грудничков и детей раннего возраста.
Только санитарно-гигиенические мероприятия не смогут защитить ребенка от инфекции, учитывая экологическую устойчивость возбудителя заболевания. Ротавирус выживает в течение длительного времени на коже, игрушках, других твердых предметах и поверхностях, в питьевой воде, в плавательных бассейнов. Вирионы обладает высокой устойчивостью против мыла и большинства дезинфицирующих средств. Практически невозможно избежать контактов с загрязненными вирусами объектами и поверхностями. Кроме того, инфекция часто передается через пищу.
Вакцинация для предотвращения заболевания

Рекомендуется начать профилактику в первые месяцы жизни ребенка, когда ротавирусная инфекция протекает особенно тяжело. Первую дозу вводят в возрасте от 1,5–8 месяцев. Вторую и третью вакцинацию можно проводить одновременно с другими плановыми прививками. Первое введение вакцины обеспечивает лишь частичную защиту от дальнейшего инфицирования. Все последующие дозы вводят с интервалами не менее 4 недели.
Иммунная система ребенка начинает формировать естественный защитный механизм против вакцинированных типов вирусов. Вырабатываются антитела, помогающие защитить ЖКТ от воспаления, которое вызывают эти вирионы. Считается, что действие вакцины продолжается в течение двух–трех лет. Одновременно рекомендуется уделить внимание неспецифической профилактике — соблюдать гигиенические правила, использовать для питья воду, прошедшую очистку от примесей и хлорирование.
[youtube.player]
Что такое обезвоживание организма
Обезвоживание – это состояние, кода в организме резко уменьшается количество воды и растворенных в ней минеральных веществ ниже уровня физиологической возрастной нормы. На медицинском языке обезвоживание называется дегидратацией организма или эксикозом. В педиатрии широко распространен второй термин. Состояние приводит к нарушениям процессов обмена веществ, расстройствам работы внутренних органов.

Главный признак обезвоживания у ребенка – сильная жажда
Ежедневно происходит физиологическая потеря жидкости. Она выходит из организма вместе с мочой, калом, потом, при дыхании. В норме каждый миллилитр утраченной жидкости компенсируется ее поступлением. Если баланс не восстанавливается – развивается дегидратация. Утрата организмом 20–25% воды считается смертельной. Нарушения работы органов наблюдаются при утрате 8–12% от всей жидкости в организме.
Причины дегидратации
Обезвоживание у ребенка развивается при таких условиях:
- чрезмерная потеря организмом воды;
- сниженное поступление жидкости;
- острая недостаточность питания.
Утрата воды происходит и другими путями, но их значение в патологии обезвоживания минимальное. Механизмы эксикоза основаны на указанных выше причинах.
Чрезмерная потеря жидкости наблюдается:
- при рвоте;
- в случае продолжительного поноса;
- при повышенном мочевыделении;
- в результате обильного потоотделения.
Дегидратация из-за обильного потоотделения встречается крайне редко. Тяжелого обезвоживания по причине утраты воды с потом не наблюдалось.
Дегидратация может развиваться в случае длительного голодания при нормальном поступлении воды. Связано это с потерей организмом белков, которые создают необходимое для функционирования клетки давление. Состояние по опасности для здоровья не уступает обезвоживанию вследствие недостатка жидкости в организме.
Заболевания, которые вызывают обезвоживание организма
Дегидратацию чаще всего вызывают инфекционные заболевания желудочно-кишечного тракта. Состояние может наблюдаться:
- при ротовирусе;
- в случае заражения астровирусами;
- в результате заражения адено- и кальцивирусами;
- при холере;
- в случае сальмонеллеза;
- при шигеллезе и др.
Потерю жидкости способно вызвать острое пищевое отравление. Но состояние отличается меньшей выраженностью симптомов и относительно легким течением. Проявления острого пищевого отравления исчезают в течение 1–2 суток с момента возникновения. Связано это с выведением патогенов из организма.
Какие бывают степени обезвоживания
Выраженность дегидратации определяется согласно процентному соотношению потери жидкости от массы больного. Выделяют четыре стадии.
- Потеря воды составляет 1–3% от веса больного. Не опасно для жизни.
- Утрата жидкости соответствует 4–6% массы тела пациента. Без своевременной медицинской помощи возможен смертельный исход.
- Потеря жидкости в пределах 7–9%. Умеренный риск летального исхода.
- Утрата воды составляет 10% и более от веса больного. Состояние смертельно опасно.
У детей до года из-за физиологических особенностей организма, большего содержания жидкости в теле, чем у детей старшего возраста, определение тяжести происходит по модифицированным критериям.
У младенцев выделяют четыре этапа дегидратации.
- Потеря воды до 3% от массы тела.
- Утрата жидкости 3–6% от веса.
- Потеря жидкости 6–10%.
- Утрата воды свыше 10% от массы ребенка.
Как и в старшем возрасте, у ребенка до одного года тяжелая дегидратация является смертельно опасной, 3-й этап – умеренный смертельный риск, 2-й – редко приводит к летальному исходу. Легкий эксикоз не несет угрозы для жизни младенца.
Симптомы дегидратации у детей
Независимо от выраженности обезвоживания у ребенка, у него будут наблюдаться характерные проявления нехватки воды в организме. К ним относятся:
- плач без слез;
- сухость губ и языка;
- усиленная жажда, частые просьбы пить;
- сниженное мочевыделение;
- снижение физической активности;
- вялость и апатичность.
Характерным признаком у новорожденных и младенцев является западение большого родничка.
В дальнейшем, по мере прогрессирования патологического состояния, появляются характерные для каждой стадии признаки.
Симптомы легкой дегидратации
Признаки дегидратации легкой выраженности проявляются нерезко, часть из них может отсутствовать.

Обезвоживание организма требует скорейшего восстановления водного баланса
- понос до 10 раз;
- выраженное чувство жажды;
- рвота менее пяти раз;
- физиологический для возраста уровень артериального давления;
- мочевыделение снижено незначительно;
- у детей до двух лет частота пульса в пределах 100–120 ударов в минуту, у старших – не превышает возрастных норм.
Состояние может нормализироваться без специального лечения. Основная задача – вовремя и в достаточном количестве напоить ребенка. В противном случае дегидратация нарастает.
Симптоматика умеренного обезвоживания
Умеренное обезвоживание характеризуется отягощением симптоматики предыдущей стадии и появлением новых проявлений. Для состояния характерно:
- рвота от 5 до 10 раз;
- понос до 20 раз в сутки;
- снижение артериального давления и ускорение пульса на 10–15% от нормы;
- постоянное чувство жажды;
- появление кратковременных мышечных судорог;
- редкое мочевыделение в сниженном количестве, при этом моча темнеет и густеет;
- дряблость и сухость кожи, сухие слизистые;
- западение родничка умеренное.
Состояние требует лечения в условиях медицинского стационара. Ребенок нуждается в скорейшей госпитализации, восстановлении потерь жидкости. Иначе дегидратация стремительно нарастает.
Проявления тяжелого обезвоживания организма
Проявления тяжелого эксикоза схожи с симптомами предыдущей стадии, но выражены они значительно сильнее. Для состояния характерны:
- рвота более 10 раз в сутки;
- понос более 20 раз в сутки;
- значительное падение артериального давления;
- стойкое ускорение частоты сердечных сокращений и ослабление пульса;
- отсутствие мочевыделения;
- глубокое западение родничка и западение глаз;
- пересохшие и потрескавшиеся слизистые оболочки, обвисшая тонкая сухая кожа;
- значительное заострение черт лица и слабо выраженная или отсутствующая мимика;
- минимальная физическая активность или ее отсутствие, постоянная сонливость;
- похолодание конечностей;
- возможны эпизоды потери сознания.
Ребенку с тяжелой дегидратацией требуется скорейшее лечение в условиях палаты интенсивной терапии или в реанимационном отделении. В противном случае наступает крайне тяжелый эксикоз или летальный исход.
Признаки обезвоживания 4-й степени
Состояние характеризуется тяжелыми расстройствами обмена веществ, выраженными нарушениями работы внутренних органов и их систем. Нередко крайне тяжелый эксикоз заканчивается смертью ребенка от полиорганной недостаточности.
- непрерывная рвота и понос;
- отмечаются выраженные судороги;
- слизистые оболочки бледные, пересохшие, покрытые трещинами, а кожа сухая, может шелушиться, тонкая и дряблая, синюшная;
- полное отсутствие мочевыделения;
- снижение температуры тела;
- отсутствие голоса и физической активности, а также частые эпизоды потери сознания;
- родничок глубоко западает;
- значительный рост частоты дыхания, при этом дыхание слабое, поверхностное;
- падение артериального давления более 50% от нормального уровня;
- нитевидный пульс, при котором частота ударов сердца может в два-три раза превышать норму;
- выраженное заострение черт лица, глаза запавшие, под ними появляются синие круги;
- кожа кистей морщинистая, причем собранная в складку кожа не расправляется в течение 30 и более минут.
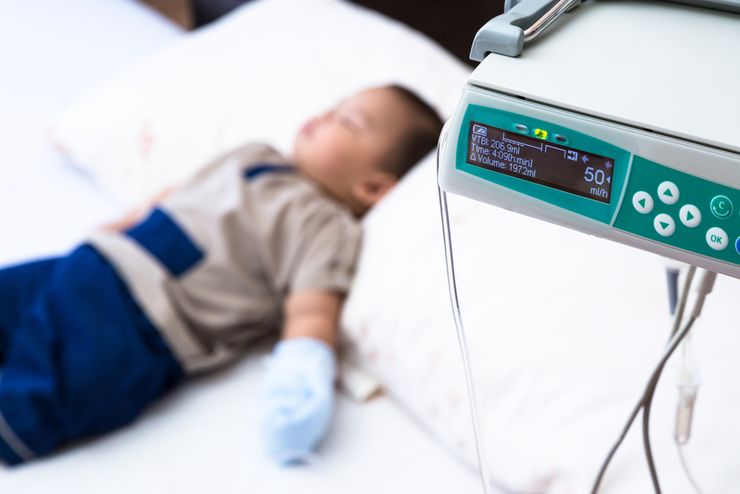
Обезвоживание тяжелой степени требует лечения в реанимации
Пациентам с крайне тяжелым обезвоживанием требуется скорейшее восстановление водно-электролитного баланса. Их лечат только в условиях реанимационного отделения.
Что делать при дегидратации ребенка
Самостоятельное лечение обезвоживания возможно только при его легкой выраженности, но настоятельно рекомендовано обращаться за помощью к врачу.
Можно дать противорвотные препараты, а при диарее – соответствующие лекарства. Ребенка нужно напоить и давать ему пить при каждом требовании. Показано ограничить физическую активность, обеспечить достаточное питание. Каждые 1–1,5 ч рекомендовано предлагать воду без газа. В случае отказа заставлять пить не нужно. При отсутствии эффекта необходимо обращение за медицинской помощью.
В случае умеренного и более выраженного обезвоживания самостоятельное лечение не рекомендовано. Прибегать к средствам народной медицины запрещено. Необходимо скорейшее обращение в медицинское заведение.
Обезвоживание у детей – распространенное явление. При легкой выраженности дегидратации можно прибегнуть к самостоятельному лечению, но лучше обращаться за помощью к врачу. Более выраженное состояние требует скорейшей госпитализации в лечебное заведение.
[youtube.player]Ротавирус, кишечный грипп, "болезнь грязных рук" – все это названия инфекционного заболевания, ежегодно уносящего более 500 тысяч детских жизней во всем мире. При этом наиболее подвержены данной инфекции дети в возрасте от года до пяти лет, поскольку в их организме отсутствуют антитела к ротавирусу.
Поэтому крайне важно вовремя распознать инфекцию и принять меры, которые помогут не только облегчить состояние ребенка, но и предупредить развитие серьезных осложнений, которые могут привести к летальному исходу.
Симптомы ротавирусной инфекции
С момента попадания вируса в детский организм до появления первых симптомов заболевания чаще всего проходит 12 часов либо сутки (реже инкубационный период может длиться около 3 – 5 суток).
Сразу хотелось бы отметить, что выраженность симптоматики при ротавирусной инфекции во многом зависит от возраста ребенка и его иммунитета.
Чем младше малыш, тем более выражен будет интоксикационный процесс и кишечные признаки заболевания.
У детей грудного возраста ротавирусная инфекция может протекать без выраженных симптомов интоксикации, при этом ребенок отказываться от еды, стремительно теряет вес, вял и сонлив, его мучают кишечные колики.
Рассмотрим основные симптомы кишечной ротавирусной инфекции.
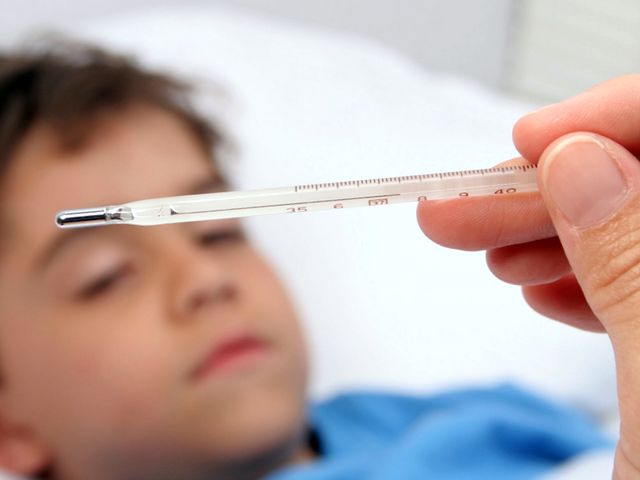
Повышение температуры тела до отметок 39 – 40 °C – один из ведущих симптомов ротавируса.
При данной инфекции высокая температура может держаться в течение 5 – 6 дней, "сбить" его с помощью жаропонижающих средств не удается.

Зачастую тошнота и рвота являются первыми признаками ротавируса у детей.
Рвота может быть однократной, но чаще ребенок рвет от 2 до 10 раз в сутки, при этом абсолютно неважно, пуст его желудок либо полон.
Рвотные позывы малыш может испытывать даже после приема нескольких глотков жидкости, причем объем рвотных масс часто превышает то количество воды либо пищи, которое ребенок съел.
При грамотном и своевременно начатом лечении рвота проходит уже через сутки, тогда как в тяжелых случаях может изматывать ребенка на протяжении трех и более дней.

Ротавирус у детей редко протекает без диареи.
Понос начинается внезапно, при этом ребенок может ходить "по-большому" от 5 до 10 (а то и 15) раз в сутки.
Испражнения при ротавирусной инфекции обильные, пенистые и имеют неприятный кислый запах.
В первые несколько суток каловые массы водянистые и имеют зеленый цвет. Затем стул у детей становится серо-желтым и глинообразным.
Важно! При ротавирусной инфекции в кале отсутствует слизь, и ребенка не мучают ложные позывы к дефекации.

Диарея у ребенка при ротавирусе чаще всего сопровождается метеоризмом, а именно:
- вздутием: живот ребенка становится твердым и увеличивается в размерах;
- урчанием в животе;
- ощущением распирания: ребенок может жаловаться на то, что "животик сейчас лопнет".

На фоне метеоризма у ребенка появляются схваткообразные боли в животе, которые проходят после отхождения газов.
Преимущественно боль локализуется в околопупочной области.
Помимо боли в животе, ребенка могут беспокоить головные и суставные боли, которые являются следствием интоксикации организма.

Дегидратация (или обезвоживание) – это грозный признак, требующий немедленной госпитализации ребенка!
На развитие обезвоживания у ребенка указывают следующие проявления:
- постоянная неутолимая жажда;
- западение глаз;
- западение большого родничка;
- сухость кожи, губ, склер глаз;
- бледность кожи (при тяжелой степени обезвоживания кожа становится землисто-серой);
- уменьшение количества выделяемой мочи (в среднем ребенок должен выделять мочу раз в 3 часа);
- осиплость голоса;
- полный отказ от питья.
Кроме того, не стоит медлить с вызовом бригады скорой помощи, если у ребенка:
- температура, превышающая отметку в 39 °C;
- судороги;
- частый понос (более 5 – 7 раз);
- неукротимая рвота;
- кровь в экскрементах;
- бред и галлюцинации.
Лечение ротавирусной инфекции у детей
Препарата, который бы вылечил от ротавирусной инфекции, на сегодняшний день не существует. Облегчить состояние ребенка поможет симптоматическая терапия, направленная на борьбу с обезвоживанием, высокой температурой и болью.
Ротавирус проходит самостоятельно через 4 – 7 дней с момента появления первых симптомов заболевания.
Важно! Бытует мнение, что к ротавирусной инфекции вырабатывается стойкий иммунитет. Но это не так. После перенесенной инфекции редко, но все же возможно повторное заражение, однако заболевание будет протекать в легкой форме!

Рвота, диарея, высокая температура и повышенная потливость, характерные для ротавирусной инфекции, быстро обезвоживают детский организм.
Для восполнения жидкости необходимо поить ребенка теплой минеральной негазированной водой, чаем, водой с лимоном, слабым отваром из сухофруктов.
Предложите малышу чайную ложку воды. Если такое количество воды усвоилось и не вызвало рвоту, через 10 минут можно дать десертную ложку воды. В итоге за один раз ребенок должен выпивать порядка 50 мл жидкости каждые 10 – 20 минут.
Взрослые дети могут выпивать по 100 – 200 мл жидкости, если она хорошо усваивается.
В короткие сроки восполнить нехватку соли и жидкости в организме помогут специальные растворы для регидратации, которые можно приобрести в любой аптеке.
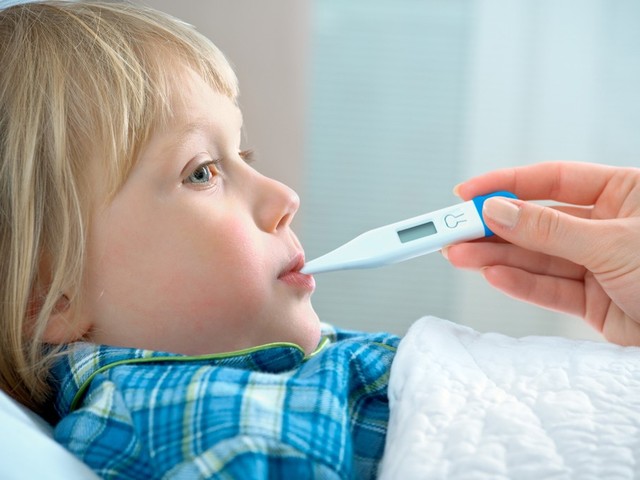
При температуре тела свыше 38 °C ребенку (особенно до 6 лет) необходимо дать жаропонижающее средство во избежание развития судорог.
Важно! Категорически запрещено при инфекционных заболеваниях "сбивать" температуру у детей аспирином, поскольку этот препарат может спровоцировать рвоту, ухудшение самочувствия и вызвать проблемы с дыханием.

Энтеросорбенты при ротавирусе способствуют адсорбции и выведению из крови токсических веществ, поэтому являются неотъемлемой частью лечения.

Ротавирусная инфекция провоцирует дефицит пищеварительных ферментов, восполнить запас которых помогают энзимы.
НО! В острой фазе заболевания энзимные препараты могут лишь усугубить состояние ребенка, поскольку в их состав входят протеазы, способствующие внедрению вируса в слизистую кишечника.
Поэтому препараты для нормализации пищеварения, включая пробиотики, лакто- и бифидобактерии, рекомендуется включать в терапию не ранее, чем на третий день заболевания.

Ослабить острую боль в животе при ротавирусе у ребенка помогут спазмолитики, предназначенные для купирования желудочно-кишечных болей.
НО! Лучше воздержаться от приема данной группы препаратов до осмотра ребенка врачом, так как локализация и интенсивность болевого синдрома являются важными признаками, помогающими правильно поставить диагноз.

Применение противовирусных препаратов при ротавирусной инфекции – вопрос спорный, поскольку их эффективность против ротавируса не доказана.
Поэтому решение о том, нагружать ли и без того ослабленный организм медикаментами, решает врач совместно с родителями больного ребенка.

Антибактериальные препараты при ротавирусной инфекции, во-первых, не эффективны; во-вторых, провоцируют развитие дисбактериоза и ухудшают пищеварительные процессы, которые и без того нарушены.

При ротавирусной инфекции с каловыми и рвотными массами выводятся вирусные частицы. Поэтому самостоятельное назначение противодиарейных и противорвотных препаратов продлит заболевание и усугубит состояние ребенка.
Помните о том, что рвота и диарея – это защитные механизмы организма.

В первые сутки при ротавирусной инфекции ребенку не рекомендуется давать пищу, только воду.
Со второго дня заболевания питание должно быть дробным, небольшими порциями и включать следующие продукты:
- слизистые каши на воде,
- жидкие овощные пюре,
- перетертые супы,
- белые сухарики,
- бананы,
- печеные яблоки.
Из рациона ребенка на ближайшие 10 дней исключаются молочные и мясные продукты, жареная, жирная, кислая, соленая и острая пища, углеводы (соки, выпечка, сладости и бобовые).
Грудное вскармливание при ротавирусе не прекращают, поскольку материнское молоко содержит антитела и иммуноглобулины, которые борются с ротавирусом и облегчают его течение.
Малыши, находящиеся на искусственном вскармливании, переводятся на безлактозные смеси.
И помните о том, что чистота – залог здоровья. Поэтому приучите ребенка с раннего детства мыть руки после посещения улицы и туалета, не пить воду с крана и не употреблять немытые овощи и фрукты, что значительно снизит риск заражения ротавирусной инфекцией!
[youtube.player]Читайте также:




