Природные очаги клещевых инфекций
Среди природно-очаговых инфекций различают две большие группы: с трансмиссивным и нетрансмиссивным механизмом передачи возбудителя.
Отличительной особенностью обширной группы трансмиссивных инфекций является передача возбудителя через кровососущих членистоногих: вшей, блох, москитов, комаров, клещей и др. Возбудителями инфекций, относящихся к этой группе, могут быть различные микроорганизмы: вирусы, бактерии и простейшие. Некоторым трансмиссивным заболеваниям свойственна природная очаговость, то есть способность распространяться лишь в отдельных географических областях, что связано с биологическими особенностями переносчиков, жизнедеятельность которых может происходить только в определенных природных условиях.
Несмотря на то, что основным специфическим компонентом природного очага является популяция возбудителя, в случае трансмиссивных инфекций он характеризуется и специфическим переносчиком. Так сложилась группа иксодовых клещевых инфекций, возбудители которых передаются клещами рода Ixodes: клещевой энцефалит (вирус клещевого энцефалита), энцефалит Повассан (вирус Повассан), иксодовые клещевые боррелиозы (Borrelia burgdorferi sensu lato), гранулоцитарный анаплазмоз человека (Anaplasma phagocytophilum), моноцитарный эрлихиоз человека (Ehrlihia chaffeensis, Ehrlihia muris), Ку-лихорадка (Coxiella burnetii), бартонеллез (Bartonella henselae), некоторые риккетсиозы группы клещевых пятнистых лихорадок (вызываемые R.sibirica, R.helvetica), бабезиоз (Babesia divergens, Babesia microti и др.). Фактически очаги этих инфекций совпадают с географией расселения клещей: лесного I.ricinus и таежного I.persulcatus. Клещи I.persulcatus обладают наибольшим ареалом распространения: от Западной Европы до Японии.
Существуют возбудители клещевых инфекций, в основном связанные с другими группами иксодид – клещами рода Dermacentor: туляремии (Francisella tularensis), риккестии группы клещевых пятнистых лихорадок, вирус омской геморрагической лихорадки. Так как пастбищные клещи рода Dermacentor в большей степени связаны с равнинно-степными и горно-лесными биотопами, то и риккетсиозы в основном регистрируются в степных ландшафтах на юге России и в азиатской части страны. Объединение патогенов по группам переносчиков приведено для понимания необходимости дифференциальной диагностики различных инфекционных заболеваний, которые могут возникать при присасывании одного и того же вида иксодового клеща. Более того, клещи могут единовременно передать несколько патогенов, вследствие чего разовьется микст-инфекция и изменится клиническая картина заболевания. Среди клещевых инфекций в течение последних десяти лет самый высокий уровень заболеваемости регистрируется для иксодовых клещевых боррелиозов – в среднем 5–6 на 100 тыс. населения, для клещевого энцефалита этот показатель составляет около 3,0 и для риккетсиозов – около 1,4.
Некоторые из перечисленных возбудителей реализуют не только трансмиссивный путь передачи инфекции человеку, но и контактный (при попадании риккетсий с фекалиями клещей на пораженные участки кожи и слизистые, раздавливание насекомых при туляремии), алиментарный (инфицирование вирусом клещевого энцефалита и возбудителем Ку-лихорадки – при употреблении сырого молока, при употреблении продуктов питания и воды, контаминированной бактериями Francisella tularensis – при туляремии), аэрогенный (риккетсиозы, Ку-лихорадка, туляремия).
Такая инфекция, как эндемический (крысиный) сыпной тиф (R.typhi) связана с блохами, вшами и гамазовыми клещами и передается при контакте кожи человека с фекалиями эктопаразитов, контаминированных риккетсиями. В случае эпидемического сыпного тифа (R.prowasekii) резервуаром инфекции всегда является больной человек, передача осуществляется через платяных вшей, заражение происходит путем втирания инфицированных экскрементов вшей при расчесах. В связи с увеличением числа людей, у которых выявлен педикулез (среди детей до 14 лет заболеваемость в среднем составляет 245 на 100 тыс. населения, доходя в некоторых регионах – Архангельской области – до 1000 на 100 тыс. населения), становится реальной угроза возникновения вспышек сыпного тифа. Некоторые возбудители бартонеллезной (B.henselae) и риккетсиозной (R.felis) инфекции связаны с блохами, паразитирующими на кошках, и с платяными вшами (B.quintana), заражение человека при этом также происходит при расчесывании кожи, контаминированной экскрементами блох и вшей.
Одной из значимых и опасных инфекций, передаваемой клещами Hyalomma marginatum и эндемичной для юга России, является Крымская геморрагическая лихорадка. После длительного периода эпидемического благополучия (1973–1998 гг.) в XXI веке отмечена значительная активизация старых очагов в Ставропольском крае, Астраханской и Ростовской областях и появление новых очагов в Волгоградской области, Калмыкии и Дагестане. Для данного заболевания характерен не только трансмиссивный путь передачи вируса, но в силу высокого уровня вирусемии в первые дни болезни реализуется и контактный путь передачи, что необходимо учитывать медицинскому персоналу, оказывающему помощь больному. Кроме этого следует выявлять возможные случаи заболевания среди лиц, находившихся в контакте с больным до госпитализации.
Комары являются вектором для большого числа возбудителей инфекционных заболеваний человека. Наибольшее распространение и медицинское значение имеют вызывающие миллионные эпидемии вирусы Денге, О,Ньонг-Ньонг, японского энцефалита, желтой лихорадки, венесуэльского, восточного, западного энцефалита лошадей, энцефалита Сент-Луис, Западного Нила, захватывающие десятки и сотни тысяч больных. За исключением последнего заболевания, все перечисленные вирусные инфекции не имеют природных очагов на территории России и могут представлять существенную угрозу лишь при выезде в эндемичные регионы. Вирус Западного Нила, вызвавший вспышку заболеваний с преимущественным поражением ЦНС в Волгоградской, Астраханской областях и Краснодарском крае в 1999 году, продолжает быть причиной спорадических случаев заболевания или вспышек с числом больных, достигающим несколько сотен человек. В последние годы ареал циркуляции вируса распространился также на Ростовскую и Воронежскую области, случаи лихорадки Западного Нила зарегистрированы в Тамбовской области и Казани. Еще одна серьезная угроза здоровью населения связана с ежегодными случаями завоза в РФ малярии из стран ближнего (Азербайджан, Таджикистан) и дальнего (Африка, Юго-Восточная Азия, Центральная и Южная Америка) зарубежья.
Таким образом, сбор эпидемиологического анамнеза в случае с инфекциями, передаваемыми трансмиссивным путем, многие из которых являются природно-очаговыми, является первым шагом к расшифровке этиологического агента заболевания.
На территории России одним из наиболее распространенных нетрансмиссивных природно-очаговых заболеваний является геморрагическая лихорадка с почечным синдромом, вызываемая хантавирусами Старого Света. Возбудителями ГЛПС являются вирусы Пуумала, Добрава, Хантаан, Сеул и Амур. Последние три циркулируют на Дальнем Востоке и до конца XX века считалось, что на территории европейской части России заболевание ассоциировано только с вирусом Пуумала. В 1997 году впервые в Рязанской и Тульской областях, в первое десятилетие XXI века в центральном черноземье были зарегистрированы крупные вспышки ГЛПС, этиологически обусловленные в подавляющем большинстве вирусом Добрава.
Ежегодно в России регистрируется 5-7 тысяч случаев ГЛПС. Наиболее высокая заболеваемость стабильно отмечается в Приволжском федеральном округе (Удмуртии и Башкортостане), достигая 28 на 100 тыс. населения. Средняя летальность при ГЛПС составляет 0,5%, но на Дальнем Востоке и, возможно, в Краснодарском крае, она выше.
Другим значимым в инфекционной патологии человека нетрансмиссивным зоонозом является лептоспироз, который, по определению ВОЗ, относится к зоонозам с мировым распространением. Ежегодно эта инфекция поражает несколько сотен человек в РФ, а летальность может достигать 20%.
Поскольку большинство из вышеперечисленных инфекционных заболеваний не имеют патогномоничных признаков и нуждаются в дифференциальной диагностике с рядом клинически схожих форм, первичный диагноз должен быть подтвержден с использованием лабораторных методов диагностики.
Методы лабораторной диагностики природно-очаговых инфекций включают прямые (обнаружение ДНК/РНК возбудителя, его АГ, визуальное обнаружение микроорганизма методом микроскопии) и косвенные (обнаружение специфических АТ IgM, IgG, IgA в сыворотке крови, СМЖ, в случае IgA – в тканевых секретах).
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Клещевой весенне-летний (таежный) энцефалит является острым первичным вирусным заболеванием, характеризующимся внезапным началом, лихорадкой, тяжелым поражением ЦНС. Относится к природно-очаговым заболеваниям человека.
Эпидемические вспышки клещевого энцефалита впервые стали регистрироваться в 1933-1934 гг. на Дальнем Востоке в районе Хабаровска. В дальнейшем было показано, что это заболевание встречается не только на Дальнем Востоке, но также в Сибири, на Урале, во многих областях Европейской части России. Природные очаги клещевого энцефалита обнаружены также в Чехии, Словакии, Венгрии и Польше.
Этиология. Вирус клещевого энцефалита относится к группе арбовирусов, передающихся клещами. На Дальнем Востоке, в Сибири и на Урале это в основном клещи Ixodes persulcatus, в европейских районах России и Центральной Европе - клещи Ixodes ricinus.
Вирус клещевого энцефалита чувствителен к высокой температуре и при кипячении погибает в течение 2-3мин. При низкой температуре и даже при замораживании он остается жизнеспособным. Вирус чувствителен к дезинфицирующим средствам. Является нейротропным и постоянно выделяется из вещества мозга. Заболевание вызывает стойкий иммунитет, сохраняющийся в течение всей жизни переболевшего.
В организм человека вирус попадает через укус клеща. Непосредственно заразиться от больного клещевым энцефалитом невозможно. Вирус находится во всех органах клеща, но особенно много его выделяется через слюнные железы.
Эпидемиология. Излюбленными местами обитания клещей являются старые леса с высокой травой и кустарником, составляющим хорошо выраженный подлесок. В природе резервуаром вируса являются живущие в тайге мелкие животные (лесные мыши, бурундуки, ежи) и птицы (щеглы, дрозды, зяблики). Из домашних животных наиболее чувствительны к заболеванию козы. Нападая на диких животных и птиц, являющихся носителями вируса клещевого энцефалита, клещи всасывают вместе с кровью вирус, который попадает и в слюнные железы насекомого. В результате такой клещ становится носителем вируса, способным передавать его другим теплокровным животных и своему потомству. Вирус не погибает в организме клеща и в зимний период. В эндемичных по клещевому энцефалиту очагах у местных жителей, не имеющих в анамнезе эпизодов острых заболеваний нервной системы, обнаруживаются высокие титры специфических для клещевого энцефалита антител. Не исключено, что заболевание клещевым энцефалитом может протекать в очень легкой форме, которая либо проходит незамеченной, либо расценивается как обычное простудное заболевание.
Заболевание носит выраженный сезонный характер, что непосредственно связано с периодом активности клещей. Для разных районов России этот период различен, но приходится на первые теплые месяцы года - апрель, май, июнь, июль. В другие сроки заболевание встречается значительно реже. Как правило, клещевым энцефалитом заболевают лица, которые по роду работы вынуждены пребывать в весенне-летний период в тайге: геологи, лесорубы, геодезисты, охотники. Особенно опасны клещи для вновь прибывших людей.
Укус клеща безболезненный. Клещ глубоко впивается в кожу, может пить кровь в течение нескольких дней, увеличивается в размерах, после чего самостоятельно отрывается и падает на землю. Но обычно человек начинает ощущать зуд в месте укуса клеща после того, как тот присосался, поэтому клеща удаляют раньше. Как правило, больные хорошо помнят, был ли укус клеща. В редких случаях укусы могут остаться незамеченными, и при опросе больные их отрицают. При укусе клеща вирус попадает в кровь укушенного. Имеется определенная зависимость между массивностью инфицирования (т. е. количеством попавших в кровь вирусов), выраженностью местной реакции в месте укуса и тяжестью заболевания, а также длительностью инкубационного периода. Грубо выраженная местная реакция чаще сочетается с тяжелым течением заболевания.
Существует и другой путь проникновения инфекции в организм человека - алиментарный - при употреблении в пищу сырого козьего молока. Возможно заражение при попадании вируса на слизистую оболочку рта с загрязненных рук, например при раздавливании клеща. Естественно, заболевание энцефалитом наблюдается не после любого укуса клеща. Доказано, что даже в особенно активных эндемических очагах только 0,5-5% всех клещей являются носителями вируса.
Патогенез. После попадания вируса в организм через кожу во время укуса он начинает размножаться в коже и в подкожной жировой клетчатке в непосредственной близости от места укуса. При алиментарном заражении размножение вируса происходит в ткани желудочно-кишечного тракта, затем он проникает в кровь и гематогенным путем распространяется по всему организму (стадия виремии). В ткани мозга вирус может быть обнаружен через 2-3 сут после укуса, концентрация его достигает максимума к 4-му дню. В дальнейшем она постепенно снижается.
Инкубационный период длится 8-20 дней. При алиментарном способе заражения инкубационный период короче 4-7 дней. Заболевание возможно в любом возрасте, но чаще в 30-40 лет.
Выраженность клинических симптомов, тяжесть течения в восточных областях и в Сибири в какой-то степени более значительны, чем в западных районах России и других странах. Поэтому существует представление о двух вариантах клещевого энцефалита - восточном с более тяжелым течением и западном - с доброкачественным течением. Эта концепция получила свое подтверждение при вирусологических исследованиях, обнаруживших два разных штамма вируса клещевого энцефалита.
Патоморфология. Имеются отечность оболочек, вещества головного мозга, многочисленные геморрагии, преимущественно в области мозгового ствола, шейного утолщения спинного мозга. При гистологическом исследовании обнаруживают явления острого негнойного воспаления с выраженной реакцией сосудов, разрастанием глии и тяжелыми дегенеративными изменениями в ганглиозных клетках. Наиболее выражена воспалительная реакция в передних рогах на уровне шейного утолщения спинного мозга и двигательных ядрах мозгового ствола. Воспалительные изменения отмечаются также в коре большого мозга, подкорковых образованиях, мозжечке.
Клиника. Заболевание, как правило, начинается остро с резкого подъема температуры до 39-40° С, озноба, сильной головной боли, тошноты и рвоты. Сознание сохранено, но в более тяжелых случаях возможна оглушенность, делириозное состояние. На 2-4-й день заболевания присоединяются выраженные менингеальные явления - ригидность мышц шеи, симптомы Кернига, Брудзинского, затем возникают параличи периферического типа в мышцах шеи, плечевого пояса и проксимальных отделов рук. Их возникновение обусловлено преимущественным поражением передних рогов спинного мозга на уровне шейного утолщения. В результате больной не может поднять руки кверху, развести в стороны, согнуть и разогнуть в локтевых суставах. Из-за слабости мышц шеи развивается “свисающая” голова. Это один из наиболее характерных симптомов паралитической формы клещевого энцефалита. Возможно ограничение движений в ногах, но коленные и ахилловы рефлексы при этом повышаются, часто можно вызвать патологические стопные рефлексы.
Нередко встречается бульбарный синдром с дизартрией, атрофией языка. Довольно характерен внешний вид больного: гиперемия лица, шеи, инъекции склер, конъюнктив.
В крови отмечаются умеренный лейкоцитоз с нейрофилезом и сдвигом влево, повышение СОЭ. В цереброспинальной жидкости выявляется умеренный лимфоцитарный плеоцитоз, незначительное повышение содержания белка.
Температура снижается на 5-7-й день заболевания. Постепенно уменьшаются головная боль, миалгии, менингеальные симптомы. В конце 2-й недели наступает период реконвалесценции, который может иметь различную продолжительность. В одних случаях восстановление двигательных функций может быть полным, в других - остается грубый инвалидизирующий дефект: чаще сохраняется слабость и атрофии в мышцах шеи, плечевого пояса, проксимальных отделов рук. “Свисающая” голова является одним из типичных симптомов не только острой стадии, но и резидуального периода.
Помимо описанной классической полиомиелитической формы клещевого энцефалита, выделяют также менингеальную, менингоэнцефалитическую, лихорадочную, полирадикулоневритическую формы.
Менингеальная форма представляет собой серозный менингит, вызванный вирусом клещевого энцефалита. Менингеальные симптомы при этой форме возникают рано - с 1-го дня болезни на фоне лихорадки, интенсивной головной боли, рвоты. В цереброспинальной жидкости обнаруживается плеоцитоз преимущественно лимфоцитарного характера, достигающий нескольких десятков или сотен клеток. Санация жидкости происходит медленнее, чем клиническое улучшение. Полное выздоровление наступает через 2-3 нед. В некоторых случаях сохраняется длительный астенический синдром. В последние десятилетия удельный вес менингеальной формы возрастал, в то время как паралитические формы встречались реже.
Для менингоэнцефалитической формы, протекающей тяжелее, чем менингеальная, характерно сочетание общемозговых и очаговых неврологических симптомов: парезов, поражений черепных нервов, гиперкинезов. При локализации поражения в продолговатом мозге могут развиться угрожающие жизни дыхательные и гемодинамические нарушения. Позднее может развиваться кожевниковская эпилепсия (Epilepsia partialis continua). Для нее характерны постоянные миоклонические подергивания в определенных группах мышц, на фоне которых периодически возникают генерализованные судорожные припадки. Течение кожевниковской эпилепсии может быть стабильным, ремиттирующим или прогредиентным.
Лихорадочная форма заболевания характеризуется благоприятным течением с быстрым выздоровлением. Продолжительность лихорадки, не превышает 3-5 дней. Доминируют общеинфекционные проявления. Показатели цереброспинальной жидкости остаются нормальными.
Полирадикулоневритическая форма встречается реже, чем предыдущие, для нее характерно поражение корешков и периферических нервов. Она проявляется болями по ходу нервных стволов, симптомами натяжения, чувствительными и двигательными выпадениями по полинейропатическому типу.
Особый вариант представляет собой энцефалит с двухволновым течением. Первая волна лихорадки обычно продолжается 3-7 дней и характеризуется легким течением, менингеальные симптомы бывают выражены слабо, а очаговые симптомы отсутствуют. За первой волной следует период апирексии, длящийся 7-14 дней. Затем развивается вторая, более тяжело протекающая лихорадочная волна с выраженными менингеальными, а иногда и очаговыми неврологическими симптомами и лимфоцитарным плеоцитозом до 100-400 в 1 мм 3 .
Течение болезни острое. Однако в ряде случаев описывалось прогредиентное течение клещевого энцефалита, когда спустя определенное время (от нескольких месяцев до нескольких лет) после острой фазы выраженность очаговой симптоматики нарастает. Сущность подобных нарушений остается неясной.
Диагностика. В диагностике клещевого энцефалита значительную роль играют выяснение эпидемиологических данных, информация о пребывании больного в эпидемическом очаге в весенне-летний период. Исключительно важно наличие указаний на укус клеща. Острую стадию заболевания следует дифференцировать от различных форм серозного менингита, гриппа, острого полиомиелита (у детей), японского энцефалита (на Дальнем Востоке). Уточнение диагноза производится путем проведения серологических реакций: реакции связывания комплемента, реакции нейтрализации, реакции торможения гемагглютинации. Реакция связывания комплемента дает положительный результат со 2-й недели заболевания, реакция нейтрализации - с 8-9-й недели.
Наиболее оперативным приемом диагностики заболевания является метод флюоресцирующих антител.
Лечение. В качестве этиотропного лечения применяют гомологичный гамма-глобулин, титрованный против вируса клещевого энцефалита (вводят по б мл внутримышечно ежедневно в течение 3 сут); сывороточный иммуноглобулин, получаемый из плазмы доноров, проживающих в природных очагах (в первые сутки по 3-б мл 2 раза, в последующие 2 дня по 3 мл внутримышечно); инактивированную культуральную вакцину против клещевой> энцефалита (вводят по 1 мл 3 раза с интервалами в 10 дней); рибонуклеазу (по 30 мг через каждые 4 ч внутримышечно в изотоническом растворе хлорида натрия в течение 4-6 дней). В острый период важное значение имеет симптоматическая терапия, поддержание водно-электролитного баланса, детоксикационная терапия, при наличии выраженной внутричерепной гипертензии - дегидратация. В резидуальной стадии проводят комплексную реабилитационную терапию.
Прогноз. Относительно благоприятное течение клещевого энцефалита наблюдается на Западе и в Европейской части страны; на Дальнем Востоке отмечаются более тяжелые формы с высокой (до 30%) летальностью.
Профилактика. Ведущую роль играет вакцинация тканевой инактивированной вакциной. Активная иммунизация проводится по эпидемиологическим показаниям, вакцину вводят по 1 мл подкожно 3 раза в осенний период, затем однократно весной с последующей ежегодной ревакцинацией. Лицам, подвергшимся укусам, вводят противоклещевой гамма-глобулин (взрослым по 3 мл, детям 10-15 лет - по 2 мл) внутримышечно; через неделю доза может вводиться повторно.
Не нашли то, что искали? Воспользуйтесь поиском:

Клещевой энцефалит Энцефалиты – группа заболеваний которые характеризуются восполнением головного мозга разного генеза. Некоторые острые энцефалиты этиологически связаны с вирусами, которые являются возбудителями таких острых воспалительных заболеваний, как краснуха, ветряная оспа, герпетическая и цитомегаловирусная инфекция, паротиты и др.
Значительное место среди острых энцефалитов занимают те, которые передаются членистоногими, к которым относится клещевой (весенне-летний) энцефалит. Течение этого заболевания сопровождается поражением головного мозга, в большей степени его серого вещества.
Клещевой энцефалит – вирусное природно-очаговое заболевание, переносчиками которого являются клещи (в основном рода ixodes). В Украине природные очаги клещевого энцефалита существуют в основном в Полесье, предгорьях Карпат и в Карпатах, а также в горных районах Крыма.
Особенностью клещевого энцефалита является широкий диапазон клинических проявлений – от субклинических форм или форм с легким течением, из-за чего их часто не диагностируют, до крайне тяжелых форм с летальным исходом. Возможно хроническое течение инфекции с прогрессирующим поражением нервной системы, что приводит к инвалидности.
Возбудителем клещевого энцефалита является virus Tick-borne encephalitis (VTBE), который относится к роду Flavivirus, семейства Togaviridae, экологической группы арбовирусов.
Согласно классификации J.P. Sanford (1987), клещевой энцефалит обуславливают два подтипа вируса: вирус русского весенне-летнего энцефалита (virus Tick-borne Russian spring-summer encephalitis) и вирус центрально-европейского энцефалита (virus Tick-borne Central European encephalitis).
Вирусы клещевого энцефалита содержат однониточную РНК, имеют сферическую форму диаметром от 25 до 45 нм. В центре вирусной части размещен плотный нуклеоид диаметром примерно 25 нм, вокруг – двухслойная оболочка толщиной примерно 6 нм. Клетки, зараженые вирусами, синтезируют высокомолекулярный антиген – медленно седиментационный гемагглютинин. Обнаружен также другой низкомолекулярный растворимый невирионный антиген у которого нет гемагглютининовых свойств, но присутствует комплемент связывающая и преципитатная активность.
Вирусы клещевого энцефалита высокотропны к нервной ткани, особенно к клеткам серого вещества головного и спинного мозга, нейроглии, клеток макрофагально-моноцитарной системы. Есть данные про тропность к лимфатическим клеткам, фибробластам, эпителию пищевого тракта, мышечным волокнам и, возможно, к эритроцитам и эндотелию сосудов. Некоторые специалисты считают, что вирус имеет тропность к производным всех трех зародышевых листков.
Возбудители вирусного энцефалита обнаруживают разную тропность к разным тканям. Так, существуют данные про наибольшую тропность восточного подтипа вируса клещевого энцефалита к клеткам головного и особенно спинного мозга. Вирус центральноевропейского подтипа имеет наибольшую висцеротропность (а именно, к эпителию слизистой оболочки тонкого кишечника) и тропность к макрофагам.
Вирусы клещевого энцефалита высокоустойчивы к низким температурам (при -60°C они могут сохраняться на протяжении десятка лет), хорошо переносят лиофилизацию и высушивание. При температуре 16-18°C они сохраняются в растворах до 10 дней (особенно при pH-средах в пределах 7,4-8,5), при температуре 37°C – до 2 суток, в молоке и молочных продуктах – до 2 месяцев. Несмотря на это, вирусы высокочувствительны к высоким температурам: при 50°C они инактивируются на протяжении 20 минут, при кипении – через 2 минуты.
Основным источником инфекции при клещевом энцефалите и основным резервуаром его в природе являются иксодовые клещи. Они паразитируют на разных животных: 167 видов – на млекопитающих, 43 вида – на птицах, 3 вида – на млекопитающих и птицах. Среди кормильцев – домашние и дикие животные, грызуны, сумчатые, копытные, летучие мыши, птицы, приматы и др.
В фауне нашей страны этот род представлен 25 видами и подвидами. Клещи находятся на теле хозяина во время личинкового, нимфального и имагиального питания и после окончания питания оставляют его (рис. 1). Линька всех фаз происходит снаружи тела хозяина. Основа хоботка чаще имеет четырехугольную форму. Размер самца и голодной самки – от 1,5 до 6 мм, а самки, которая насосалась крови, - до 15 мм (рис. 2).
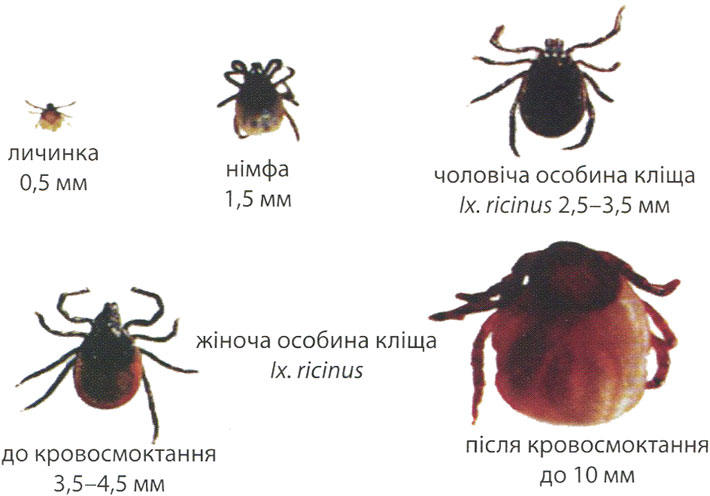
Рис. 1. Стадии развития иксодового клеща.

Рис. 2. Самка иксодового клеща, которого насосалась крови.
В мае-июне самка иксодового клеща откладывает до 1,5-2,5 тысяч яиц в землю (рис. 3), из которых до взрослого самца или самки выживают единицы. Наиболее опасными для сельскохозяйственных животных и человека являются два вида клещей – Ixodes ricinusи Ixodes persulcatus. Нимфы и личинки этих клещей паразитируют на мелких млекопитающих (мышеподобных грызунах, ежиках и др.), птицах, реже – на пресмыкающихся (ящерицах, змеях). Имаго паразитирует преимущественно на крупных и средних млекопитающих, как диких, так и домашних. Ixodes persulcatus часто присасывается к человеку и является особенно агрессивным.

Рис. 3. Яйца самки клеща
Ixodes ricinus принадлежат к влаголюбивым видам (яйца могут развиваться в воде), поэтому биотопы его распространены в северном ареале (лесная зона, центральная, средняя и южная зоны), а также на территориях с преобладанием леса и кустарников. Ixodes ricinus представлены в широком географическом ареале, их жизненные циклы в разных климатических зонах разные. Так, цикл развития северных популяций завершается за 2-3 и даже 4 года. Эти клещи хорошо переносят низкие температуры, способны голодать несколько лет, зимуют во всех фазах своего развития. В условиях юга клещи заканчивают развитие на протяжение года. Взрослые особи паразитируют весной, летом и осенью, максимальное заселение животных клещами отмечается весной и осенью. Личинки и нимфы паразитируют преимущественно летом.
Ixodes persulcatus встречаются в основном в средне-таежных и южно-таежных лесах на всей территории зональной тайги от Урала до Приморья, а также в центральных районах европейской части России и Украины, в зонах смешанных лесов. Цикл развития этого вида в большинстве зон паразитирования, как и у Ixodes ricinus, длится 3-4 года. В зоне Южного Приморья метаморфоза заканчивается через 2 года.
При русском весенне-летнем клещевом энцефалите переносчиками чаще всего являются Ixodes persulcatus, которые в основном распространены в Азии, а при центрально-европейском клещевом энцефалите – Ixodes ricinus, которые распространены на территории Европы. В границах основной части европейской территории бывшего СССР, в том числе в Украине, обнаруживают оба вида клеща. В Канаде и США источником и резервуаром инфекции в природе могут быть Ixodes cookei. Заражение вирусом клещевого энцефалита обнаружено у 16 видов иксодовых клещей.
Роль гамазовых и других клещей как переносчиков инфекции для человека является менее значительной, чем иксодовых клещей, однако они могут быть ее резервуаром, передавая вирусы клещевого энцефалита мелким грызунам в местах их спячки.
В организме клещей вирусы клещевого энцефалита, размножаясь и накапливаясь в клетках эпителия кишечника и слюнных желез, могут сохраняться на протяжение многих лет, часто на протяжении всей жизни клещей, передаваясь межфазно и трансовариально.
Дополнительным источником инфекции при клещевом энцефалите являются дикие животные, а также птицы. В организме некоторых из них (бурундуки, белки, зайцы, ежи и др) возникает длительная бессимптомная вирусемия, достаточная для передачи вируса во время кровососания неинфицированным клещом. Такую же самую вирусемию наблюдают в организме многих птиц (глухари, тетерева, рябчики, дятлы и др). Перелетные птицы, заражаясь и ставши резервуаром для инфекции, могут переносить не только вирус, но и клещей, принимая участие в формировании новых природных источников инфекции.
Дополнительным, в случае заболевания, вызванного центрально-европейским подтипом вируса клещевого энцефалита, основным источником инфекции могут быть домашние животные (козы, овцы).
Больной человек как источник инфекции существенной роли не играет из-за невыраженную и недлительную (7-10 дней) вирусемию.
Достоверных данных про передачу инфекции непосредственно от человека к человеку при отсутствии переносчиков нет, зато описаны случаи заражения прозекторов (патологоанатомов) во время небрежного вскрытия трупов людей, погибших от клещевого энцефалита. Возможно инфицирование сотрудников лабораторий в случае попадания зараженного материала на ссадины, кожу, слизистую оболочку ротоглотки и глаз. Описаны случае трансплацентарного заражения плода.
Уровень заболеваемости клещевым энцефалитом в большей степени зависит от агрессивности клещей, которая увеличивается в жаркие и сухие года, а также от преобладания в популяции самок, которые отличаются более длительным кровососанием. Развитие инапарантной форми клещевого энцефалита чаще наблюдают при укусах самцов иксодовых клещей, хотя их инфицированность вирусом не отличается от инфицированности у самок. Это объясняют недлительным кровососанием, вследствие чего в кровь жертвы поступает меньшее количество вирусов, нежели при нападении самок. Ученным удалось установить роль цементной фракции слюны Ixodes persulcatus, которая остается в коже, даже после удаления клеща. Было определено, что во время контакта с воздухом цементная фракция слюны затвердевает и обуславливает приклеивание клеща к коже, тогда как ее гелеобразовательная субстанция в толще кожи уже на первом этапе кровососания (минуты, часы) содержит такое количество вируса, которую можно сравнить со всем его запасом в теле эктопаразита.
Эпидемиологический аспект результатов экспериментальных исследований подтверждают данные, полученные Е.И. Коренбергом и Ю.В. Ковалевским, которые говорят о том, что заболевания клещевым энцефалитом в большей степени зависит от числа интенсивно зараженных таежных клещей, нежели от доли всех зараженных особей в популяции. Исходя из этого, плотность заселения организма клеща возбудителями – вирионами клещевого энцефалита имеет доказанное прикладное значение.
Клещ – это экологическая ниша вируса и сам вирус в ней поддается влиянию окружающей среды и абиотических факторов.
Агрессивность иксодовых клещей в странах Центральной и Южной Европы характеризуется бифазностью, что совпадает с пиком заболеваемости клещевым энцефалитом (март-апрель и август-сентябрь). Для центрально-европейского подтипа пик приходится на май-июнь. В странах с теплым субтропическим климатом заболевание регистрируют на протяжении всего года.
Клещевой энцефалит является классическим примером природно-очаговой инфекции, поскольку заражение происходит преимущественно в диких природных очагах во время укуса инфицированных клещей. Оба подтипа вируса одинаково часто циркулируют и в переходных природно-антропургических очагах, которые возникают в результате хозяйственной деятельности человека в природных очагах клещевого энцефалита.
Восприимчивость человека к обоим подтипам вируса клещевого энцефалита практически одинаковая. В случае первичного попадания возбудителей в организм человека течение инфекции в 95% случаев имеет инапарантную форму.
Наименьшее количество больных регистрируют среди людей возрастом 50 лет и старше, что объясняется значительным увеличением с возрастом слоя иммунных лиц в очагах клещевого энцефалита. Это подтверждают и статистические данные: антитела к вирусу клещевого энцефалита в соответствующих регионах обнаружено в 50-55% обследованных этой возрастной группы, тогда как у детей и молодых людей (6-20 лет) – всего в 7% случаев.
От путей попадания вируса в организм в значительной степени зависят патогенетические и клинические особенности клещевого энцефалита.
При трансмиссивном заражении вирус попадает под кожу во время укуса клеща. В первой фазе (проникновения и первичного накопления возбудителя) вирус размножается в месте проникновения в коже, подкожной основе, тканевых макрофагах. Часть вирусов уже через несколько минут оказывается в крови – возникает первичная (резорбтивная) кратковременная вирусемия, при которой вирус распространяется по всему организму, проникая в эндотелий сосудов, лимфатических узлов, паренхиматозных органов, центральной нервной системы, где происходит интенсивное размножение и накопление вируса. При этом уже в инкубационный период обнаруживают полнокровие внутренних органов, нередко – кровоизлияния в серозные оболочки, которые сопровождаются паренхиматозным отеком и нарушением микроциркуляции. В сердечной мышце возникают признаки паренхиматозной дистрофии, увеличивается печень, а иногда и селезенка, в некоторых случаях бывают заметными нарушения коры надпочечников и небольшие геморагии в их мозговом веществе.
Повторное попадание вируса уже в большом количестве (вторичная вирусемия) совпадает с началом клинических проявлений болезни. Как правило вторичная вирусемия длиться 5-7 дней. В это время вирус обнаруживают не только в крови, но и в спинно-мозговой жидкости, моче, носовом секрете. Интенсивный, быстро нарастающий иммунный ответ при участии неспецифических (система лизоцима, интерферона и др.) и специфических гуморальных и клеточных факторов приводит к разрушению значительного числа возбудителей, высвобождения гранулоцитарными лейкоцитами медиаторов воспаления, которые вместе с интерлекинами обуславливают интоксикацию и лихорадочный синдром. Роль самого вируса и его патогенных факторов при этом изучены не до конца. В дальнейшем происходит связывание значительного числа вирусных частиц в иммунные комплексы и захват их макрофагами, лизис клеток, инфицированных вирусом клещевого энцефалита, и освобождение в результате этих процессов организма от возбудителя.
В зависимости от того, какой подтип вируса вызвал заболевание, выделяют центрально-европейский и русский (весенне-летний, восточный) клещевой энцефалит. Заболевание может иметь инапарантную или манифестную форму. По особенностям течения выделяют менингоэнцефалитическую, полиомиелитическую, полирадикулоневретическую и стертую (абортивную) клиническую форму заболевания.
Заболевание в большинстве случаев начинается остро, после 3-30 (в среднем 7-14) суток инкубационного периода. Резко повышается температура тела (до 39-40°C), возникает озноб, боль в мышцах, головная боль, рвота, возможны (особенно у детей) судороги. Наблюдается гиперемия лица и шеи, верхней части туловища, инъекцию конъюнктив. У больных наблюдаются слабость, сонливость, реже – возбуждение.
Во время осмотра на коже можно обнаружить след прикрепления клеща или локализированную эритему в месте укуса. С первых дней заболевания, особенно у детей младшего возраста, возможны мозговые расстройства (приступы судорог, нарушение сознания разной степени – от сомнолентности до обморока, бред, возбуждение). У детей реже, чем у взрослых, выражены признаки интоксикации и астенизации.
При лихорадочной форме (50% случаев) заболевания повышенная температура тела (38-39°C) сохраняется на протяжении 3-5 суток. После нормализации температуры тела состояние больных улучшается, но астенизация остается на протяжении 2-3 недель, иногда – дольше. К этой форме относится примерно 50% всех случаев заболевания.
Менингеальная форма клещевого энцефалита (30% случаев) проявляется выраженным общеинфекционным синдромом, повышением температуры тела (нередко двухволнового характера), симптомами поражения мозговых оболочек.
Наиболее тяжелое течение имеет очаговая форма, которая диагностируется, в зависимости от региона, в 2-40% больных. Заболевание начинается бурно, с высокой температурой тела и резко выраженной интоксикацией. Рано возникают общемозговые симптомы (расстройства сознания, возбуждение, бред, галлюцинации, дезориентация в пространстве и времени, генерализованные судороги). Возможны анизорефлексия, патологические рефлексы, гиперкенезы, фокальные судороги, мозжечковые нарушения, парез черепных нервов. При двухволновом течении заболевания симптомы поражения центральной нервной системы возникают во время второй части лихорадочной волны. Длительность очаговой формы составляет 50-60 дней. Заболевание чаще заканчивается полным выздоровлением, но могут быть и остаточные явления в виде атаксии и слабым парезом мышц плечевого пояса.
При стертой форме общий интоксикационный синдром выражен слабо. Температура тела субфебрильная или нормальная, наблюдается общая слабость, умеренные головные и мышечные боли. Длительность этой формы – 7-10 дней, заболевание заканчивается полным выздоровлением. Диагностика стертой формы основывается только на результатах серологических исследований.
В эндемических районах характерной формой клещевого энцефалита является инапарантная форма, которую диагностируют на основании результатов специальных исследований, которые проводят в очагах инфекции.
Иммунитет после перенесенного заболевания, даже в случае его субклинического течения, сохраняется пожизненно.
Читайте также:


