Принципы и методы иммунотерапии инфекционных больных
АЛЛЕРГИЯ И АНАФИЛАКСИЯ.
СПЕЦИФИЧЕСКАЯ ИММУНОПРОФИЛАКТИКА И ИММУНОТЕРАПИЯ ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ.
Вопросы по теме:
1. Иммунопрофилактика и иммунотерапия инфекционных болезней.
2. Аллергия. Реакции ГНТ и ГЗТ.
Попытки предупредить тяжелое течение смертельно опасной болезни, вызвав легкую форму заболевания, делались на протяжении столетий в разных странах мира.
Научное обоснование и практическое внедрение иммунопрофилактики впервые дал Л. Пастер, который создал принципы применения ослабленных (аттенуированных) микроорганизмов и приготовил препараты (вакцины) для предупреждения некоторых инфекционных заболевании человека и животных.
Прошло более ста лет и в настоящее время искусственное создание иммунитета —основа борьбы с инфекционными заболеваниями.
Иммунизация— введение препаратов для создания искусственного активного иммунитета — проводится в определенные годы на протяжении всей жизни человека. В первые же дни после рождения ребенок получает вакцину БЦЖ против туберкулеза. На 1-м году жизни ему делают прививки, чтобы предупредить заболевания дифтерией, коклюшем и столбняком, вакцинируют против полиомиелита, кори и пр. Таким образом проводят специфическую профилактику инфекционных болезней, для которой используют вакцины.
Вакцины — препараты для активной иммунизации могут быть:
1. Корпускулярные (из микробных клеток) — живые и убитые.
2. Химические (антигены и антигенные фракции).
Живые аттенуированные вакцины готовят из живых микроорганизмов, вирулентность которых ослаблена (от лат. attenuer — ослаблять, смягчать), а иммуногенные свойства (способность вызывать невосприимчивость) сохранены.
Для получения таких микроорганизмов существуют разные способы:
1) выращивание на питательных средах, неблагоприятных для роста и размножения возбудителя; при действии физических и химических факторов (так была получена вакцина БЦЖ для профилактики туберкулеза); 2) пассирование возбудителя через организм животного, мало восприимчивого к воспроизводимой инфекции (так Л. Пастер получил вакцину против бешенства); 3) отбор естественных культур микроорганизмов, маловирулентных для человека (так получена вакцина против чумы) и др.
Живые вакцины создают напряженный иммунитет, так как вызывают процесс, сходный с естественным инфекционным, только слабо выраженный, почти без клинических проявлений. При этом приводится в действие весь механизм иммуногенеза — создается невосприимчивость.
Убитые вакцины — культуры микроорганизмов, инактивированные действием высокой температуры, химических веществ (фенол, формалин, спирт, ацетон), УФ-лучей и др. При этом подбирают такие факторы воздействия, которыеполностью сохраняют иммуногенные свойства микробных клеток.
Химические вакцины — отдельные компоненты микробной клетки (антигены), полученные путем специальной обработки микробной взвеси.
Химические вакцины применяют для профилактики брюшного тифа, менингита и др.
Анатоксины (от лат. ana — обратно) — это экзотоксины бактерий, обезвреженные воздействием формалина (0,3—0,4%) и выдерживанием при температуре 37 °С в течение 3—4 нед. При этом происходит потеря токсических свойств, но сохранение иммуногенных.
В настоящее время получены и применяются анатоксины из токсинов возбудителей дифтерии, столбняка и др.
Анатоксины очищают от примесей питательных сред (балластные белки) и сорбируют на веществах, которые всасываются медленно из места введения.
По количеству антигенов, входящих в состав вакцины, различают: моновакцины (из одного вида антигенов), дивакцины (из двух антигенов), тривакцины (из трех антигенов) и т. д.
Ассоциированные вакцины готовят из антигенов различных бактерий и анатоксинов. Например, ассоциированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) содержит убитые коклюшные микробы и анатоксины: дифтерийный и столбнячный.
Вакцины вводят внутримышечно, подкожно, накожно, внутрикожно, через рот. Иммунизируют либо однократно, либо двукратно и трехкратно с интервалами в 1—2 нед и больше. Кратность введения, интервалы между вакцинациями зависят от характера вакцины — для каждой разработаны схемы введения.
После введения вакцины могут возникнуть общие и местные реакции. К общим относятся повышение температуры (до 39 °С), головная боль, недомогание. Эти явления обычно проходят через 2—-3 дня. Местные peакции — краснота и инфильтрат на месте введения вакцины могут появиться через 1—2 дня после прививки. При накожном введении вакцины (против туляремии, БЦЖ и др.) появление местной реакции свидетельствует об эффективности прививки.
Существуют противопоказания для вакцинации: лихорадочное состояние, острые инфекционные заболевания, аллергия и др. Не прививают также женщин во второй половине беременности.
Вакцины и анатоксины готовят на предприятиях по производству бактерийных препаратов. Для их изготовления необходимы большие количества микробной взвеси (биомасса) или материала, содержащего вирусы.
Готовые препараты разливают в ампулы или флаконы и большей частью высушивают. Сухие препараты дольше сохраняют активность и другие свойства.
Некоторые вакцины, например полиомиелита, выпускают в виде таблеток или драже.
На каждую ампулу, флакон и коробку с препаратами наклеивают этикетки с указанием названия препарата, его объема, срока годности, номера серии и контрольного номера.
В каждую коробку кладут наставление по применению.
Хранят препараты в основном при температуре 4 °С. Нельзя подвергать препараты замораживанию и оттаиванию, действию высокой температуры. При транспортировке соблюдают особые условия. Нельзя применять препараты, которые имеют трещины на ампулах и измененный внешний вид.
Особый вид вакцин — аутовакцины. Их готовят в бактериологических лабораториях из микробов, выделенных от больного. Применяют аутовакцину для лечения только данного больного. Чаще всего используют аутовакцины для лечения хронически протекающих инфекций (стафилококковых и др.). Вводят аутовакцину многократно, малыми дозами по разработанной для каждой вакцины схеме. Аутовакцины стимулируют защитные силы организма, чем способствуют выздоровлению.
Сывороточные препараты применяют для создания искусственного пассивного иммунитета. К ним относят специфические иммунные сыворотки и иммуноглобулины.
Эти препараты содержат готовые антитела. Их получают из крови доноров — специально проиммунизированных людей или животных (против кори, гриппа, столбняка). Кроме того, используют сыворотку переболевших и даже здоровых людей, если в ней содержится достаточное количество антител. В качестве сырья для приготовления иммунных препаратов используют также плацентарную и абортную кровь.
Имеются антибактериальные и антитоксические сыворотки. Первые имеют более ограниченное применение. Антитоксические сыворотки применяют для лечения дифтерии, столбняка, ботулизма и др. Эти сыворотки выпускают с определенным содержанием антитоксина, которое измеряют в международных единицах (ME). Иммунные сывороточные препараты получают из крови животных, главным образом лошадей, многократно иммунизированных. По окончании иммунизации определяют уровень антител в крови и делают кровопускание. Полученную сыворотку консервируют, контролируют ее стерильность, активность и физические свойства.
Кроме того, для концентрации антител в меньшем объеме препарата разработаны методы выделения из сыворотки крови гамма-глобулинов, содержащих антитела. Такие препараты называют иммуноглобулинами. Их готовятиз сыворотки человека (гомологичные) и животпых (гетерологичные).
Эффективность иммуноглобулинов гораздо выше эффективности иммунных сывороток, а осложнений наблюдается несоизмеримо меньше. В настоящее время иммуноглобулины применяют гораздо более широко, чем сыворотки.
В нашей стране иммуноглобулины используют для профилактики кори, гепатита, краснухи и др. Профилактическое введение иммуноглобулинов проводят при подозрении на заражение или при заражении. Целесообразно вводить эти препараты в первые дни после заражения (начало инкубационного периода), пока патологическийпроцесс еще не развился При лечебном применении препарата раннее его введение дает больший эффект.
Сыворотки и иммуноглобулины вводят внутримышечно и внутривенно.
Своевременное и правильное использование сывороточных препаратов позволяет снизить заболеваемость многими инфекциями.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]Иммунотерапия проводится с целью исправления нарушенных механизмов иммунитета и лечения возникших заболеваний, в отличие от иммунопрофилактики, которая, как правило, проводится здоровым людям на фоне нормальных показателей иммунитета с целью предупреждения заболеваний. Иммунотерапия может быть специфической и неспецифической, заместительной, стимулирующей и супрессирующей. Стимулирующая терапия рассчитана прежде всего на создание активного иммунитета. Средства для создания пассивного иммунитета применяются преимущественно в острой фазе заболевания в качестве срочной помощи больному и в качестве заместительной терапии.
Иммунотерапия применяется в разных областях медицины: инфектологии, хирургии, гематологии, онкологии, нефрологии, урологии, неонатологии и др. В каждой из этих областей существуют свои особенности в проведении иммунотропного лечения.
Иммунотерапия применяется для лечения:
– инфекционных и паразитарных болезней;
– врожденной и приобретенной иммунологической недостаточности;
– онкологических и лимфопролиферативных заболеваний;
– аутоиммунных и аллергических болезней;
– кризов отторжения пересаженных органов и тканей.
Хронические инфекционные заболевания, как правило, сопровождаются иммунологической недостаточностью. Выяснить, что является первичным (инфекция или недостаточность иммунной системы) иногда не представляется возможным. Во многих случаях правильно проведенная антибиотикотерапия приводит к исчезновению самой инфекционной болезни и иммунологической недостаточности.
Иммунотерапия наиболее часто применяется при:
– острых и хронических инфекциях;
– бактерионосительстве и персистенции вирусов;
– аутоиммунных заболеваниях инфекционного происхождения;
– травмах, оперативном вмешательстве, которые нередко приводят к инфекционным осложнениям.
Медицинская практика располагает большим ассортиментом иммунотропных препаратов, которые разделены на две группы: эндогенные (естественные), присущие самому организму (антитела, цитокины, естественные интерфероны и др.), и экзогенные, полученные из экзогенного материала (вакцины, синтетические препараты и др.).
Основные средства иммунотерапии следующие:
– вакцины, микробные, синтетические и другие иммуномоду- ляторы;
– препараты нормального иммуноглобулина, специфических иммуноглобулинов и сывороток;
– цитокины, лейкоцитарные экстракты, естественные и синтетические пептиды;
– клеточные технологии (экстракорпоральная иммунотерапия, введение стволовых клеток и др.);
– средства генно-инженерной технологии;
– трансплантация тимуса и костного мозга;
– нетрадиционные способы иммунотерапии.
К показателям эффективности иммунотерапии инфекционных заболеваний относятся:
– улучшение клинической картины болезни;
– инактивация и элиминация патогенных микроорганизмов;
– снижение дозы и длительности этиотропного лечения;
– сокращение числа рецидивов и длительности заболевания в целом;
– снижение летальности и предотвращение формирования устойчивых хронических форм заболевания;
– исчезновение или уменьшение иммунологической недостаточности.
Иммунная система является высокоразвитой, многоярусной и высокоспециализированной системой. Она имеет несколько уровней, на которых осуществляется регуляция иммунного ответа: молекулярный, клеточный, органный, системный. К системным им- мунотропным препаратам относятся препараты тимуса и костного мозга, которые обеспечивают созревание и дифференцировку клеток иммунной системы, что, естественно, влияет на все уровни регуляции иммунного ответа. У каждого иммуностимулятора и иммунодепрессанта могут быть свои механизмы воздействия на иммунную систему, влияющие на разные стадии и разные звенья иммунного ответа.
Для лечебных целей в практическом здравоохранении имеются, но применяются достаточно редко классические вакцины (БЦЖ, бруцеллезная, гонококковая вакцины и др.). Кроме того, на рынке появилось огромное количество лечебных иммуномодуляторов, состоящих из условно-патогенных микроорганизмов или их лиза- тов (ВП-4, ИРС-19, бронхомунал, имудон, солкоуровакидр.). Такие препараты содержат антигены из многочисленных штаммов и имеют самые разнообразные лекарственные формы (таблетки, капсулы, аэрозоль, мази, свечи и др.). Разработаны препараты из антител к цитокинам и клеточным рецепторам для цитокинов, эндогенные иммунорегуляторные пептиды (препараты тимуса, костного мозга и др.) и синтетические иммунорегуляторы (полиоксидоний, лико- пид, имунофан и др.).
В области создания пассивного иммунитета по-прежнему широко применяются нормальные, специфические иммуноглобулины и иммунные сыворотки. Вместе с тем разрабатываются и внедряются в практику новые препараты: моноклональные, гуманизированные, химерные антитела, рекомбинантные и мутантные цитокины.
Тактика проведения иммунотерапии, особенно неспецифической, превратилась в острейшую проблему. Почти на каждом научном форуме и в научной печати идут дискуссии о целесообразности, средствах и путях использования такой терапии. Практическому врачу трудно ориентироваться в океане предлагаемых иммуномодуляторов. Сегодня любая пищевая добавка рекламируется как универсальный лечебный иммуностимулятор, как панацея от всех иммунологических нарушений.
Применение конкретных средств иммунотерапии должно быть хорошо обосновано. Неправильный выбор препарата или схемы его применения могут привести к нежелательным эффектам. Например, длительное использование сильного иммуностимулятора может не дать желаемый результат, а наоборот, может сопровождаться появлением аллергии или аутоиммунной патологии, а длительное применение депрессантов — чрезмерным ослаблением иммунитета и появлением или обострением инфекционных заболеваний.
Сформулированы основные принципы специфической и неспецифической иммунотерапии инфекционных болезней.
– Оптимальное сочетание методов этиотропного лечения и иммунотерапии.
– Правильный выбор препарата, который должен действовать на пораженное звено иммунной системы и не вызывать побочных эффектов.
– Не рекомендуется одновременно использовать иммуномоду- ляторы с одинаковым механизмом действия.
– Применение коротких и, если необходимо, периодических курсов лечения умеренными дозами иммуномодуляторов.
– Оценка иммунного статуса и проведение иммунологического мониторинга.
– Иммуномодуляторы могут быть использованы независимо от того, есть ли у больного признаки нарушения иммунного статуса.
– Снижение какого-либо показателя иммунного статуса у больного не является обязательным показанием к назначению им- муномодулятора.
– Основным ориентиром для назначения иммунотерапии является клиническая картина заболевания.
– Строгое соблюдение инструкций по применению препаратов (доз, схем, противопоказаний и др.).
– Иммуномодуляторы целесообразно назначать на ранних стадиях развития иммунологической недостаточности или в фазе ее ремиссии.
– Возможность применения иммуномодуляторов в качестве единственного средства лечения.
– Проведение микробиологического анализа для идентификации возбудителя инфекции и определения его устойчивости к антибиотикам.
– Специфические иммуномодуляторы предпочтительнее неспецифических.
– Целесообразно сочетать иммунотерапию с детоксицирующи- ми, общеукрепляющими и хирургическими (санирующими) средствами лечения.
Крайне важно, чтобы каждый препарат, оказывающий иммуно- тропное действие, прошел государственные контролируемые испытания при конкретных видах патологии, указанных в инструкции по его применению. Для выбора наиболее безопасных и эффективных препаратов следует проводить испытания по сравнительному изучению иммуномодуляторов, имеющих сходные или разные механизмы действия на иммунную систему.
Необходимо строго регламентировать применение иммунотроп- ных препаратов. Еще раз следует подчеркнуть, что правильно проведенные антибиогикотерапия и дезинтоксикация организма приводят к усилению функций иммунной системы и выздоровлению без применения каких-либо сильнодействующих иммуномодули- рующих средств.
Можно предложить 4-этапную схему поэтапной иммунотерапии для восстановления функций иммунной системы. В тяжелых случаях приобретенного иммунодефицита, когда имеется недостаточность рецепторного аппарата клеток, когда иммунная система не отвечает на антигены и даже на готовые цитокины, необходима срочная помощь с использованием иммунных сывороток и иммуноглобулинов, препаратов типа фактора переноса, восстанавливающих рецепторный аппарат клеток, и препаратов с де- зинтоксицирующими свойствами. Такая терапия может проводиться на фоне медикаментозного, в том числе антибактериального, лечения.
После восстановления рецепторов клеток можно применять различные виды цитокинов, а после восстановления способности клеток вырабатывать медиаторы иммунного ответа — препараты, рассчитанные на активное участие самого организма в формировании иммунитета.
Схема поэтапной иммунотерапии
| Состояние иммунной системы | Рекомендуемые иммунобиологические препараты |
| Стадия глубокой иммуносу- ирессии, недостаточности рецепторного аппарата клеток
Стадия восстановления рецепторов клеток и способности реагировать на цитокины Стадия восстановления способности клеток вырабатывать цитокины Стадия восстановления способности реагировать на антигены, вырабатывать антитела и формировать клеточный иммунитет | Иммуноглобулины, иммунные сыворотки, препараты, восстанавливающие рецепторный аппарат клеток и обладающие дезин- токсицирующими свойствами, факторы тимуса, костного мозга
Те же и интерлейкины, ФНО, интерфероны и другие цитокины, иммуномодулирующие пептиды Те же и интерфероногены Те же и микробные иммуномодуляторы и лечебные вакцины |
Естественно, деление процесса восстановления функции иммунной системы на отдельные стадии весьма условно. Все препараты, рекомендованные на предшествующих первых стадиях иммунотерапии, могут приниматься на последующих стадиях. Однако нецелесообразно, а иногда опасно принимать сильные иммуностимуляторы, например микробные препараты, в фазу иммунологического паралича. Оправдана разработка комплексных препаратов, составные части которых действуют на разные звенья развития иммунологической защиты.
[youtube.player]Иммунотерапия- метод лечения, при котором осуществляется воздействие на иммунную систему : подавление иммунного ответа (иммуносупрессия), стимуляция ответа (иммуностимуляция), восстановление иммунодефицитов (иммунокоррекция). В прикладном, более узком смысле иммунотерапия использует специфические методы серотерапии (применение иммунных сывороток, иммуноглобулинов), вакцинотерапии (лечебные вакцины), иммунокоррекции (десенсибилизация и др.).
Иммунопрофилактика - способ предупреждения инфекционных заболеваний путем создания искусственного специфического иммунитета. Выделяют вакцинопрофилактику (создание активного иммунитета за счет вакцин, антигенов) и серопрофилактику (пассивный иммунитет за счет введения в организм специфических антител - иммуноглобулинов).
Основную роль в специфической профилактике инфекционных заболеваний имеет вакцинопрофилактика.
Вариоляция - ранее применявшийся способ защиты от натуральной оспы с помощью втирания в кожу небольшого количества заразного материала от выздоравливающих от оспы людей известен с незапамятных времен. В России одной из первых этой процедуре подверглась Екатерина II. Однако способ вариоляции был очень опасным.
Вакцинация. Вакцинацией человечество обязано Э.Дженнеру, который в 1796г. показал, что прививка коровьей оспы - вакцинация (vaccinum - с лат. коровий) эффективна для профилактики натуральной оспы. С тех пор препараты, используемые для создания специфического активного иммунитета, называют вакцинами.
Существует ряд типов вакцин - живые, убитые, компонентные и субъединичные, рекомбинантные, синтетические олигопептидные, антиидиотипические и др.
1. Убитые (инактивированные ) вакцины - это вакцинные препараты, не содержащие живых микроорганизмов. Вакцины могут содержать цельные микробы (корпускулы) - вакцины против чумы, гриппа, полиомиелитная вакцина Солка, а также отдельные компоненты (полисахаридная пневмококковая вакцина) или иммунологически активные фракции (вакцина против вируса гепатита В).
Различают вакцины, содержащие антигены одного возбудителя (моновалентные) или нескольких возбудителей (поливалентные).Убитые вакцины как правило менее иммуногенны, чем живые, реактогенны, могут вызывать сенсибилизацию организма.
2. Ослабленные (аттенуированные) вакцины. Эти вакцины имеют некоторые преимущества перед убитыми. Они полностью сохраняют антигенный набор микроорганизма и обеспечивают более длительное состояние специфической невосприимчивости. Живые вакцины применяют для профилактики полиомиелита, туляремии, бруцеллеза, кори, желтой лихорадки, эпидемического паротита. Недостатки - наличие не только нужных (протективных), но и вредных для организма антигенных комплексов ( в том числе перекрестно реагирующих с тканями человека), сенсибилизация организма, большая антигенная нагрузка на иммунную систему и др.
3. Компонентные (субъединичные) вакцины состоят из главных (мажорных) антигенных компонентов, способных обеспечить протективный иммунитет. Ими могут быть :
- компоненты структур клетки ( антигены клеточной стенки, Н - и Vi - антигены, рибосомальные антигены);
- анатоксины - препараты, содержащие модифицированные химическим путем экзотоксины, лишенные токсических свойств, но сохранившие высокую антигенность и иммуногенность. Эти препараты обеспечивают выработку антитоксического иммунитета (антитоксических антител - антитоксинов). Наиболее широко используются дифтерийный и столбнячный анатоксины. АКДС - ассоциированная коклюшно- дифтерийно- столбнячная вакцина. Полученные химическим путем вакцинные препараты (пример- анатоксины, получаемые обработкой экзотоксинов формалином) называют химическими вакцинами;
- конъюгированные вакцины- комплекс малоиммуногенных полисахаридов и высокоиммуногенных анатоксинов- например, сочетание антигенов Haemophilus influenzaeи обеспечивающего иммуногенность вакцины дифтерийного анатоксина;
- субъединичные вакцины. Вакцину против вируса гепатита В готовят из поверхностных белков (субъединиц) вирусных частиц (HBs антиген). В настоящее время эту вакцину получают на рекомбинантной основе- с помощью дрожжевых клеток с плазмидой, кодирующей HBs антиген.
4. Рекомбинантные вакцины. С помощью методов генной инженерии гены, контролирующие синтез наиболее значимых иммуногенных детерминант, встраивают в самореплицирующиеся генетические структуры (плазмиды, вирусы). Если носителем (вектором) является вирус осповакцины, то данная вакцина будет в организме индуцировать иммунитет не только против оспы, но и против того возбудителя, чей ген был встроен в его геном (если ген HBs антигена - против вируса гепатита В).
Если вектором является плазмида, то при размножении рекомбинантного клона микроорганизма (дрожжей, например) нарабатывается необходимый антиген, который и используется в дальнейшем для производства вакцин.
5. Синтетические олигопептидные вакцины. Принципы их конструирования включают синтез пептидных последовательностей, образующих эпитопы, распознаваемые нейтрализующими антителами.
6. Кассетные или экспозиционные вакцины. В качестве носителя используют белковую структуру, на поверхности которой экспонируют (располагают) введенные химическим или генно- инженерным путем соответствующие определенные антигенные детерминанты. В качестве носителей при создании искусственных вакцин могут использовать синтетические полимеры- полиэлектролиты.
7. Липосомальные вакцины. Они представляют собой комплексы, состоящие из антигенов и липофильных носителей (пример- фосфолипиды). Иммуногенные липосомы более эффективно стимулируют выработку антител, пролиферацию Т- лимфоцитов и секрецию ими ИЛ- 2.
8. Антиидиопатические вакцины. Антиидиотипические антитела содержат “внутренний” специфический портрет антигенной детерминанты. Получают моноклональные антиидиотипические антитела, содержащие “внутренний образ” протективного антигена. Для оптимальных результатов (защиты в отношении возбудителя) необходимо иметь набор МКА против различных антигенных детерминант возбудителя.
В настоящее время в нашей стране производится 7 анатоксинов, около 20 противовирусных и более 20 антибактериальных вакцин. Часть из них является ассоциированными - т.е. содержащими антигены различных возбудителей, или одного, но в различных вариантах (корпускулярные и химические).
Способы иммуномодуляции условно можно разделить на методы иммуностимуляции и иммунодепрессии.
Большинство иммунотропных препаратов подробно описано в фармацевтических справочниках. Однако при их применении необходимо придерживаться некоторых общих правил.
1. Решение о применении препаратов должно базироваться как на клинических проявлениях иммунодефицита, так и на данных лабораторных исследований.
2. Даже при положительном клиническом эффекте обязательно должно проводиться оценка иммунного статуса в динамике.
3. Необходимо строго придерживаться принятых схем и дозировок.
4. Результат действия может зависить как от исходного состояния, так и от дозы препарата, т.е. на один и тот же препарат может быть как стимуляция, так и супрессия.
Иммуностимуляторы. Иммуностимулирующей активностью обладают препараты тимуса и их синтетические аналоги, левамизол (декарис), цитокины, препараты адамантанового ряда, некоторые соли, природные соединения, полиэлектролиты.
К стимуляторам Т- лимфоцитов относятся тактивин, тималин, тимоген, тимоптин, вилозен, декарис, диуцифон, нуклеинат натрия, цинка ацетат, спленин, к стимуляторам В- лимфоцитов - лиелопид, продигиозан, пирогенал. Стимуляторами фагоцитоза являются нуклеинат натрия, метилурацил (последний стимулирует также Т- и В- лимфоциты). К стимуляторам эндогенного интерферона относят дибазол и арбинол. Для заместительной терапии применяют иммуноглобулин для внутривенного введения, пентаглобулин (препарат IgM).
Синтезирован ряд новых препаратов - различные цитокины, иммунофан, полиоксидоний.
Определенным иммуностимулирующим действием обладают биогенные стимуляторы (адаптогены)- экстракт алоэ, ФИБС, стекловидное тело, сок каланхоэ, препараты женьшеня, пантокрина, радиолы розовой, элеуторококка, чабреца, чаги.
К препаратам с противовоспалительным и иммунодепрессивным действием относятся глюкокортикоидные гормоны.
Большинство иммунодепрессантов является цитостатиками и часто применяются для химиотерапии злокачественных новообразований. Среди них выделяют антиметаболиты, алкилирующие препараты, антибиотики, алкалоиды и ингибиторы ферментов.
Антиметаболиты чаще всего влияют на обмен нуклеиновых кислот. К антогонистам пурина относятся меркаптопурин и азатиоприн (имуран).
К алкилирующим препаратам относят циклофосфамид, хлорбутин. Основной их мишенью являются белки и нуклеиновые кислоты, с которыми они ковалентно связываются. Нарушаются процессы репликации и трансляции, нарушаются процессы митоза клеток.
Антибиотики. Многие антибиотики оказывают влияние на обмен ДНК и РНК. В наибольшей степени это относится к продуктам деятельности актиномицет- актиномицинам С и Д , а также продукту жизнедеятельности грибов Trihoderma polysporium - циклоспорину. Актиномицин Д тормозит деление клеток и ДНК- зависимый синтез РНК. Актиномицин С является алкилирующим препаратом. Циклоспорин является активным иммунодепресантом, подавляющим клеточные иммунные реакции, в т.ч. реакции трансплантационного иммунитета, ГЗТ, Т- зависимое антителообразование. Механизм его действия связан с подавлением продукции Т- хелперами ИЛ- 2.
Применение иммунодепресантов, особенно цитостатиков, вызывает много осложнений, в том числе угнетение гемопоэза, снижение противоинфекционной и противоопухолевой защиты.
Несмотря на обширный спектр иммуномодуляторов (особенно иммуностимуляторов), подавляющее число из них на практике используется редко. Причины- недостаточная эффективность, побочные эффекты, токсичность, высокая стоимость, недостаточная изученность и др.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Формирование новообразований злокачественного характера встречается практически у каждого третьего человека. Онкология занимает одно из первых мест в мире по диагностике. Учёные до сих пор находятся в поиске лучшего метода в лечении рака человеческих органов. Иммунотерапия – способ терапии онкологических заболеваний при помощи антител. Это новый метод, разработанный совместно учёными и врачами-практиками. Иммунотерапия качественно поменяла подход к прогнозу патологии у отдельных групп больных, предоставляя высокий шанс на полное выздоровление и возврат к прежней жизни.
Характеристика метода
Иммунитет остро реагирует на присутствие чужеродной клетки – организм начинает активно продуцировать антитела, уничтожающие болезнетворные микроорганизмы. Иммунная система у человека построена так, что способна бороться с присутствующими атипичными патогенами. Раковая опухоль формируется, когда клетка с изменённым ДНК хромосом начинает стремительно делиться. На начальном этапе больной патоген вырабатывает минимум токсина, что снижает результат распознавания иммунитетом опасных новообразований. На поздних стадиях болезни система не может справиться, что приводит к массовому распространению метастазов по организму.
Известны онкологические образования, которые продуцируют вещества, негативно влияющие на иммунную систему. Такие опухоли подавляют работу защитных функций организма, что приводит к резкому ухудшению самочувствия больного. В подобных случаях требуется помощь иммунной системе, чтобы организм начал борьбу с болезнью.
Иммунотерапия – это лечение, подразумевающее искусственное воздействие на иммунитет при помощи лекарственных препаратов. Принципы метода заключаются в стимуляции защитных функций или подавлении неспецифичных функций. При активизации естественной защиты организма применяют лекарственные средства, стимулирующие скрытые резервы для борьбы с болезнью. В избранных случаях иммунология требуется для подавления защитной деятельности, т.к. организм уничтожает здоровые клетки.
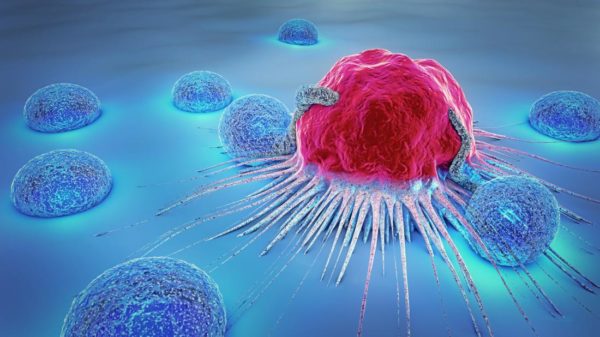
Иммунодиагностика – это современный способ терапии, направленный на стимулирование организма к самостоятельной борьбе с заболеваниями различного характера. Традиционная терапия направлена на устранение последствий патологии. При иммунотерапии направление лечебных действий воздействует на причину болезни, что увеличивает действенность лечения.
При использовании указанной терапии побочные проявления практически отсутствуют, что повышает преимущество над другими. Иммунный метод охотно применяется в онкологии, в лечении инфекционных патологий, аллергических реакций, эндометриоза и других. Клинические исследования пациентов показывают качественный резонанс терапевтических мероприятий, что положительно сказывается на продолжительности жизни.
Методы терапии, применяемые в онкологии
Иммунотерапия при онкологии помогает запустить естественные защитные функции организма. Это новый метод, разработанный учёными. Известен ряд методов терапии, которые часто применяются медицинскими центрами:
- Специфическая иммунопрофилактика использует препараты, в составе которых содержатся раковые антигены. Это действенный метод в лечении онкологии. Применяют при комбинированном лечении рака. Аллерген специфическая иммунотерапия (АСИТ) запускает естественные резервы для борьбы с раковым новообразованием. Антигенспецифическая терапия использует препараты, которые содержат дендритные клетки. Назначение таких лекарств увеличивает устойчивость организма к образованию новой опухоли. При начальной стадии рака лёгких метод позволяет прожить больному более 5 лет в 25% всех случаев. При онкологии яичников 3-4 стадии удается продлить жизнь пациенту до 5 лет в 35%.
- Неспецифические методы иммунотерапии применяют для лечения заболеваний инфекционного характера – брюшной тиф, дизентерия и другие. Против рака такие методы используются редко. Неспецифическая иммунотерапия при раке применяется только на начальных стадиях формирования. Одним из таких способов стало переливание крови – до 100-200 мл в день. Но одновременно присутствует опасность заражения гепатитом, ВИЧ-инфекцией или другими серьёзными патологиями. Для применения переливания должен быть весомый аргумент. Иногда вместо крови используют нативную плазму, обогащённую белками и иммуноглобулинами – это купирует действие онкологических патогенов и тормозит рост опухоли.
Рак с метастазами в отдаленных участках тела тяжело поддается лечению и сопровождается грозными симптомами. Поэтому требуется срочно остановить дальнейшее распространение болезни.
Преимущества и недостатки иммунотерапии
Иммунотерапия рака – это сравнительно новый метод, клинические исследования которого доказали его эффективность в борьбе с опасным заболеванием. Противоопухолевая терапия требует комплексного подхода с применением нескольких видов лекарственных препаратов. Человек может прожить более 5 лет при наличии тяжёлой стадии опухоли при использовании указанного метода.
Врачи выделяют такие плюсы иммунотерапии:
- Защитные функции организма запускаются в борьбу с онкологическим заболеванием.
- Применяются раковые антигены, стимулирующие активные точки иммунной системы.
- Иммунитет повышается, что стимулирует на распознание раковых патогенов.
- Метод характеризуется безболезненностью и часто назначается людям, которым нельзя применять химиотерапию с облучением гамма-лучами.
Несмотря на эффективность терапии, у метода есть минусы, которые нужно учитывать перед применением:
- Возможно проявление побочных эффектов, выражающихся воспалительными процессами в тканях почки.
- Порой отмечается высокое содержание белка в моче.
- Признаки нефротического синдрома.
- Лихорадочное состояние.
- Нарушение работы центральной нервной системы, что сопровождается раздражением и волнением.
- Общая усталость, проявляющаяся без видимых причин.
- Развитие сердечной недостаточности на фоне принимаемого препарата.
При наличии подобных симптомов лекарственное средство заменяют на другое с аналогичным действием или подбирается другой вид терапии. Лечение проводится под строгим медицинским наблюдением, чтобы исключить возможные негативные последствия.

Применение метода при лечении разных видов онкологии
Антигенспецифическая терапия активно используется врачами при онкологическом образовании в печени, коры головного мозга, пищевода, при глиобластоме. Применяется при опухоли в тканях мочевого пузыря, поджелудочной или предстательной железы, в районе шейки матки, груди, желудка и т.д. Врачи индивидуально подбирают курс терапии. На выбор лекарства влияет физическое состояние больного, медицинские показания, вид и стадия патологии.
Онкология в тканях лёгкого занимает одно из первых мест по диагностике. Мужчины страдают недугом чаще, чем женщины. Болезнь отличается высокой смертностью среди больных.
В организме присутствует небольшое количество раковых антигенов, на которые могут воздействовать иммунопрепараты. Это результативно используется в лечении заболевания. Особенно данный способ показывает высокую результативность во время диагностики немелкоклеточной онкологии, при мелкоклеточном раке лёгких процент выздоровления ниже.
В терапевтических мерах применяют перечисленные виды:
- Использование моноклональных антител для борьбы со злокачественным новообразованием;
- Применение ингибиторов, подавляющих защитные реакции организма;
- Назначение противоопухолевых препаратов;
- Клеточная стимуляция иммунитета, которая сопровождается лечебным перемещением Т-лимфоцитов.
В медицинской практике есть примеры появления побочных эффектов, поэтому терапия проходит в стационаре под контролем врача.
Онкология молочной железы стоит на первых местах среди женских заболеваний злокачественного характера. Диагностируется в 12% всех патологий. При РМЖ повышается продуцирование белка-рецептора HER-2 – это приводит к стремительному делению злокачественных патогенов. Рак груди демонстрирует негативные онкологические свойства, заложенные на генетическом уровне.
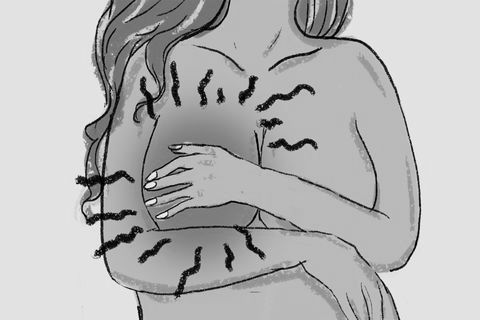
Иммунотерапия применяется при наличии белка HER-2 в составе новообразования. Лекарство вводят в ткани опухоли при помощи тонкой иглы – это позволяет не травмировать здоровые ткани. Побочные эффекты при данном методе лечения практически не диагностируются, поэтому препараты можно использовать совместно с другими и в течение длительного периода времени.
У больной отмечается замедление роста опухоли, раковые клетки постепенно погибают. Женщина может прожить более 5 лет и вернуться к прежней жизни.
Онкологический процесс может начаться в любом органе – это зависит от многих факторов. Бывает рак простаты, кожи, крови и т.д. Опухоль в области головного мозга негативно влияет на зрение, память и координацию. Также наблюдаются другие тяжёлые симптомы, ухудшающие самочувствие человека. Определить болезнь на ранних сроках сложно из-за отсутствия выраженных признаков. Первые симптомы появляются при метастазах в другие органы тела.
Иммунотерапия применяется при следующих видах онкологии:
- При меланоме использование противоопухолевых антигенов помогает снизить показатели раковой интоксикации. Стимулирование работы защитных функций помогает остановить распространение меланомы по телу. В терапевтических целях применяют Кейтруда, Опдиво и другие.
- При онкологическом образовании в тканях желудка до 3 стадии используют хирургический метод лечения. Иммунотерапия требуется на последней неоперабельной стадии, чтобы приостановить распространение метастаз и купировать тяжёлые симптомы патологии. Применяют – Трастузумаб, Рамуцирумаб и т.п.
- При раке почек используют лекарственные препараты из группы цитокинов, ингибиторы контрольных точек.
Метод доказал результативность в лечении ряда болезней злокачественного характера. Выбор препарата зависит от вида опухоли и самочувствия больного.
Иммунотерапия на разных стадиях рака
Метод может использоваться на любой стадии рака. На первых двух стадиях эффективность характеризуется высокими показателями. В основном в терапии используют оперативное вмешательство, т.к. это позволяет снизить риск рецидива. После операции применение иммуностимуляторов позволяет быстрее восстановиться.
На поздних сроках патологии терапия полезна людям, у которых отмечается отрицательный результат от курсов химиотерапии и облучения. Препараты запускают естественные резервы организма в борьбе с заболеванием. Это помогает снизить недомогание и улучшить состояние больного.
Вылечить болезнь на 4 стадии при помощи иммунотерапии нельзя. Но препараты продлевают срок жизни человека на несколько лет и купируют тяжёлые симптомы. Это позволит человеку провести последние годы в более комфортных условиях.
Группы лекарственных препаратов, используемых при иммунотерапии
Лечение иммуностимуляторами злокачественного новообразования применяется на разных стадиях. Метод применяется в комплексе с другими терапевтическими способами, чтобы повысить шансы на выздоровление.
Врачи используют подобные группы лекарств:
- Цитокины запускают естественную реакцию иммунной системы в борьбе с злокачественными патогенами – Интерлейкин, Интерферон.
- Общая вакцинация, составленная по графику, повышает сопротивляемость организма к онкологическому процессу.
- Ингибиторы помогают продлить срок жизни больному до 5 лет и более – Иматиниб, ингибитор CTLA4 и др.
- Рецепторы, содержащие белок, помогают притормозить ответ иммунитета на развитие рака.
- Ингибитор PDL1 применяется в лечении опухолей головного мозга, гортани и мочевого пузыря.
Исследования по направлению поиска лучшего лекарства в стимуляции иммунитета при разных патологиях ведутся до сих пор. Также врачи проводят наблюдения по использованию метода совместно с химиотерапией, таргетными лекарствами и облучением. Самостоятельно применять препараты нельзя, т.к. это может спровоцировать симптомы передозировки с развитием осложнений.
Иммунотерапия в России
Описанный метод широко применяется в России в уничтожении раковых новообразований. Врач назначает соответствующий препарат, способный запустить естественные реакции иммунитета. Иммунитет идентифицирует раковые патогены и начинает уничтожение злокачественных клеток. Но терапия осложняется небольшим количеством антигенов. Поэтому перед использованием требуется тщательное обследование больного.

Антигены, введенные в ткани опухоли, неопасны для человека. Но применение препаратов в виде таблеток может спровоцировать интоксикацию здоровых тканей. Перед курсом терапии проводится подробная диагностика, направленная на поиск правильного и действенного медикамента.
Иммунотерапия часто применяется онкологическими центрами. Каждая клиника использует разные виды терапии, направленные на уничтожение злокачественных патологий.
Процесс терапии
Терапия онкологии во многом зависит от состояния иммунитета. Применение искусственных видов лечения показывает временный результат, который возможно закрепить естественными ответами защитной системы организма. Запуская иммунный ответ организма, применяют специфические биологические средства. Препараты тормозят рост опухоли, возрождая защитные свойства организма.
В качестве таких препаратов используют моноклональные антитела, которые соединяются с внутренними антигенами и начинают совместную борьбу с болезнью, и цитокины, стимулирующие ответ иммунитета на формирование опухоли. Антигены блокируют доступ питательных веществ к злокачественному новообразованию. Это приводит к остановке дальнейшего разрастания опухоли.
Вещество готовят индивидуально, используя биоматериал опухоли. Затем идет подготовка вакцины с тщательной проверкой. Курс терапии занимает несколько месяцев. Человек находится под контролем лечащего врача – это позволяет проконтролировать состояние болезни.
Разновидности лечения
Каждый препарат по-разному воздействует на патологическое образование. В связи с этим действием выделяют следующие виды лечения:

- Иммунокоррекция направлена на запуск естественных защитных реакций организма, которые не способны выполнять свои обязанности. Препараты корректируют деятельность иммунных клеток, повышающих сопротивляемость иммунитета.
- Иммуномодулирующая терапия влияет на все защитные функции. Препарат может тормозить работу иммунитета или, наоборот, активизировать – зависит от вида патологии и состояния больного.
- Иммунореконструкция заключается в пересадке донорских стволовых клеток для стимуляции иммунной защиты организмы. Данный вид эффективно используется онкологическими клиниками Израиля на протяжении многих лет.
- Аутосеротерапия характеризуется вводом сыворотки из крови, нагретой до 56 градусов. Биоматериал используется донорский или самого больного. Курс длится 16-24 дня.
- Аутопиотерапия отличается от аутосеротерапии используемой сывороткой. В виде биоматериала выступает гной из воспаленного очага самого человека. Курс длится 1-10 дней.
- Заместительная терапия применяется для стимулирования выработки белка иммуноглобулина. Это стимулирует активную борьбу организма с болезнью.
Процедура иммунотерапии отличается частным подходом и продолжительным периодом курса, т.к. сыворотка готовится из собственного биоматериала. Человек остаётся под наблюдением врача, чтобы выявить осложнения на ранних сроках.
[youtube.player]Читайте также:


