Приказ по особо опасным инфекциям 2020

Особо опасные инфекции (ООИ) или инфекционные заболевания — болезни, которым свойственна высокая степень заражаемости. Они внезапно появляются и быстро распространяются, отличаются тяжелой клинической картиной и высокой степенью летальности.
К особо опасным инфекциям относят условную группу острых заразных болезней человека, которые соответствуют двум характеристикам:
- могут появиться внезапно, быстро и массово распространиться;
- тяжело протекают и предполагают высокую летальность.
Список ООИ впервые был представлен на 22-й сессии Всемирной Организации Здравоохранения (ВОЗ) 26 июля 1969 года. Помимо перечня, ассамблея также установила Международные медико-санитарные правила (ММСП). Они были обновлены в 2005 году на 58-й сессии ВОЗ. Согласно новым поправкам, ассамблея имеет права делать выводы о состоянии с теми или иными болезнями в стране и по официальным отчетам государства, и по сообщениям из СМИ.

ВОЗ получила значительные полномочия по медицинскому регулированию инфекционной заболеваемости, спровоцированной ООИ.
Перечень ООИ
Всемирной Организацией Здравоохранения был составлен целый список из более ста болезней, способных быстро и массово распространяться среди населения. Изначально, по данным на 1969 год, в этот список входило всего 3 заболевания:
Однако позднее список был значительно расширен и все патологии, которые в него вошли, условно были разделены на 2 группы:
1. Заболевания, которые носят необычный характер и могут повлиять на здоровье населения. К ним относят:
- оспу;
- грипп человека;
- полиомиелит;
- тяжелый острый респираторный синдром.
2. Заболевания, любое проявление которых оценивается как угроза, поскольку эти инфекции способны оказывать серьезное влияние на здоровье населения и быстро распространиться в международных масштабах. Сюда же относят заболевания, которые представляют региональную или национальную проблему. К ним относят:
- холеру;
- легочную форму чумы;
- желтую лихорадку;
- геморрагические лихорадки (Ласса, Марбург, Эбола, лихорадка Западного Нила);
- лихорадку денге;
- лихорадку Рифт-Валли;
- менингококковую инфекцию.
В России к этим болезням добавлены еще две инфекции — сибирская язва и туляремия.
Все эти патологии характеризуются тяжелым протеканием, высоким риском смертности и, как правило, составляют базу для биологического оружия массового поражения.
Классификация особо опасных инфекций
Все ООИ классифицируют на три типа:
- Конвенционные заболевания. На такие инфекции распространяются международные санитарные правила. Это:
- бактериальные патологии (чума и холера);
- вирусные заболевания (оспа обезьян, геморрагические вирусные лихорадки).
- Инфекции, которые требуют международного надзора, но не подлежат проведению совместных мероприятий:
- бактериальные (сыпной и возвратный тифы, ботулизм, столбняк);
- вирусные (ВИЧ, полиомиелит, грипп, бешенство, ящур);
- протозойные (малярия).
- Не подлежат надзору ВОЗ, находятся под регионарным контролем:
- сибирская язва;
- туляремия;
- бруцеллез.
Самые распространенные ООИ
Наиболее часто встречаемые опасные инфекции:
Чума
Острое особо опасное заболевание, которое относится к зоонозным инфекциям. Источником и распространителем инфекции являются грызуны (в основном, крысы и мыши), а возбудителем — чумная палочка, устойчивая к условиям внешней среды. Чума передается преимущественно трансмиссивным путем через укусы блох. Уже с начала проявления болезни она протекает в острой форме и сопровождается общей интоксикацией организма.
К отличительным симптомам можно отнести:
- сильный жар (температура может подниматься до 40°С);
- невыносимая головная боль;
- язык покрывается белым налетом;
- гиперемия лица;
- бред (в запущенных случаях, когда болезнь не лечится правильным образом);
- выражение страдания и ужаса на лице;
- геморрагические высыпания.
Лечится чума антибиотиками (стрептомицином, террамицином). Легочная форма всегда заканчивается летальным исходом, так как возникает острая дыхательная недостаточность — больной погибает в течение 3-4 часов.
Холера
Острая кишечная инфекция с тяжелой клинической картиной, высоким процентом летальности и повышенной степенью распространяемости. Возбудитель — холерный вибрион. Заражение происходит в основном через зараженную воду.
- внезапный обильный понос;
- обильная рвота;
- уменьшение мочевыделения вследствие обезвоживания;
- сухость языка и слизистой оболочки рта;
- понижение температуры тела.
Успех терапии во многом зависит от своевременности поставленного диагноза. Лечение подразумевает прием антибиотиков (тетрациклина) и внутривенное обильное введение специальных растворов, чтобы восполнить дефицит воды и солей в организме больного.
Черная оспа
Одна из самых высоко заразных инфекций на планете. Относится к антропонозным инфекциям, болеют ею исключительно люди. Механизм передачи — воздушно-капельный. Источником вируса натуральной оспы считается зараженный человек. Инфекция передается и от зараженной матери плоду.
С 1977 года не зарегистрировано ни одного случая заражения оспой! Однако вирусы черной оспы до сих пор хранятся в бактериологических лабораториях США и России.
- внезапное повышение температуры тела;
- резкие боли в области поясницы и крестца;
- сыпь на внутренней поверхности бедер, нижней части живота.
Лечение оспы начинается с немедленной изоляции больного, основа терапии — гамма-глобулин.
Желтая лихорадка
Острая геморрагическая трансмиссивная инфекция. Источник — обезьяны, грызуны. Переносчиками являются комары. Распространена в странах Африки и Южной Америки.
Симптомы протекания болезни:
- покраснение кожи лица и шеи на первой стадии болезни;
- отек век и губ;
- утолщение языка;
- слезотечение;
- боль в печени и селезенке, увеличение размеров этих органов;
- покраснение сменяется желтушностью кожи и слизистых.
Если несвоевременно поставлен диагноз, самочувствие больного ухудшается с каждым днем, отмечается кровоточивость из носа, десен и желудка. Возможен летальный исход от полиорганной недостаточности. Заболевание легче предотвратить, чем лечить, поэтому проводится вакцинация населения в районах, где часты случаи патологии.
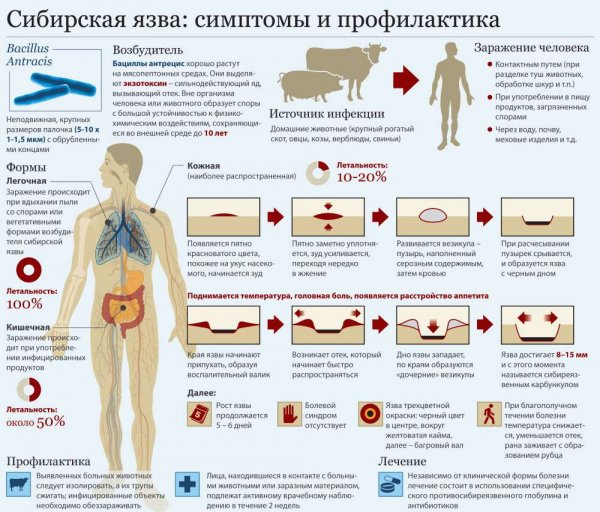
Сибирская язва
Инфекция зоонозного характера, рассматривается как оружие массового поражения. Возбудитель — неподвижная палочка-бацилла, которая обитает в почве, откуда и заражаются животные. Основным переносчиком болезни считается крупный рогатый скот. Пути заражения человека — воздушно-капельный и алиментарный. Выделяют 3 вида заболевания, отчего и будет зависеть симптоматика:
- Кожный. У больного образуется на коже пятно, которое со временем превращается в язву. Болезнь носит тяжелый характер, возможен летальный исход.
- Желудочно-кишечный. Отмечаются такие признаки: внезапное повышение температуры тела, кровавая рвота, боли в животе, кровавый понос. Как правило, данная форма носит летальный характер.
- Легочный.Протекает самым тяжелым образом. Отмечается высокая температура, кровавый кашель, нарушения в функционировании сердечно-сосудистой системы. Через несколько дней больной умирает.
Лечение заключается в приеме антибиотиков, но важнее — введение вакцины, которая препятствует заражению.
Туляремия
Бактериальная зоонозная инфекция. Источник — грызуны, крупный рогатый скот, овцы. Возбудитель — грамотрицательная палочка. Механизм проникновения в организм человека — контактный, алиментарный, аэрозольный, трансмиссивный.
- высокая температура;
- общее недомогание;
- боли в пояснице и икроножных мышцах;
- гиперемия кожи;
- поражение лимфоузлов;
- пятнистая или петехиальная сыпь.
По сравнению с другими ООИ, туляремия поддается лечению в 99% случаев.
Грипп
К перечню ООИ относят птичий грипп — тяжелую инфекцию вирусного характера. Источник инфекции — перелетные водоплавающие птицы. Человек может заболеть при неправильном уходе за зараженными птицами или при употреблении мяса зараженной птицы в пищу.
- высокая температура (может держаться до нескольких недель);
- катаральный синдром;
- вирусная пневмония, от которой и погибает больной в 80% случаев.
Карантинные инфекции
Это условная группа инфекционных заболеваний, при которой накладывают карантин той или иной степени. Она не равнозначна с ООИ, но в обе группы попадают многие инфекции, которые требуют накладывания строго государственного карантина с привлечением военных сил, чтобы ограничить передвижения потенциально зараженных людей, оградить очаги поражения и т. п. К таковым инфекциям относятся, например, оспа и легочная чума.
Стоит отметить, что в последнее время ВОЗ сделала несколько заявлений о том, что нецелесообразно накладывать строгий карантин при возникновении в той или иной стране холеры.
Методы диагностики ООИ
Выделяют следующие методы диагностики ООИ:
- Классические:
- микроскопия — изучение микроскопических объектов под микроскопом;
- полимеразная цепная реакция (ПЦР);
- реакция агглютинации (РА);
- реакция иммунофлюоресценции (РИФ, метод Кунса);
- проба с бактериофагом;
- биопроба на подопытном животном, иммунитет которого снижен искусственно.
- Ускоренные:
- индикация возбудителя;
- антигены возбудителя (АГ);
- реакция обратной пассивной гемагглютинации (РОПГА);
- реакция коагглютинации (РКА);
- иммуноферментный анализ (ИФА).

Профилактика
Профилактика ООИ проводится на самом высоком уровне, чтобы предотвратить распространение заболеваний по территории государства. В комплекс первичных профилактических мероприятий входит:
- временная изоляция зараженного с дальнейшей госпитализацией;
- постановка диагноза, созыв консилиума;
- сбор анамнеза;
- оказание больному первой помощи;
- забор материала для лабораторного исследования;
- выявление контактных лиц, их регистрация;
- временная изоляция контактных лиц до момента исключения их заражения;
- проведение текущей и заключительной дезинфекции.
В зависимости от типа инфекции, профилактические мероприятия могут различаться:
- Чума. В природных очагах распространения проводятся наблюдения за численностью грызунов, их обследование и дератизация. В прилегающих районах проводится вакцинация населения сухой живой вакциной подкожно или накожно.
- Холера. Профилактика включает в себя также работу с очагами распространения инфекции. Проводится выявление больных, их изоляция, а также изоляция всех лиц, контактирующих с зараженным. Осуществляется госпитализация всех подозрительных больных с кишечными инфекциями, проводится дезинфекция. К тому же требуется контроль на данной территории за качеством воды и продуктов питания. Если существует реальная угроза, вводится карантин. При угрозе распространения проводится иммунизация населения.
- Сибирская язва. Осуществляется выявление больных животных с назначением карантина, дезинфекция меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
- Оспа. Методы профилактики заключаются в вакцинации всех детей, начиная с 2-х лет, с последующей ревакцинацией. Эта мера практически исключает возникновение оспы.
- Желтая лихорадка. Также осуществляется вакцинация населения. Детям показано введение вакцины с 9-месячного возраста.
Итак, особо опасные инфекции — это смертельные инфекции, которые обладают высокой степенью заразности. За кратчайшие сроки они способны поразить большую часть населению, поэтому крайне важно соблюдать все меры предосторожности в работе с зараженными животными и птицами, а также своевременно проводить вакцинацию.
Инструкция по проведению первичных мероприятий при выявлении больного (трупа), подозрительного на заболевание чумой, холерой, контагиозными вирусными геморрагическими лихорадками
Во время своей работы фельдшер скорой помощи может встретиться с больными особо опасными инфекциями (ООИ). Его действия в этом случае определены следующим документом:
При установлении предварительного диагноза и проведении первичных мероприятий при указанных болезнях руководствоваться следующими сроками инкубационного периода: чума — 6 дней; холера — 5 дней; лихорадка Ласса, Эбола, болезнь Марбурга — 21 день; оспа обезьян — 14 дней.
Во всех случаях выявления больного (трупа) немедленная информация в органы и учреждения здравоохранения по подчиненности должна содержать следующие сведения:
• дата заболевания;
• предварительный диагноз, кем поставлен (фамилия врача или фельдшера, должность, название учреждения), на основании каких данных (клинических, эпидемиологических, патолого-анатомических);
• дата, место и время выявления больного (трупа);
• где находится в настоящее время (стационар, самолет, поезд, пароход и т. д.);
• фамилия, имя, отчество, возраст (год рождения) больного (трупа);
• название страны, города, района (территории), откуда прибыл больной (труп), каким видом транспорта (номер поезда, автомашины, рейса самолета, судна), время и дата прибытия;
• адрес постоянного места жительства, подданство больного (трупа);
• краткий эпидемиологический анамнез, клиническая картина и тяжесть заболевания;
• принимал ли химиотерапевтические препараты, антибиотики в связи с данным заболеванием;
• получал ли профилактические прививки;
• меры, принятые по локализации и ликвидации очага заболевания (количество выявленных лиц, контактировавших с больным (трупом), проведение специфической профилактики, дезинфекционные и другие противоэпидемические мероприятия;
• какая требуется помощь: консультанты, медикаменты, дезсредства, транспорт, защитные костюмы и т. п.;
• подпись под данным сообщением (ФИО, занимаемая должность);
• фамилия передавшего и принявшего данное сообщение, дата и час сообщения.
Фельдшер бригады скорой медицинской помощи должен передать эти сведения старшему врачу смены, при невозможности сделать это — диспетчеру для дальнейшей передачи по инстанциям.
Медицинский работник должен заподозрить заболевание чумой, холерой, ГВЛ или оспой обезьян на основании клинической картины заболеваний и эпидемиологического анамнеза.
Нередко решающим фактором при установлении диагноза являются следующие данные эпидемиологического анамнеза:
• прибытие больного из местности, неблагополучной по этим инфекциям в течение времени, равного сроку инкубационного периода;
• общение выявленного больного с аналогичными больными в пути следования, по месту жительства или работы, а также наличие там каких-либо групповых заболеваний или смертей невыясненной этиологии;
• пребывание в районах, пограничных со странами, неблагополучными по указанным инфекциям, или на экзотичной по чуме территории.
Следует иметь в виду, что указанные инфекции, особенно в период начальных проявлений заболевания, могут давать картины, сходные с рядом других инфекционных и неинфекционных болезней. Так, сходная симптоматика может наблюдаться:
В случае обнаружения на месте вызова больного или трупа, подозрительного на ООИ, необходимо выполнить следующие мероприятия:
• больного (труп) временно изолировать в комнате (квартире), где он проживал или был обнаружен. Контактных изолировать в соседних помещениях;
• при подозрении на заболевание чумой, ГВЛ, оспой обезьян до получения защитной одежды временно рот, нос следует закрыть полотенцем или маской, при отсутствии—сделать ее из бинта, платка и т.п.;
• передать информацию, старшему врачу смены или диспетчеру по телефону. При его отсутствии, не выходя из помещения через закрытую дверь или окно попросить соседей или других лиц пригласить вашего водителя (в помещение не впускать!), сообщить ему собранную информацию и попросить прислать вам в помощь бригаду эпидемиологов и защитную одежду. При этом следует не допускать распространения паники среди окружающих;
• в помещении, где находится больной и бригада СМП, плотно закрываются все окна и двери, отключается кондиционер, заклеиваются вентиляционные отверстия (кроме случаев заболевания холерой). Больному не разрешается пользоваться канализацией, и на месте изыскиваются необходимые емкости для сбора выделений, которые подвергаются дезинфекции. В оснащении бригады СМП для этой цели имеются специальные средства.
• всякие контакты посторонних лиц с больным запрещаются. При составлении списков контактных учитываются контакты по помещениям, сообщающимся через вентиляционные ходы (кроме случаев заболевания холерой); .
• одновременно больному начинает оказываться необходимая медицинская помощь;
• после прибытия эпидемиологической бригады фельдшер и другие члены бригады надевают защитные костюмы и поступают в распоряжение прибывшего врача-специалиста.
Больного и бригаду СМП госпитализируют в стационар, специально выделенный для изоляции больных ООИ согласно приказам местных органов здравоохранения.
Порядок надевания противочумного костюма
• Комбинезон (пижама).
• Носки (чулки).
• Сапоги (галоши).
• Капюшон (большая косынка).
• Противочумный халат.
• Респиратор (маска).
• Очки.
• Перчатки.
• Полотенце (закладывается за пояс халата с правой стороны). При необходимости пользования фонендоскопом его надевают перед капюшоном или большой косынкой.
Если собственная одежда фельдшера сильно загрязнена выделениями больного и т. п., ее снимают. В остальных случаях противочумный костюм надевают поверх одежды.
Порядок снятия противочумного костюма
Снимают костюм очень медленно. В перчатках моют руки в дезрастворе (5%-ный раствор карболовой кислоты, 3%-ный раствор хлорамина, 5%-ный раствор лизола) в течение 1—2 мин. Затем:
• вынимают из-за пояса полотенце;
• сапоги или галоши протирают сверху вниз ватным тампоном, смоченным дезраствором. Для каждого сапога применяют отдельный тампон;
• вынимают фонендоскоп (не касаясь открытых частей кожи);
• снимают очки;
• снимают маску;
• развязывают завязки ворота халата, пояса, завязки рукавов;
• снимают халат, сворачивая его наружной (грязной) стороной внутрь;
• снимают косынку, скатывая ее от уголков к центру грязной стороной внутрь;
• снимают перчатки;
• сапоги (галоши) еще раз обмывают в дезрастворе и снимают, не касаясь руками.
Все части костюма погружают в дезраствор. После снятия костюма руки моют теплой водой с мылом.
Укладка для забора нативного материала от больного с подозрением на холеру (для больничных учреждений неинфекционного профиля, станций скорой медицинской помощи, амбулаторно-поликлинических учреждений, СКП, СКО)
• Банки стерильные не менее 100 мл — широкогорлые с крышками или притертыми пробками — 2 шт.
• Стерильные ложки (срок стерилизации 3 мес.) — 2 шт.
• Полиэтиленовые пакеты — 5 шт.
• Марлевые салфетки — 5 шт.
• Направление на анализ (бланки) — 3 шт.
• Лейкопластырь — 1 уп.
• Простой карандаш —1 шт.
• Бикс (металлический контейнер) — 1 шт.
• Инструкция по забору материала— 1 шт.
• Хлорамин в пакете 300 г в расчете на получение 10 л 3%-ного раствора и сухая хлорная известь в пакете из расчета 200 г на 1 кг выделений.
При подозрении на заболевание холерой испражнения и рвотные массы для лабораторного исследования необходимо брать немедленно при выявлении больного и обязательно до лечения антибиотиками. Выделения в объеме 10—20 мл ложками переносят в стерильные банки, которые закрывают крышками и помещают в полиэтиленовые пакеты. Доставка проб в лабораторию производится в биксе или в металлических контейнерах (коробках). Каждую пробирку, банку или другую посуду, в которую помещен материал от больного, плотно закрывают крышками, обрабатывают снаружи дезраствором. После этого их помещают в пакеты и заклеивают лейкопластырем или плотно завязывают.
Кроме приказов, выдержки из которых были приведены выше, фельдшер скорой медицинский помощи должен руководствоваться в своей работе должностными документами.
Знание этих документов периодически проверяется на рабочих местах представителями соответствующих комиссий, а также руководителями лечебно-профилактических учреждений.
ПРОФИЛАКТИКА ООИ — ОСОБО ОПАСНЫХ ИНФЕКЦИЙ

Особо опасные инфекции – категория инфекционных заболеваний, представляющих потенциальную опасность для человечества. Общие характерные признаки: внезапное появление очага болезни, быстрое распространение, ярко выраженная острая симптоматика, угроза для здоровья и жизни инфицированных пациентов.

Полный и актуальный перечень событий, ассоциированных с опасными инфекциями, был принят ВОЗ в 2005г. и изложен в международных медико-санитарных правилах ММСП.
- неожиданные и необычные случаи заболеваний, представляющие угрозу для жизни и здоровья населения: тяжелый острый респираторный синдром, полиомиелит, вызванный полиовирусом дикого типа, грипп, вызванный новым штаммом, ветряная оспа
- случаи с заболеваниями, влияющих на здоровье населения, в мировом масштабе: желтая лихорадка, геморрагические лихорадки (лихорадка Эбола, Марбург, Лаосса), лихоралдка Западного Нила, легочная чума, лихорадка Денге, менингококковая инфекция, холера, лихорадка Рифт-Валли
- другие случаи, имеющие международное значение, происходящие по неизвестным причинам, вызванные болезнями, не указанными в предыдущих событиях
СКАЧАТЬ Международные медико-санитарные правила ММСП 2005г :
В Российской федерации к особо опасным инфекциям относятся также: сибирская язва, туляремия и коронавирусная инфекция COVID-19 (2019-nCoV). Полный список особо опасных заболеваний в РФ изложен в постановлении правительства №715
- Немедленное оповещение руководства учреждения о вероятности ООИ
- Лицам, находившимся в очаге инфекции (здание, комната или этаж здания), следует оставаться на месте до приезда специалистов и выяснения обстоятельств
- Запрос укладки ООИ: комплект для медицинского персонала, комплект для забора материала, противочумные костюмы, дезинфицирующие средства
- При наличии комплектов ООИ — использовать по назначению. Одеть противочумные или другие защитные костюмы
- При отсутствии укладок, применяемых при особо опасных инфекциях — самостоятельно изготовить и применить ватно-марлевые повязки
- Произвести максимальную изоляцию очага инфекции. Закрыть окна, отключить вытяжку. С помощью подручных средств закрыть дверные щели
- По необходимости, оказать медицинскую помощь потенциально инфицированным лицам, с соблюдением необходимых мер безопасности
- Забор и передача материала на исследование: мазки из слизистой зева, ротоглотки и носа, сыворотка крови
- Провести дезинфекцию помещения в штатном режиме
- Оповещение региональной санитарно-эпидемиологической службы о подозрении выявления очага ООИ
- Перекрыть все входы/выходы в помещение, где был выявлен очаг инфекции
- Выставить посты на дверях. Вход или выход из очага возможен только с разрешения главного врача лечебного учреждения или его заместителя
- Доставка необходимого количества укладок ООИ, дезинфицирующих и медицинских средств в очаг выявления особо опасной инфекции
- Известить все отделения о временном прекращении работы учреждения. Приостановить прием и выписку пациентов из ЛПУ.
- Отчитаться руководству о проведенных мероприятиях
- Составить списки находящихся в очаге. Также, составить максимально возможный список лиц, с которыми контактировали инфицированные пациенты
СКАЧАТЬ МУ-3.4.2552-09. ПО ОСОБО ОПАСНЫМ ИНФЕКЦИЯМ:
| № | Наименование | Кол-во шт. |
| Лекарственные и медицинские средства личной профилактики | ||
| 1 | Сульфацил натрия 20% — 10мл — 1шт. | 1 |
| 2 | Арбидол 0,1 №10 или другой противовирусный препарат 1 шт. | 1 |
| 3 | Раствор этанола 70% — 200мл 1 шт. | 1 |
| 4 | 1% ВОДНЫЙ р-р борной кислоты — 100 мл или Стрептомицин 0,5+ 20 мл воды для инъекций 1шт. | 1 |
| 5 | Пипетка — 1 шт. | 1 |
| 6 | Вата 100г. — 1 шт. | 1 |
| Дополнительные средства | ||
| 1 | Перчатки пара — 3 шт. | 3 |
| 2 | Маска ватно-марлевая | 3 |
| 3 | Очки консервы | 3 |
| 4 | Косынка | 3 |
| 5 | журнал учета инфекционных заболеваний Ф.№060/у | 1 |
| Дезинфицирующие и моющие средства | ||
| 1 | Таблетки Жавель-солид -15шт. или Дезэфект или другое ср-во для плановой дезинфекции | |
| 2 | Мыло | |
| 3 | Порошок стиральный | |
| Комплект противочумного костюма | ||
| 1 | Пижама хлопчатобумажная | 1 |
| 2 | Носки пара | 1 |
| 3 | Сапоги резиновые | 1 |
| 4 | Косынка | 1 |
| 5 | Шапочка | 1 |
| 6 | Халат медицинский | 1 |
| 7 | Ватно-марлевая повязка | 1 |
| 8 | Защитные очки | 1 |
| 9 | Перчатки медицинские нестерильные пара | 2 |
| 10 | Полимерный фартук (ПВХ, полиэтилен) | 1 |
| 11 | Полимерные нарукавники | 1 |
| 12 | Полотенце | 1 |
СКАЧАТЬ СПИСОК УКЛАДКИ ПРИ ООИ:
- Все открытые части тела обработать раствором этанола 70%
- Одеть перчатки
- Горло и ротовую полость прополоскать раствором этанола 70%
- В нос – р-р протаргола 1% или р-р стрептомицина 2,5% (растворить 0,5 стрептомицина в 20мл воды или изотонического раствора)
- В глаза закапать по 2-3 капли 20% р-р сульфацила натрия
- Надеть защитные очки
- Принять противовирусный препарат
Противочумный костюм одевается в следующем порядке: пижама → носки → косынка → шапка → халат → резиновые сапоги → маска → защитные очки → полимерные фартук → полимерные нарукавники → медицинские перчатки → уклад. полотенце
Снимать костюм строго в перчатках. При этом, после снятия каждой части, необходимо погружать руки в перчатках в дезинфицирующий раствор, вынимают полотенце. Внешняя сторона всех элементов костюма, после снятия, должна быть обращена внутрь. Перед снятием костюма протереть сапоги дезраствором.
Порядок снятия костюма: фартук (перед снятием протереть дезраствором) → нарукавники → очки → маска → халат → косынка → сапоги → перчатки. Руки обработать 70% раствором этанола и помыть с мылом. Максимальная длительность нахождения в костюме – 3 часа, в теплое время года – 2 часа.
УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
Читайте также:


