При волчанке может измениться группа крови
Системная красная волчанка встречается довольно редко, являясь в тоже время неизлечимым заболеванием ревматического характера. Она вызывает воспаление и органические нарушения в различных тканях организма, а также характеризуется значительными изменениями клинической картины крови.
Волчанка относится к аутоиммунным заболеваниям, а это значит, что в организме начинают вырабатываться антитела к своим же клеткам, нанося тем самым ущерб здоровым тканям. Иммунная система принимает ткани своего организма за чужие и старается их разрушать. В результате в процесс оказываются вовлеченными практически все органы и системы организма, в том числе и кровеносные.
Определенную роль в возникновении красной волчанки отводят вирусной инфекции. Очень часто заболевание начинает проявляться после родов, абортов, эмоциональных стрессов и в результате продолжительного пребывания на солнце, морозе – то есть под воздействием внешних факторов окружающей среды. В анамнезе больных часто прослеживается аллергия на лекарственные средства и пищевые продукты в прошлом.
Женщины болеют в разы чаще, чем мужчины. Известны случаи заболевания красной волчанкой целыми семьями, что позволяет говорить о генетической природе заболевания. К группе повышенного риска относятся лица, у которых уже есть родственники, страдающие системной красной волчанкой.
Красная волчанка характеризуется волнообразным течением заболевания, когда периоды ремиссии и хорошего самочувствия сменяются обострениями, проявляются новые симптомы и усиливаются воспалительные процессы в различных органах. И хотя клиническая картина может быть достаточно разнообразной, но существуют и общие признаки – хроническая утомляемость, опухание и болезненность суставов, лихорадка неясной этиологии, высыпания на коже и нарушение работы почек. Волчанка крови относится к ревматическим заболеваниям, то есть сопровождается поражением соединительной ткани и суставными, мышечными болями.
У больных волчанкой крови часто наблюдается анемия или лейкопения, то есть снижается количество белых и/или красных кровяных клеток. Если происходит уменьшение тромбоцитов, развивается тромбоцитопения, что увеличивает риск появления кровотечений из-за нарушения свертываемости крови. У некоторых пациентов возрастает предрасположенность к появлению тромбов в кровеносных сосудах.
Среди других симптомов выделяют сильное выпадение волос, боли в груди, повышенную чувствительность к солнечному излучению, уменьшение красных клеток крови. При переохлаждении появляется покраснение кожи пальцев рук или ног. У некоторых больных появляются сильные головные боли, необъяснимое внезапное головокружение, беспричинная депрессия и апатия, судороги. Признаки болезни могут проявляться постепенно, в разное время, как и новые симптомы, даже спустя длительное время после подтверждения диагноза.
Диагностика волчанки крови может быть затруднена из-за особенности течения заболевания. Симптомы могут проявляться не сразу, а через некоторое время после начала болезни, очень трудно собрать их в одно целое и скомпоновать. Поэтому в первую очередь требуется подробный сбор анамнеза, в том числе и наследственного. Большое значение в постановке диагноза имеет внешний осмотр больного.
Общий клинический анализ крови позволяет выявить нарушения в системе кроветворения, для чего определяют содержание гемоглобина и подсчитывают все клетки крови, состоящие из лейкоцитов, эритроцитов и тромбоцитов. Проводятся также биохимические исследования крови и реакция Вассермана, показывающая при волчанке ложноположительный результат. Изучение антинуклеарных антител даёт позитивные титры у большинства больных с красной волчанкой. В зависимости от степени проявлений заболевания и при определенных показаниях назначаются и другие методы обследования.
Лечащий врач периодически может менять назначение препаратов, подбирая их строго индивидуально с тесным участием врача-гематолога, специализирующегося на нарушениях крови. Лекарственная терапия применяется для предотвращения обострений и продления на как можно более длительный срок периода ремиссии, сведения к минимуму риска возникновения возможных осложнений.
При выборе метода лечения обязательно учитывают возраст пациента и его состояние на момент осмотра, клинические симптомы, давность постановки диагноза, а также образ жизни больного. Чем раньше больной начнет лечение, тем больше у него шансов избежать необратимых патологических изменений во внутренних органах и системах. Чтобы добиться положительного и длительного эффекта пациентам рекомендуется тщательно выполнять все рекомендации лечащего врача и постоянно соблюдать назначенный режим.

Доктор Хаус отнюдь не параноил, подозревая у своих пациентов волчанку по поводу и без.
Что такое волчанка
Волчанка Lupus — Symptoms and causes — это системное аутоиммунное заболевание. Иными словами, болезнь, при которой ваш иммунитет сходит с ума и начинает атаковать собственные органы и ткани. Страдают многие системы организма, в том числе суставы, кожа, клетки крови, мозг, сердце, лёгкие, почки и другие жизненно важные органы.
Это заболевание — гений маскировки: его симптомы совпадают с признаками сотен других недугов. Если ошибиться и принять волчанку за что‑то другое, она может достаточно быстро убить.
Волчанка входит Lupus facts and statistics в число 20 частых причин смерти среди женщин 5–64 лет.
С другой стороны, если вовремя распознать волчанку, с ней вполне можно научиться жить. И даже долго.
Откуда берётся волчанка
С этим вопросом наука пока не разобралась. Есть лишь предположения. Возможно, речь идёт о неком генетическом дефекте иммунитета, который резко обостряется, когда организм сталкивается с какой‑либо инфекцией, даже обычной ОРВИ.
Спусковыми крючками для волчанки помимо инфекций нередко бывают:
- Долгое пребывание на солнце, полученные ультрафиолетовые ожоги кожи.
- Приём определённых лекарственных препаратов. В их число входят некоторые средства от повышенного кровяного давления, противосудорожные и антибиотики.
- Сильные эмоциональные переживания.
По возможности старайтесь избегать этих факторов.
Чем опасна волчанка
Когда иммунная система атакует орган, в нём возникает воспалительный процесс. Побочный эффект этого — отёчность и боль. Но болезненные ощущения всего лишь цветочки. Ягодки куда неприятнее. Вот как страдают разные органы, если их затронула волчанка:
Как понятно из списка, убивает не столько волчанка, сколько вызванные ею осложнения. Поэтому крайне важно вовремя обнаружить, что организм начал атаковать сам себя, и не дать процессу зайти слишком далеко.
Каковы симптомы волчанки
Признаки зависят от того, какую именно систему организма затронул аутоиммунный процесс. Поэтому часто они бывают принципиально разными. Однако некоторые общие моменты выделить всё же можно. Вот чем в большинстве случаев проявляет Common Symptoms of Lupus себя волчанка.
- Немотивированная усталость. Иногда сильная. Вы не чувствуете себя отдохнувшим даже после полноценного сна или отпуска.
- Головные боли.
- Ухудшение памяти.
- Скованность и боль в суставах.
- Хроническая анемия. В разных видах: низкое количество эритроцитов, гемоглобина или общего объёма крови.
- Лихорадка. Температура достигает 37,7 °C и выше, хотя каких‑либо предпосылок для этого, например простуды, на первый взгляд нет.
- Участившаяся отёчность. Чаще всего отёки возникают на ногах (в частности ступнях), руках или под глазами.
- Белеющие или синеющие пальцы рук при стрессе или воздействии холода.
- Одышка, сбивчивое дыхание, иногда боль в груди.
- Выпадение волос.
- Сухость глаз.
- Светочувствительность. Человек почти мгновенно обгорает (получает раздражение кожи), оказавшись на солнце.
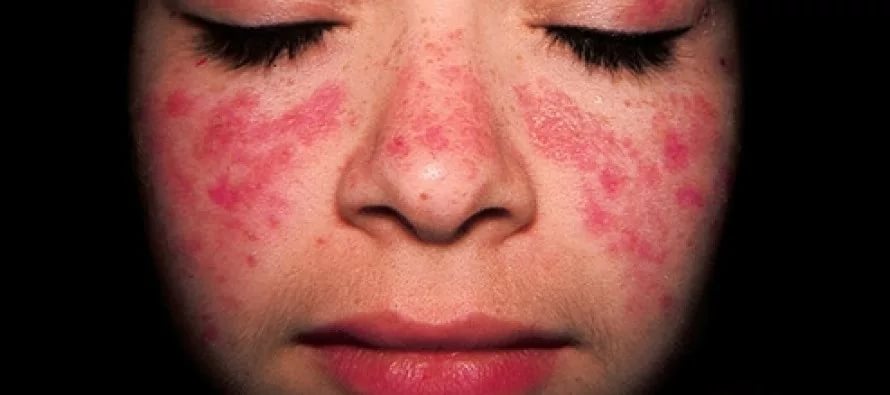
- Сыпь в форме бабочки, которая появляется на щеках и переносице и становится более заметной после воздействия солнечного света. Также высыпания могут появиться на других частях тела.
Последний симптом — наиболее очевидный признак волчанки. Другие могут быть связаны с десятками иных заболеваний. Но если вы наблюдаете любой из них, а тем более сразу несколько, обязательно обратитесь к терапевту.
Как определить волчанку
Врач проведёт осмотр и при необходимости предложит Lupus — Diagnosis and Treatment сделать следующие анализы:
- Общий анализ крови. Помогает установить количество эритроцитов, лейкоцитов и тромбоцитов, а также уровень гемоглобина. Результаты могут указывать на то, что у вас анемия — один из распространённых признаков системных заболеваний. Низкое количество лейкоцитов или тромбоцитов также иногда наблюдается при волчанке.
- Анализ на скорость оседания эритроцитов. Этот специфический тест позволяет установить, как быстро эритроциты оседают на дно пробирки в течение часа. Если скорость превышает норму, это может свидетельствовать о наличии системного заболевания.
- Биохимический анализ крови. Он поможет оценить состояние почек и печени, которые часто страдают при волчанке.
- Анализ мочи. Если в ней обнаружится белок или кровь, это говорит о поражении почек.
- Тест на антиядерные антитела. Если он положителен, значит, иммунная система на взводе. Это говорит о потенциальном наличии аутоиммунного заболевания.
- Рентген грудной клетки. Он поможет определить состояние лёгких.
- Эхокардиограмма. Её цель — уточнить состояние сердца.
- Биопсия. Например, кожи — она актуальна, если волчанка влияет на кожный покров. Также в зависимости от симптомов может потребоваться биопсия почек или печени.
К сожалению, ни один тест не в силах однозначно диагностировать волчанку. Врач может лишь предположить диагноз по совокупности жалоб пациента, результатов физического осмотра и анализов. Поэтому крайне важно найти действительно грамотного медика или обследоваться у нескольких специалистов.
Как лечить волчанку
Способов вылечить волчанку пока не существует. Лечение в основном симптоматическое. Понимая, по каким законам развивается заболевание, врач предложит терапию, которая будет наиболее эффективной в конкретном случае. Кроме того, постоянное наблюдение поможет не допустить негативных сценариев.
Чаще всего применяют такие препараты:
- Безрецептурные обезболивающие. Например, на основе ибупрофена. Они помогают снять боль, отёчность и лихорадку, связанную с волчанкой. Иногда могут потребоваться более сильные обезболивающие, рецепт на которые выписывает врач.
- Средства против малярии. Такие лекарства влияют на иммунную систему и уменьшают риск обострения волчанки. У них есть побочные эффекты (вплоть до повреждения сетчатки глаз), поэтому принимать противомалярийные препараты можно только по назначению медика.
- Кортикостероиды. Помогают снять воспаление. Нередко используются для борьбы с заболеваниями, поражающими почки и мозг. Также имеют серьёзную побочку.
- Иммунодепрессанты. Эти лекарства подавляют чрезмерную активность иммунной системы.
Что это такое
Системная красная волчанка (СКВ) — это аутоиммунное заболевание, в процессе которого организм начинает бороться сам с собой, а не с вирусами, инфекциями и воспалениями, как должно быть. Эта болезнь затрагивает весь организм, так как разрушает структуру ДНК. Больше всего от проявлений системной красной волчанки страдают соединительная ткань, почки и сердечно-сосудистая система. Согласно статистике ВОЗ, СКВ болеет 3,5 миллиона человек в мире. Кстати, системная красная волчанка была диагностирована у американской певицы Леди Гаги и актрисы Селены Гомес. Последней, к слову, потребовалась пересадка почки и последующая гормональная терапия для борьбы с болезнью.
Чем опасна
Системная красная волчанка — одно из самых опасных аутоиммунных заболеваний. Так как болезнь поражает практически все части тела — от кожи до сердца, то и урон распределяется между всеми органами. Больше всего достается суставам и хрящам — иногда даже появляется их видимая деформация, — а также почкам. Воспаление почек встречается у 55 % пациентов с СКВ, иногда развивается и почечная недостаточность. Впрочем, благодаря своевременной современной терапии воспаление почек можно вывести в ремиссию.
Нарушения работы сердечно-сосудистой системы становятся причиной летального исхода в 10 % случаях: каждая десятая смерть от СКВ связана с сосудами и сердцем. Риск ишемического инсульта возрастает в два раза, а восстановление организма усугубляется другими симптомами СКВ.
Еще одна опасность для женщин, страдающих от СКВ, — проблемы с рождением детей. Согласно статистике, риск рождения ребенка с синдромом Дауна у женщин с волчанкой повышается в два раза. СКВ также повышает риск потери плода во время беременности.
Кто в группе риска
Как мы уже сказали, системной красной волчанкой страдает порядка 3,5 миллионов человек по всему миру. Назвать точную причину развития болезни достаточно сложно. Впрочем, известно, что у женщин детородного возраста, от 15 до 40 лет, СКВ развивается в 6-10 раз чаще, чем у мужчин, а наиболее выраженные симптомы и тяжелая форма заболеваний бывают у представителей негроидной расы. Пол и этническая принадлежность, очевидно, играют некоторую роль.
Доктора отмечают, что существенную роль в появлении СКВ играет наследственная предрасположенность, в том числе родственники, пораженные данным синдромом.
Симптомы
Волчанку часто называют болезнью со множеством лиц, и это не случайно: ее проявлений настолько много, что усложняет постановку правильного диагноза. Впрочем, даже из всего этого многообразия можно выделить наиболее распространенные симптомы: повышенная температура, выпадение волос, красные шелушащиеся пятна на теле, утомляемость, увеличение лимфоузлов, покраснение кожи на лице в форме бабочки или в зоне декольте, которое обычно появляется после пребывания на солнце, боль в суставах и артрит.
Человек, пораженный волчанкой, но об этом не подозревающий, обычно приходит к ревматологу или дерматологу на первичный прием, при этом у больного зачастую наблюдается незначительное повышение температуры (до 38 градусов), боль в пальцах, алопеция и поражение кожи и слизистых язвами. Нервная система тоже часто поражена — люди с диагнозом СКВ страдают от депрессии или даже психоза, мигреней, постоянного упадка сил и потери работоспособности.
Диагностика и лечение
Для постановки диагноза придется сдать достаточно внушительный комплекс клинических исследования: общий анализ крови и мочи и иммунологические исследования на аутоантитела. Поставить диагноз СКВ можно только после консультации с врачом, делать это по набору признаков ни в коем случае нельзя.
Скажем сразу: пока что в мире не существует доказанной терапии, которая гарантирует полное излечение от волчанки. Задача врачей состоит в борьбе с симптомами и проявлениями СКВ, в облегчении нагрузки на организм в целом и на пораженные болезнью органы. Основа лечения — гормональная терапия глюкокортикоидами: в периоды обострений врачи увеличивают дозу, в периоды ремиссии снижают до необходимого количества. Стоит отметить, что гормонотерапия может привести к нарушениям работы эндокринной системы. При поражении почек иногда требуется трансплантация, как это случилось в случае с Селеной Гомес.
Главная проблема при терапии СКВ — высокая стоимость: лекарства, постоянное наблюдение и анализы стоят достаточно дорого и зачастую не покрываются ОМС, особенно в регионах, где число жителей с СКВ существенно меньше, чем в крупных региональных центрах Москве или Санкт-Петербурге, а значит, меньше и финансирование.
Текст: Дарья Солодовникова
Фото: Shutterstock

Причины
В настоящее время точная этиология патологии не установлена. В процессе диагностики СКВ у большинства пациентов в биоматериале были обнаружены антитела к вирусу Эпштейн-Барра. Врачами был сделан вывод, что системная красная волчанка имеет вирусную природу.
Кроме того, медиками были установлены еще некоторые закономерности:
- Заболеванию наиболее подвержены лица, которые в силу разных причин вынуждены длительное время пребывать в регионах, имеющих неблагоприятные температурные условия.
- В зоне риска находятся люди, чьи близкие родственники страдают от недуга. Таким образом, генетическая предрасположенность также является провоцирующим фактором.
- Согласно результатам многочисленных исследований, СКВ - это своеобразная реакция организма на активную жизнедеятельность раздражителей. Последними могут являться любые патогенные микроорганизмы. Однако сбой в работе иммунной системы происходит не после однократного ее раздражения, а на фоне регулярного негативного воздействия.
- Существует версия, что развитие системной красной волчанки происходит при интоксикации организма определенными химическими соединениями.
Некоторые врачи полагают, что СКВ имеет гормональную природу. Однако данная теория не подтверждена соответствующими исследованиями. Тем не менее любые гормональные нарушения ухудшают течение заболевания. Факторами риска также являются табакокурение и употребление спиртосодержащих напитков.
Независимо от причин СКВ (системной красной волчанки) диагностика и лечение заболевания проводятся согласно стандартному алгоритму.
Клинические проявления
Для патологии характерен широкий спектр признаков. СКВ имеет хронический характер, то есть эпизоды обострения регулярно сменяются периодами ремиссии. Заболевание поражает большинство органов и систем, провоцируя возникновение характерных клинических проявлений.
Основные симптомы недуга:
- Постоянное чувство усталости.
- Уменьшение массы тела.
- Быстрое наступление утомления.
- Повышенная температура тела.
- Снижение степени работоспособности.
- Артрит. Чаще всего поражаются колени, запястья и суставы пальцев рук.
- Остеопороз.
- Болезненные ощущения и слабость в мышечной ткани.
- Эритема на открытых участках кожи. Как правило, поражается лицо, плечи и шея.
- Алопеция на ограниченном участке (в большинстве случаев выпадение волос происходит в височных зонах).
- Фотосенсибилизация.
- Поражение слизистых оболочек.
- Плеврит.
- Волчаночный пневмонит, для которого характерна одышка и кашель, сопровождающийся отхождением мокроты с примесью крови.
- Легочная гипертензия.
- Перикардит.
- Тромбоэмболия легочной артерии.
- Миокардит.
- Поражение почек.
- Головная боль.
- Галлюцинации.
- Психоэмоциональная нестабильность.
- Нейропатия.
- Болезненные ощущения в эпигастральной зоне.
- Тошнота.
- Анемия.
Это не весь список клинических проявлений. Заболевание может поражать любые внутренние органы, вызывая характерную для их поражения симптоматику. Так как недуг не имеет специфических признаков, в обязательном порядке проводится дифференциальная диагностика СКВ. Только на основании результатов комплексного обследования врач может подтвердить развитие болезни и составить схему лечения.
Критерии диагностики
Врачами был разработан список основных клинически значимых проявлений патологии. Заболевание подтверждается, если у пациента обнаруживаются хотя бы 4 состояния из 11.
Критерии диагностики СКВ:
- Артрит. Имеет периферический характер без образования эрозий. Проявляется болезненными ощущениями и припухлостью. В области сустава визуализируется незначительное количество жидкости.
- Дискоидная сыпь. Имеет овальную или кольцевидную форму. Цвет сыпи - красный. Контуры бляшек неровные. На поверхности пятен можно обнаружить чешуйки, которые отделяются с трудом.
- Поражение слизистых. Проявляется в виде безболезненных изъявлений в ротовой полости или носоглотке.
- Высокая чувствительность к ультрафиолету.
- Наличие специфической сыпи на щеках и крыльях носа. Внешне она напоминает очертания бабочки.
- Поражение почек. Характеризуется выведением из организма вместе с мочой белка.
- Поражение серозных оболочек. Проявляется болью в области груди, интенсивность дискомфортных ощущений усиливается на вдохе.
- Нарушение работы ЦНС, характеризующееся мышечными судорогами и психозом.
- Изменения со стороны крови. Выявляются во время диагностики СКВ по анализам.
- Изменения в работе иммунной системы.
- Увеличение показателя специфических антител в биологическом материале.
Определение индекса активности болезни
В диагностике СКВ используется система SLEDAI. Она подразумевает оценку течения патологии по 24 параметрам. Каждый из них выражается в пунктах (баллах).
Критерии оценки по системе SLEDAI:
- Наличие судорожных припадков, не сопровождающихся нарушениями сознания, - 8 пунктов.
- Психоз - 8.
- Изменения в головном мозге органического характера (нарушение ориентации в пространстве, ухудшение памяти, бессонница, бессвязная речь) - 8.
- Воспаление зрительного нерва - 8.
- Первичное поражение черепно-мозговых нервных клеток - 8.
- Головная боль, не отступающая даже после приема наркотических анальгетиков, - 8.
- Нарушенное кровообращение в головном мозге - 8.
- Васкулит - 8.
- Артрит - 4.
- Миозит - 4.
- Цилиндры в урине - 4.
- Более 5 эритроцитов в моче - 4.
- Белок в урине - 4.
- Более 5 лейкоцитов в моче - 4.
- Воспаления кожного покрова - 2.
- Алопеция - 2.
- Язвенные поражения слизистых оболочек - 2.
- Плеврит - 2.
- Перикардит - 2.
- Снижение комплимента С3 или С4 - 2.
- Положительный антиДНК - 2.
- Повышенная температура тела - 1.
- Уменьшение уровня тромбоцитов в крови - 1.
- Снижение лейкоцитов - 1.
Максимальный результат - 105 пунктов. Он свидетельствует о крайне высокой степени активности заболевания, когда поражаются все основные системы. Такой же вывод врачи делают при результате 20 и более пунктов. При итоге менее 20 баллов принято говорить о легкой или умеренной степени активности.
Лабораторная диагностика СКВ
С целью подтверждения или исключения развития болезни врачи назначают множество тестов. Диагностика СКВ по анализам крови возможна, но в любом случае необходимо провести ряд инструментальных исследований.
- ANA-тест. Подразумевает выявление антинуклеарного фактора. Если его титр превышает 1:160, принято говорить о развитии в организме патологии аутоиммунного характера.
- АнтиДНК. Антитела обнаруживаются у половины пациентов.
- Анти-Sm. Тест, в процессе проведения которого выявляются антитела к особому антигену Смита.
- Анти-SSA (SSB). Это антитела к белкам. Для СКВ неспецифичны, могут обнаруживаться и при иных системных патологиях.
- Анализ на антикардиолипин.
- Исследование крови на антигистоны.
- Наличие маркеров воспалительного процесса (повышены СОЭ и С-реактивный белок).
- Снижение уровня комплимента. Это группа белков, принимающих непосредственное участие в формировании иммунного ответа.
- Общий анализ крови не является значимым в лабораторной диагностике СКВ. Может незначительно уменьшиться уровень лимфоцитов, эритроцитов, тромбоцитов и лейкоцитов.
- Исследование мочи. При СКВ наблюдаются: протеинурия, пиурия, цилиндрурия и гематурия.
- Биохимический анализ крови. Тревожными результатами являются: повышение креатинина, АСАТ, АЛАТ и креатинкиназы.
Даже если при диагностике СКВ анализы неутешительны, в любом случае назначаются инструментальные методы. На основании результатов комплексного обследования болезнь подтверждается или исключается.
Инструментальные методы
Для диагностики СКВ врач назначает:
- Ренгенограмму суставов. Позволяет обнаружить незначительные изменения в костных структурах.
- Рентген и КТ органов грудной клетки.
- Ангиографию и ядерно-магнитный резонанс. Исследование позволяет выявить поражения нервной системы.
- Эхокардиографию. Проводится с целью оценки функционирования сердечной мышцы.
При необходимости могут быть назначены специфические исследования. Во время диагностики СКВ врачи нередко прибегают к спинномозговой пункции, биопсии кожи и почек.
Дифференциальная диагностика
Основывается на детальном обследовании и тщательном сборе анамнеза. Также важное значение в диф. диагностике СКВ имеет установление патогенеза имеющихся у пациента клинических проявлений. Это обусловлено тем, что во многих случаях симптоматика связана с течением иного заболевания, что существенно влияет на выбор схемы лечения.
Системную красную волчанку необходимо дифференцировать от:
- Анемии.
- Гипотиреоза.
- Вирусных инфекции.
- Интоксикации организма на фоне приема лекарственных средств.
- Розовых угрей.
- Дерматита.
- Фоточувствительной экземы.
- Стойких моноартритов.
- Асептического некроза.
- Сердечной недостаточности.
- Сахарного диабета.
- Артериальной гипертензии.
- Инфекционных заболеваний мочеполовой системы.
- Тромбоза почечных сосудов.
- Опухоли мозга.
- Инфекционных патологий ЦНС.
- Менингита.
- Рассеянного склероза.
- Милиарного туберкулеза.
Таким образом, для постановки точного диагноза необходима максимально корректная оценка симптомов, отражающих степень активности основного заболевания.

Лечение
Несмотря на значительные успехи в поиске эффективного метода терапии, избавиться от заболевания невозможно. Целью всех мероприятий является купирование острой стадии, избавление от неприятных симптомов и предотвращение развития осложнений.
Диагностикой и лечением СКВ занимается врач-ревматолог. При необходимости он оформляет направление на консультацию к другим специалистам узкого профиля.
Стандартная схема лечения системной красной волчанки включает следующие пункты:
При тяжелом течении СКВ врач принимает решение относительно целесообразности проведения экстракорпоральных методов лечения (плазмафереза и гемосорбции).
Всем без исключения больным необходимо избегать попадания в стрессовые ситуации и находиться длительное время под прямыми солнечными лучами.
Прогноз
Он напрямую зависит от своевременности обращения к врачу и тяжести заболевания. Системная красная волчанка в острой форме развивается молниеносно, большинство внутренних органов поражается практически моментально. К счастью, подобная ситуация встречается крайне редко, она всегда приводит к осложнениям и часто становится причиной летального исхода.
Хронический вариант считается наиболее благоприятным. Это обусловлено тем, что заболевание прогрессирует медленно, внутренние органы поражаются постепенно. Однако СКВ и в хронической форме может привести к необратимым последствиям. В большинстве случаев это связано с игнорированием проблемы и несоблюдением рекомендаций лечащего врача.
К опасным для жизни осложнениям относятся: почечная недостаточность, инфаркт миокарда, кардиосклероз, перикардит, сердечная и дыхательная виды недостаточности, тромбоэмболия и отек легких, гангрена кишечника, инсульт, внутренние кровотечения.

В заключение
Системная красная волчанка - это заболевание аутоиммунного характера. Патогенез недуга до сих пор не установлен, однако известно, что механизм развития патологии заключается в ошибочной атаке защитной системы организма собственных клеток.
СКВ не имеет специфических признаков, клинических проявлений заболевания настолько много, что необходимо проведение тщательного комплексного обследования. Диагностика патологии подразумевает осуществление лабораторных и инструментальных методик, а также дифференцирование недуга от иных возможных патологий.

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика красной волчанки
Диагноз системной красной волчанки выставляется на основании особых разработанных диагностических критериев, предложенных Американской ассоциацией ревматологов или отечественной ученой Насоновой. Далее, после выставления диагноза на основании диагностических критериев, производят дополнительные обследования – лабораторные и инструментальные, которые подтверждают правильность диагноза и позволяют оценить степень активности патологического процесса и выявить пораженные органы.
В настоящее время наиболее часто используют диагностические критерии Американской ассоциации ревматологов, а не Насоновой. Но мы приведем обе схемы диагностических критериев, поскольку в ряде случаев отечественные врачи для диагностики волчанки используют именно критерии Насоновой.

Диагностические критерии Американской ассоциации ревматологов следующие:
- Высыпания в области скул на лице (имеются плоские или слегка приподнимающиеся над поверхностью кожи красные элементы сыпи, распространяющиеся на носогубные складки);
- Дискоидные высыпания (приподнятые над поверхностью кожи бляшки с "черными точками" в порах, шелушением и атрофическими рубцами);
- Фотосенсибилизация (появление высыпаний на коже после пребывания на солнце);
- Язвы на слизистой оболочке ротовой полости (безболезненные язвенный дефекты, локализованные на слизистой рта или носоглотки);
- Артрит (поражение двух или более мелких суставов, характеризующееся болью, припухлостью и отеком);
- Полисерозит (плеврит, перикардит или неинфекционный перитонит в настоящем или прошлом);
- Поражение почек (постоянное присутствие в моче белка в количестве более 0,5 г в сутки, а также постоянное наличие в моче эритроцитов и цилиндров (эритроцитарных, гемоглобиновых, зернистых, смешанных));
- Неврологические расстройства: судороги или психоз (бред, галлюцинации), не обусловленные приемом лекарственных средств, уремией, кетоацидозом или дисбалансом электролитов;
- Гематологические нарушения (гемолитическая анемия, лейкопения с количеством лейкоцитов в крови менее 1*10 9 , лимфопения с количеством лимфоцитов в крови менее 1,5*10 9 , тромбоцитопения с количеством тромбоцитов менее 100*10 9 );
- Иммунологические нарушения (антитела к двуспиральной ДНК в повышенном титре, наличие антител к Sm-антигену, положительный LE-тест, ложноположительная реакция Вассермана на сифилис в течение полугода, наличие антиволчаночного коагулянта);
- Повышение титра АНА (антинуклеарных антител) в крови.
Критерии красной волчанки Насоновой включают в себя большие и малые диагностические критерии, которые приведены в таблице ниже:
| Большие диагностические критерии | Малые диагностические критерии |
| "Бабочка на лице" | Температура тела выше 37,5 o С, держащаяся дольше 7 дней |
| Артрит | Беспричинное похудение на 5 и более кг за короткий срок и нарушение питания тканей |
| Люпус-пневмонит | Капилляриты на пальцах |
| LE-клетки в крови (менее 5 на 1000 лейкоцитов – единичные, 5 – 10 на 1000 лейкоцитов – умеренное количество, и больше 10 на 1000 лейкоцитов – большое количество) | Высыпания на кожном покрове по типу крапивницы или сыпи |
| АНФ в высоких титрах | Полисерозиты (плеврит и кардит) |
| Синдром Верльгофа | Лимфаденопатия (увеличение лимфатических протоков и узлов) |
| Кумбс-положительная гемолитическая анемия | Гепатоспленомегалия (увеличение размеров печени и селезенки) |
| Люпус-нефрит | Миокардит |
| Гематоксилиновые тельца в кусочках тканей различных органов, взятых в ходе биопсии | Поражение ЦНС |
| Характерная патоморфологическая картина в удаленной селезенке ("луковичный склероз"), в образцах кожи (васкулит, иммунофлуоресцентное свечение иммуноглобулинов на базальной мембране) и почек (фибриноид капилляров клубочков, гиалиновые тромбы, "проволочные петли") | Полиневриты |
| Полимиозит и полимиалгии (воспаление и боли в мышцах) | |
| Полиартралгии (боли в суставах) | |
| Синдром Рейно | |
| Ускорение СОЭ более 200 мм/час | |
| Уменьшение количества лейкоцитов в крови менее 4*10 9 /л | |
| Анемия (уровень гемоглобина ниже 100 мг/мл) | |
| Уменьшение количества тромбоцитов ниже 100*10 9 /л | |
| Увеличение количества глобулиновых белков более 22% | |
| АНФ в низких титрах | |
| Свободные LE-тельца | |
| Положительная реакция Вассермана при подтвержденном отсутствии сифилиса |
Диагноз красной волчанки считается точным и подтвержденным при сочетании каких-либо трех больших диагностических критериев, причем один из них обязательно должен быть или "бабочка", или LE-клетки в большом количестве, а два других – любые из вышеуказанных. Если у человека имеются только малые диагностические признаки или они сочетаются с артритом, то диагноз красной волчанки считается только вероятным. В этом случае для его подтверждения необходимы данные лабораторных анализов и дополнительных инструментальных обследований.
Вышеприведенные критерии Насоновой и Американской ассоциации ревматологов являются основными в диагностике красной волчанки. Это означает, что диагноз красной волчанки выставляется только на их основании. А любые лабораторные анализы и инструментальные методы обследования являются только дополнительными, позволяющими оценить степень активности процесса, количество пораженных органов и общее состояние организма человека. На основании только лабораторных анализов и инструментальных методов обследования диагноз красной волчанки не выставляется.
В настоящее время в качестве инструментальных методов диагностики при красной волчанке могут использоваться ЭКГ, ЭхоКГ, МРТ, рентген органов грудной клетки, УЗИ и т.д. Все эти методы позволяют оценить степень и характер повреждений в различных органах.
Среди лабораторных анализов для оценки степени интенсивности процесса при красной волчанке используются следующие:
- Антинуклеарные факторы (АНФ) – при красной волчанке обнаруживаются в крови в высоких титрах не выше 1 : 1000;
- Антитела к двуспиральной ДНК (анти-dsДНК-АТ) – при красной волчанке обнаруживаются в крови у 90 – 98% больных, а в норме отсутствуют;
- Антитела к гистоновым белкам – при красной волчанке обнаруживаются в крови, в норме отсутствуют;
- Антитела к Sm-антигену – при красной волчанке обнаруживаются в крови, а в норме отсутствуют;
- Антитела к Ro/SS-A – при красной волчанке обнаруживаются в крови, если имеется лимфопения, тромбоцитопения, фоточувствительность, фиброзлегких или синдром Шегрена;
- Антитела к La/SS-B – при красной волчанке обнаруживаются в крови при тех же условиях, что и антитела к Ro/SS-A;
- Уровень комплемента – при красной волчанке уровень белков комплемента в крови снижен;
- Наличие LE-клеток – при красной волчанке обнаруживаются в крови у 80 – 90% больных, а в норме отсутствуют;
- Антитела к фосфолипидам (волчаночный антикоагулянт, антитела к кардиолипину, положительная реакция Вассермана при подтвержденном отсутствии сифилиса);
- Антитела к факторам свертывания VIII, IX и XII (в норме отсутствуют);
- Повышение СОЭ более 20 мм/час;
- Анемия;
- Лейкопения (снижение уровня лейкоцитов в крови менее 4*10 9 /л);
- Тромбоцитопения (снижение уровня тромбоцитов в крови менее 100*10 9 /л);
- Лимфопения (снижение уровня лимфоцитов в крови менее 1,5*10 9 /л);
- Повышенные концентрации в крови серомукоида, сиаловых кислот, фибрина, гаптоглобина, С-реактивного белка циркулирующих иммунных комплексов и иммуноглобулинов.
Диагностика красной волчанки, анализы. Как отличить красную волчанку от псориаза, экземы, склеродермии, лишая и крапивницы (рекомендации врача-дерматолога) – видео
Лечение системной красной волчанки
Основными препаратами в терапии красной волчанки являются глюкокортикостероидные гормоны (Преднизолон, Дексаметазон и др.), которые применяются постоянно, но в зависимости от активности патологического процесса и тяжести общего состояния человека изменяют их дозировку. Основным глюкокортикоидом в лечении волчанки является Преднизолон. Именно этот препарат является средством выбора, и именно для него рассчитаны точные дозировки для различных клинических вариантов и активности патологического процесса заболевания. Дозировки для всех остальных глюкокортикоидов вычисляются на основании дозировок Преднизолона. Ниже в списке приведены дозировки других глюкокортикоидов, эквивалентные 5 мг Преднизолона:
- Бетаметазон – 0,60 мг;
- Гидрокортизон – 20 мг;
- Дексаметазон – 0,75 мг;
- Дефлазакорт – 6 мг;
- Кортизон – 25 мг;
- Метилпреднизолон – 4 мг;
- Параметазон – 2 мг;
- Преднизон – 5 мг;
- Триамцинолон – 4 мг;
- Флурпреднизолон – 1,5 мг.
Так, при первой степени активности патологического процесса Преднизолон применяют в лечебных дозировках 0,3 – 0,5 мг на 1 кг массы тела в сутки, при второй степени активности – по 0,7 – 1,0 мг на 1 кг веса в сутки, а при третьей степени – по 1 – 1,5 мг на 1 кг массы тела в сутки. В указанных дозах Преднизолон применяют в течение 4 – 8 недель, а далее снижают дозировку препарата, но полностью его прием никогда не отменяют. Дозировку сначала снижают по 5 мг в неделю, затем по 2,5 мг в неделю, еще через некоторое время по 2,5 мг в 2 – 4 недели. В общей сложности дозировку снижают таким образом, чтобы через 6 – 9 месяцев после начала приема Преднизолона его доза стала поддерживающей, равной 12,5 – 15 мг в сутки.
При волчаночном кризе, захватывающем несколько органов, глюкокортикоиды вводят внутривенно в течение 3 – 5 дней, после чего переходят на прием препаратов в таблетках.
Поскольку глюкокортикоиды являются основными средствами терапии волчанки, то их назначают и применяют в обязательном порядке, а все остальные лекарственные препараты используют дополнительно, подбирая их в зависимости от выраженности клинической симптоматики и от пораженного органа.

Так, при высокой степени активности красной волчанки, при волчаночных кризах, при тяжелом люпус-нефрите, при выраженном поражении ЦНС, при частых рецидивах и нестойкости ремиссии, помимо глюкокортикоидов, применяют цитостатические иммунодепрессанты (Циклофосфамид, Азатиоприн, Циклоспорин, Метотрексат и др.).
При тяжелом и распространенном поражении кожного покрова применяют Азатиоприн в дозировке 2 мг на 1 кг массы тела в сутки в течение 2 месяцев, после чего дозу снижают до поддерживающей: 0,5 – 1 мг на 1 кг веса в сутки. Азатиоприн в поддерживающей дозировке принимают в течение нескольких лет.
При тяжелом люпус-нефрите и панцитопении (уменьшении общего количества тромбоцитов, эритроцитов и лейкоцитов в крови) применяют Циклоспорин в дозировке 3 – 5 мг на 1 кг массы тела.
При пролиферативном и мембранозном волчаночном нефрите, при тяжелом поражении ЦНС применяют Циклофосфамид, который вводят внутривенно в дозировке по 0,5 – 1 г на м 2 поверхности тела по одному разу в месяц в течение полугода. Затем в течение двух лет препарат продолжают вводить в той же дозировке, но по одному разу в три месяца. Циклофосфамид обеспечивает выживаемость больных, страдающих люпус-нефритом, и помогает контролировать клинические симптомы, на которые не действуют глюкокортикоиды (поражение ЦНС, легочные кровотечения, легочной фиброз, системный васкулит).
Если красная волчанка не поддается терапии глюкокортикоидами, то вместо них применяют Метотрексат, Азатиоприн или Циклоспорин.
При низкой активности патологического процесса с поражением кожи и суставов в терапии красной волчанки применяют аминохинолиновые препараты (Хлорохин, Гидроксихлорохин, Плаквенил, Делагил). В первые 3 – 4 месяца препараты применяют по 400 мг в сутки, а затем по 200 мг в сутки.

При волчаночном нефрите и наличии антифосфолипидных тел в крови (антитела к кардиолипину, волчаночный антикоагулянт) применяют препараты группы антикоагулянтов и антиагрегантов (Аспирин, Курантил и др.). В основном используют ацетилсалициловую кислоту в маленьких дозах – 75 мг в сутки в течение длительного времени.
Лекарства группы нестероидных противовоспалительных средств (НПВС), такие, как Ибупрофен, Нимесулид, Диклофенак и др., применяются в качестве препаратов для облегчения боли и купирования воспаления при артритах, бурситах, миалгиях, миозитах, умеренной выраженности серозита и лихорадке.
Помимо лекарственных препаратов, для лечения красной волчанки применяют методы плазмафереза, гемосорбции и криоплазмосорбции, которые позволяют удалить из крови антитела и продукты воспаления, что существенно улучшает состояние больных, снижает степень активности патологического процесса и уменьшает скорость прогрессии патологии. Однако данные методы являются только вспомогательными, и потому могут применяться исключительно в сочетании с приемом лекарственных средств, а не вместо них.
Для лечения кожных проявлений волчанки необходимо наружно использовать солнцезащитные крема с UVA и UVB-фильтрами и мази с топическими стероидами (Фторцинолон, Бетаметазон, Преднизолон, Мометазон, Клобетазол и др.).
В настоящее время, помимо указанных способов, в лечении волчанки применяют препараты группы блокаторов фактора некроза опухоли (Инфликсимаб, Адалимумаб, Этанерцепт). Однако данные препараты применяют исключительно в качестве пробного, экспериментального лечения, поскольку на сегодняшний день они не рекомендованы Минздравом. Но полученные результаты позволяют считать блокаторы фактора некроза опухоли перспективными препаратами, так как эффективность их применения выше, чем глюкокортикоидов и иммунодепрессантов.
Помимо описанных препаратов, применяемых непосредственно для лечения красной волчанки, при данном заболевании показан прием витаминов, соединений калия, мочегонных и гипотензивных препаратов, транквилизаторов, противоязвенных и других средств, уменьшающих выраженность клинической симптоматики со стороны различных органов, а также восстанавливающих нормальный обмен веществ. При красной волчанке можно и нужно применять дополнительно любые препараты, которые улучшают общее самочувствие человека.
При красной волчанке рекомендуется избегать курортного и физиотерапевтического лечения, поскольку они могут провоцировать обострение заболевания.
Лечение системной красной волчанки. Обострение и ремиссия болезни. Препараты при красной волчанке (рекомендации врача) – видео
Прогноз при системной красной волчанке
Прогноз при системной форме красной волчанке с подострым и хроническим течением – благоприятный. В течение 10 лет после постановки диагноза выживают 80% пациентов, а в течение 20 лет – 60%. Прогноз при системной форме волчанки с острым течением – неблагоприятный, поскольку выживаемость в течение 5 лет составляет 60%.
Прогноз при кожных формах волчанки – благоприятный, поскольку в течение 20 лет выживают примерно 80% пациентов.
Однако следует помнить, что смертность среди людей, страдающих красной волчанкой, в среднем в три раза выше, чем в популяции. Причем в первые годы после выявления заболевания смерть, как правило, наступает вследствие тяжелого поражения внутренних органов или инфекций, а при длительном течении – от атеросклероза и закупорки сосудов.
В целом при своевременном распознавании волчанки и адекватной терапии прогноз для жизни – благоприятный.
Красная волчанка – продолжительность жизни
В среднем люди живут после постановки диагноза "красная волчанка" по 10 – 15 лет, однако имеются случаи выживаемости и по 25 – 30 лет.
Красная волчанка: пути заражения, опасность болезни, прогноз, последствия, продолжительность жизни, профилактика (мнение врача) – видео
Читайте также:


