При кератите можно ли работать за компьютером
Постгерпетическая трофическая кератопатия
В комментариях к статье Бельмо роговицы Игорь дал ссылку на форум:
- с подробнейшим рассмотрением похожего случая от krutko_kay.
Кое-что оттуда выношу, т.к. ситуация очень похожая: мне тоже помогают гормональные капли (дексаметазон), а без них состояние глаза постепенно ухудшается. Начинаю капать декс - глаз проясняется.
Выношу замечания офтальмологов, офтальмохирургов - большое вам спасибо, что отвечаете на вопросы!
На описание krutko_kay отвечают, что состояние не очень похоже на обострение герпетического кератита, потому что так быстро инфильтраты в этом случае не исчезают, да еще и на фоне гормонов. Гормоны очень хороши в плане снятия воспалительных явлений, но имеют большой недостаток - подавляют, как минимум, местный иммунитет и регенерацию, поэтому при наличие эрозий, язв роговицы применять не рекомендуется или только в редких случаях под прикрытием мощных антибиотиков и противовирусных средств. Кроме того на фоне длительного применения гормонов может повыситься внутриглазное давление.
По-видимому, у Вас уже имеется вторичный дистрофический процесс.
К сожалению без осмотра трудно что-то сказать определенное, но складывается впечатление, что слишком много всего и нет логики в назначениях и, если так будет продолжаться дальше, то будет только хуже.
Кто назначает антибиотик (вигамокс) один раз в день и для чего? Что бы развилась устойчивость возбудителей к сильному антибиотику? Вам нужно практически все отменить. Пока оставить слезозамещающий препарат, например, растворы: оксиал, хилозар-комод, систейн, и др. или гели: корнерегель, видисик, офтагель и т.п. К этому добавить назначения врача после осмотра.
С уважением, Басинский Сергей Николаевич.
Согласна с мнением Сергея Николаевича. Похоже у Вас развилась постгерпетическая трофическая кератопатия.
После перенесенного герпетического кератита у многих больных в течение 2–4 мес выявляются явления эпителиопатии – микроэрозии роговицы вследствие непрочности эпителиального покрова. В более тяжелых случаях возникают буллезные явления, пузырьки могут появляться повторно, исчезать, но даже вскрывшиеся с образованием обширных дефектов эпителия роговицы они не вызывают сильных болей. Возникает отек стромы, формируются очаги помутнения в строме. Заболевание имеет тенденцию к длительному рецидивирующему течению и может сопровождаться значительным снижением зрения. Нередко формируется сухой кератоконъюнктивит.
В основе постгерпетической кератопатии лежит нарушение иннервации роговицы с одной стороны и понижение слезопродукции (которое может усугубиться длительным применением различных глазных капель, содержащих консерванты) – с другой. Кроме того, доказана возможность репликации ВПГ (вируса простого герпеса) в персистирующих дефектах эпителия. Кроме того, не исключена возможность наслоения вторичной бактериальной инфекции.
Лечение нейротрофической кератопатии заключается в применении увлажняющих капель (слезозаменителей), не содержащих консервантов, отмене всех капель, обладающих токсическим воздействием на роговицу. При отсутствии эффекта – лечебные (бандажные) контактные линзы, eyelid patching (заклейка на веки) и др. методы лечения.
Кроме того рекомендуется для исключения наличия ВПГ в дефектах эпителия – проведение РИФ (иммунофлюоресцентный метод или другие методы диагностики ВПГ), а для исключения вторичной бактериальной инфекции – бак.посев с чувствительностью к антибиотикам.
С уважением, Дарина.
По словам krutko_kay, гормон - Тобрадекс (в глаз) - помогает, если даже капать 1 раз вечером в неделю. Диагноз: аденовирусный кератоконьюнктивит обоих глаз, рецедивирующий. Выписали в оба глаза макситрол 2к 3 раза в день и офтальмоферон 2к 3 раза в день.
Гормон обычно помогает во всех случаях, по крайней мере, поначалу. Нужно искать этиологию (причину), не герпес. Поверхностный точечный кератит - не так типично для герпеса.
Слова врача: По описанию имеются помутнения, они и останутся, ничего страшного.
Вопрос: Не беспокоит только в отпуске к сожалению, а так мешает работе за компьютером - из-за снижения зрения вблизи, буквы двоятся немного . Начал закапывание макситрола - буквы почти не двоятся, плохо только, что как только кину их, начнется заново.
Слова врача: Возможно, есть потребность в увлажнении(увлажняющие капли) за компьютером, и, возможно, в очках. Капли увлажняющие, если есть работа с напряжением внимания (компьютер), пожалуй, не помешали бы (Систейн, Теар Нейчэрэл, других всяких полно в аптеках и салонах, где конт. линзы продают). Привентивно через каждый часик работы за компьютером, если долго работаете. Запрокинули голову (одну руку под шею, чтобы не сломалась), закапали, посидели, ворон в окно посчитали, вокруг стула обошли, - вот Вам и полноценный перерыв, - лучшая защита от компьютера.
Вопрос: На данный момент капаю макситрол + офтальмоферон уже более недели, симптомы все пропали - главное чтобы не появились после прекращения. Почему-то все упорно ставят именно вирусный кератит, может ли быть еще что то очень похожее на него, ведь вирус по идее не лечится гормонами, а противовирусные препараты не помогают.
Слова врача: Есть упорное впечатление, что у Вас проблема со слезой. И такой же, если не лучший, эффект даст постоянное закапывание увлажняющих капель.
Возможно, это уже компьютерный зрительный синдром, конечно ранее и был кератит, но сейчас очень на него не похоже.
Про офтальмоферон: Применение офтальмоферона имеет свои основания. В указанном списке веществ, входящих в него есть - ДИМЕДРОЛ, ПОЛИВИНИЛПИРРОЛИДОН, ГИПРОМЕЛОЗА, ТРИЛОН Б (близко к стабилизаторам рН), БОРНАЯ к-та (антисептик) и т.д - как раз то, что требуется при лечении вирусных коньюнктивитов, согласно ЕВМ.
Хорошо капать увлажняющие капли без консервантов: Оксиал, Хило-Комод/Хилозар-Комод, Blink. Последние часто бывают в оптиках, используются для контактных линз.
Ярко выраженным симптомом аллергического компонента является зуд.
Перенесённый блефарит может быть причиной эпителиального кератита.
Вопрос - могут ли "незначительные помутнения после перенесенного кератита" пропадать после применения стероидов? Ответ - незначительно.
Можно также почитать в интернете статьи про кератит Тайджесона (Thygeson's Superficial Punctate Keratitis). Симптомы - затуманенное зрение (не всегда но часто), ощущение инородного тела, мелкие точечные поверхностные инфильтраты серого цвета, пропадание симптомов после стероидов. Помогает циклоспорин.
- постоянное использование увлажняющих капель, желательно без консервантов, а на ночь увлажняющая мазь - лечение без побочных действий и может применяться длительно
- все остальные кератопатии, которые похожи по клинической картине на точечный кератит Thygeson's лечатся аналогично - увлажняющими каплями и увлажняющей мазью на ночь.
К увлажняющим гелям можно отнести офтагель. Его можно капать на ночь.
У krutko_kay при применении гормонов инфильтраты полностью пропадают, а потом снова появляются. Постоянный врач склонен в аутоимунному процессу (тк помогают только гормоны (часто он говорит цитостатики) и процесс слишком длительный для вирусного" - 15 месяцев).
Рекомендация врачей по исследованиям: если на фоне "манту" состояние глаз ухудшится, то лечите туберкулёз.
Игорь, у вас 15 месяцев, у меня пока около трёх, и результат пока плачевный.
Что интересно - я тоже много за компьютером, несколько лет подряд - часов по 6 - 8, после болезни меньше, но тоже, наверное, слишком много.
Сейчас весна - много на улице, наконец-то солнце вышло, есть надежда, что природа поможет.:-(Сейчас у меня 30-й день 80-дневной сибирской чистки пихтовой живицей, тоже есть надежда, что поможет.
Хочу уточнить. Это не я применяю дексаметазон. Я просто указал на случай похожий на Ваш. У меня герпетический кератит и с помощью чеснока более 12 лет живу без кератита. А как зовут
krutko_kay я не знаю. При кератите Тайджесона возможно могло бы помочь какое то природное средство, которое могло бы заменить дексаметазон, но без его побочных эффектов. Но как его найти и есть ли оно вообще? Случаи, похожие на Ваш описаны и на форуме " Все о глазах".
А - а, я думала krutko_kay - это вы, понятно, про чеснок помню, вы рассказывали.
У меня сейчас вроде всё в порядке, ухудшений нет, просто остался лёгкий туман, чесноком это не лечится. А чем бы природным и безопасным можно было декс заменить - никак не могу найти!
А форум Всё о глазах - это где, можете ссылочку дать?
Вот главная страница форума forum.vseoglazah.ru/
Вот также " обсуждение" на Форуме " Все о глазах" моей темы - Чеснок против рецидивов вирусного кератита forum.vseoglazah.ru/showthread.php?t=8835.
Спасибо!! Буду изучать!
Можно ли применять офтальмоферон если он хранился при комнптной температуре
А там в аннотации должно быть написано, посмотрите. Если был закрытый - можно, а открытый, если больше месяца стоял, я б не рискнула уже. Глаза дороже.
Добрый день. У меня такая же история как и krutko_kay. Уже 3, 5 года мучаюсь и никто из врачей не может понять причину кератита. Прошла и вигамокс, и флоксал, окоферон , тобрадекс, тетрациклиновая мазь на ночь , все помогает , но на время. Была и у фтизиатра и КТ легких делали и манту, все в порядке, манту в норме. Была у лора, стоматолога все в норме. Сдавала на хламидии, герпесы 1, 2 типа, сифилис, все отрицательно, глюкоза в норме. Помогает только дексаметазон сразу же, после отмены через дня 3 рецидив . Начиналось все с одного лаза ,через год началось тоже самое на втором. Работа постоянная за компьютером. Подскажите к кому еще обратиться .
Да еще забыла сказать была и у ревматологов сдавала анализы на васкулит, красную волчанку, системные заболевания, болезнь Бехчета все отрицательное. Только один показатель был пограничный Антинуклеарные антитела (ANA-Screen) и ДНК двоспиральна (ANA-Screen), антитела IgG сомнительные.
Sami, у меня история похожая, на лекарствах нормально, без них - мутнеет глаз и рецидивы. Сейчас по совету Игоря Василенко решила спасаться от рецидивов настойкой чеснока. Правда, пока свежего чеснока нет, у меня настойка зверобойная, на спиртовой настойке календулы из аптеки. Пока недолго пользуюсь, но глаз хорошо себя чувствует.
Тут почитайте обсуждение в комментариях
www.edka.ru/healthy-lifestyle/Relapse-keratitis
А так - тоже непонятно, ничего не обнаруживается, но не дай бог приболеть хоть немного - всё, потом с глазом выкарабкиваться месяцами.
admin, расскажите пожалуйста подробнее, что за настойка зверобойная, как Вы ее делали и как применяете. Спасибо! Буду тоже наверное пробовать чеснок, но если бы точно знать ,что это вирусный кератит. Врачи говорят ,что на герпетический не похож, так как роговица чувствительна, при герпетическом же наоборот. И по анализам герпес не активный, и у меня никогда не было высыпаний герпеса.
Настойка - просто очень. Купила в аптеке спиртовую настойку календулы 40 мл баночку и сухой зверобой. Смолола зверобой, засыпала его в настойку, и так теперь и пользуюсь, даже не процеживала.
С чесноком всё то же, просто потереть или порезать чеснок - и в спирт или водку. Если спирт чистый - нужно разбавить водой.
И сразу можно пользоваться. По несколько раз в день палец смачиваем настойкой и протираем веки. Я у больного глаза раз по 10 смазываю, у здорового - иногда, раз в день может. Лишь бы рецидивов больше не было.
У меня высыпаний герпеса тоже не было ни разу в жизни, но кератит поставили метагерпесный. Вроде как из-за воды родниковой, которой глаза любила промывать.
А рецидивы у меня из-за любого простудного, даже самого лёгкого. Как говорится, от любого чиха.
Кератит – воспалительный процесс в роговице глаза, который может быть вызван инфекцией и вирусом (стафилококком, стрептококком, герпесом, гриппом, туберкулезом) или различными травмами.
- поверхностным, при котором поражается верхний роговичный слой (вызывается конъюнктивитом, блефаритом, дакриоциститом), после выздоровления проблем со зрением не бывает, рубцы не остаются (так, как кератит этого типа повреждает только эпителий роговицы, который может самостоятельно регенерироваться);
- глубоким, при котором повреждению подвергаются внутренние слои роговицы, из-за чего могут оставаться рубцы (проявляются в виде помутнения), может снизится острота зрения, если не проводить лечебных мер – может развиться бельмо в глазу.
- 1 Вирусным (включая герпетический кератит). Причиной вирусного кератита зачастую является вирус герпеса или аденовирусный кератоконъюнктивит, который появляется как сопровождение простудных заболеваний. Причиной возникновения герпетического кератита является появление эндогенного вируса в нервных тканях человека (в основном, такое явление наблюдается у людей с пониженным иммунитетом). Этот вид кератита лечится тяжело, часто бывают повторные инфицирования.
- 2 Грибковым (возникает после неправильного лечения антибиотиками и при поражении роговицы глаза различного рода грибов). Для этого вида характерные сильные боли в глазах и их покраснения.
- 3 Бактериальным (в основном наблюдается у людей, носящих контактные линзы) – при не соблюдении правил использования линз и нарушения правил гигиены, можно занести в глаз золотистый стафилококк (наибольшее число случаев заражения именно им). Также, может возникнуть из-за травмирования роговицы.
- покраснение роговицы глаза;
- слезоточивость глаз;
- слой роговицы становится отечным;
- в роговице появляются инфильтраты или язвы небольших размеров;
- боязнь света;
- боли в поврежденном (инфицированном) глазу;
- постоянное ощущение постороннего предмета (или возникает ощущение, что глаз засыпали песком);
- дискомфорт в глазу;
- возможно ухудшение зрения;
- происходит сокращение круговой мышцы, из-за чего возникает резкое смыкание века (в виде спазмов);
- головная боль со стороны, где больной глаз (довольно редкое явление).
Полезные продукты при кератите
Большую роль в лечении кератита играет соблюдение безуглеводной диеты. Рекомендуются к употреблению продукты, содержащие полиненасыщенные жирные кислоты (омега-3 и 6), кальций, витамины группы В и С.
К полезным и незаменимым для скорейшего выздоровления продуктам, относят: морские продукты, рыбу, петрушку, морковь, капусту, все листовые овощи, кукурузу, редьку, болгарский перец, огурцы, цитрусовые, яблоки, абрикосы, мед, ржаной хлеб и цельнозерновые крупы, орехи и семечки, мед, курагу, растительные масла, пророщенную пшеницу, рожь, простоквашу.
- Снять воспаление помогает капустный и огуречный сок. На ночь нужно делать примочки, а в течении дня выпивать по 3 стакана того или иного сока (можно на выбор, можно поочередно – в зависимости от вкусовых предпочтений).
- Прилаживать натертые яблоки, огурцы, картофель, репу смешанные вместе с яичным белком.
- Хорошо снимает воспалительные процессы и чайная заварка. Чистые ватные тампоны (диски) нужно смочить в чайной воде или завернуть в чистую салфетку свежую заварку и приложить к больному месту, оставить в течении нескольких часов.
- Мед, смешанный с сульфаниламидами используют в виде мази.
- Язвы на роговице хорошо лечит мазь, приготовленная из сока эвкалипта и меда.
- Для борьбы с микробами хорошо подходят эфирные масла и витамины, изготовленные на основе эвкалипта.
- Следует промывать глаза отварами из семян льна, листьев мальвы и подорожника, грыжника, цветочков бузины и малины, календулы, очанки, васильковых лепестков.
- Чтобы вернуть остроту зрения необходимо пить отвар из шиповника. Принимать по пол стакана отвара утром и перед сном на голодный желудок. Для приготовления потребуется столовая ложка перетертых с семечками плодов и 200 миллилитров кипятка. Все поместить в термос на час, затем профильтровать, поставить на огонь, добавить необходимое количество воды, чтоб в общем итоге получился стакан отвара (то есть изначальное количество жидкости).
- Закапывать глаза каплей растопленного майского меда. Для приготовления каплей, нужно поместить немного меда в стакан и поместить в кастрюлю с горячей водой, при необходимости воду прокипятить. Ни в коем разе нельзя кипятить и варить мед, иначе лекарство превратится в отраву. В каждый глаз закапывать по капле растопленного меда утром и вечером.
Понравившийся народный способ лечения или их комплекс необходимо применять до тех пор, пока пройдет помутнение, язвы, уйдет шероховатость роговицы и все остальные симптомы (лучший эффект конечно же дает комплексное лечение, включающее в себя диету, прием трав и витаминов, налаживание компрессов и примочек, применение глазных капель и мазей).
После того, как пройдет покраснение роговицы, нужно еще продолжать лечение как минимум на протяжении 2-х недель, чтобы не было рецидивов. Это объясняется тем, что краснота может уйти, но до конца микробы, вирус или грибок не исчез.
- пища, насыщенная углеводами;
- продукты с высоким содержанием крахмала;
- белый хлеб;
- рафинированные крупы;
- сладкое (пудинги, конфеты, джемы);
- сильно жирная, соленая пища;
- приправы, соусы, маринады (особенно магазинные);
- крепко заваренные чай и кофе.
На время лечения кератита следует полностью отказаться от употребления яиц и мясных блюд.

Работа бухгалтера или экономиста компании непосредственно связана с существенными зрительными нагрузками, поэтому редко можно встретить представителя этих профессий, которые могут похвастаться отличным зрением. Близорукость, дальнозоркость или астигматизм, синдром сухого глаза, спазм аккомодации, компьютерный зрительный синдром – это наиболее часто встречающиеся диагнозы и это далеко не полный список…
О том, как сделать работу за компьютером комфортной, а зрение – отличным мы сегодня поговорим с доктором медицинских наук, профессором, руководителем московского филиала европейской сети клиник SMILE EYES:) – Татьяной Юрьевной Шиловой.
Чем вызваны проблемы со зрением у офисных работников?

Так как можно помочь своим глазам при длительной работе за компьютером?
Для профилактики заболеваний глаз годятся стандартные приемы. Во-первых, необходимо делать перерывы в работе. Переводить взгляд на предметы вдалеке (смотреть в окно). С сухостью глаз помогают бороться различные увлажняющие препараты, широко представленные в аптеках.
Как же улучшить зрение?
Самым простым способом исправить нарушения рефракции является использование очков или контактных линз. Однако, нужно понимать, что, хотя данные методы коррекции и являются самыми распространенными, но далеко не лучшими.
Контактные линзы, как правило, используются более молодым поколением. Они практически не заметны на глазах для окружающих, однако, наиболее опасны в долговременной перспективе. Находясь на роговице глаза, такая линза травмирует ее нежные стволовые клетки, вызывает повреждение эпителия и недостаточное увлажнение поверхности. Высок риск инфекции, ведь линза - это инородное тело. А еще, как правило, к этому добавляется несоблюдение сроков ношения – по 10-12 часов на поверхности глаза вместо 6 рекомендуемых!
С годами ношения риски многократно возрастают. Характерное тяжелое осложнение после ношения контактных линз – акантамебный кератит, при котором человек может полностью потерять зрение.
У старшего поколения более распространены очки, но и они не идеальны: при работе на разных расстояниях может требоваться несколько пар. Отчасти проблема может быть решена с помощью использования бифокальных или прогрессивных линз, но не все люди хорошо их переносят. Кроме того, достаточная дороговизна и необходимость частой замены таких очков делают данный метод коррекции не самым идеальным.
Какой способ коррекции зрения, на ваш взгляд, более предпочтителен для бухгалтеров и других офисных работников?
Нужно понимать, что одного универсального средства для всех нет – каждый глаз индивидуален.
Для близоруких людей на сегодняшний день есть великолепное решение - лазерная коррекция зрения по новейшей технологии ReLEx SMILE. Она совершенно безболезненна, длится всего 25 секунд и человек возвращается к обычной жизни уже на следующий день.
При дальнозоркости лучшим решением является технология фемтоласика с формированием профиля по индивидуальному алгоритму.
Видео о клинике SMILE EYES
А как быть с людьми старшего поколения?

Татьяна Юрьевна, почему пациенты выбирают вашу клинику?
SMILE EYES:) Augenklinik Moskau – одно из отделений европейской сети специализированных офтальмологических центров. Мы работаем по 100% немецким технологиям с соблюдением всех технологических стандартов, у наших пациентов есть возможность получить консультации и пройти лечение у ведущих офтальмологов Германии прямо в Москве. Мы специализируемся именно на рефракционных методиках – лазерных и других технологиях восстановления зрения у различных возрастных групп. Обращаясь к нам, вы можете быть уверены в индивидуальном подходе, использовании эффективных мировых методов восстановления зрения и максимально возможных результатах лечения. Приходите и получайте отличное зрение!
Контакты московской клиники SMILE EYES:)
Москва, Ленинский проспект, д.123 (м. Тропарево)
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
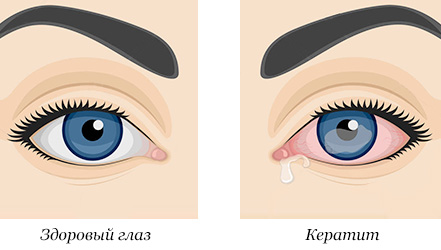
Что такое кератит
Кератит — это воспаление роговой оболочки глаза или роговицы.
Заболевание также известно как
На английском заболевание называется keratitis.
Причины
Роговица представляет собой переднюю, самую выпуклую часть капсулы глаза, состоящую из тонкой бессосудистой мембраны, через которую преломляющийся свет попадает в задние отделы глаза и формируется изображение.
Выделяют следующие причины кератита:
- Травма. Если какой-либо инородный предмет повредит поверхность роговицы, это может привести к неинфекционному кератиту. Кроме того, травма роговой оболочки позволит микроорганизмам вызвать инфекционный кератит.
- Загрязненные контактные линзы. Бактерии, грибки или паразиты могут обитать на поверхности контактной линзы или контейнера для хранения. Ношение контактных линз дольше положенного срока, несоблюдение правил гигиены приводит к инфицированию линз.
- Вирусная инфекция. Самая частая причина инфекционных кератитов. В основном кератит вызывают вирусы герпеса.
- Бактериальная инфекция.
- Грибы. Грибковый кератит сложно диагностировать, и у него чаще других кератитов рецидивирующее течение.
- Загрязненная вода. Микроорганизмы, обитающие в воде, особенно в океанах, реках, озерах и бассейнах, могут попасть в глаза во время купания и привести к кератиту. Однако воспаление, вероятнее всего, возникнет на фоне предшествующего повреждения роговицы, например в результате ношения контактных линз.
- Аллергия.
Кто в группе риска
- Те, кто носит контактные линзы.
- Люди с ослабленной иммунной системой.
- Пациенты с сахарным диабетом.
- Получающие терапию глюкокортикостероидами.
- Получившие травму роговицы.
- Пациенты с герпесом или опоясывающим лишаем.
Как часто встречается
На кератиты приходится в среднем 4,2 % случаев воспалительных заболеваний глаз. Около 30 % бактериальных кератитов связано с ношением контактных линз.
Симптомы
- Покраснение глаз;
- боль в глазу;
- слезотечение;
- блефароспазм — смыкание век;
- затуманенное зрение;
- снижение остроты зрения;
- светочувствительность;
- ощущение песка или инородного тела в глазу;
- выделения из глаза.
Диагностика заболевания
При опросе врач выясняет, носит ли пациент контактные линзы, как часто их меняет, был ли последнее время дискомфорт, связанный с ношением линз, предшествовала ли появлению симптомов травма или купание в водоемах.
Во время осмотра выявляются характерные клинические признаки кератита: помутнение роговицы, разрастание сосудов, отек и покраснение конъюнктивы, сужение зрачка, наличие воспалительного отделяемого в передней камере глаза, а также светобоязнь, спазм век, слезотечение и болезненность, снижение чувствительности роговицы. Чем дольше идет воспалительный процесс, тем более глубокие слои роговицы он захватывает, в конце концов образуется эрозия, а затем и язва рогового слоя.
Для диагностики инфекционного кератита берут мазок с поверхности роговицы и посев отделяемого из глаз для определения возбудителя.
При подозрении на вирусный кератит врач назначит ПЦР-диагностику отделяемого из глаз, слезной жидкости и анализ крови на определение антител IgG и IgM к вирусу простого герпеса 1-го и 2-го типа. Для диагностики грибкового поражения берут соскобы из язв под местной анестезией или отделяемое из глаза для микроскопического, микологического исследования и ПЦР-диагностики.
- Биомикроскопия — осмотр структур передней камеры глаза. Отмечают изменение рельефа, структуры и прозрачности, исследуют состояние задней камеры глаза, глазного дна и придаточного аппарата глаза, то есть веки, конъюнктиву, слезопродуцирующие и слезоотводящие органы.
Лечение
- Лечение воспалительного процесса;
- лечение инфекции;
- профилактика рецидивов инфекционного процесса;
- профилактика осложнений.
При первых симптомах кератита следует прекратить ношение контактных линз. Рекомендовано пить не менее 1,5 литров жидкости в сутки, чтобы помочь организму справиться с воспалением и восполнять слезную жидкость. Следует по возможности полностью прекратить или ограничить работу за компьютером, давать глазам как можно больше отдыха. Показано ношение солнцезащитных очков для защиты глаз от ультрафиолета.
- Антибактериальные препараты при бактериальном кератите. Антибиотики назначают в виде капель, мазей, инъекций под конъюнктиву глазного яблока или парабульбарно (инъекции под глазное яблоко). В случае тяжелого кератита могут назначаться системные антибиотики внутривенно или внутримышечно.
- Противовирусные капли и пероральные противовирусные препараты при вирусном кератите.
Противогрибковые препараты в виде капель и мазей при грибковой кератите.
Кросслинкинг с рибофлавином для лечения тяжелых инфекционных кератитов с образованием язв — достаточно новая процедура. Под местной анестезией врач частично удаляет поверхностный слой роговицы, затем в течение 30 минут закапывается рибофлавин (витамин В12). Затем роговицу освещают ультрафиолетом одновременно с закапыванием того же раствора. В конце процедуры пациенту закапывают антибактериальные капли и надевают мягкие контактные линзы, которые он носит, пока не произойдет полная регенерация верхнего слоя роговицы.
- Лазерокоагуляция воспалительных очагов и язв.
- Микродиатермокоагуляция — удаление гнойных или герпетических очагов с помощью микроэлектродов.
- Кератопластика — пересадка донорской роговицы. Применяется при тяжелых, рецидивирующих кератитах, когда другие методы лечения оказываются неэффективными.
- Хроническое воспаление роговицы и рубцевание;
- хронические или рецидивирующие вирусные инфекции роговицы;
- открытые язвы на роговице;
- временное или постоянное снижение остроты зрения;
- бельмо на глазу;
- слепота.
Соблюдать все правила ношения контактных линз: вовремя их менять, не ложиться спать в линзах, тщательно мыть руки перед их снятием или надеванием. При симптомах простуды, ОРВИ ношение линз противопоказано.
Для профилактики вирусной инфекции следует укреплять иммунитет, вести здоровый образ жизни, побольше гулять на свежем воздухе, сбалансированно питаться.
Прогноз
При своевременном выявлении и правильном лечении кератит легкой и средней степени тяжести может проходить без развития осложнений. Тяжелые кератиты нередко носят рецидивирующее течение и чреваты развитием осложнений, особенно при некорректной терапии.
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
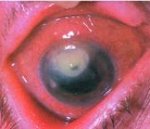
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Читайте также:


