При кератите глаза видят
Снижение иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения кератита.

Роговица — это передняя часть наружной оболочки глаза. Роговица – важнейшая часть оптической системы глаза, и наше зрение во многом зависит от ее свойств: кривизны поверхности, прозрачности, сферичности, структурной и оптической однородности. Вследствие воспалительного процесса (кератита) могут происходить необратимые изменения роговицы, что приводит к снижению зрительных функций вплоть до слепоты.
Причины и факторы риска воспаления роговицы
Кератит может возникнуть по разным причинам.
Снижение иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения кератита.
Наиболее часто встречаются инфекционные кератиты: вирусные, бактериальные, грибковые, хламидийные, паразитарные. Выделяют травматические кератиты, развивающиеся вследствие воздействия на роговицу повреждающих факторов: механических, термических, химических, лучевых. Бывают также кератиты аллергической природы: при весеннем катаре, поллинозах, медикаментозный гигантский сосочковый кератоконъюнктивит.
Воспаление роговицы может быть обусловлено недостатком витаминов, нарушением обмена веществ, различными системными заболеваниями (сахарный диабет, подагра, ревматоидный артрит и др.) Снижение общего и местного иммунитета, ношение контактных линз, синдром сухого глаза увеличивают риск возникновения заболевания.
Клинические проявления кератитов
При воспалении роговицы происходит ее помутнение, которое объясняется скоплением в ткани роговицы различных клеточных элементов (лейкоцитов, лимфоцитов и т.д.). Такое скопление клеток называется инфильтратом. Инфильтраты могут быть единичные или множественные, разной формы, размера и цвета. В зависимости от глубины расположения инфильтрата кератиты подразделяются на поверхностные и глубокие (стромальные).
Поверхностные инфильтраты могут бесследно рассосаться или оставить легкое помутнение на роговице. При более глубоком поражении после стихания воспалительных явлений на роговице остаются разной степени выраженности рубцовые изменения, которые и объясняют низкие зрительные функции.
Свежие инфильтраты имеют нечеткие расплывчатые границы, а инфильтраты в стадии рассасывания — более четкие.
Также при кератитах происходит васкуляризация роговицы — врастание в нее сосудов. Появление сосудов в роговице положительно сказывается на рассасывании инфильтрата, является компенсаторным, защитным явлением, но с другой стороны это обусловливает снижение прозрачности роговицы, так как в норме роговица сосудов не имеет, что и является одним из объяснений ее прозрачности.
Клиническая картина кератита характеризуется так называемым роговичным синдромом - слезотечение, светобоязнь, блефароспазм (глазная щель резко сужена, пациент практически не может открыть глаз). Беспокоит сильная боль, ощущение инородного тела в глазу, покраснение глазного яблока.
Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру. Воспалительный очаг на роговице может изъязвляться, при неблагоприятном течении может произойти перфорация роговицы, проникновение инфекции внутрь глаза с развитием эндофтальмита.
Клиническая картина отдельных форм кератитов имеет свои особенности, а также может изменяться в зависимости от возраста, общего состояния организма, свойств возбудителя и т.п.
Герпетический кератит вызывается вирусом простого герпеса. Он может быть как поверхностным, так и глубоким. Ранний признак поверхностного герпетического кератита — появление в поверхностных слоях роговицы мелких пузырьков, которые самопроизвольно вскрываются и оставляют после себя эрозированную поверхность в виде характерных фигур, чаще в форме ветвей дерева. При глубоких герпетических кератитах инфильтраты также часто имеют древовидную форму, могут отмечаться изъязвления.
Характерное течение имеет гнойная, или ползучая, язва роговицы, возбудителями которой чаще являются кокки (пневмококк, стрептококк, стафилококк). Развитию заболевания часто предшествуют микротравма роговицы или хронический блефароконъюнктивит.
Вначале в центре или в парацентральной зоне роговицы образуется серый очаг, на его месте быстро образуется язва. Один край язвы обычно приподнят, и здесь начинается гнойное расплавление тканей. Процесс быстро прогрессирует и в течение 3—5 дней может охватить всю роговицу. В центре роговица полностью расплавляется. На дне передней камеры глаза скапливается гной (гипопион). После самопроизвольной перфорации роговицы может произойти самоизлечение с образованием грубого рубца роговицы - бельма, или гнойный процесс распространяется на глубжележащие отделы глаза с развитием эндофтальмита.
Нейрогенные кератиты возникают в результате поражения трофических волокон тройничного нерва. В поверхностных слоях центральной части роговицы образуется плоская язва. Процесс вялотекущий, длительный, без субъективных ощущений. Чувствительность роговицы отсутствует. При благоприятном течении язва заживает, оставляя нежное помутнение. При присоединении вторичной инфекции - гнойное воспаление роговицы.
У людей, страдающих туберкулезом, нередко встречается туберкулезно-аллергичсское поражение роговицы и конъюнктивы с образованием мелких узелков — фликтен.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу!
У пользователей контактных линз часто встречается кератит, вызываемый простейшими микроорганизмами – акантамебой (Acanthamoeba). Акантамебный кератит имеет тяжелое течение, часто поражаются оба глаза, трудно поддается лечению, часто остаются интенсивные помутнения, что значительно снижает зрение.
При первых признаках кератита следует как можно быстрее обратиться к офтальмологу. Кератит лечится в стационаре под ежедневным контролем врачей, поскольку в результате могут образовываться грубые рубцовые изменения роговицы со значительным снижением зрения, вплоть до полной слепоты.
Диагностика
Диагноз кератита и его вид устанавливают на основании особенностей клинической картины и данных анамнеза. Основной метод исследования при кератитах – осмотр на щелевой лампе - биомикроскопия глаза, с ее помощью можно определить размеры инфильтрата, глубину и характер поражения.
Для подтверждения изъязвления используется проба с флюоресцеином - при инстилляции в конъюнктивальный мешок 1% раствора флюоресцеина зона изъязвления окрашивается в зеленый цвет.
Для определения тактики лечения важную роль играют бактериологическое исследование. Берется материал с краев и дна язвенного дефекта, затем высевается на соответствующие среды, определяется вид возбудителя и его чувствительность к антибиотикам.
Лечение кератитов
Лечение зависит от причины кератита, глубины поражения роговицы, тяжести течения заболевания.
При кератитах лекарственные средства применяются в виде глазные капель, мазей, препараты вводят в виде инъекций под конъюнктиву. Также назначаются таблетированные формы, внутримышечные и даже внутривенные инъекции.
При бактериальных кератитах показаны антибиотики и сульфаниламидные препараты сначала широкого спектра действия, а при получении результатов бактериологического исследования - с учетом чувствительности возбудителя.
При вирусных кератитах применяется противовирусная терапия: препараты, содержащие интерферон и индукторы (стимуляторы) интерферона. При герпетических кератитах – капли, мази, таблетки, содержащие ацикловир. Наиболее современный противогерпетический препарат - ганцикловир (зирган - глазной гель).
Использование кортикостероидных препаратов не рекомендуется, так как они могут привести к изъязвлению и перфорации роговицы. Стероиды используются после стихания острой фазы воспаления для улучшения рассасывания помутнений на роговице.
При изъязвлениях используют также физические методы лечения: диатермокоагуляция, лазеркоагуляция, криоаппликация язвы. Может назначаться электро- и фонофорез с различными лекарственными средствами: антибиотиками, ферментами и др. Широко применяются средства, способствующие эпителизации роговицы – обычно в виде гелей и мазей. Назначаются также биогенные стимуляторы для ускорения заживления и повышения местного иммунитета.
По показаниям: угроза перфорации, выраженное снижение остроты зрения в результате рубцовых изменений, косметический дефект и др., производят пластику роговицы в различном объеме.
Прогноз и профилактика
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обращение к специалисту является залогом успешного лечения и сохранения зрения.
Кератит – это воспалительный процесс в наружной оболочке глаза, которую принято называть роговицей. Именно она влияет на качество зрения. Если произошло искажение, помутнение, изменение структуры прозрачной части газа могут начаться изменения, которые невозможно остановить. Вследствие этого ухудшится острота зрения. В тяжелых случаях наступает его полная потеря. Это заболевание относится к сложным инфекционным болезням роговицы, нуждающимся в срочном лечении.
Существует несколько видов кератита, которые имеют схожие симптомы и установить правильный диагноз, возможно, только при проведении специальных анализов.
На фоне этих явлений ухудшается качество жизни. Кератит глаза заметен визуально и многие пациенты начинают комплексовать из-за своего внешнего вида. Глаза чешутся, слезы постоянно текут. Становится сложно работать, особенно при выполнении высокоточных манипуляций. Появляются трудности при управлении автомобилем. А, может, на время стоит от этого отказаться.
Болезнь способна проникать глубоко и вызывать осложнения, которые будет лечить трудно. Некоторые из них будут требовать хирургического вмешательства и длительного периода восстановления. Кератит лечат медикаментозно, но в комплексе может использоваться народная медицина.
В международной классификации болезней МКБ–10 кератит имеет коды:
H16.0 Язва роговицы
H16.1 Другие поверхностные кератиты без конъюнктивита
H16.2 Кератоконъюнктивит
H16.3 Интерстициальный (стромальный) и глубокий кератит
H16.4 Неоваскуляризация роговицы
H16.8 Другие формы кератита
H16.9 Кератит неуточненный
Причины кератита
Специалисты разделяют 2 вида болезни, от которых и зависят причины его развития. Кератит глаза может развиваться при попадании инфекции и без нее.
Какие микробы могут спровоцировать воспаление роговицы?
- вредные микроорганизмы, которые появились из-за неправильного ухода за контактными линзами;
- различные грибки, которые попали в глаз вследствие механического повреждения роговицы. Это могут быть растения или любые предметы, на поверхности которых были бактерии;
- вирусы, находящиеся в организме. Довольно часто причиной воспаления становиться опоясывающий герпес;
- вредные микробы, которые находятся в водоемах.
Но кератит может начаться и из-за внутренних проблем в организме. Что вызывает воспаление роговицы?
- ильная сухость слизистой глаза;
- длительное использование линз без соблюдения гигиенических норм;
- любые аллергические реакции;
- инородные предметы в роговице;
- ослепление очень ярким освещением или солнечными бликами, отражающимися от снега, воды;
- нехватка в организме витамина А;
- воздействие химических веществ;
- травмирование целостности роговицы;
- длительные воспаления в области глаз;
- ослабление иммунитета;
- использование лекарственных препаратов долгое время;
- повреждение нервных окончаний роговицы;
- недостаточное смыкание век.
На практике установлено, что чаще всего развитие кератита глаз происходит по совокупности нескольких причин и создания благоприятных условий для развития воспалительного процесса.
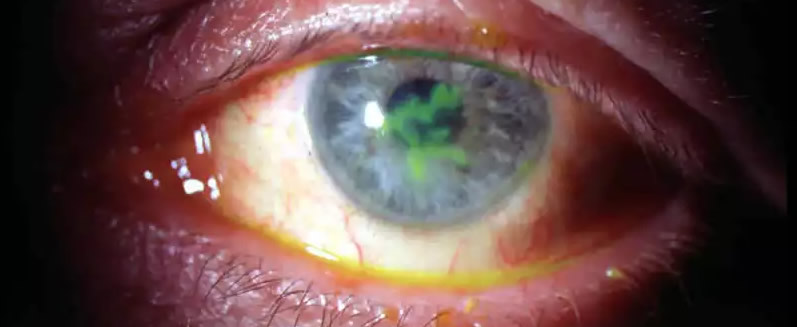
Симптомы кератита
Симптомы кератита начинают проявляться постепенно. Но в определенный момент станут заметными сразу несколько из них. Какие симптомы являются признаком развития кератита?
- Непереносимость яркого освещения;
- Частое смыкание век, при котором больной глаз плохо открывается.
- Повышенное выделение слез.
Существуют еще и дополнительные признаки, по которым диагностируют развитие болезни:
- болевые ощущения в области глаза;
- покраснения;
- мутность и тусклость роговицы;
- потеря чувствительности;
- длительное ощущение того, что в глаз что-то попало;
- резкое снижение зрения;
- образование бельма или рубца.
Акантамебный кератит
Также причиной кератита может быть длительное ношение контактных линз. Источником заболевания служат бактерии, которые попадают на поверхность роговицы. Такие случаи довольно редкие, но тем не менее они опасны для зрения. При отсутствии нужного лечения наступает полная слепота.
Акантамебный кератит глаз стал появляться после изобретения контактных линз. И большая часть всех людей, их использующих, сталкивалась с похожими проблемами. Но в настоящее время современные линзы имеют длительный период ношения и поэтому этот вид болезни стал встречаться намного реже.
Причиной развития акантамебного кератита является простейший микроб, который находится в воде. Он очень распространен и присутствует во всех природных водоемах и в водопроводных каналах. Если промыть линзы такой водой амебы попаду на роговицу.
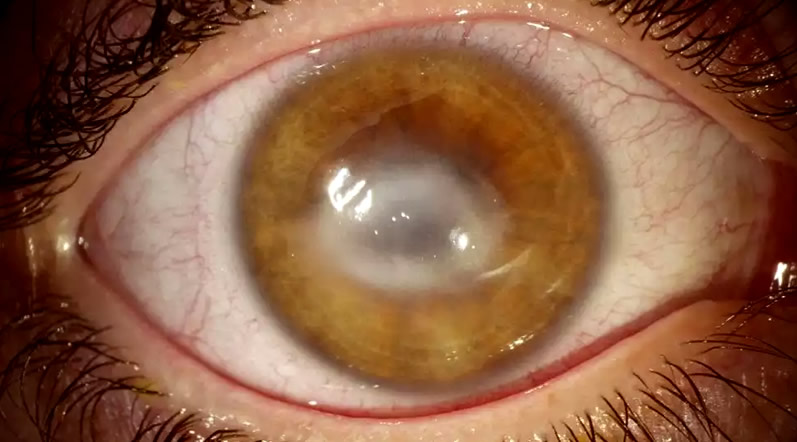
Офтальмолог может спутать и установить ошибочный диагноз. Врачи путают его с бактериальным кератитом. Из-за этого возникают осложнения и на роговице появляются язвы. Поэтому требуется специальное обследование.
Лечить любые глазные болезни самостоятельно нельзя. Все назначения сделает врач, который будет наблюдать за пациентом.
Этот вид кератита можно не допустить, если соблюдать все правила использования линз и ухода за ними.
Грибковый кератит
Грибковый кератит это заболевание, которое спровоцировано вредными микроорганизмами. Чаще всего встречаются аспергиллы. Этот вид распространен в местах проживания с теплым и довольно влажным климатом.
Любая травма роговицы может привести к развитию грибкового кератита. Еще инфекция попадает в глаза при проведении операции или развитии дерматологических болезней у пациента.
У мужчин болезнь часто связана с родом их занятий. Если он работает на производстве, на котором летит стружка или пыль, существует большая вероятность травмирования роговицы.
Особенности этого вида заключаются в появлении гноя в области глаз. Роговица приобретает серо-коричневый или белый цвет. Лечить его можно амбулаторно и в стационаре.
Вирусный кератит
Довольно часто воспалительный процесс на роговице может спровоцировать вирусы. При этом появляются высыпания в виде пузырьков, отечностью и краснотой. Боль будет носить невралгический характер, дополнительно появится мутность и язвы, зрение упадет.
Для диагностирования вирусного кератита нужно провести лабораторное исследование соскобов с роговицы и полностью обследовать органы зрения. Лечение протекает при использовании специальных препаратов, способных бороться с вирусами.
В каком возрасте чаще всего встречается вирусный кератит? Обычно это дети и довольно молодые пациенты. Осложнения могут заключаться в отмирании тканей, появлении язв и нагноений.
Острый кератит
Острый кератит относится к вирусному виду болезни. Он встречается в медицинской практике довольно часто в последнее время. Чаще всего причиной его появления служит герпес. Он, может, находиться в организме пациента с самого раннего возраста. Острый кератит передается бытовым путем. Еще влияние на этот процесс оказывают препараты на основе гормональных кортикостероидов, если человек принимает их долго. Развитию инфекций также способствуют различные эпидемии. Это может быть даже грипп.
Острый кератит характеризуется появлением герпеса в области глаз и роговицы. Обычно он встречается у детей от 5 месяцев до 6 лет. Больше всего таких диагноз установлено у детей в возрасте 2 лет.
Роговица становится серого цвета, глаз реагирует на яркое освещение. Будет ощущаться боль. Выделения из конъюнктивы будут сероватые с гноем, но их немного. После излечения наступает длительная ремиссия, в прохладное время года возникают рецидивы.
Герпетический кератит
Этот вид кератита провоцирует герпес. В этом случае могут развиваться даже несколько типов герпеса. Тогда болезнь лечиться долго и часто возвращается.
Герпетический кератит развивается на поверхности или внутри прозрачной наружной оболочки глаза. Если поражена только верхняя часть, то станут заметными язвы и эрозии. Пациенту будет что-то мешать в глазу. Повышается слезоотделение. Глаз выглядит покрасневшим. Часто в этом типе происходит поражение сосудов глаза. А это способствует проникновению болезни глубоко.
Зрение падает, роговица мутная. Даже, возможно, образование бельма, что нередко приводит к полной потере зрения этим глазом. При очень тяжёлой форме герпетического кератита могут быть показания к удалению органа.
Положительная динамика при лечении гарантируется, но только при раннем обращении к специалисту. Терапия состоит из применения антибиотиков, антисептиков, стероидов.
Лечение кератита
Лечение кератита необходимо проводить только в специализированных клиниках под присмотром офтальмолога. При тяжелой форме пациента помещают в стационар.
При правильном и своевременном лечении небольшие повреждения роговицы проходят полностью. Если этого не произошло, станет возможна пересадка тканей. Этот метод называют - кератопластика.
Пациентам, перенесшим любой вид кератита глаза, нельзя забывать о профилактике. Особо нужно следить за гигиеной глаз и оберегать их от любых травм. При появлении любых первичных симптомов обращаться к врачу.
Кератит у собак
Кератит у собак встречается довольно часто. Способствовать этой болезни могут определённые факторы:
- травмирование глаза у собак;
- недостаток витаминов;
- ожог;
- инфекционная болезнь печени;
- воспаление слизистой органов пищеварения;
- наследственность;
- сбой в работе эндокринной системы;
- слабый иммунитет;
- высокий уровень сахара в крови;
- воспаления в области глаз;
- наличие в организме собаки паразитов.
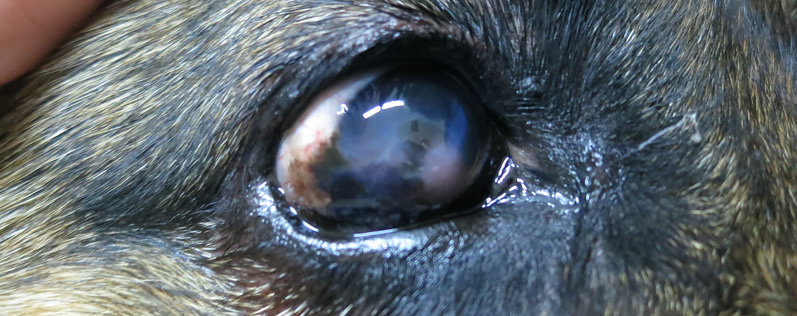
Какие признаки будут появляться у домашнего питомца:
- Повешенное слезоотделение;
- Собака будет бояться яркого света;
- Глаз станет мутным;
- Заметна станет отечность;
- На роговице могут появиться пятна белого, желтого или серого цвета;
- В уголках глаз будут заметны темные подтеки.
Заметить развитие воспаления кератита у собаки можно по появлению мутности роговицы. Оно начинает проявляться сразу же после заражения. Собака станет нервничать. Пытаться уединиться и защититься от света.
Без нужного лечения могут начаться осложнения в виде катаракты, глаукомы, появления заметных повреждений глаза.
Лечение кератита у собаки необходимо начинать при первых признаках болезни, чтобы не допустить хронической стадии. Первоначально выясняются причины его появления. Этим должен заниматься ветеринар. Обязательно используются антисептики, которыми промываются глаза.
Основное лечение заключается в применение глазных капель и уколов Новокаина или Гидрокортизона. Если причиной болезни стала аллергия, то нужно избавить собаку от его воздействия. Длительность лечения занимает около 2 месяцев.
Чтобы избежать развитие кератита нужно выполнять несложные правила:
- Вовремя прививать домашнего питомца.
- Следить и по возможности предотвращать глазные травмы.
- Внимательно следить за состоянием здоровья и применять профилактику конъюнктивита.
- Правильно кормить животных.
- Ухаживать за шерстью.
- Периодически промывать глаза крепким чаем или отваром ромашки.
Эозинофильный кератит кошек
Кератит, может, проявиться у и кошек. Этому способствуют травмы и нарушения в работе органов у питомца. У кошек чаще всего диагностируют эозинофильный кератит. В этом случае в глазах будут заметны кровяные вкрапления.
Обычно причиной этому является инфекция, связанная с развитием герпеса в организме животного. Для лечения применяют препараты, снимающие воспаления. Но это не гарантирует, что кератит не начнет проявляться опять. Вылечить полностью его можно при своевременном диагностировании.
А также может наблюдаться появление язв. Герпес чутко реагирует на состояние окружающей микрофлоры, а это может спровоцировать появление прободных язв. Еще встречается выпячивание радужной оболочки глаза. После этого происходит атрофия и полная потеря зрения.
Если животные имеют хороший иммунитет болезнь отступает через несколько недель. Но, возможно, и появление осложнений:
- Срастание отдельных участков слизистой с роговицей.
- Появление спаек, которые спровоцировали зажившие язвы.
- Слезный канал станет непроходимым.

Лечение эозинофильного кератита заключается в использовании препаратов, воздействующих на герпес. Еще понадобятся средства, которые будут убивать вирус. Ветеринары назначают в этом случае глазные капли.
Правила лечения и профилактики кератита у кошек:
- нужно тщательно следить за состоянием слизистой у животного и не допускать пересыхания;
- выполнять все назначения ветеринара и использовать все нужные лекарства;
- длительность лечения может достигать 3 недель. В этот период не допускать контакта с другими животными;
- регулярно промывать глаза. Для этого используют чай или ромашку;
- хорошо кормить в этот период;
- включить в рацион витамины;
- регулярно посещать ветеринара, чтобы контролировать течение лечения.
Заболевание всегда легче предотвратить, чем лечить. Для этого существуют прививки, которые помогут предотвратить развитие герпеса. Это позволит выработать иммунитет и снизит вероятность развитие инфекции.
Посещать ветеринара нужно регулярно, не реже одного раза за год. Так, делают в том случае, когда питомец здоров и в его поведении нет резких изменений.
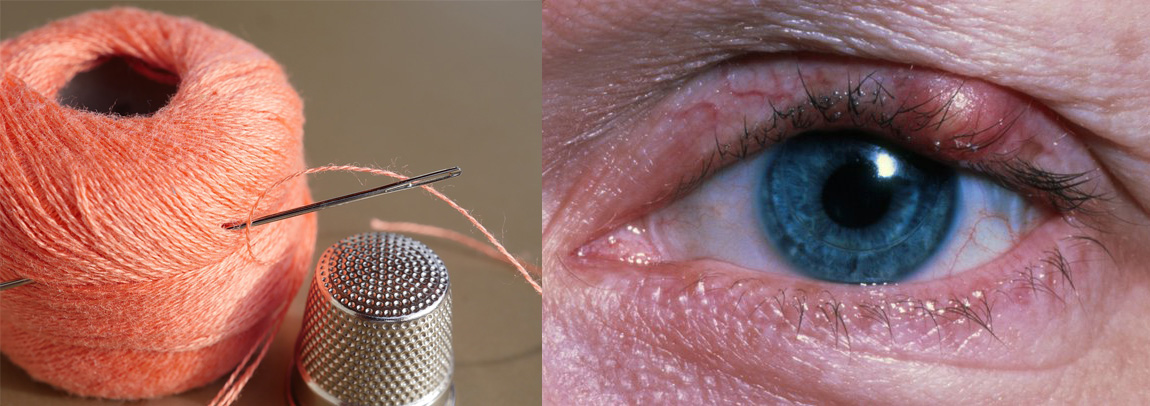
В общем, уберите от экранов беременных женщин, детей и слабонервных товарищей, которые не могут смотреть в кино, как главный герой режет себе руку бумагой. Если вы едите — перестаньте на секунду. Это пост про то, что бывает, если вовремя не принести пациента в больницу.
К счастью, к нам, равно как и к хирургам, обычно успевают вовремя, потому что характер поражения и симптомы достаточно однозначны. Обычно, но не всегда. Ряд случаев можно предотвратить, зная особенности развития симптоматики, и это полезно, а ряд — просто для того, чтобы вас немного напугать.
Начнём с ресниц, прорастающих внутрь глаза.
Один из самых частых случаев перехода заболевания в терминальную стадию — это начать с лёгкого блефарита (который лечится двухнедельным промыванием глаз), но потом не идти к врачу, а просто ничего не делать. Так есть шансы поймать уже среднюю стадию с гноем и спецэффектами. Она лечится уже до двух месяцев и дело не ограничивается промываниями. Из средней стадии прямая дорога к тяжёлой. Тяжёлый блефарит — это пожизненное лечение, пожизненная слёзозамещающая терапия и пожизненное увлажнение глаза.

Эта штука на верхнем веке имеет специальное название — халязион. Так же может выглядеть вначале и ячмень, но халязион — хронический. На фотографии стадия не самая тяжёлая. Тяжёлая и терминальная – это когда всё вот это воспаляется и превращается в крупный абсцесс. Крупный — это примерно с веко. Он рано или поздно прорывается гноем сам. Если наружу — очень крупно повезёт. Но может прорваться и в ткани века, и тогда начинается следующее ассоциированное заболевание — флегмона века и орбиты. Это конкретно опасно. Венозные синусы в глазу связаны с лицевой и внутренней яремной венами, а полость орбиты — со средней черепной ямкой. То есть осложнения могут быть самые неприятные: от тромбоза вен и панофтальмита до сепсиса и гнойного менингита. А это уже летально.
У детей до 5 лет это случается чаще, чем у взрослых, но проявляется достаточно ярко, чтобы родители сразу же отвели ребёнка в поликлинику. Дальше хирург всё вычищает. Глаз при своевременном обращении удаётся сохранить, и он даже будет видеть.
Чаще всего к потере функции приводит вирусное и бактериальное воспаление. Наиболее неприятен герпетический кератит — он диагностируется на 1-2 обращении, поскольку имеет достаточно характерный внешний вид и редко бывает изолированным. Ему зачастую предшествует маленькие герпетические высыпания на крылышке носа или краю губ. Он не убиваем в принципе. Он до конца не излечивается, уходит спать в нервные ганглии. Простыли — рецидивирует. При упорном течении вызывает стойкое помутнение, деформацию роговицы и снижение зрения. В запущенных случаях может вызвать увеит, примерно такой:

Это задеты внутренние оболочки, дальше — потеря зрения. Такой панувеит опасен не только выраженным и часто необратимым снижением зрения, но и тем, что иммунная система опознает глаз, как источник смертельной угрозы, и начинает бороться с ним. Заодно поражает и второй, по принципу симпатической офтальмии, для того чтобы такого больше не случилось. Подавление второго глаза будет сопровождаться таким воспалительным процессом, что зрения не останется скорее всего совсем.
Конъюнктивиты могут быть самые неприятные, причём особенно страдают те, кто часто носит контактные линзы. Не устаю повторять: прочитайте чёртову инструкцию. Там каждое слово написано гноем. Даже простой бактериальный конъюнктивит под линзой может перейти довольно быстро в тяжелый кератит и зацвести так, что приведёт к язве и перфорации роговицы. Хламидиозный конъюнктивит— отдельная история. Мойте руки после туалета. Это редко случается в современном городе, но руки мыть надо. Всё это характеризуется выраженной экспрессией, глаз очень красный, всё похоже на аллергический конъюктивит, но там сразу выраженный отек, блефароспазм и фибринозные пленки.
Особенно страдают маленькие дети и новорожденные, потому что был контакт глаза с родовыми путями. Если мама не очень здорова, то все венерические заболевания в глазах ребёнка — это ад офтальмолога. В тяжелых случаях хламидийный конъюнктивит может привести к рубцеванию роговицы и стенозу носослезных путей. Но благодаря обширной клинической практике он очень хорошо изучен. Про эти случаи я могу довольно долго и с жаром рассказывать, но вам они полезны не будут.
Изредка приходят пациенты с акантамёбным кератитом. Амёба живёт в воде и очень хорошо цепляется за глаз. Через кран она обычно не проходит, в местах с быстрой проточной водой тоже почти не живёт, поэтому такой кератит ассоциирован с купанием в каком-нибудь пруде на даче, заводи или бассейне без дезинфекции. Амёбе плевать на большинство местных антибиотиков, и она очень быстро копает — за сутки-двое может привести к перфорации роговицы или образованию стойкой язвы. Такие кератиты являются показанием к госпитализации в стационар.
Много аденовирусной инфекции и начинается она, как обычно, с покраснения. Много рекламы интерферона по телевизору, и мои пациенты на участке часто справляются сами и быстро. Однако самостоятельно отличить вирусы от бактерий сложно, и многие не знают, что нельзя просто бездумно применять антибиотики. Следствие — капают антибиотик. А аденовирус передаётся воздушно-капельным путём. То есть через двое суток заболеет вся семья, потом офис, потом нам опять отцеплять полкоридора поликлиники и мыть его с хлоркой. Он стойкий во внешней среде. Плохо то, что устойчив и очень контагиозен.
Не лечитесь без врача! Был случай, когда пациент долго мазался гелями самостоятельно. Он был из другого города и когда к нам пришёл, у него была поражена вся роговица, очень истончена – он почти не видел. Была угроза перфорации. Через несколько дней роговица давления все-таки не выдержала и лопнула. Перфорация — это когда жидкость вытекает из глаза. И всё. Мы пришивали биопокрытие на время.
Когда пациент на спор прыгает в сугроб со второго этажа и напарывается глазом на арматуру — его обычно приносят сразу. Причём часто заранее обезболенного алкоголем (так делать не надо, это затруднит применение антибиотиков). То есть травма обычно приводит к обращению хотя бы в ближайший травмпункт.
Но чего пациенты не знают, так это того, что нельзя ждать, когда пройдёт соринка в глазу. Ощущение соринки бывает при начальных стадиях конъюнктивитов и кератитов, но самой соринки в глазу, по факту, нет. Это — смотрите пункт выше.
Что ещё хуже, бывает, попала окалина, например искра из-под трамвая или электрички, либо в рабочей ситуации. Если с этим долго ходить, то окалина вызывает выраженный отек и помутнение стромы роговицы. А строма регенерирует тяжело, и там может остаться помутнение, хорошо, если небольшое, но даже через 40-50 лет можно будет увидеть его. Вокруг окалины будет отёк и воспаление. Это может приводить к воспалению и других оболочек глаза. Туда сверху ещё хорошо ложатся разные вирусы и бактерии. Поэтому лучше испугаться и прибежать хотя бы в травму, чем ходить пару дней, а потом прийти, когда уже ничего не видно. Раньше обратились — лучше прогноз. При раннем обращении прогноз благоприятный, при позднем — частичная потеря функции.
Невриты тройничного нерва — адские болевые ощущения по всему лицу или половине, иногда только вокруг глаза. Бывает, что вам рвут зубы, а боль аукается в глаз — в принципе, это нормально, но лучше показаться невропатологу (или окулисту, мы проверим свою часть и отведём к невропатологу).
На моём участке самые частые случаи потери функции — при системных патологиях. Если бабушка пришла с тем, что глаза постоянно чешутся и зудят, то надо смотреть её всю. Мы не только проверяем ее на предмет демодекоза или других блефаритов, но и отправляем к эндокринологу проверять сахар, т.к. сухость и зуд век могут быть последствием его повышения. При диабете сосуды становятся ломкими, хрупкими, и растут не там где надо, и часто могут расти из питающих в макулярную зону глаза, где их быть в принципе не должно. Неоваскуляризация (сетчатки или угла передней камеры) ведёт к вторичной слепоте.
Важно! Если есть резкое снижение зрения, плавающие хлопья крупные (тёмно-бордовые и коричневые) — не надо ждать открытия поликлиники, надо доехать до ближайшей травмы и сразу получать рассасывающую терапию (антикоагулянты и прочее), чтобы убрать кровь.
Гемофтальм, если большой (кровь в глазу), то мы стараемся госпитализировать в стационаре. В самых сложных случаях — быстрые операции, чтобы эвакуировать кровь. То же самое может происходить при гипертонии. Сосуды лопаются — это неприятно и опасно, хотя чаще случается, к счастью, что просто глаз краснеет.
При нарушениях функции щитовидной железы может возникнуть воспаление глазных мышц, причины которого до сих пор обсуждаются, не исключен аутоиммунный фактор. Они увеличиваются в 2-3 раза и выдавливают глаз наружу. Процесс долгий, но по фото пациента сейчас и год назад, хорошо заметный. Пациент и сам замечает обычно. Иногда это одностороннее. Это повод отправиться к эндокринологу проверять щитовидку. Следствие — сдавливание сосудов и нервов, возможность неплотно закрывать глаза. А если глаза сохнут — смотри рисунок 1. Лечение здесь не наше, максимум можем чуть помочь. Пока не компенсирован гормональный статус, всё бесполезно.
Особняком стоят неврологические заболевания. Это аутоиммунные болезни типа рассеянного склероза (сейчас его относят к аутоиммунным, да) и невритов. Это могут быть невриты на фоне инфекционных заболеваний, например болезни Лайма или Эпштейна-Барре. Они повреждают зрительные волокна и нервы, а при неправильной диагностике зрение может снижаться резко и необратимо. Если у пациента всё хорошо в самом глазу, ему обязательно надо делать тест поля зрения и вести с ним к неврологу. Очень важно точно и правильно собрать анамнез, поэтому офтальмолог, при отсутствии видимых причин, долго говорит с пациентом. Например, болезнь Лайма — это клещ. Если пациент признался, что снял с себя клеща несколько месяцев назад (8-10 назад), то самого клеща мы уже не найдём, но можем проверить антитела к боррелии. Бывает, что пациенту назначают ПЦР, но этот анализ не всегда получается, т.к. сам агент спрятался в тканях.
А вот антитела продолжают персистировать еще очень долго. Ещё в этой же картине бывают ассоциированные головные и суставные боли. Пациенты жалуются на периодические боли, например, в коленях и слабость, как при простуде или гриппе. Эпштейна-Барр часто находят вместе с рассеянным склерозом. Иммунная система бьёт нервные клетки, чаще всего — головной и спинной мозг. А дальше — снижение зрения, выпадение полей, изменение цветоощущещения (мой пациент одним глазом не отличал розовый и оранжевый со стороны поражения). Мы можем только продиагностировать, дальше лечит невролог — там тяжелые гормональные препараты и различные иммуномодуляторы. Некоторые препараты могут стоить около 40 тысяч рублей в месяц или просто так вообще не продаваться, но можно собрать много бумажек на льготное получение. Уберечься нереально — стопроцентной связи с аутоиммунными процессами нет, а заболевание может быть и на фоне полного здоровья.
По неврологии ещё большее значение имеют опухоли — они могут сдавливать нервы. Вот тут весь конец поста про нервное управление и травмы.
Есть ряд препаратов тяжелых, с побочными эффектами вроде лекарственного кератита: роговица сохнет, воспаляется, появляется жуткий дискомфорт. Дневной свет кажется пациенту слишком ярким, глаза не открывают лишний раз. Тут надо поддерживать увлажнением и мазями, и каплями. Обычно такие препараты назначаются в очень тяжёлых случаях, поэтому их не отменяют. Пока препарат не отменят, глаз будет страдать. Может пострадать и после применения с отсрочкой в недели.
В моей практике был один случай удаления глаза, но там была инвазия опухолевых клеток. На момент обращения надо было уже удалять, чтобы сохранить остальной организм. Раньше, при появлении онкологии внутри глаза, его сразу удаляли. Теперь удаляют не во всех случаях, есть варианты сохранения глаза при небольших опухолях. У детей важно следить за этим. Снижение зрения и изменение цвета зрачка (обычно при свете лампочки он красный, а стал желтоватым) — сразу бегом в больницу. Это может быть врождённая катаракта у самых маленьких, но бывает и неверный рост клеток. Либо это изменение на сетчатке. Можно пролечить вовремя и сохранить глаз. И жизнь. Не факт, что глаз будет хорошо после этого видеть, зато останется.
Бывают пигментные штуки типа родинок в глазу. Поначалу стараются обследовать всего человека, потому что важна системная история. Если это именно родинка, то её надо просто регулярно смотреть у одного доктора, либо фотографировать её на специальном устройстве — если не меняется, то пусть будет. Начала меняться — надо опять обследоваться системно.
Для пожилых характерны свои заболевания — постоянная язвочка, корочка на веке. Здесь надо понять системную историю. Если место не заживает, то там либо злокачественный процесс, либо инфекция с непонятным генезом, скорее всего, из конца справочника. А в конце справочника, кто в курсе, обычно водится такое, что лучше туда не лезть. Участки гиперкератоза удаляются во избежание осложнений. Бывает, фиброзный узелок, то и ладно. А если там другие клетки и волокна, которых быть не должно — повод задуматься. Одного ребёнка спасли исключительно потому, что родители вовремя заметили странную ткань у него под конъюнктивой на веке, похожую на мышцу. Мышцей это и оказалось, правда, совсем недоброй.
В целом — почти всё лечится. Если вовремя обратиться. В выходные стоит бежать в травму или ближайшую коммерческую клинику, в дороге — не стесняться обращаться со страховыми случаями.
В конце концов, хорошо, что у вас нет криптофтальма — это когда внутриутробно веки неправильно формируются и представляют собой сплошной кожный лоскут, а глазное яблоко, как правило, недоразвито. Предположительно, это мутация, вызванная ошибкой трансляции генов. О других редких случаях мутаций, например, о двойном зрачке, я могу рассказать отдельно. Если вы ещё не убежали.
Читайте также:


