Препарат применяется при лечении инфицированных каналов при некрозе пульпы
Без отека Лечение некроза пульпы с периапикальными симптомами состоит в полном удалении некротизированных тканей пульпы из системы корневых каналов. Полноценная очистка и формирование корневых каналов, и заполнение их гидроксидом кальция — цель неотложного лечения. Некоторые врачи думают, что если некротизированные ткани не выталкиваются за верхушку корня, то пациент будет меньше ощущать дискомфорт после лечения. Это приводит к тому, что они обрабатывают каналы не доходя до верхушки на 2—3 мм. Однако, существует и другое мнение, что следует удалить из каналов как можно больше содержимого. Согласно этой теории, необходимо тонкий файл (10 или 15 номера) слегка вывести за верхушку, обеспечивая проходимость канала. Это делается с целью создания дренажа из периапикальных тканей. Такой подход особенно полезен при некрозе пульпы с признаками острого перирадикулярного абсцесса, без формирования свищевого хода. Поскольку есть вероятность ятрогенного повреждения (т.е. транспортации верхушки), следует использовать только тонкие файлы и работать очень аккуратно, чтобы предотвратить чрезмерное расширение апикального отверстия толстым файлом.
Неотложное лечение корневых каналов, которые уже лечились ранее, в зубах с обширными реставрациями (включающими штифты, вкладки, коронки или являющимися опорами мостовидных конструкций), может быть сложным и длительным. Однако цель остается той же — очистка корневого канала и восстановление проходимости для создания дренажа из периапикальных тканей. Создание доступа к каналам может потребовать удаления штифтов и материала из каналов, так же как и устранения уступов и закупорок. Иногда может быть нарушена проходимость канала вследствие формирования уступов и блоков, что будет затруднять лечение каналов. Неполное удаление опилок из канала и невозможность создать периапикальный дренаж может стать причиной длительных постоперационных болей. В этом случае может потребоваться хирургическая трепанация.
Трепанация — хирургическое создание отверстия в альвеолярной кортикальной пластинке (в проекции верхушки корня зуба) для создания оттока накопившегося в тканях экссудата, являющегося причиной боли. Это облегчит состояние пациентов с сильной, упорной перирадикулярной болью. Техника трепанации состоит в создании маленького, вертикального разреза в области причинного зуба. Слизистая оболочка отодвигается ретрактором, и затем шаровидным бором №6 перфорируется кортикальная пластинка. Эндодонтическим файлом проникаем к перирадикулярным тканям и повреждению через губчатую кость, избегая контакта со структурами корня или соседними витальными зубами. Это создает путь для оттока экссудата из перирадикулярных тканей

Недавно была предложена новая методика использования машинного перфоратора для трепанации кости без предварительного разреза слизистой. Выполнение трепанации наряду с лечением корневых каналов приводит к снижению послеоперационной чувствительности у пациентов с симптомами апикального периодонтита. Однако недавнее исследование не показало различий в постоперационной боли при проведении пульпэктомии с хирургической трепанацией и без нее у пациентов с симптомами апикального периодонтита. На самом деле, дополнительная травматизиция хирургической процедурой может усугубить боль.
Исследования показали, что есть небольшие различия в постоперативной боли в случае обтурации каналов зуба с диагнозом некротического пульпита при пломбировании каналов в первое посещение и через какой-либо интервал времени Однако, недавние исследования подвергли сомнению долгосрочный прогноз подобного лечения. Например, несколько исследователей указали, что при некрозе пульпы лечение в одно посещение менее успешно, чем лечение в одно посещение зуба с жизнеспособной пульпой. Они предположили, что причина этого заключается в том, что какое-то количество бактерий после инструментальной обработки каналов все же остается. Однако, при близком рассмотрении методов и материалов, использованных в их исследовании, можно предположить, что такие результаты были получены из-за того, что было использовано слишком большое разведение гипохлорита натрия (0,5%).. Если в момент обтурации каналов в них присутствуют бактерии, долгосрочный прогноз эыдодоытического лечения менее предсказуем. Поэтому при лечении инфицированных каналов рекомендуется между посещениями заполнять каналы гидроксидом кальция, для элиминации оставшихся бактерий перед обтурацией.


С отеком Отек тканей, связанный с острым перирадикулярным абсцессом, может быть выявлен на приеме, как результат обострения между посещениями или как осложнение после эндодонтического лечения. Отек может быть локализованным или диффузным, с признаками флюктуации или плотным. Локализованный отек ограничен, пределами полости рта. Диффузный отек или целлюлит характеризуется распространением по фасциям на окружающие мягкие ткани.
Существует три способа устранить отек и инфекцию:
Создать отток через корневой канал.
Создать отток путем разреза при отеке с признаками флюктуации.
Главное правило при борьбе с инфекцией - установка дренажа. Если отек локализованный, среди экспертов существует негласное правило, что при очистке и формировании системы корневых каналов следует использовать обильную ирригацию гипохлоритом натрия не менее 2,5%. Следует подождать пока отток экссудата прекратится, тогда каналы необходимо высушить, пролечить с гидроксидом кальция и обтурировать. Осторожное надавливание пальцем на слизистую в области припухлости и положительная аспирация из пульпарной камеры будут способствовать дренированию тканей. В редких случаях, если продолжается выделение гноя из канала и он не может быть высушен в течение длительного времени, зуб можно оставить открытым. Если сформирован адекватный отток, за счет хорошего доступа и качественной инструментальной обработки канала, нет необходимости в разрезе и дренажных процедурах (рис. 2-8 и 2-9).
Системное использование антибиотиков при лечении отеков, вызванных некрозом пульпы, должно рассматриваться как дополнение к дренажу. Цель заключается в том, чтобы удалить гной из тканевого пространства. Однако если бактерии остались внутри системы корневого канала, вероятность ослабить острый процесс кажется сомнительной. Полноценное удаление тканей пульпы, вместе с анаэробными бактериями и их эндотоксинами, существенно предотвращает раздражение перирадикулярных тканей. Одно лишь назначение антибиотиков (без параллельных попыток установить отток и очистить пульпарное пространство) нельзя рассматривать как адекватное лечение.
При локализованном отеке врач имеет дело с абсцессом, ограниченным полостью рта. Для этой формы отека не характерно быстрое распространение, как при диффузном отеке. Поэтому, его лечение не такое интенсивное. Диффузный отек указывает на прогрессирование инфекции, что создает потенциальную опасность для пациента. Необходимо более интенсивное лечение для того, чтобы свести к минимуму возможность распространения инфекции. Назначение соответствующего антибиотика обязательно, не зависимо оттого, установлен ли отток через канал корня и ли мягкие ткани (рис. 2-10).
Разрез и дренаж. При локализованном отеке мягких тканей можно облегчить состояние путем разреза и установки дренажа (рис. 2-11). Флюктуация, чувствительность при пальпации означают колебание жидкости под тканями и указывают на присутствие гноя. Добиться глубокой анестезии может быть крайне сложно в области инфекции. Поэтому инфильтрирование мягких тканей анестетиком по периферии отека поможет достигнуть адекватной анестезии с минимальным дискомфортом для пациента. Введение анестетика подповерхностную слизистую над очагом, позволит непосредственно обезболить инфицированные ткани.
При выполнении разреза и установке дренажа следует руководствоваться следующими принципами:
Разрез необходимо выполнить в области наибольшей флюктуации.
Следует аккуратно рассечь глубокие ткани и тщательно исследовать всю полость абсцесса. Это позволит разрушить область скопления гноя и эвакуировать гнойный экссудат. После чего следует расширить разрез к корням причинных зубов.
Для стимуляции оттока, необходимо поддерживать чистоту раны путем полоскания полости рта теплым раствором соли. (Ротовые ванночки теплыми растворами приводят к расширению капилляров в области инфицированных тканей и усилению защитных свойств организма за счет улучшения кровотока.) Некоторые врачи рекомендуют наложение шва для фиксации резинового дренажа и поддержания активного оттока; другие не устанавливают дренаж в область разреза. В области подбородочного отверстия следует быть крайне осторожными, чтобы не повредить сосудисто-нервный пучок. Существуют разногласия относительного того, стоит ли ждать флюктуации, или можно сразу сделать разрез. Ранний разрез (когда еще нет признаков флюктуации) может уменьшить боль за счет снижения давления в тканях, даже если получен только геморрагический экссудат. Лечение при дентоальвеолярном абсцессе должно включать: поддерживающую терапию, гидратацию, диету (только мягкую пищу), назначение обезболивающих препаратов и гигиену полости рта.
Диффузный отек может перейти в неотложное медицинское состояние, угрожающее жизни. По этим причинам, большинство специалистов по эндодонтии в этих случаях советуют использовать более активное лечение. Зуб следует вскрыть и провести полноценную инструментальную обработку канала наряду с ирригацией. Если возможно, следует создать дренаж с периапикальными тканями путем поддержания апикальной проходимости. При отсутствии оттока через зуб, необходимо создать отток через мягкие ткани. Можно дренаж зафиксировать швом, для поддержания постоянного оттока экссудата. При наличии у пациентов признаков интоксикации или признаков дыхательной недостаточности необходимо госпитализировать больного для оказания неотложной помощи.
Антибиотикотерапия. Если удалось создать отток, пациентам с локализованным отеком обычно нет необходимости в назначении антибиотиков. Однако у пациентов с иммуионедостаточностью следует назначить антибиотики как можно раньше. Антибиотики показаны при диффузных отеках, которые недостаточно хорошо дренируются, или в случае некроза пульпы, где невозможно сформировать доступ к апикальному отверстию канала. Пациентам с распространяющейся инфекцией, системными признаками болезни (например, при повышении температуры или недомогании) также требуется назначение антибиотиков.
В идеале выбор антибиотика должен проводиться после результатов лабораторных исследований по определению чувствительности бактерий к антибиотикам. Но поскольку большинство дентоальвеолярных инфекций и отеков появляется у пациентов в остальном здоровых, культивирование микроорганизмов обычно не выполняется

Если выбор антибиотика базируется на научных данных и клиническом опыте, эмпирический выбор антибиотика приемлем и с этической и с юридической точки зрения. Пенициллин VK эффективен по отношению к большинству аэробных и анаэробных бактерий полости рта, и он остается препаратом выбора при многих челюстно-лицевых инфекциях. Амоксициклин, производное пенициллина, имеет широкий спектр действия. Однако, вероятность развития к нему резистентности значительно
выше, по сравнению с пенициллином. Метронидазол - синтетический антимикробный препарат бактерицидного действия, который эффективен по отношению к анаэробам. Однако он не действует на факультативные анаэробы. Если пенициллин становится не эффективен через 48—72 часа, показано применение комбинации пенициллина и метронидазола.
Клиндамицин — подходящий антибиотик для пациентов, у которых имеется аллергия на пенициллин.116192 Он устойчив к действию бета-лактамаз и высоко эффективен

к инфекции полости рта. Эритромицин, который обычно назначался пациентам с аллергией на пенициллин, ока зался неэффективным в отношении большинства анаэробов, связанных с эндодонтической инфекцией. Поэтому его больше не рекомендуют.
Дозировка препарата и выбор антибиотика со спектром действия, который охватывает бактерии, вероятно вызвавшие данную патологию, очень важны. Чтобы достичь терапевтической концентрации препарата и свести к минимуму риск формирования резистентности бактерий, антибактериальная терапия должна быть короткой и ударной. Пациента следует проинформировать о важности придерживаться графика приема препарата и проведения полного курса. Ударная доза пенициллина VK 1000 мг должна поддерживаться приемом по 500 мг каждые 6 часов в течение 7 дней. Рекомендуемая доза для метронидазола - 500 мг внутрь, с последующим приемом по 250 мг каждые 6 часов в течение 7 дней. Обычная взрослая доза клиндамицина составляет 300 мг, с поддерживающим приемом по 150 мг каждые 6 часов курсом 7 дней.
Лабораторная диагностика биологических сред. Если инфекция серьезная, или пациент имеет сопутствующие общесоматические заболевания, следует взять образец гнойного экссудата и отправить в лабораторию для культивирования. В этих серьезных ситуациях, диагноз любого патологического процесса должен быть подтвержден лабораторными данными (рис. 2-12). Однако, это может привести к задержке лечения, так как лабораторный анализ делается по крайней мере 1-2 недели. Поэтому даже когда берется культура, антибактериальное лечение должно начинаться немедленно. Инфекция полости рта очень быстро прогрессирует и ожидание результатов из лаборатории может привести к ухудшению состояния пациента.
Для лабораторного анализа необходимо взять достаточное количество экссудата, чтобы хватило на культивирование и на прямое исследование. Пробу следует забирать одноразовым шприцом в 2 приема и оценивать в целом. Это обеспечивает забор как аэробных, так и анаэробных бактерий, а также это позволяет провести их окрашивание. Поскольку анаэробные бактерии всегда присутствуют при дентоальвеолярном воспалении, экссудат следует перевозить в специальной среде для транспортировки, чтобы предотвратить попадание кислорода и высушивание. Для этой цели выпускается большое разнообразие транспортных сред. Время от забора бактерий до их лабораторного исследования не должно превышать двух часов.
Следует подчеркнуть, что с пациентом необходимо поддерживать связь для дополнительных инструкций или альтернативного курса лечения, в случае ухудшения ситуации. Пациенту необходимо назначить обезболивающие препараты и наблюдать его в течение недели, пока не наступит улучшение состояния.
При выявлении признаков прогрессирования инфекции, что характеризуется увеличением отека, высокой температурой тела, спутанностью сознания, затруднениями при глотании и дыхании, необходимо срочно госпитализировать пациента в специализированную клинику для постоянного контроля. Результаты лабораторного исследования помогут врачу выбрать соответствующий антибиотик
[youtube.player]
Стоматологическое заболевание, при котором гибнут клетки сосудисто-нервного пучка, размещающегося в корне зуба. Патология может быть спровоцированной кариесом или травматическим повреждением зуба. Иногда некроз пульпы протекает латентно, однако чаще выражается продолжительными ноющими болевыми ощущениями в зубе, возникающими при потреблении горячей еды. Чтобы установить и подтвердить диагноз, врач опрашивает пациента, изучает анамнестическую информацию, анализирует клинические проявления, проводят стоматологический осмотр и направляет больного на дополнительные обследования. Обычно, в целях диагностики и для оценки степени поражения выполняют ортопантомограмму, компьютерную томографию, прицельные снимки и электроодонтометрию. Больному требуется эндодонтическая терапия, во время которой стоматолог в несколько этапов тщательно обрабатывает корневые каналы: механически очищает стенки каналов, промывает их антисептическими растворами, закладывает гидроокись кальция на 14 дней, а затем пломбирует зубную полость. Прогноз благоприятный.
Причины
Заболевание развивается на фоне химических, бактериальных, термических и механических повреждений. Некроз пульпы может быть спровоцированным: агрессивными веществами при лечении кариеса (спирт, фенол), кариесом, патогенной микрофлорой (стрептококками, стафилококками, фузобактериями, клостридиями перфрингенс), ожогом пульпы при подготовке к установке протеза, острой и хронической травмой (при ударе, падении, длительном регулярном воздействии на периодонт), нарушениями кровообращения.
Симптомы
Некоторое время болезнь может протекать латентно и диагностируется случайно по рентгенографическому снимку. В таком случае наблюдаются периапикальные ткани зуба. У некоторых пациентов зуб меняет цвет, становится серым и выделяется в зубном ряду. Когда врач вскрывает пульпарную камеру, возникает запах гнили. Постукивание по зубу может давать положительный результат. Обычно, верхний слой пульпы имеет грязно-серый оттенок и не кровоточит. Во время зондирования, пациент может жаловаться на боль. Если пораженный зуб реагирует на температурные раздражители, значит к процессу присоединились бактероиды. Когда зуб нагревается, в его полости образуются газы и медленно нарастает боль. Как правило, перед развитием некроза отмечаются болевые ощущения в зубе.
Диагностика
Чтобы установить и подтвердить диагноз, врач опрашивает пациента, изучает анамнестическую информацию, анализирует клинические проявления, проводят стоматологический осмотр и направляет больного на дополнительные обследования. Обычно, в целях диагностики и для оценки степени поражения выполняют ортопантомограмму, компьютерную томографию, прицельные снимки и электроодонтометрию. Патологию отличают от необратимого пульпита и хронического верхушечного периодонтита. Для хронического апикального периодонтита характерно наличие свищевого хода, отсутствие реакции на холодную или горячую пищу, а также отсутствие боли при зондировании корневого канала. Необратимый пульпит отличается реакцией на температурные изменения, болезненным зондированием и ночными болями, которые могут иррадировать в прилегающие области.
Лечение
Больному требуется эндодонтическая терапия, во время которой стоматолог в несколько этапов тщательно обрабатывает корневые каналы. Во время первого посещения, чтобы удалить некротизированные органические остатки пульпы, необходимо механическое очищение стенок корневого канала и промывание анатомического пространства внутри корня зуба антисептиками с гипохлоритом натрия. Затем в канал закладывают гидроокись кальция на 14 дней, создающую смертельную для микроорганизмов среду. Во время второго приема стоматолог вновь промывает каналы антисептическим средствами (раствор хлоргексидина) и пломбирует их.
Профилактика
Специфические методы профилактики не разработаны. Рекомендовано регулярно посещать консультации стоматолога, чтобы вовремя выявлять и лечить болезни, способные спровоцировать некроз. Очень важно проводить санацию инфекционных очагов в ротовой полости и менять старые пломбы, у которых нарушено краевое прилегание.
[youtube.player]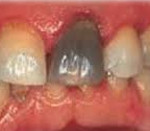
Некроз пульпы - это гибель клеток сосудисто-нервного пучка в коронковой или корневой части зуба, возникающая как следствие осложненного кариеса или травматического повреждения зуба. Заболевание может протекать бессимптомно, но чаще основным проявлением некроза пульпы является продолжительная ноющая боль в зубе от горячей пищи. Диагностику данной стоматологической патологии проводят на основании жалоб пациента, прицельной дентальной рентгенографии, температурных проб и электроодонтометрии. Для лечения некроза пульпы проводят эндодонтическую обработку корневых каналов с их дальнейшей пломбировкой.
Общие сведения
Некроз пульпы - это необратимая форма пульпита. Некоторые авторы относят некроз пульпы к хроническому гангренозному пульпиту, другие выделяют в отдельную патологию. При некрозе пульпы происходит отмирание части сосудисто-нервного пучка в коронковой или в корневой пульпе зуба. За счет образования некротизированных участков нерва и нарушения кровоснабжения угнетаются иммунные факторы зуба, возникают условия для размножения бактерий. Некроз пульпы может развиваться как в молочных, так и в постоянных зубах. Этой патологии подвержены мужчины и женщины любых возрастов. Очень важно диагностировать некроз пульпы вовремя, потому что часто воспалительные явления переходят на периодонтальную связку и приводят к повреждению тканей периодонта.

Причины некроза пульпы
Выделяют несколько групп факторов, приводящих к возникновению некроза пульпы: химические, бактериальные, термические и механические. Химический некроз пульпы чаще всего возникает в результате применения агрессивных веществ на этапе лечения кариеса, например, спирта или фенола и др. Вещество проникает в пульпу зуба через дентинные канальцы, в результате чего происходит химический ожог тканей сосудисто-нервного пучка зуба, который заканчивается его некрозом. Химический некроз пульпы приводит к развитию воспалительных явлений в периодонтальной связке, окружающей зуб. Выявляется такой вид некроза случайно, при обнаружении на рентгенограмме изменений в периапикальных тканях зуба. Также внимание врача привлекает серый цвет твёрдых тканей. Такой зуб чаще всего ранее лечен по поводу среднего или глубокого кариеса.
При бактериальном поражении пульпы зуба в тканях сосудисто-нервного пучка обнаруживают смешанную микрофлору, в то время как здоровая пульпа зуба - стерильна. Основное значение отводят стрептококку и стафилококку. Также при микробиологическом исследовании обнаруживают аэробных микроорганизмов - клостридии перфрингенс, фузобактерии. Термический некроз пульпы развивается вследствие ее ожога при обработке зуба, часто во время подготовки к протезированию. Это возникает, если используются наконечники без водяного охлаждения, отчего происходит перегрев тканей.
Травматический некроз пульпы может быть результатом острой или хронической травмы. Острая травма зуба возникает при однократном приложении силы, например, в результате удара, падения. Происходит разрыв периапикальных тканей, нарушается кровоснабжение тканей пульпарной камеры, возникает их некроз. Хроническая травма появляется вследствие длительного регулярного воздействия на периодонт. Сначала этот процесс компенсирован, но в дальнейшем из-за нарушения кровоснабжения происходит некроз пульпы. Это явление может встречаться при патологической стираемости зубов, профессиональных вредных привычках (например, у швей - перекусывание зубами нитки, у рыболовов - лески).
Классификация некроза пульпы
В стоматологии выделяют колликвационный и коагуляционный некроз пульпы. При колликвационном некрозе пораженная ткань имеет дряблую консистенцию, может содержать большое количество жидкости. Этот вид некроза встречается при поражении зуба микроорганизмами и продуктами их жизнедеятельности. Также развитие колликвационного некроза возможно при лечении пульпита биологическим методом, а именно – при прямом покрытии пульпы зуба гидроокисью кальция.
Коагуляционный некроз обычно не связан с хроническим инфекционным воздействием. При таком виде некроза происходит гипоксия и вследствие этого - некротизация участка пульпы зуба. Коагуляционный некроз пульпы встречается при острой травме периодонта, когда нарушается питание сосудисто-нервного пучка зуба. Чаще всего оба вида некроза безболезненны, боль возникает в том случае, если присоединяется такой вид бактерий, как бактероиды. Данная классификация важна при изучении патофизиологии процесса. В клинической практике основное значение уделяют анамнезу заболевания, симптомам и данным дополнительных методов исследования.
Симптомы некроза пульпы
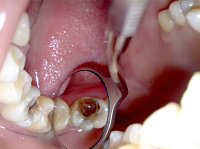
Часто некроз пульпы развивается бессимптомно. Может обнаруживаться случайно при проведении рентгенологического исследования (ортопантомограммы, компьютерной томографии). В таком случае некроз часто сочетается с изменениями в периапикальных тканях зуба. В некоторых случаях пациент обращается к стоматологу с жалобами на изменение цвета зуба. При осмотре полости рта стоматолог обнаруживает зуб серого цвета. При вскрытии пульпарной камеры определяется гнилостный запах. Перкуссия таких зубов бывает положительной. Поверхностные слои пульпы грязно-серого цвета, не кровоточат. Зондирование корневой пульпы также может быть положительно.
Некоторые пациенты предъявляют жалобы на боль от горячей пищи. Это связано с жизнедеятельностью особых бактерий, чаще всего бактероидов. Воздействие горячей температуры приводит к образованию газов в полости зуба. При этом характерно медленное нарастание боли при нагреве зуба и постепенное угасание при устранении раздражителя. Пациенты с некрозом пульпы практически всегда отмечают, что зуб болел ранее.
Диагностика некроза пульпы
Диагностика некроза пульпы проводится на основании жалоб больного, анамнеза заболевания, клинической картины. В качестве дополнительных методов исследования применяют термопробы. Так, зуб с некрозом пульпы либо не будет реагировать на термические раздражители, либо будет давать положительную реакцию на горячее.
На рентгенограмме (ортопантомограмма, прицельные снимки, компьютерная томография) выявляют изменения в тканях периодонта. Отмечается расширение периодонтальной щели, может быть резорбция костной ткани в области верхушки зуба. При электроодонтометрии могут быть получены результаты от 60 до 100 мкА, они связаны с электропроводимостью пульпы: чем больше тканей нерва некротизировано, тем выше будет проводимость электрического тока.
Дифференциальную диагностику некроза пульпы следует проводить с необратимым пульпитом и хроническим верхушечным периодонтитом. При хроническом апикальном периодонтите будет наблюдаться безболезненное зондирование на всем протяжении корневого канала, может быть свищевой ход или рубец от свища, гиперемия переходной складки, такой зуб никогда не реагирует на температурные раздражители, показания ЭОД более 100мкА. При необратимом пульпите сохраняется реакция на температурные раздражители, зондирование болезненно, характерны ночные боли с иррадиацией в прилегающую область.
Лечение некроза пульпы
При некрозе пульпы проводится эндодонтическое лечение. Оно подразумевает тщательную обработку корневых каналов. Лечение каналов проводят в несколько этапов. При первом посещении механически очищают стенки корневых каналов ручными или машинными инструментами, промывают антисептическими растворами на основе гипохлорита натрия для удаления некротизированных органических остатков пульпы. Для уничтожения микроорганизмов на две недели в канале оставляют гидроокись кальция, которая создает высокощелочную среду, губительную для бактерий. При втором посещении повторно промывают каналы антисептиками (чаще всего раствором хлоргексидина) и проводят пломбировку корневых каналов.
Для профилактики некроза пульпы необходимо проходить регулярные осмотры у врача-стоматолога, санировать очаги хронической инфекции в полости рта, проводить замену пломб с нарушением краевого прилегания.
[youtube.player]
Стоматологов никто не любит, но если забыть о профилактических визитах к этому врачу, осложнений просто не миновать!
Укоренившиеся бессимптомные заболевания обязательно выльются не только в длительные болезненные процедуры, но и в кругленькую сумму.
Содержание статьи:
Термин и суть заболевания
Некроз пульпы — это омертвение ее тканей, последняя стадия пульпита и необратимая форма длительного воспалительного процесса.
Иногда гибель сосудисто-нервного пучка возникает как осложнение других стоматологических заболеваний. Как правило, дает о себе знать в области коронковой или корневой пульпы.
Хуже всего, что причиной гибели зуба может стать стоматолог, и не всегда правильное пломбирование передних зубов. В подобных ситуациях доктор может увидеть необратимые последствия силикат-цементной пломбы только через несколько месяцев!
Внешне некроз сложно спутать с чем-то другим: зуб темнеет, приобретает некрасивый темный оттенок и даже создается впечатление, что внутри него образовался синяк.
Чаще всего неприятное явление протекает либо совсем бессимптомно, либо дает о себе знать глухой ноющей болью во время приема горячей пищи или напитков. Подобные ощущения могут испытывать люди с повышенной чувствительностью.
Важно! Не стоит экономить на собственном здоровье и пренебрегать профилактическими визитами к хорошему стоматологу! Это обезопасит вас от последствий врачебной халатности, собственной небрежности, но и многих других бессимптомных явлений.

Подробнее о причинах возникновения
Причин возникновения некроза действительно много, и в зависимости от характера воздействия на зуб, их можно разделить на несколько видов: термические; химические;
бактериальные; механические.
Ожоги, которые вызывают необратимое осложнение и омертвение пульпы, в большинстве случаев возникают во время обточки зуба перед коронковым процессом.
К огромному сожалению, протезисты далеко не всегда действуют аккуратно и могут не охлаждать наконечники перед началом работы.
В результате зуб перегревается и возникает ожог, воспалительный процесс и некроз под коронкой.

Особенности развития пришеечного кариеса и лечение, применяемое в современной стоматологии.
Заходите сюда, чтобы выяснить, применим ли еще мышьяк в стоматологии.
Осложнение из-за кариеса в отдельных случаях можно отнести к химическим воздействиям, которые стали причиной некроза. Заболевание возникает из-за неправильного применения сильных препаратов, использованных во время лечения.
Важно! Не стоит играть с огнем и лечить глубокий кариес прижигающими медикаментами: спиртом, фенолом, формалином. Губительное химическое воздействие лекарства имеет свойство проникать в пульпу через дентинные канальцы и обжигать ее.
Не менее патологическими бывают осложнения после силикат-цементных пломб. В большинстве случаев страдают передние зубы после кариеса. Как правило, осложнение диагностируется только через несколько месяцев при повторном визите к врачу.
Развитие некроза пульпы из-за пломбы поясняется обыкновенной химической реакцией, в которой виновна несущественная примесь мышьяка. Стоматолог может обезопасить пациента от патологии, если использовать специальную подкладку под пломбу из фосфат-цемента.
Важно! В большинстве зарубежных инструкций врачу рекомендуется замешивать жидкую смесь для силикат-цементной пломбы, что просто непозволительно!
Механические причины условно делятся на две категории: хронические и вызванные острой травмой. И, если в отношении травматики лица не возникает вопросов, то не совсем понятна хроническая природа.
Кроме очевидных травм, зуб может пострадать от скрытых микротрещин. Зубная мякоть и периодонт (корневая оболочка) могу пострадать не только от воздействия вредных привычек, но и систематического неправильного использования зубов.
Важно! В данном случае имеется в виду не только злостное пренебрежение зубами (открывание бутылок), но и на первый взгляд невинная профессиональная привычка (откусывание ниток швеей).
Здоровая пульпа на 100% стерильна, а в случае бактериального воздействия внутри обнаруживается разнообразная микрофлора, которая не может быть полезной.
Как правило, заражение приводит не к некрозу, а гангрене. Чаще всего ткани страдают от появления бактерий стафилококка и стрептококка.
Классификация видов патологии

На сегодняшний день медицине известны несколько типов некроза пульпы, которые развиваются в зависимости от причины развития некроза, особенностей структуры тканей и условий развития.
Виды:
С развитием заболевания небогатые жидкостью ткани обезвоживаются еще больше.
Пораженные ткани имеют дряблую структуру, которая полностью оправдывается излишками жидкости. Чаще всего вид патологии дает о себе знать из-за поражения тканей микроорганизмами или после лечения пульпита.

Как проводится лечение пульпита молочных зубов и насколько болезненна процедура.
В этой публикации узнайте, можно ли лечить зубы беременным с анестезией.
Симптомы
Некроз — это скрытая патология, но, все же, имеются симптомы, при которых не стоит медлить с визитом к врачу.
К явным признакам можно отнести:
- изменение цвета зуба;
- дискомфорт и болевые ощущения во время приема горячей пищи;
- иногда у больных бывает сильный неприятный запах изо рта.
Важно! Своевременная диагностика некроза способна предотвратить медленное и верное отмирание зуба!
Особенности диагностики
Диагностика начинается с тщательного осмотра на наличие внешних признаков и сбора анамнеза в кабинете у врача. В зависимости от ситуации, стоматолог назначает обследование.
Если у больного действительно некроз, то результаты температурных проб на чувствительность будут соответствующими. Пациент будет испытывать боль.
В некоторых случаях дополнительно назначается рентгенография, по результатам которой можно судить о масштабе измененных тканей.
При подозрении на необратимый пульпит, назначается дифференциальная диагностика.
Окончательный диагноз может быть поставлен только после полного и тщательного обследования состояния канала на всем его протяжении. Стоит заметить, что некроз пульпы может быть как полным, так и частичным.
Эффективное лечение

Процесс недуга действительно необратим, но если его вовремя диагностировать и приступить к немедленному лечению, есть все шансы сохранить зуб.
После утверждения диагноза, больному назначается эндодонтическое лечение, которое подразумевает тщательную очистку, обработку и пломбирование корневых каналов зуба.
Вид обезболивания лечащий врач выбирает в индивидуальном порядке, в зависимости от анамнеза, непереносимости отдельных компонентов медицинских препаратов и других важных факторов.
- механическая очистка стенок каналов, промывание препаратами на основе гипохлорида натрия, после чего проводится обработка каналов гидроокисью кальция. Лекарство, оставленное на 2 недели, помогает полностью уничтожить некротизированные остатки;
- промывание каналов от остатков поврежденной пульпы и лекарства и пломбирование корневых каналов.
В видео специалист расскажет о нюансах удаления пульпы из каналов зуба.
Рекомендации
После успешного лечения некроза пациенту обязательно назначается повторный визит к врачу через 1—3 месяца.
В зависимости от анамнеза и выявления сопутствующих заболеваний, дополнительно может быть назначено медикаментозное лечение.
Профилактические меры
Неприятное явление пульпита и некроза можно избежать, если:
- Своевременно и правильно лечить кариес и другие инфекции;
- Тщательно чистить зубы не менее двух раз, после чего проводить визуальный осмотр их состояния;
- При малейших признаках патологии обращаться к врачу;
- Проводить тщательный контроль старых пломб, которые со временем могут недостаточно хорошо прилегать к зубу и пропускать патогенную микрофлору в корневую часть зуба.
При халатном отношении и редких визитах к врачу, старые пломбы вполне могут стать причиной воспалительного процесса, повлекшего дальнейший некроз.
Возможные последствия
К огромному сожалению, некоторые пациенты при выявлении некроза пульпы все-таки отказываются от лечения. В некоторых случаях, потому что не надеются восстановить зуб, кто-то с детства испытывает страх перед врачами-стоматологами, а кто-то не может выделить деньги.
Но, так или иначе, в сегодняшнем практике отказ, все же, имеет место. Чреват он многими чудовищными неприятностями, и эстетика улыбки не самая неприятная из них.
Пренебрежение некрозом и пульпитом могут вызвать инфицирование крови и более серьезные заболевания других органов. В частности тех, что находятся ближе всего к зубам.
Любой некроз со временем приведет к поражению соседних тканей. Так, часто воспаление распространяется на периодонт.
Стоимость

Лечение заболевания на его ранних стадиях гораздо дешевле, чем работа над запущенными случаями. Своевременная диагностика и регулярный контроль у стоматолога позволит не только сэкономить бюджет, но и спасти красоту улыбки.
Окончательная стоимость также зависит от многих других факторов, в частности индивидуальной непереносимости и анамнеза. Стартовая цена услуги – 4500 рублей.
Отзывы
К вопросу лечения некроза нужно подходить с особой тщательностью и ответственностью. Очень важно правильно подобрать клинику, и ни в коем случае не стоит идти к доктору, который уже допустил врачебную ошибку, повлекшую развитие патологии.
Доводилось ли вам сталкиваться с этим неприятным явлением? Удалось ли вылечить зубы?
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
[youtube.player]Читайте также:


