Повязка витаваллис для лечения инфицированных и гнойных ран

Повязки ВитаВаллис — это современная безопасная альтернатива антибиотикам и химиопрепаратам при лечении ран и раневых инфекций, в том числе устойчивых к действию антибиотиков.
Для лечения ран и раневых инфекций в повязках ВитаВаллис применяется безопасный физический (сорбционный) механизм воздействия на рану, а не токсический (с помощью антибиотиков и/или других химиопрепаратов). Микроорганизмы и раневое отделяемое необратимо эвакуируются с поверхности раны в объем повязки за счет эффекта электроположительной сорбции, микроорганизмы иммобилизуются в объеме повязки, где подавляется их рост. Подход к лечению ран и раневых инфекций на основе эффекта электроположительной сорбции был разработан и апробирован в Сибирском отделении Российской академии наук.
Описание
Новый антисептический ранозаживляющий материал ВитаВаллис не содержит антибиотиков и фармпрепаратов. Изготовлен из антимикробного сорбционного полотна, импрегнированного частицами гидроксида алюминия, обработанных коллоидным серебром. Имеет атравматичный сетчатый слой.
Свойства
ВитаВаллис оказывает ранозаживляющее действие, обеспечивает защиту раны от инфицирования, обладает высокой впитывающей способностью. Повязка не оказывает токсического воздействия на рану и прилегающие ткани, способствует непрерывному очищению раны, стимулирует регенерацию, минимизирует образование рубцов. Отмечается выраженный гемостатический эффект. Хорошо драпируется; безболезненно и без остатков удаляется. Не вызывает сенсибилизации и аллергии при длительном применении.
Повязка обладает выраженным местным неспецифическим антисептическим действием. Особенно рекомендуется для пациентов при непереносимости антибиотиков и других противомикробных препаратов.
ВитаВаллис снижает болевые ощущения, оказывает стимулирующее заживление и эпителизацию действие.
Эффективно действует на грамположительные и грамотрицательные бактерии (включая резистентные к антибиотикам штаммы), а также на вирусы.
Характеристики антисептического материала:
- эффективность сорбции бактерий и вирусов, в т.ч. патогенных и резистентных к действию антибиотиков, — не менее 99,999 %,
- отсутствие токсичности,
- применение материала не создает резистентных штаммов бактерий,
- продолжительность эффективного действия повязки – до 7 суток,
- сокращение стоимости и сроков лечения.
Повязки ВитаВаллис
Повязка ВитаВаллис для лечения ожогов предназначена для лечения:
- термических травм,
- гранулирующих ожоговых ран,
- ожогов I степени,
- ожогов II-IIIА степени на всех стадиях раневого процесса до полного заживления,
- ожогов IIIБ-IV степени до образования грануляций и подготовки их к операции по пересадке кожи,
- ожоговых ран после операции некроэктомии,
- для защиты пересаженной кожи от вторичного инфицирования, стимулирования процессов роста клеток кожи и эпителизации ран с трансплантатами.
Повязка ВитаВаллис для лечения хронических ран предназначена для лечения:
- ран с плохой тенденцией к заживлению,
- трофических и диабетических язв, пролежней,
- ран с сильной или умеренной эксудацией.
Повязка ВитаВаллис для лечения инфицированных и гнойных ран эффективна при лечении:
- острых и хронических гнойно-некротических процессов кожи и мягких тканей,
- гнойных ран после вскрытия абсцессов, флегмон,
- инфицированных ран,
- при подготовке гнойных ран к пластической операции.
Способ применения
Повязка накладывается на рану стороной с сетчатым атравматичным слоем вниз. Фиксацию повязки осуществляют с помощью марлевого, трубчатого сетчатого бинта или фиксирующего пластыря.
При необходимости повязка может быть вырезана ножницами по контуру и размеру раны. Частота перевязок зависит от течения раневого процесса и характера отделяемого.
[youtube.player]Повязка ВитаВаллис для лечения инфицированных и гнойных ран
Повязка применяется для лечения инфицированных ран. Максимально большое содержание активного вещества. ВитаВаллис не содержит фармпрепаратов, но за счет положительно заряженных частиц в веществе повязки, она как магнит притягивает и надежно удерживает в своем объеме всю патогенную микрофлору (мембраны клеток бактерий и вирусов заряжены отрицательно). Может применяться для пациентов с непереносимостью антибиотиков. Способствует эффективному очищению и заживлению раны, обладает высокой впитывающей способностью, легко моделируется на ране, безболезненно и без остатков удаляется.
Размер 10х20 см, без липкого слоя.
Ответьте на три простых вопроса, чтобы получить базовые рекомендации по выбору
средств для лечения пролежней, которые необходимы именно Вам.
Повязка ВитаВаллис для лечения инфицированных и гнойных ран
Страна производства: Россия
Форма выпуска: 1 салфетка в стерильной упаковке, размером 10х20 см
Назначение: ВитаВаллис используется для лечения острых и хронических ран с гнойно-некротическими процессами: пролежни, трофические язвы, ожоги.
Особенности:
Не содержит антибиотиков и фармпрепаратов, 100% гипоаллергенна, не имеет противопоказаний и побочных эффектов.
Максимальное большое содержание активного вещества.
Обладает выраженным местным неспецифическим антисептическим действием, что особенно важно для пациентов имеющих непереносимость антибиотиков и других противомикробных препаратов. Действие основано на физическом механизме действия на рану и прилегающие ткани. Активное вещество повязки – это положительно заряженные центры из частиц оксигидроксида алюминия. Клетки внешней мембраны бактерий и вирусов в биологических жидкостях заряжены отрицательно. Вследствие действия разноименных зарядов микроорганизмы удаляются из раны (притягиваются как магнит) в объем повязки и надежно там удерживаются. Рост микроорганизмов внутри повязки (не в ране) подавляется ионами серебра.
Эффективно действует на грамположительные и грамотрицательные бактерии (включая устойчивые к антибиотикам штаммы).
Сокращает сроки выздоровления в 1,5 - 2 раза. Мембрана клеток заряжена отрицательно. Положительный заряд в области раны вызывает активную пролиферацию (активный рост здоровой ткани организма путём размножения) клеток расположенных по ее периферии и стимулирует регенерацию тканей. Вещество повязки, активизируя регенерацию, способствует нормальному процессу восстановления тканей.
При использовании повязки снижаются болевые ощущения, устраняются зуд и неприятный запах из раны
Не вызывает привыкания и аллергических реакций при длительном применении повязок.
Требует фиксации бинтом (пластырем, сетчатым бинтом)
Удобна для тампонации раны, не прилипает и полностью удаляется.
При необходимости может моделироваться (резаться ножницами) по форме и размеру раны
Примерная схема лечения хронической раны с гнойно-некротическим отделяемым:
На первом этапе очищения раны применяется повязка Протеокс-Т или Пам-Т (при обильной эксудации) до видимого очищения раны от гноя и некроза. Далее применять повязки Протеокс-ТМ до проявления активной грануляции тканей. Затем перейти на повязки ВитаВаллис, по мере эпителизации раны применяются повязки Комфил плюс.
Способ применения повязок ВитаВаллис:
Частота смены повязки.
Если рана с ровными краями, неглубокая со средней степенью эксудации, смена повязки производится 1 раз в сутки.
Раны с сильной экссудацией: смена повязки производится по мере заполнения экссудатом, примерно 2-3 раза в сутки, далее 1 раз в сутки. Важно не оставлять полностью пропитанную повязку на ране дольше 8-12 часов!
Внимание! Под повязку нельзя ничего наносить (мази, кремы, порошки и т.п.) – это блокирует действие повязки!
Обратите внимание на сопутствующие товары,
которые помогут Вам вылечить пролежни в короткий срок:


Круг противопролежневый применяется для профилактики пролежней в области крестца, на ягодицах, а также при лечении пролежней в данных областях для разгрузки поврежденной поверхности и ускорения заживления.


Комфил Плюс (Comfeel Plus) тонкая прозрачная гидроколлоидная повязка для заключительного этапа лечения пролежней - защищает молодой эпителий, служит профилактикой вторичного инфицирования, предохраняет рану от высыхания и растрескивания. Можно резать на части необходимого размера и формы.


Комфил Плюс (Comfeel Plus) тонкая прозрачная гидроколлоидная повязка для заключительного этапа лечения пролежней - защищает молодой эпителий, служит профилактикой вторичного инфицирования, предохраняет рану от высыхания и растрескивания. Подходит для закрытия обширных зон. Можно резать на части необходимого размера и формы.


Шампуунь для волос Меналинд (Menalind) используется для традиционного мытья волос. Тщательно очищает даже при редком мытье волос. Содержит пантенол и миндальное масло, поэтому успокаивает сухую и раздраженную кожу головы. Флакон с удобным дозатором.

Одноразовые нагрудники предназначены для защиты одежды и белья пациента от загрязнения во время приема пищи. Содержит защитный слой из пленки и специальный приемный карман для остатков пищи. Крепится за счет клеящихся полосок.


Конвин Критик Барьер (Conveen) с оксидом цинка, применяется при сильных опрелостях, для ухода за кожей с выраженной мацерацией в качестве защитного и интенсивно заживляющего средства. Заживляет повреждения кожи, впитывает избыток влаги, формирует на коже пленку, защищающую от агрессивного воздействия мочи и кала.
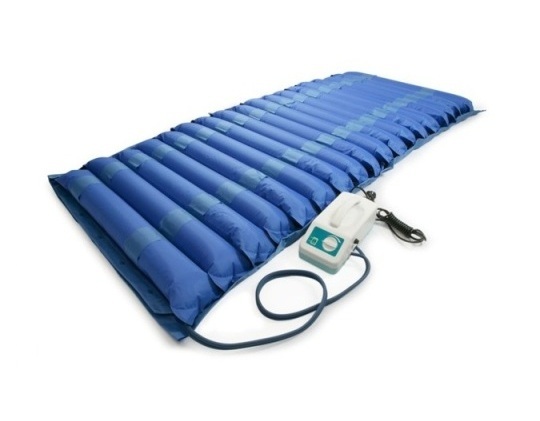

Противопролежневая система МТ-302 баллонного типа предназначена для профилактики и лечения пролежней в I-IV стадии. Размер: 200х90х6 см. Можно отстегнуть 1-2 баллона, чтобы уменьшить длину матраса под размеры кровати. Система снабжена системой обдува. Максимальный вес пациента 130 кг.


Лосьон для профилактики пролежней Меналинд (Menalind), компактная упаковка 250 мл, используется для ухода за кожей всего тела: активно питает, увлажняет и защищает кожу. Содержит креатин, незаменимые жирные кислоты, аминокислоты и миндальное масло. Способствует поддержанию естественных защитных механизмов кожи. Эмульсия типа "вода в масле". Очень хорошо впитывается.
- Комментарии
Чтобы обеспечить максимально высокий уровень защиты матраса и постельного белья, а также гарантировать комфорт и полную сухость пациенту мы предлагаем пользоваться одноразовыми впитывающими пеленками с суперабсорбентом.
В нашем ассортименте - новинка по самой выгодной цене! Пеленки впитывающие одноразовые премиального качества, изготовленные специально для покупателей магазина "Без пролежней". Качество пеленок "Без пролежней" не уступает всемирно известным брендам, таким как Сени, Молинеа, Тена или Абена.
Уважаемые покупатели! Обращаем Ваше внимание, что с 8 декабря 2014 г. по 11 января 2015 г. включительно в связи с нестабильной работой почтовой службы в этот период, посылки Почтой России с наложенным платежом отправляться не будут. Все остальные способы доставки, в том числе курьерская доставка с наложенным платежом, остаются актуальными в указанный период времени.
Пролежни на крестце - самая частая локализация ран у лежачих больных. Как эффективно и быстро вылечить пролежни на крестце при помощи специальных анатомических повязок - читайте в нашем обзоре.
Уход за лежачими больными требует огромного усердия, терпения и сил. Родственники таких пациентов часто бывают в растерянности, впервые столкнувшись с организацией ухода и быта лежачего пациента.
Лечение пролежней в домашних условиях – это то, с чем сталкиваются родственники пациентов сразу после их выписки из больницы. Статистика свидетельствует о том, что более 80% пациентов, которых выписывают из больницы после реанимации и интенсивной терапии, страдают от пролежней.
Мы принимаем все виды электронных платежей: оплату через СМС, iPhone, терминалы мгновенной оплаты, электронные деньги, банковские карты и многое другое
Вы проживаете не в Москве? Мы доставим вам средства для лечения пролежней в течение 1-2 дней! Узнайте обо всех способах доставки в Ваш город!
[youtube.player]Возможности современных мазей в лечении гнойных ран, пролежней, трофических язв
Ежегодно в стране регистрируется более 12 млн больных с ушибами, ранами, переломами костей верхних и нижних конечностей, что очень часто приводит к развитию гнойных процессов. О возможностях современных мазей в лечении гнойных ран, пролежней и трофических язв рассказывает проф. Л.А. Блатун (Институт хирургии им. А.В. Вишневского РАМН).
Ретроспективный анализ анамнеза развившегося тяжелого гнойного процесса у 15 тыс. больных, переведенных из различных стационаров на лечение в специализированное отделение гнойной хирургии Института хирургии им. А.В.
Вишневского РАМН, показал, что одной из ведущих причин было неоправданное использование не только малоэффективного в настоящее время бензилпенициллина, полусинтетических пенициллинов, цефалоспоринов и аминогликозидов I-II поколений, но и неправомерное использование устаревших препаратов для местного лечения ран: гипертонического раствора хлорида натрия, мази Вишневского, ихтиоловой мази, стрептоцидовой, тетрациклиновой, фурациллиновой, гентамициновой мази на жировой основе.
Неправомерность использования устаревших препаратов подтверждается несколькими факторами. Вышеперечисленные препараты для местного лечения ран не обладают необходимой антимикробной активностью, не обеспечивают обезболивающего, осмотического, противоотечного эффекта. Как показывают многочисленные исследования, изменилась структура возбудителей гнойных осложнений ран. Наряду с традиционными грамположительными и грамотрицательными аэробными микроорганизмами значительная доля приходится на анаэробные микроорганизмы, грибы.
Ассоциация аэробов и анаэробов в гнойных посттравматических ранах, пролежнях, у больных с “диабетической стопой” достигает 98,8%. От 80 до 100% выделяемых штаммов нечувствительны к пенициллину, цефалотину, цефазолину, тетрациклину, канамицину, гентамицину. Процесс формирования резистентности микроорганизмов в равной степени распространяется не только на группу антибиотиков, но и на традиционные антисептики, старые мази на ланолин-вазелиновой основе. Так, например, растворы фурациллина, риванола, 3% борной кислоты практически полностью утратили свою антимикробную активность по отношению к основным возбудителям хирургической инфекции. Чувствительность госпитальных штаммов S.aureus, E.coli, B.coli к антисептикам, мазям на жировой основе не превышает 1—5%. Формирование устойчивости микроорганизмов к широко используемым в клиниках старым препаратам диктует необходимость внедрения новых групп лекарственных средств с широким спектром активности не только в отношении аэробного, но и анаэробного компонента, а также строго соответствующих фазе раневого процесса.
Нет и не будет препарата, пригодного для лечения ран вне зависимости от фазы раневого процесса!
Раневой процесс представляет собой сложный комплекс реакций, развивающихся в организме в ответ на повреждение тканей.
Течение раневого процесса условно можно разделить на три основные фазы: I — фаза воспаления; II — фаза регенерации, образования и созревания грануляционной ткани; III — фаза образования и реорганизации рубца.
Приведенная классификация достаточно точно отражает основные этапы течения раневого процесса и позволяет определить патогенетически направленное лечение соответственно фазе заживления раны.
Важно подчеркнуть, что свежие раны до момента полного покрытия их грануляциями способны всасывать токсины, бактерии, продукты распада тканей.
Раны, покрытые грануляциями, практически не обладают всасывающей способностью. В связи с этим в I фазе раневого процесса все лечебные препараты должны обладать высокой осмотической активностью, чтобы обеспечить интенсивный отток эксудата из глубины раны в повязку, антибактериальное воздействие на возбудителей инфекции, отторжение и расплавление некротических тканей и эвакуацию раневого содержимого.
Во II фазе раневого процесса наряду с подавлением остающихся в небольшом количестве микробов или вновь появившихся госпитальных штаммов вследствие нарушения ассептики и антисептики в момент перевязок, препарат должен обеспечивать оптимальные условия для роста грануляций. Опыт 90-х годов позволяет сделать некоторые обобщения из практики использования новых групп препаратов для местного лечения гнойных ран мягких тканей.
Необходимо подчеркнуть, что полноценная хирургическая обработка должна быть обязательным компонентом лечения раны. Рана должна быть закрыта в возможно короткие сроки. Это позволяет сократить сроки лечения и получить хороший функциональный результат.
Однако нередки случаи, когда раннее оперативное закрытие раны невозможно без этапа медикаментозного лечения раны с учетом фазы раневого процесса. В подобных ситуациях важен подбор многокомпонентного препарата, высокоактивного в отношении основного возбудителя (как аэробного, так и анаэробного компонента гнойного процесса), обладающего активным некролитическим действием, длительной осмотической активностью или, наоборот, свойствами, направленными на предупреждение высыхания раневой поверхности, на стимуляцию роста грануляций, способствующими формированию эпителия.
В то же время традиционно используемые старые препараты для местного медикаментозного лечения в традиционном его исполнении без учета фазы раневого процесса, видового состава вегетирующей в ране микрофлоры имеют ряд недостатков.
Во-первых, многие старые лекарственные средства, наносимые на повязку в виде растворов (гипертонический раствор хлорида натрия, мочевины, фурациллина, диоксидина), через 2-3 часа высыхают, инактивируются раневым экссудатом. Именно поэтому местное применение растворов различных антимикробных препаратов и ферментов малоэффективно. Для предотвращения высыхания повязки широко применяются мази, содержащие различные антибиотики или антисептики, обычно приготовленные на жировой ланолин-вазелиновой основе.
В силу слабой диффузии препаратов из жировой основы концентрация антимикробного компонента в тканях раны мала, не достигает уровня минимальной подавляющей концентрации (МПК), необходимой для подавления патогенной флоры.
Второй недостаток лечения под повязкой с использованием традиционных препаратов заключается в том, что большинство из них обладают однонаправленностью действия: только осмотическим (гипертонические растворы, однокомпонентные сорбенты), только антибактериальным (антибиотики, антисептики) или, в основном, некролитическим (ферменты).
Сложный патогенез раневого процесса обусловливает необходимость многонаправленного воздействия. В настоящее время создан ряд принципиально новых по механизму действия на раневой процесс лекарственных препаратов, соответствующих не только определенной фазе раневого процесса, но и виду основного возбудителя инфекции, как аэробного, так и анаэробного. В данной статье представляем краткую характеристику только некоторых мазей, показавших высокую клиническую значимость при лечении больных с гнойно-воспалительными заболеваниями мягких тканей.
I фаза раневого процесса
Мази на жировой основе с антибиотиками оказывают только кратковременное действие, поскольку вазелин-ланолиновая основа нарушает отток раневого отделяемого, не обеспечивает достаточного высвобождения активного ингредиента из композиции, не способствует проникновению антибиотика в глубь тканей, где находятся микробы, что приводит к переходу острых воспалительных заболеваний в хронические.
В последние годы в клиническую практику для лечения гнойных ран в I фазе раневого процесса внедрены новые мази на полиэтиленоксидной основе (комбинации полиэтиленоксидов с молекулярным весом 400 и 1 500).
Полиэтиленоксиды являются производными окиси этилена и обладают низкой токсичностью и выраженными осмотическими свойствами. При создании препаратов, предназначенных для лечения гнойных ран, чаще всего используется полиэтиленоксид с молекулярным весом 400 (ПЭО-400) и полиэтиленоксид с молекулярным весом 1 500 (ПЭО 500).
В гнойной ране ПЭГ-1500 активно связывает воспалительный эксудат, отдавая его в повязку, с которой жидкость испаряется, а освободившиеся молекулы ПЭГ-1 500 вновь присоединяют к себе экссудат, накапливающийся на дне раны.
Более мелкие молекулы ПЭГ-400 способны проникать в глубь тканей. Образуя с антибиотиком комплекс, ПЭГ-400 проводит его в ткани раны, где локализуются микробы, — это принципиальное отличие от действия мазей на ланолин-вазелиновой основе, которые способны оказывать антимикробное действие только кратковременно и только на поверхности раны.
В состав современных мазей на полиэтиленоксидной основе введены различные антимикробные препараты: левомицетин (левосин, левомеколь); диоксидин (5% диоксидиновая мазь, диоксиколь, метилдиоксилин); йод с поливинил-пирролидоном (1% йодопироновая мазь, йодметриксид); метронидазол + левомицетин (метрокаин); нитазол (стрептонитол, нитацид); фурациллин (фурагель); хинифурил (0,5% мазь хинифурила); мафенид ацетат (10% мазь мафенида ацетата).
Кроме того, в состав мазей введены такие препараты, как тримекаин с целью обезболивающего эффекта мази и метилурацил, обладающий анаболической и антикатаболической активностью с целью стимуляции процессов клеточной регенерации.
Все мази на ПЭО-основе отличаются от традиционных препаратов прежде всего многонаправленностью действия: осмотический эффект продолжается до 18 часов, что позволяет делать перевязки только один раз в сутки, в то время как при использовании 10% хлорида натрия повторные перевязки необходимо выполнять через каждые 3-4 часа, т.к. этому сроку повязка, пропитанная раствором и раневым отделяемым, полностью теряет свою осмотическую способность.
Вторым преимуществом мазей на полиэтиленоксидной основе является их широкий спектр антимикробной активности.
Причем эта эффективность в силу однотипности мазевой основы практически равноценна для всех мазей. Антимикробная активность новых мазей в отношении S.aureus находится на уровне 86—97,3%, Е. coil –71—97%, Р.aeruginosa — 64—90,8%, Proteus spp.— 76—100%.
Для подавления в ранах грамотрицательных бактерий, в частности синегнойной палочки, широко применяется 10% мазь мафенида-ацетата на гидрофильной основе.
Несмотря на интенсивное применение мазей, содержащих левомицетин или диоксидин, их высокая антимикробная активность сохраняется более 20 лет, что указывает на слабый процесс нарастания резистентности госпитальных штаммов.
С внедрением полиэтиленгликолевой основы в технологию создания новых лекарственных форм появилась возможность создать мази с нитрофурановыми соединениями. На их основе созданы две мази: 0,5% мазь хинифурила, а также фурагель, где в качестве основы использован сополимер акриловой кислоты (СОКАП) и ПЭГ-400.
Новые отечественные мази, содержащие нитрофурановые соединения, показывают высокую клиническую и бактериологическую эффективность. Так, фурагель более активен (94%) при наличии в ране S. aureus и менее активен (79%) при Р. aeruginosa. Maзь хинифурила одинаково высоко активна при наличии в ране грамположительной и грамотрицательной микрофлоры (87-88%).Оба препарата показывают хорошую переносимость даже в случаях длительного использования их при лечении трофических язв. Использование сополимера акриловой кислоты с полиэтиленгликолем в различных весовых соотношениях в качестве мазевой основы позволяет регулировать осмотическую активность мази как в сторону ее повышения, так и снижения, что очень важно при переходе раневого процесса во II фазу и необходимости продолжения лечения раны под повязкой.
Клиническая эффективность 1% йодопироновой мази, многокомпонентной йодсодержащей мази (йодметриксилена), в качестве лечебного средства составляет 92,6—93,4%. Бактериологическая активность этих двух препаратов была одинаково высокой (91,8—92,6%) в отношении всех основных возбудителей острых гнойных процессов мягких тканей. Побочные эффекты (клинически значимые) наблюдались в 0,7% случаев и клинически незначимые — в 2,3% случаев. Следует особо подчеркнуть высокую эффективность этих препаратов при лечении ран с грибковым поражением, что часто наблюдается у ослабленных больных, с обширными ожоговыми ранами, трофическими язвами, пролежнями.
В настоящее время в клиническую практику внедрены только зарубежные йодсодержащие мази повидон-йод (“Зорка фарма”, Югославия) и бетадин (“Эгис”, Венгрия), хотя отечественный аналог был разработан более десяти лет тому назад.
Установлено, что уровень обсемененности ран аэробной микрофлорой при лечении мазями на ПЭГ-основе снижается ниже критического уровня к 3—5 суткам. Появление грануляций в среднем достигается к 4 суткам, начало эпителизации — к 5 суткам.
Широкий спектр антимикробной активности мазей на полиэтиленгликолевой основе, их высокая и длительная осмотическая активность позволяют более чем в 80% случаев в течение 4-5 суток купировать острый гнойный процесс и закончить лечение неосложненных гнойных ран мягких тканей наложением первично-отсроченных швов, а при использовании гипертонического раствора хлорида натрия в 90% случаев только в конце 2-3 недели лечения под прикрытием системной антибактериальной терапии удается закрыть рану путем наложения вторичных швов.
Для лечения неспорогенной анаэробной инфекции наряду с диоксидином перспективные возможности открылись после изучения препарата нитазола, показавшего высокое антибактериальное действие на стафилококки, стрептококки, кишечную палочку, аэробные спорообразующие бактерии, патогенные анаэробные микроорганизмы, как клостридиальные, так и неклостридиальные в виде монокультур и микробных ассоциаций. По спектру антибактериального действия нитазол имеет преимущества перед метронидазолом, к которому нечувствительны стафилококки, кишечная палочка, стрептококки.
Препарат оказывает противовоспалительное действие.
На основе нитазола были созданы две многокомпонентные мази — стрептонитол и нитацид. Антимикробная активность стрептонитола и нитацида значительно превосходит таковую зарубежного препарата клион (Венгрия), в состав которого входит метронидазол. Осмотическая активность стрептонитола значительно ниже, чем у нитацида, что обусловлено введением в ее состав вазелинового масла с водой. Стрептонитол и нитацид обладают равнозначным широким спектром антимикробной активности как в отношении грамположительной, так и в отношении грамотрицательной микрофлоры (84,2—88,5%). Обращает на себя внимание высокая активность этих препаратов при наличии в ране Р. aeruginosa (86,3—91,1%). Оба препарата показывают хорошую клиническую эффективность при наличии в ране анаэробной инфекции (88—89%).
Различие в их осмотической активности позволяет использовать их ступенчато — сначала нитацид (с высокой осмотической активностью), а затем стрептонитол.
II фаза раневого процесса
После очищения раны от гнойно-некротического содержимого и достижения ее бактериологической санации наступает II фаза раневого процесса. Этот период характеризуется появлением в ране островков грануляционной ткани, которая, развиваясь, покрывает полностью раневую поверхность. Здоровая грануляционная ткань всегда яркая, сочная, легко кровоточит. При малейшем ухудшении процессов биосинтеза в ране изменяется внешний вид грануляций: они теряют яркую окраску, становятся мелкими, покрываются слизистым налетом. Одной из причин такого осложнения считается суперинфекция. Всякое замедление развития грануляций ведет к задержке и остановке процесса эпителизации.
Одним из условий скорейшего заживления ран во II фазе является способность препаратов, используемых для местного лечения, оказывать бактерицидное действие в целях предупреждения вторичной инфекции; защитить грануляционную ткань от механических повреждений, а также оказывать умеренное влагопоглащающее действие и стимулировать рост грануляций.
Оптимальным вариантом является одновременное сочетание этих факторов в одном препарате.
К таким препаратам относятся современные комбинированные мази на регулируемой осмотической основе: метилдиоксилин, стрептонитол.
Метилдиоксилин — многокомпонентная мазь, содержащая в своем составе диоксидин, метилурацил и гидрофобную эмульсионную основу с наличием касторового масла. Композиция винилина с эмульгатором и ПЭГ-400, в качестве основы, позволила снизить осмотическую активность этого препарата до такого уровня, чтобы новая мазь не пересушивала молодую грануляционную ткань.
Мазь стрептонитол содержит в своем составе антибактериальные вещества стрептоцид и нитазол на гидрофильной эмульсионной основе, которая оказывает слабое осмотическое действие, удаляя избыток влаги, и одновременно защищает грануляционную ткань от механических повреждений. Препарат показан для лечения во II фазе воспаления ранее инфицированных анаэробной, грамположительной и грамотрицательной микрофлорой при наличии ярких сочных грануляций.
Таким образом, в настоящее время в клиническую практику для лечения гнойных процессов любой локализации и генеза внедрены новые препараты для местного лечения раневой инфекции с учетом стадии раневого процесса и видового состава микрофлоры ран.
Своевременное назначение необходимого препарата, полностью соответствующего фазе раневого процесса, способного подавить или предупредить реинфицирование раневой поверхности, позволяет: быстро ликвидировать острый гнойный процесс; сократить сроки подготовки к заключительному этапу хирургического лечения раны; значительно сократить сроки пребывания больных в стационаре.
Использование современных препаратов для местного лечения ран с антимикробными компонентами позволяет более рационально использовать антибактериальные препараты, в значительной группе больных сократить длительность системной антибактериальной терапии.
Настоящее сообщение подготовлено для специалистов, занимающихся лечением ран, а также для новых руководителей химико-фармацевтических заводов, от кого зависит судьба уникальных отечественных разработок, не имеющих аналогов за рубежом.
Добавил med2 3949 дней назад в категорию Травматология
[youtube.player]Читайте также:












