Поствакцинальный и инфекционный иммунитет может быть
Иммунитет – это способ защиты организма от генетически чужеродных веществ – антигенов экзогенного и эндогенного происхождения, направленный на поддержание и сохранение гомеостаза, структурной и функциональной целостности организма, биологической (антигенной) индивидуальности каждого организма и вида в целом.
Различают несколько основных видов иммунитета.
Врожденный, иди видовой, иммунитет, он же наследственный, генетический, конституциональный — это выработанная в процессе филогенеза генетически закрепленная, передающаяся по наследству невосприимчивость данного вида и его индивидов к какому-либо антигену (или микроорганизму), обусловленная биологическими особенностями самого организма, свойствами данного антигена, а также особенностями их взаимодействия.
Примером может служить невосприимчивость человека к некоторым возбудителям, в том числе к особо опасным для сельскохозяйственных животных (чума крупного рогатого скота, болезнь Ньюкасла, поражающая птиц, оспа лошадей и др.), нечувствительность человека к бактериофагам, поражающим клетки бактерий. К генетическому иммунитету можно также отнести отсутствие взаимных иммунных реакций на тканевые антигены у однояйцовых близнецов; различают чувствительность к одним и тем же антигенам у различных линий животных, т. е. животных с различным генотипом.
Видовой иммунитет может быть абсолютным и относительным. Например, нечувствительные к столбнячному токсину лягушки могут реагировать на его введение, если повысить температуру их тела. Белые мыши, не чувствительные к какому-либо антигену, приобретают способность реагировать на него, если воздействовать на них иммунодепрессантами или удалить у них центральный орган иммунитета — тимус.
Приобретенный иммунитет— это невосприимчивость к антигену чувствительного к нему организма человека, животных и пр., приобретаемая в процессе онтогенеза в результате естественной встречи с этим антигеном организма, например, при вакцинации.
Приобретенный иммунитет может быть активным и пассивным. Активный иммунитет обусловлен активной реакцией, активным вовлечением в процесс иммунной системы при встрече с данным антигеном (например, поствакцинальный, постинфекционный иммунитет), а пассивный иммунитет формируется за счет введения в организм уже готовых иммунореагентов, способных обеспечить защиту от антигена. К таким иммунореагентам относятся антитела, т. е. специфические иммуноглобулины и иммунные сыворотки, а также иммунные лимфоциты. Иммуноглобулины широко используют для пассивной иммунизации, а также для специфического лечения при многих инфекциях (дифтерия, ботулизм, бешенство, корь и др.). Пассивный иммунитет у новорожденных детей создается иммуноглобулинами при плацентарной внутриутробной передаче антител от матери ребенку ииграет существенную роль в защите от многих детских инфекций в первые месяцы жизни ребенка.
Поскольку в формировании иммунитета принимают участие клетки иммунной системы и гуморальные факторы, принято активный иммунитет дифференцировать в зависимости от того, какой из компонентов иммунных реакций играет ведущую роль в формировании защиты от антигена. В связи с этим различают клеточный, гуморальный, клеточно-гуморальный и гуморально-клеточный иммунитет.
Примером клеточного иммунитета может служить противоопухолевый, а также трансплантационный иммунитет, когда ведущую роль в иммунитете играют цитотоксические Т-лимфоциты-киллеры; иммунитет при токсинемических инфекциях (столбняк, ботулизм, дифтерия) обусловлен в основном антителами (антитоксинами); при туберкулезе ведущую роль играют иммунокомпетентные клетки (лимфоциты, фагоциты) с участием специфических антител; при некоторых вирусных инфекциях (натуральная оспа, корь и др.) роль в защите играют специфические антитела, а также клетки иммунной системы.
В инфекционной и неинфекционной патологии и иммунологии для уточнения характера иммунитета в зависимости от природы и свойств антигена пользуются также такой терминологией: антитоксический, противовирусный, противогрибковый, противобактериальный, противопротозойный, трансплантационный, противоопухолевый и другие виды иммунитета.
Наконец, иммунное состояние, т. е. активный иммунитет, может поддерживаться, сохраняться либо в отсутствие, либо только в присутствии антигена в организме. В первом случае антиген играет роль пускового фактора, а иммунитет называют стерильным. Во втором случае иммунитет трактуют как нестерильный. Примером стерильного иммунитета является поствакцинальный иммунитет при введении убитых вакцин, а нестерильного— иммунитет при туберкулезе, который сохраняется только в присутствии в организме микобактерий туберкулеза.
Иммунитет (резистентность к антигену) может быть системным, т. е. генерализованным, и местным, при котором наблюдается более выраженная резистентность отдельных органов и тканей, например слизистых верхних дыхательных путей (поэтому иногда его называют мукозальным).
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Что такое иммунопрофилактика?
Иммунопрофилактика - метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета при помощи вакцин.
Что такое вакцинация?
Вакцинация - это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине.
Основным принципом вакцинации является то, что пациенту дается ослабленный или убитый болезнетворный агент (или искусственно синтезированный белок, который идентичен белку агента) для того, чтобы стимулировать продукцию антител для борьбы с возбудителем заболевания.
Среди микроорганизмов, против которых успешно борются при помощи прививок, могут быть вирусы (например возбудители кори, краснухи, паротита, полиомиелита, гепатита В) или бактерии (возбудители туберкулеза, дифтерии, коклюша, столбняка, гемофильной инфекции).
Что такое "коллективный" иммунитет?
Чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных (не иммунизированных) заболеть, тем меньше вероятность возникновения эпидемии. Для сохранения эпидемического благополучия требуется охват прививками не менее 95% населения.
Чем отличается вакцинация от ревакцинация?
Вакцинация - мероприятие направленное на формирование иммунитета к определенной болезни. Она может быть как однократной, так и многократной. Кратность говорит о том, сколько раз необходимо получить вакцину для образования стойкого поствакцинального иммунитета иммунитета.
Ревакцинация - мероприятие, направленное на поддержание поствакцинального иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации.
Что такое поствакцинальный иммунитет?
Поствакцинационный иммунитет - иммунитет, который развивается после введения вакцины.
Как обеспечивается безопасность вакцин?
Вакцины, так же как и другие лекарственные препараты претерпевают обширные клинические испытания для обеспечения максимальной безопасности и эффективности. Первоначальные клинические испытания проводятся на животных, затем проводятся несколько фаз испытаний на человеке. В соответствии с рекомендациями ВОЗ каждое государство, даже не производящее вакцины должно иметь национальный орган контроля иммунобиологических препаратов (МИБП). Постановлением Правительства России функции Национального органа контроля, отвечающего за качество вакцин, возложены на Государственный НИИ стандартизации и контроля медицинских биологических препаратов им. Л.А. Тарасевича.
Можно ли одновременно прививаться против нескольких инфекций?
Одновременное введение нескольких вакцин в большинстве случаев является безопасным, эффективным и регламентировано Национальным календарем прививок. В настоящее время нет каких-либо противопоказаний к одновременному введению нескольких вакцин. Исключение составляет вакцинация против туберкулеза вакциной БЦЖ - одновременно с ней другие прививки не проводятся.
Кроме того, одновременное введение вакцин особенно актуально в следующих случаях:
- при надвигающейся одновременной эпидемии нескольких заболеваний;
- при подготовке к путешествию;
- при неуверенности в том, что пациент придет на последующие вакцинации;
- при усыновлении ребенка иностранцами;
- при отсутствии документов о ранее проведенных прививках
В настоящее время Национальным календарем прививок предусмотрено одновременное введение комбинированных и моновакцин. Единственным условием при этом является введение разными шприцами в разные участки тела.
Одновременная вакцинация не сопровождается угнетением иммунного ответа. Наш организм постоянно сталкивается с огромным числом антигенов, обеспечивая защиту внутренней среды; при проникновении в эту внутреннюю среду даже одного единственного микроорганизма он вырабатывает десятки видов антител к каждому из белков возбудителя. При смешанных инфекциях это число возрастает многократно, так что ответ на одновременное введение нескольких вакцин не создает чрезвычайной ситуации.
Одновременная иммунизация не сопровождается усилением побочных реакций: частота побочных реакций при совместном и раздельном их введении не различается
Какие имеются противопоказания к вакцинации?
За последние годы перечень противопоказаний к вакцинации существенно уменьшился. Этому способствовали проводимые научные разработки, показавшие, что дети с различными заболеваниями при соблюдении определенных предосторожностей удовлетворительно переносят прививки и вырабатывают полноценный иммунитет.
Широкий перечень противопоказаний, применявшийся на протяжении многих лет в нашей стране, был обусловлен тем, что большая часть из них была искусственно перенесена из противопоказаний к оспенной вакцинации на все другие вакцины.
Противопоказания к прививкам подразделяются на следующие категории: постоянные (абсолютные) и временные (относительные.
Постоянные противопоказания встречаются достаточно редко и их частота не превышает 1% от общего числа детей, к ним относятся:
Сильная реакция или осложнение на предыдущую дозу ( температура выше 40 градусов, в месте введения вакцины - отек, гиперемия > 8 см в диаметре).
Все живые вакцины
Иммунодефицитное состояние (первичное), иммуносупрессия, злокачественные новообразования, беременность
БЦЖ-вакцина (вакцина против туберкулеза)
Масса тела ребенка менее 2000 граммов, келоидный рубец после введения предыдущей дозы
АКДС (вакцина против коклюша, дифтерии, столбняка)
Прогрессирующее заболевание нервной системы, афебрильные судороги в анмнезе (вместо АКДС в этом случае вводят АДС)
АДС (дифтерийно-столбнячный анатоксин), АДС-М(дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов)
Абсолютных противопоказаний нет
Живые вакцины против кори, краснухи, паротита
Тяжелая реакция на аминогликозиды, анафилактические реакции на куриный белок
Вакцины против гепатита В
Повышенная чувствительность к дрожжам
Вакцины против гриппа
Повышенная чувствительность к куриному белку
СОВЕТЫ ТЕМ, КТО НЕ ДЕЛАЕТ ПРИВИВКИ
Люди отказываются от проведения прививок по разным причинам. Кому-то они противопоказаны, кто-то думает, что они ему противопоказаны, кто-то отказывается по принципиальным соображениям, а кто-то считает, что прививки - это гораздо большее
Можно ли отказаться от проведения прививок?
В соответствии со статьей 5 Федерального закона от 17 сентября 1998 г. N 157-ФЗ "Об иммунопрофилактике инфекционных болезней, "граждане при осуществлении иммунопрофилактики имеют право на отказ от профилактических прививок.". При этом (в соответствии с той же статьей), "при осуществлении иммунопрофилактики граждане обязаны в письменной форме подтверждать отказ от профилактических прививок.", то есть написать письменный отказ. Лица, которые выполняют работы, связанные с высоким риском заболевания инфекционными болезнями, обязаны иметь соответствующие прививки.
Что влечет за собой отказ от прививок?
- - Ваш ребенок (или Вы сами) может заболеть теми болезнями, от которых можно сделать прививки;
- - Заболев, ваш ребенок может заразить окружающих (в том числе и членов семьи);
- При карантине и эпидемии (или угрозе эпидемии) Вам могут временно отказать в приеме в учебное или оздоровительное учреждение (пока не пройдет риск заражения).
- Вам могут запретить въезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок;
- Вам могут отказать в приеме на работу или отстранить от работы, выполнение которой связано с высоким риском заболевания инфекционными болезнями.
Когда о прививках все-таки стоит подумать
1. Если у Вашего ребенка был контакт с заболевшим, а Вы не хотите, чтобы он заболел. Тогда Вам потребуется экстренная профилактика (введение вакцины или иммуноглобулина).
2. Если в Вашем регионе объявлена эпидемия опасного заболевания (например, дифтерии).
3. Если Вы собираетесь посетить места, где какое-либо заболевание особенно распространено (например, клещевой энцефалит, менингококковый менингит, желтая лихорадка, гепатит А в некоторых регионах).
4. Если в семье есть взрослые лица, которые не болели такими заболеваниями, как корь, паротит, краснуха. У взрослых эти болезни протекают гораздо тяжелее, чем у ребенка, а не привитый ребенок с большой долей вероятности может принести заболевание из детского сада или школы.
5. Если кто-либо из членов семьи планирует беременность, а ребенок не привит против краснухи. Тогда прививку желательно сделать женщине, планирующей беременность. Особенно это актуально, если ребенок садовского или школьного возраста (то есть может легко заразиться краснухой от других детей).
6. Если в семье есть больные онкологическими заболеваниями, а также лица, страдающие иммунодефицитом. Заболевание, которое Ваш ребенок, возможно, перенесет легко, может вызвать очень тяжелые последствия (вплоть до летального исхода) у больного члена семьи. Если же ребенок будет привит от таких широко распространенных заболеваний, как корь, паротит, краснуха, грипп, то тем самым он защитит больного и ослабленного человека.
7. В случае травмы (особенно загрязненной) - необходима срочная экстренная профилактика против столбняка. Обязательно сообщите врачу, что Вы или Ваш ребенок не привит против столбняка.
8. При укусе или ослюнении животным, у которого подозревается бешенство - прививки против бешенства делаются по жизненным показаниям.
Необходимо ли прививаться взрослым?
Так сложилось, что слово "прививка" ассоциируется с ребенком. Однако вакцинация взрослых не менее важна, чем вакцинация детей. В настоящее время в Национальный календарь прививок включена вакцинация взрослых протии дифтерии, гриппа (лиц старше 60 лет, медиков, педагогов и т.д.), кори (до 35 лет), краснухи (женщин 18-25 лет), гепатита В (до 55 лет).
Корь, паротит, краснуха
Вакцинация против этих инфекций рекомендуется всем взрослым, которые не болели или не были вакцинированы.
Все неиммунные (то есть не болевшие и не привитые) женщины детородного возраста должны быть привиты против краснухи. Особенно это касается лиц групп риска (работников детских дошкольных учреждений и школ, инфекционных отделений больниц и роддомов, студентов-медиков, врачей).
При первом случае кори в организованном коллективе следует срочно (в течение 3-х суток) привить коревой вакциной всех контактных без ограничения возраста, не болевших корью и не вакцинированных против нее.
При регистрации заболевания паротитом ранее не привитые и не болевшие паротитом взрослые мужчины до 35 лет подлежат прививке в течение 7 дней после контакта с заболевшим.
Вакцинацию против кори, паротита, краснухи проводят без предварительного серологического контроля (анализа крови на антитела), так как наличие постинфекционного иммунитета ни в коей мере не усиливает реакцию на вакцинацию.
Женщины, подлежащие прививкам не должны быть беременными.
Вакцинация против гепатита А рекомендуется следующим лицам:
- o Лица, путешествующие в регионы, где высок риск заражения гепатитом А
- o Лица с хроническими заболеваниями печени;
- o Иинфицированные вирусом гепатита С;
- o Наркоманы;
- o Гомосексуалисты,
- o Лица с нарушением коагулирующего фактора,
- o Лица работающие с вирусом гепатита А в лабораториях,
- o Работникам пищевой промышленности
Прививки против гепатита В рекомендуются взрослым без ограничения возраста, а особенно следующим категориям населения:
Лица групп риска:
o имеющие бытовые или половые контакты с инфицированными гепатитом В;
o гетеросексуалы, имеющие более 1 партнера за 6 месяцев;
o лица с недавно диагностированными венерическими заболеваниями;
o пациенты на гемодиализе и с острой почечной недостаточностью;
o пациенты, получающие частые переливания крови;
o реципиенты препаратов крови
o лица, работающие с кровью
o медицинские работники
o Лица, инфицированные гепатитом С
Дифтерия и столбняк
Вакцинация против дифтерии и столбняка взрослых включена в календарь профилактических прививок практически всех стран, в том числе и России.
Исследованиями последних лет установлено, что на иммунитет против дифтерии у взрослых прямо влияют следующие факторы:
- - время, прошедшее после последней вакцинации (чем оно больше, тем ниже уровень антител);
- - факт законченной первичной вакцинации (3-х кратный) в первые 3 года жизни
- - пол: установлено, что у женщин защита оказывается всегда ниже, чем у мужчин.
- - противодифтерийный иммунитет у лиц, злоупотребляющих алкоголем, находящихся на гемодиализе, после аллотрансплантации почки оказывается сниженным.
Ниже приведены рекомендации по режиму проведения прививок в зависимости от обстоятельств:
- Лица. полноценно привитые в детстве, должны прививаться против дифтерии и столбняка ослабленной вакциной каждые 10 лет без ограничения возраста;
- Лица, у которых возник перерыв в графике ревакцинаций(более 10 лет) прививаются двукратно с инетрвалом 30-45 дней. Если они за это время получали столбнячный анатоксин, одна из прививок может быть сделана только вакциной против дифтерии. Далее ревакцинация проводится каждые 10 лет;
- Лица. не привитые в прошлом вообще, получают 3 дозы вакцины (вторая через 30-45 дней после первой, третья - 6-12 мес. после второй). Далее ревакцинацию проводят каждые 10 лет. Если менее 8 лет назад проводилась вакцинация столбнячным анатоксином, то проводится вакцинация только вакциной против дифтерии.
- При неизвестном прививочным анамнезепроводят однократную (в возрасте до 35 лет) или двукратную (старшие возраста) вакцинацию. для последней возрастной группы рекомендуется определение титра антител спустя 2 месяца после второй прививки. Ревакцинации проводят каждые 10 лет.
Экстренная профилактика столбняка (при травме): если рана чистая, то вакцинация необходима только в случае, если после последней вакцинации прошло более 10 лет; в случае загрязненной раны вакцинация необходима, если с момента если с момента предыдущей вакцинации прошло более 5 лет.
Источники:
- Иммунопрофилактика-2003 под ред. В.К.Таточенко и Н.А.Озерецковского. Москва 2003
- Бактерийные, сывороточные и вирусные лечебно-профилактические препараты. Аллергены. Дезинфекционно-стерилизационные режимы поликлиник. Справочник практического врача. Под ред. Н.А.Озерецковского, Г.И.Останина. Санкт-Петербург 1998.
- Н.В.Медуницын. Вакцинология. Москва 1999
- Р.Я. Мешкова. Иммунопрофилактика. руководство для врачей. Смоленск 1999
-Бюллетень "Вакцинопрофилактика"
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Томской области, 2006-2020 г.
Адрес: 634021, город Томск, проспект Фрунзе, 103а
[youtube.player]Вакцинирование – это процесс, целью которого является формирование защитных сил к определенным вирусным и инфекционным патологиям. Иммунизировать начинают с самого рождения. Некоторые родители негативно относятся к прививкам, считая, что они причиняют вред неокрепшему детскому организму.
Но педиатры утверждают, что без профилактики, малыш подвержен опасным заболеваниям. Важно понимать, какой иммунитет вырабатывается при введении вакцины, как долго он сохраняется.
Роль вакцинации в иммунологии

Вакцинирование подразумевает введение определенной дозы антигенного материала в организм, с целью выработки защитных сил к конкретному вирусному, инфекционному заболеванию. Прививки играют большую роль в иммунологии.
Пока что вакцины являются единственным эффективным способом защиты от заражения и развития осложнений некоторых патологий. С самого рождения детей планово прививают против дифтерии, коклюша, паротита, столбняка, гриппа, кори, краснухи, полиомиелита, гепатита, туберкулеза.
Например, АКДС защищает одновременно от столбнячной, дифтерийной и коклюшной болезней. В любом случае иммунопрофилактика эффективна и приемлема для предупреждения эпидемий опасных заболеваний.
В иммунологии известны такие типы вакцин:

- живые – содержат аттенуированные вирусы и бактерии. К такой группе относят прививки против туберкулеза (БЦЖ), краснухи, кори (ЖКВ), паротита (ЖПВ), от полиомиелита (ОПВ);
- инактивированные – в их составе присутствуют убитые патогены, их фрагменты либо анатоксины. В качестве примера можно привести такие препараты: АКДС, АДС-М, АДС, АС, Инфанрикс.
Какой иммунитет вырабатывается при введении вакцины?
Итогом вакцинирования является выработка защитных сил. У привитого человека формируется приобретенный иммунитет к определенным инфекциям и вирусам. Суть профилактики в том, что в организм вводится антигенный материал.

Иммунные клетки сразу начинают реагировать на инородные вещества, продуцируя антитела, которые борются с вирусами и бактериями.
Когда эти вещества достигают нужной концентрации, человек становится защищенным от последующего заражения. Создание искусственного иммунитета происходит по-разному. Одни прививки достаточно вводить единожды, другие требуют периодического повторения.
В зависимости от необходимости ревакцинации, приобретенный иммунитет может быть первичным (сформированным после одноразовой инъекции) и вторичным (полученным в результате повторного введения антигенного материала).
Через сколько дней после прививки возникает иммунный ответ?
Иммунный ответ начинает формироваться сразу после введения вакцины. Но выявить наличие антител в сыворотке можно лишь спустя латентный период, который после первой прививки длится около 7-10 дней.
Требуемая для надежной защиты концентрация антител, достигается спустя 3-4 недели после иммунизации. Поэтому в течение месяца ребенок еще подвержен заражению опасными патологиями.

Медики отмечают, что антитела, которые относятся к разным классам иммуноглобулинов, образуются в неодинаковые сроки. Например, IgM формируются рано и проявляют низкое сходство к живому либо убитому патогену, анатоксину.
Что касается поздних антител IgG, то они обеспечивают более надежную защиту. Есть такая категория людей, у которых специфический иммунитет от прививки не вырабатывается даже после многократного введения антигенного материала.
Подобная особенность организма называется вакцинальной недостаточностью. Причину такого состояния медики видят в отсутствии у молекул HLA класса II участков, ответственных за распознавание антигенов. Вторичный иммунный ответ обычно проявляется быстрее – на 4-5 сутки после вакцинопрофилактики.
Это объясняется наличием в крови человека определенного количества антител, которые моментально реагируют на проникновение в организм антигена. После повторной прививки резко повышается концентрация IgG.
Сроки возникновения иммунного ответа зависят от таких факторов:

- качество вакцины;
- техника введения препарата;
- вид прививки;
- индивидуальные особенности организма;
- соблюдение правил поствакцинального поведения.
Доктора отмечают, что не всегда низкая концентрация антител свидетельствует о подверженности к патологии.
Есть ряд инфекций, для которых малого присутствия защитных тел, достаточно для противостояния заражению. Например, для предупреждения столбнячной болезни IgG в сыворотке должен быть на уровне 0,01 МЕ/мл.
На какое время сохраняется иммунный ответ, возникающий путем иммунизации?
Многие пациенты интересуются, на какое время сохраняется иммунный ответ, возникший в результате вакцинации. Все зависит от типа и качества прививки, введенной дозы, особенностей организма, наличия протективных антигенов, возраста человека.
Вакцинирование против свинки, краснухи и кори детям обеспечивает защиту на 5-6 лет, а взрослым – на 10 и более лет. У некоторых мужчин и женщин иммунный ответ сохраняется в течение всей жизни.
После прохождения курса иммунопрофилактики гепатита В, человек становится защищенным на 20-25 лет. После укола АКДС первичный иммунный ответ наблюдается в течение 1,5-2 месяцев.
После трехкратного введения препарата защита сохраняется в течение 8 месяцев. Далее для поддержки крепости детям вводят АКДС в 6 и 14 лет. У взрослых иммунный ответ отмечается на протяжении 10 лет.
Методы оценки поствакцинального иммунитета у человека
Для определения крепости приобретенного вследствие вакцинирования иммунитета, проводят специальные тесты. Существует немало методик оценки. Выбор зависит от типа используемой прививки и особенностей организма.
Сегодня выполняется анализ приобретенных защитных сил после профилактики свинки, туберкулеза, коклюша, столбняка, кори, гриппа, бруцеллеза, туляремии, полиомиелита и т.п.

Для выявления напряженности защитных сил применяют следующие способы:
- проведение серологического типа исследования сыворотки привитого (например, анализ РПГА). Порцию крови объемом 0,75-1,5 мл берут из пальца выборочно у сельских и городских жителей. Материал изучается на наличие титров антител. Используют специальное оборудование, химические вещества. Если антитела присутствуют в достаточном количестве, это говорит о хорошей защищенности;
- выполнение кожной иммунологической пробы. Например, для выявления туберкулезной палочки и антител к этому возбудителю, проводят анализ Манту. Исследование предполагает подкожное введение дозы туберкулина и оценку спустя несколько дней местной реакции. К иммунологическим пробам также относится анализ Шика, который выявляет наличие титра антител к дифтерии. Выполняется тест по аналогии с Манту.
Правда ли, что вакцины обладают свойством убивать иммунную защиту ребенка?
Прививка действительно приводит к временному ослабеванию защитных сил. Это объясняется тем, что антигенный материал провоцирует определенные изменения в организме.
В ходе такого процесса, иммунная система занята борьбой с искусственно введенным патогеном. В период выработки антител ребенок становится уязвимым к некоторым заболеваниям.
Но после того как иммунный ответ сформируется, состояние нормализуется, организм становится крепче. Последние исследования американских ученых показали, что прививка не разрушает защитный барьер малыша. Были изучены медицинские сведения 944 детей возрастом от 2 до 4 лет.
Одних малышей повергли воздействию 193-435 антигенов, другие не получали плановые вакцины. В итоге оказалось, что никакой разницы в подверженности инфекционным и неинфекционным заболеваниям, у непривитых и иммунизированных нет. Единственное, вакцинированные стали защищенными от тех болезней, от которых они прошли профилактику.
Видео по теме
Врач-педиатр, врач высшей категории о сути вакцинации:
Таким образом, прививки способствуют выработке специфического первичного или вторичного иммунитета. Защитные силы сохраняются в течение долгого времени и позволяют предупредить развитие опасных инфекционных и вирусных патологий.
[youtube.player]Миф второй: прививки ослабляют собственный иммунитет и вредят организму

Лекари вскрывали созревший оспенный пузырек на теле заболевшего и смачивали содержимым лоскут хлопковой материи. После — касались им ноздрей здорового человека, которому хотели передать иммунитет к вирусу.
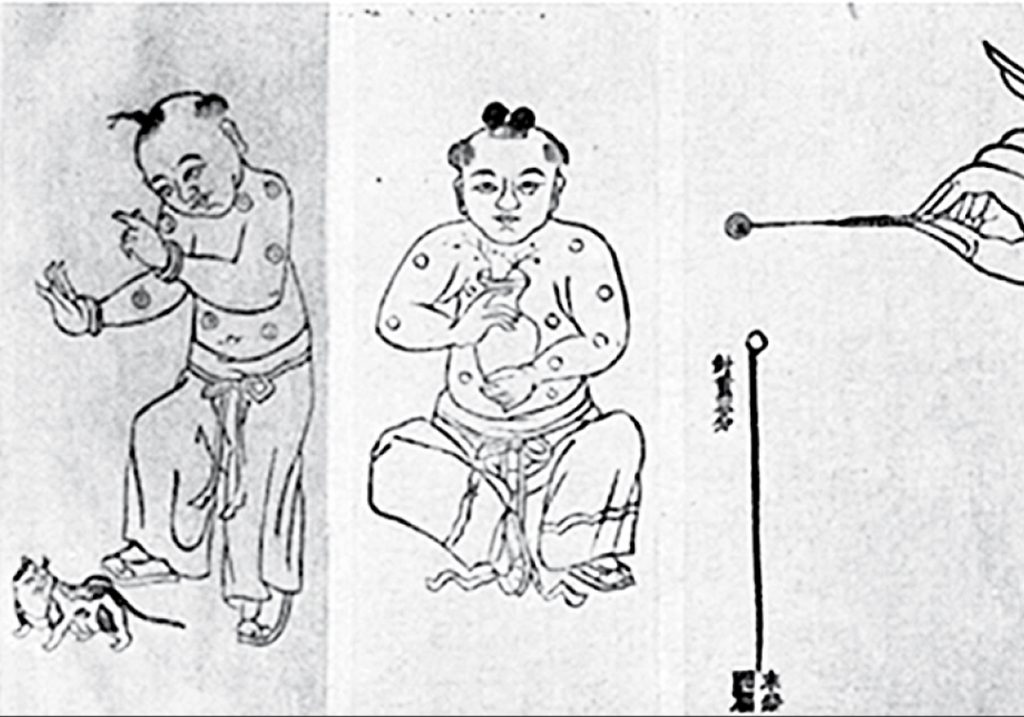
Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
В Европе об этих методах предотвращения эпидемий натуральной оспы стало широко известно только в XVIII веке, когда появилась тенденция перенимать оригинальные идеи восточных народов и культур. Самое раннее упоминание о вариоляции было обнаружено в Дании в XVII веке — европейцы переняли практику прививок от оспы у турков.
Сами турки приписывали этот метод черкесам, которые использовали его в меркантильных целях. Этот народ был беден, но, несмотря на это, красивых черкешенок выдавали замуж за богатых иноземцев или продавали в качестве рабынь в гарем турецким султанам. Черкесские женщины прививали своих шестимесячных или годовалых детей от оспы, снижая риск возникновения заболевания. Вариоляция служила гарантией того, что лицо и кожа девочек не будут позже испорчены оспой.
Постепенно инокуляция стала распространяться за пределами Дании. Известный французский философ Вольтер был настолько впечатлен этим явлением, что ему удалось передать через переписку свой энтузиазм Екатерине II.
В настоящее время существует более 100 видов вакцин от десятков инфекций, которые по основным характеристикам делятся на 4 класса:
Инактивированные вакцины содержат убитые бактерии, вирусы, либо их части. К таким вакцинам относятся прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А и другие.
Этот тип вакцин содержит токсины бактерий, которые были обработаны специальным образом. При этом теряются их вредоносные свойства, но сами токсины не сильно изменяют свою структуру. На основе анатоксинов создают прививки от дифтерии, коклюша и столбняка.
Но существует исключение — вакцина, которая применяется после инфицирования. Луи Пастер и его ученик Эмиль Ру разработали средство против бешенства, которое вводят уже после укуса зараженным животным. Эффективность такой вакцинации можно объяснить длительным инкубационным периодом этого вируса. Он поражает центральную нервную систему — головной и спинной мозг. Чтобы проникнуть в эти органы, вирусу необходимо время. Так что иммунная система успевает выработать ответ и болезнь не развивается.
После того, как в организм попадают компоненты вакцин, запускается тот же механизм, который срабатывает при возникновении инфекции.
Как для поддержания эффективности войск нужны регулярные учения, так и прививки необходимо делать несколько раз для выработки антител, которые будут максимально быстро распознавать антиген. Каждое следующее появление антигена усиливает иммунитет к конкретному возбудителю инфекции, поэтому его удаление из организма происходит все быстрее и быстрее.
В итоге при иммунизации в теле человека остаются только те B-клетки, которые производят наиболее сильнодействующие антитела.
Что происходит в случае отсутствия антител к инфекционному агенту? Например, при заболевании полиомиелитом может развиться паралич. Корь в некоторых случаях вызывает энцефалит и слепоту. А клещевой энцефалит при отсутствии прививки может привести к летальному исходу. Прививка в большинстве случаев — это способ приобрести иммунитет к отдельному возбудителю без каких-либо затрат и потерь для организма.
В некоторых случаях после прививки могут наблюдаться побочные эффекты в виде недомоганий (боли в месте укола, слабость, головная боль, небольшое повышение температуры и другие), а иногда даже возможны серьезные приступы аллергических реакций. Побочные эффекты вакцин часто становятся поводом для возникновения множества вопросов и недоверия к прививкам. Многие люди отказываются делать их себе и своим детям, аргументируя это решение наличием у вакцин побочных эффектов. При этом большинство отказников не учитывают, что сами заболевания, от которых им предлагают вакцинироваться, в большинстве случаев намного опаснее сопутствующих эффектов прививок. Таким образом люди повышают уязвимость собственного иммунитета и риск заразиться серьезным заболеванием с намного более серьезными последствиями.
Лицензированные вакцины тщательным образом проверяются, а после выхода на рынок становятся постоянным объектом повторных проверок и отзывов.
Например, эпидемии коклюша и эпидемии полиомиелита могут возобновиться в случаях массовых отказов от прививок. В наши дни отсутствие заболевания у человека может быть связанно именно с коллективным иммунитетом. Прививка позволяет не только обезопасить свое здоровье, но и поддержать коллективную защиту от определенного вида инфекции.
Еще одна причина отказа от вакцинирования — использование тиомерсала или соединения ртути, которое необходимо для консервации вещества некоторых вакцин, выпускающихся в многодозовых флаконах.
В течение более 10 лет Всемирная организация здравоохранения (ВОЗ) тщательным образом изучала вопрос о безопасности использования этого вещества и неизменно приходила к однозначному выводу — количество содержащегося в вакцинах тиомерсала не представляет опасность для здоровья человека.
По данным ВОЗ, каждый год иммунизация позволяет предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша и кори. Помимо того, что прививки могут останавливать развитие и распространение инфекционных заболеваний, с помощью вакцинации удается препятствовать росту некоторых видов злокачественных опухолей. Так, например, известно, что некоторые виды онкологических заболеваний связаны с инфицированием отдельных тканей вирусами — рак шейки матки, вульвы, вагины, анального отверстия — вызываются вирусом папилломы человека (ВПЧ). Рак печени может спровоцировать вирус гепатита B. Если провести вакцинацию против этих возбудителей, то с очень высокой вероятностью можно избежать образования этих видов опухоли.
В случае использования вакцины против вируса гепатита B вероятность заболеть раком печени составляет всего 5 %.
Существует еще один важный аргумент в пользу вакцинации. Дело в том, что привитому человеку совсем не понадобятся антибиотики для борьбы с бактериями-возбудителями, поскольку никакого лечения инфекционных заболеваний и не потребуется. Вакцинация косвенно предупреждает возникновение супербактерий — штаммов, устойчивых к антибиотикам, и способствует ограничению распространения устойчивости к антибиотикам, в том числе и к самым сильно действующими.
Супербактерия, устойчивая к антибиотику
Бактерия может стать устойчивой к действию антибиотика за сравнительно небольшой промежуток времени. Так, например, группа ученых из Гарварда под руководством профессора Роя Кишони показала, что кишечная палочка может стать устойчивой к 1000-кратной дозе антибиотика всего за 12 дней.
Устойчивость может развиваться не только к действию антибиотиков, но и к спирту — одному из главных антимикробных средств.
Австралийские ученые из Университета Мельбурна выяснили, что бактерии Enterococcus faecium из рода энтерококков часто являются причиной больничных инфекций. Этим бактериям не страшны не только многие антибиотики, но и дезинфицирующие средства на основе спиртов.
Спирт в составе гелей растворяет клеточную стенку — защитную оболочку бактерий. Профессор Тимоти Стиниа и его коллеги предполагают, что мутации в генах E. faecium, по всей видимости, наделили этих бактерии способностью создавать клеточные стенки, которые не растворяются под действием спирта.
[youtube.player]Читайте также:


