После ротавирусной инфекции цистит

Цистит – воспаление стенок мочевого пузыря. Это распространенное заболевание, причиной которого могут быть бактерии, вирусы, грибки, опухоли и нервно-эмоциональное перенапряжение. Распознать, что именно вызвало цистит сложно, так как, независимо от возбудителя, симптомы одинаковые – учащенное и болезненное мочеиспускание.
Выявить особенности болезненного состояния, источник заражения можно только при дополнительном обследовании. Бактериальный цистит – наиболее часто встречающаяся форма болезни. В случае безрезультатного лечения антибиотиками делается посев мочи на микрофлору. Отрицательный результат дает основание предположить, что это вирусный цистит.
Чем отличается вирусный цистит?
При бактериальном цистите возбудитель попадает в мочевой пузырь из уретры. Кокки и кишечная палочка находятся в кишечнике, становясь патогенными при ослаблении иммунитета и попадании в благоприятную среду.

Вирусы заносятся в мочевыводящую систему с током крови, попадая в организм человека извне, а именно:
Вирусный цистит относится к разновидности небактериального цистита. Чаще всего таким циститом болеют мальчики и мужчины, у женщин преобладает бактериальная форма.
Основные симптомы
Это могут быть ОРВИ, ветряная оспа, опоясывающий лишай, простудные высыпания на губах, генитальный герпес, мононуклеоз, цитомегаловирус.
Симптомы вирусного цистита:
- болезненность при мочеиспускании;
- частые позывы;
- кровь в моче;
- помутнение мочи;
- чувство неопорожненного пузыря;
- тянущие боли внизу живота;
- снижение либидо.
Несмотря на схожесть признаков, течение болезни отличается от бактериальной инфекции:
- боль в мочевом при вирусном цистите не так выражена;
- количество мочеиспусканий доходит до 30 и больше раз в сутки;
- объем выделяемой мочи незначителен;
- моча может быть розового цвета.

Причиной геморрагического цистита является осложнение после перенесенной простуды. Особенно часто таким видом вирусного цистита страдают пожилые мужчины при сопутствующем заболевании аденомы предстательной железы.
Кровь, попадая в мочу, окрашивает ее в розовый цвет. Сгусток крови в таком случае может перекрыть мочеиспускательный канал, не давая моче выйти наружу, вызывая сильное растяжение мочевого пузыря.
Длительное течение болезни с обильной кровопотерей приводит к анемии.
Геморрагический цистит – тяжелая форма воспалительного процесса в мочевом пузыре. Помимо прочего всегда сопровождается лихорадкой, ознобом, недомоганием. Трудно поддается лечению. Переходит из острой в хроническую форму, с частыми рецидивами. Конечный результат хронического геморрагического вирусного цистита — прекращение выделительной функции из-за замещения мышечных волокон соединительной тканью.

Герпетический цистит отличается от бактериального резким неприятным запахом и сопровождается генитальным герпесом. Причина заболевания кроется в снижении иммунитета.
Полиомавирусы проявляются в виде сглаженных респираторных заболеваний, давая осложнения на почки. Цистит в этих случаях – это осложнение пиелонефрита и нефрита.
Методы лечения
Назначение лечения начинается с определения возбудителя заболевания. На основании данных клинического обследования (анализа мочи, цистоскопии, УЗИ) и анамнеза делается заключение о причине патологии мочевого пузыря.
Способы воздействия воспалительные процессы при гематогенном цистите можно подразделить на:
- народные средства;
- традиционное лечение.
Вылечить вирусный цистит методом народной медицины невозможно, но необходимо использовать как дополнение к медицинским препаратам.
Это способы, облегчающие состояние больного и ускоряющие выздоровление. К ним относятся:

обильное теплое питье для вымывания токсинов из мочевого пузыря, используя мочегонные напитки (клюквенный морс, компоты из сухофруктов или свежих фруктов, щелочную минеральную воду);- тепло (грелка на низ живота снимает спазмы, применяется как болеутоляющее средство);
- водные настои из василька, зверобоя, крапивы, ромашки помогают купировать сопутствующие бактериальные инфекции; настой толокнянки принимают при геморрагическом цистите, как кровоостанавливающее средство.
К нему относится назначение препаратов противовирусного, антибактериального и иммунного назначения.
Вирусы трудно поддаются лечению. Некоторые из них, например герпес, считаются неизлечимыми. Тем не менее, больному проводят курс противовирусной терапии такими препаратами, как Ацикловир или Ганцикловир. В тяжелых случаях вводят внутривенно.

Антибактериальное лечение назначается обязательно, для профилактики осложнения бактериальным циститом. Для этого назначаются лекарственные средства из последних поколений цефалоспоринов и нитрофуранов.
Лекарственные препараты, такие как Виферон, Гепон, Уро-Гиал укрепляют иммунную систему в целом и противовирусную в частности, способствуя уничтожению вируса.
Вирусный цистит – тяжелое урологическое заболевание
Цистит, вызываемый вирусами, всегда проходит на фоне ослабленного иммунитета после перенесенного инфекционного заболевания. Часто застойные явления в мочевом пузыре провоцируют возникновение бактериального цистита, что осложняет лечение. Геморрагический вирусный цистит – предвестник хронической формы, трудно поддается лечению.
Лечение вирусного цистита направлено на повышение иммунитета, уничтожение возбудителей патологического процесса и облегчение состояния больного.
Цистит — распространенное заболевание мочевыводящих путей. Довольно часто встречается такая его разновидность, как вирусный цистит, возникающий вследствие ослабления иммунитета на фоне текущих инфекций.

Описание
Цистит — заболевание мочевыводящих путей. Характеризуется воспалением слизистых оболочек мочевого пузыря и нарушением его функционала. Различают инфекционный и неинфекционный виды, первичные и вторичные формы течения болезни, хронические и острые фазы.
В свою очередь, простые и инфекционные циститы делятся на подкатегории, такие, как токсические, аллергические и прочие разновидности.
Формы
При относительно одинаковых для всех видов воспалений проявлений, разница в возбудителях той или иной формы поможет подобрать адекватную терапию. Рассмотрим немного обобщенную классификацию патологий мочевыводящей системы в зависимости от локализации:
- поражается мочевой пузырь весь полностью либо частично (слизистая оболочка, мышечные слои);
- хроническая и острая формы цистита у женщин разнятся по симптоматике и методам лечения (при острой фазе присутствует полная симптоматика проявлений — с болями, резями, температурой, затруднением мочеиспускания, в то время как хроническая форма может протекать длительное время абсолютно бессимптомно).

По возбудителям недуга воспаления различают:
- Бактериальные (вызванные бактериями — стафилококком, гонококком, хламидиями).
- Инфекционные (туберкулезный, сифилитический).
- Вирусные (возникающие на основе герпес-вируса, аденовируса).
- Грибковые (в большинстве случаев это кандиды).
- Паразитарные (заражение различными паразитами).
- Иной этиологии (переохлаждение, аллергия, пищевой, на нервной почве).
Причины
В силу анатомического строения, этим недомоганием чаще страдают женщины. Короткая уретра, анатомическое расположение ее вблизи ануса — вот благоприятные предпосылки для развития воспалительного процесса и распространения патогенной микрофлоры.
Причинами развития цистита у женщин могут быть множество факторов:
- переохлаждение;
- травмы слизистой мочевого пузыря;
- венозный застой крови в области таза;
- сбой гормонального фона;
- переизбыток витаминов или медикаментов;
- полная или частичная невозможность мочеиспускания в силу разных причин.
Процесс начинается и развивается стремительно. Имеет три основных признака:
- возникшая ноющая боль по низу живота, в надлобковой области;
- учащающиеся позывы к мочеиспусканию (до интервала в 10-15 минут);
- мочеиспускание затруднено и болезненно, для того, чтобы помочиться, приходится тужиться, часто безрезультатно.
Причины возникновения воспаления в следующем:
- Несоблюдение личной гигиены, ношение неподходящего белья (стринги), как следствие — занос микрофлоры из ануса.
- Неподходящие средства для интимной гигиены — пересушивание слизистых, инфекция.
- Беременность — при гормональной перестройке организма в этот период различные осложнения и грибковые поражения — явление крайне распространенные.

- Врожденные аномалии мочеполовой системы, конкременты или песок.
- Интимная сфера (вопросы предохранения и частая смена партнеров, пролонгированный половой акт).
- Оперативные вмешательства, катетеризация.
- Частые запоры, проблемы с оттоком мочи, застой — невозможность по каким-либо причинам помочиться приводит к воспалению мочевого пузыря.
- Неправильное питание — обилие жирного, жареного, острого.
- Нарушение водного баланса — несоблюдение питьевого режима, обезвоживание.
Симптомы
Цистит — заболевание, характеризующееся неприятными выматывающими болями внизу живота, частыми позывами к мочеиспусканию, общим дискомфортом. На острых стадиях течения болезни может подниматься температура.
Независимо от природы возникновения недуга, всем его разновидностям присущи некоторые одинаковые признаки проявления:
- тянущие боли внизу живота;
- постоянные позывы к мочеиспусканию;
- ощущение неполного опорожнения мочевого пузыря;
- острая резь в пузыре или уретре при мочеиспускании;
- при запущенной стадии в моче может появиться кровь.

Симптомы, присущие определенным видам воспалений мочевого пузыря имеют, кроме вышеуказанных, некоторые индивидуальные черты проявления.
Наиболее распространенная форма заболевания — бактериальная. Вызывается чаще всего кишечной палочкой, стафилококком и стрептококком, остальные возбудители имеют ничтожный процент по статистике диагностического учета. Бактериальная разновидность в большинстве своем чаще прочих переходит в хроническую форму.
Вторая часто встречающаяся группа — воспалительные осложнения, имеющие под собой инфекционную основу. Причинами его возникновения являются вирусы гриппа, аденовирусы, вирусы герпеса I и II стадий, цитомегаловирус. Развивается недомогание при угнетенном иммунитете.
Риск возникновение вирусного цистита как вторичной инфекции особенно велик при массовых пандемиях гриппа, парагиппа. Симптомы вирусного цистита, в числе общих для всех проявлений воспаления мочевых путей, включают в себя появление геморрагического синдрома.
Третья по частоте возникновения форма обострения — грибковая. Кандидоз мочевого пузыря часто бывает осложнен уретральным или вагинальным воспалением, что делает этот вид недуга особо неприятной, болезненной. Приобрести эту разновидность заболевания можно при сбитом иммунитете либо при близком непосредственном контакте с носителем микоза.
У детей
Не меньше взрослых, инфекциям мочевыводящих путей подвержены и дети. Воспаления у младенцев, относительно пола ребенка, примерно равны. К младшему школьному возрасту статистика свидетельствует о большем проценте заболеваний среди девочек. Это обусловлено анатомическим строением тела.
Вирусный цистит у детей может быть обусловлен сниженным иммунитетом, разного рода вирусными инфекциями (грипп, парагрипп). Воспаление у детей развивается очень быстро и в острой форме.

Основные причины возникновения мочевыводящих патологий у детей:
- на фоне проблем с кишечником и почками инфекция может попасть в мочевой пузырь;
- при недостаточной интимной гигиене;
- посредством крови или лимфы при вирусных инфекциях.
Лечение вирусного цистита у ребенка заключается в приеме антибиотических медикаментозных, противовоспалительный, обезболивающих препаратов. Показано обильное питье, богатое витамином С, ограничение подвижности и постельный режим при температуре. Питание ребенка должно исключать все соленые и копченые продукты, жирное мясо, молочно-растительная диета на период болезни облегчит симптоматику.
При правильно назначенном курсе через неделю от хвори не останется следа.
Диагностика и лечение
Для правильного излечения следует определить тип заболевания, его стадию. Для точной диагностики нужно сдать анализы крови и мочи (бактериальный посев и посев на чувствительность к антибиотикам), пройти обследование у уролога. Может понадобиться цистоскопия или УЗИ. Женщинам также не следует забывать про регулярные посещения гинеколога.
При медикаментозном купировании воспалений мочевыводящих путей лечащим врачом назначается курс приема лекарственных препаратов, коррекция питания, соблюдение щадящего режима жизни на время лечения.
По результатам анализов врач назначает лечение. Для каждого вида воспалений существует соответствующая терапия. Лечение вирусного цистита потребует приема антибиотиков, противовирусных препаратов (арбидол, амиксин) и иммуномодуляторов.

Существует широкий спектр современных антибактериальных препаратов, успешно применяемых для лечения разного рода воспалений мочевыводящей системы:
- Монурал — антибактериальный препарат широкого спектра.
- Нолицилин — назначается при инфекции мочевыводящих путей.
- Фурагин — также можно использовать для предотвращения инфекции.
- Нитроксолин — данное антибактериальное средство прекрасно подходит детям.
Хорошо зарекомендовали себя относительно излечения циститов группа растительных фитопрепаратов: цистон, канефрон, монурель.
При болевом синдроме может понадобиться спазмалитик или обезболивающее, например, но-шпа, спазмалгон.
Комплексная терапия патологий мочевыводящей системы различной этиологии включает прием противовоспалительных препаратов : индометацин, нимесулид.
Профилактика
Легче предупредить возможность возникновения недуга, чем его лечить. Поэтому, соблюдая нехитрый ряд рекомендаций, расстройства вполне можно избежать:
- питьевой режим — не менее 2 л воды в день;
- не переохлаждаться;
- не допускать запоров, задержек с мочеиспусканием (норма дизурии для взрослого человека 5-6 раз в сутки);
- соблюдать личную гигиену, в т. ч. в интимной сфере;
- для процедур личной гигиены использовать средства с нейтральным щелочным балансом;
- не носить слишком обтягивающую одежду, стринги;
- чаще менять прокладки.
При первых же признаках подозрений на обострение, не следует затягивать с профилактикой. При хроническом недолеченном заболевании страдают почки, есть риск развития пиелонефрита.
Основной задачей врача при ротавирусной инфекции у детей является устранение симптомов болезни и восстановление водно-электролитного баланса детей. С целью предупреждения возникновения кишечного гриппа у детей разработаны вакцины.
Характеристика возбудителя
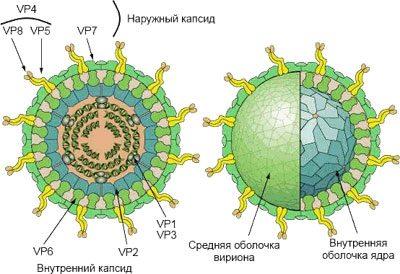
Ротавирусная инфекция относится к роду реовирусов. Все представители реовирусов состоят из двух фрагментов РНК. Существует от 9 до 11 типов фрагментов. Вирус имеет плотную оболочку, которая позволяет ему выживать под воздействием соляной кислоты детского желудка и во внешней среде.
Во внешнюю среду ротавирус попадает с фекалиями. В одной порции кала может бить миллиард частиц ротавируса, а для заражения необходимо 100-200.
Заражение и действие на организм
Заражение детей ротавирусом происходит фекально-оральным путём. В других случаях заразиться кишечным гриппом можно при очень тесной связи с больным. Например, дети спят вместе, кушают из одной тарелки и используют одни предметы гигиены. Также вирус может попадать в организм детей с пылью.
ЭТО ИНТЕРЕСНО! В 95% случаев причиной диареи у детей являются ротавирусы. У взрослых ротавирусы вызывают диарею в 5-8% случаев.
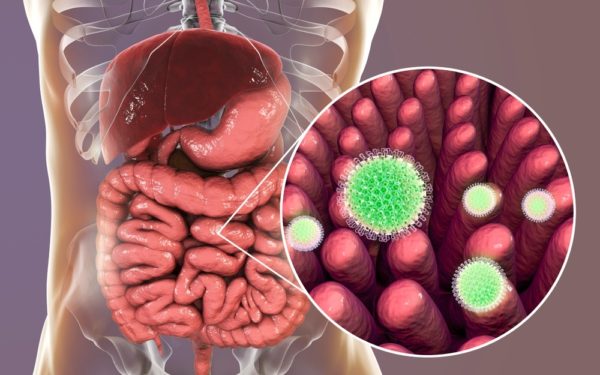
Попадая в организм, ротавирус проходит желудок и не повреждается соляной кислотой из-за наличия толстой мембраны. Уже в самом тонком кишечнике вирус начинает размножаться и повреждать эпителиальные ворсинки. Из-за агрессии вируса ворсинки атрофируются и умирают. В результате, процессы пристеночного всасывания и переваривания угнетаются и пропадают. Это ведёт к нарушению стула.
Локализация ротавируса в кишечнике
Во втором этапе из-за воздействия вируса полностью нарушается работа натриево-калиевого насоса кишечника, страдает секреторная функция эпителия, уменьшается количество фермента-лактазы. На фоне таких изменений теряется влияние нервной системы на кишечник, в просвет которого начинает выделяться большое количество жидкости.
Именно секреция жидкости в полость кишечной трубки, без обратного её всасывания приводит к потере большого количества жидкости у детей, а в тяжёлых случаях к смерти.
Клинические проявления
Инкубационный период ротавирусной инфекции занимает от 24 до 96 часов. Последующие проявления острой ротавирусной инфекции у детей держатся от 3 до 7 дней с начала появления первых признаков болезни
На фоне небольшой усталости начинается рвота, которая не сильно облегчает состояние. Температура резко поднимается и достигает 38-39 градусов. У детей маленького возраста температура при ротавирусной инфекции может быть 40-41 градус (крайне редко).
Первые 2-4 дня будет диарея и рвота, которые могут возникать одновременно или чередоваться, предшествуя друг другу. Стул , сразу жидкий, обычного цвета. На 2-3 день стул становится серым, приобретает консистенцию глины. Эти симптомы на 2-3 день могут дополняться появлением катаральных выделений из носа. На языке появляется белый налёт, детям сложно глотать и кушать.
ВАЖНО! Ротавирусом часто заражаются в больницах от пациентов, не соблюдающих гигиенический режим и меры профилактики.
При постоянной потере жидкости во время ротавирусной инфекции, у больного начинаются признаки дегидратации. Сначала появляются жалобы на упадок сил, апатию сонливость. С течением болезни они переходят в уменьшение количества выделяемой мочи, сухость слизистых оболочек, дряблость кожи и появление судорог.
Если вас интересует, как влияет дегидратация и нарушение стула у детей на их состояние, ознакомьтесь с информацией в этой статье.
Кал может быть светлого цвета, как при гепатите, а моча, наоборот, темнеет. Иногда в моче появляются эритроциты, и она становится красной. Проявления ротавируса у детей сугубо индивидуальные, они зависят от вирусной нагрузки и иммунного ответа организма.
Диагностика

Диагноз устанавливается на основе клинических данных, которые подтверждаются лабораторно.Для выявления ротавируса у детей берут анализ каловых масс. Проводят серологические анализы для выявления антител. Проводят иммунофлюорисцентный анализ или анализ преципитации в геле.
В аптеках есть быстрые тесты на ротавирус у детей, но все они рассчитаны на класс вируса А, который в 90% случаев и является причиной диареи у детей.
Лечение ротавируса у детей
Антибиотики при ротавирусе у детей не показаны, за исключением случаев бактериального поражения кишечника. Для повышения иммунного ответа назначают противовирусные иммуноглобулины: g-глобулин в дозировке 0,2 мл/кг. Хотя точных данных его эффективности , нет.
Кроме интерферона и глобулина, в больнице назначают такие лекарства:
- Бифидумбактерин 5-10 доз 2-3 раза в день,
- Лактобактерин 7-12 доз 3 раза в день,
- Ацидофилюкс 1 капсула 2 раза в день,
Выбирают один препарат, эффективность которого повышают за счет диетического питания.
Для уменьшения вирусной нагрузки на молодой организм и ускорения выведения ротавируса из кишечника дают сорбенты:
- активированный уголь,
- лактулозу,
- атоксил,
- белый уголь.
Главное, что нужно для выживания детей с ротавирусом – это синдромальное лечение и замещение потерянной жидкости. Восстановление жидкости достигается при помощи таких мер:
Регидратация при помощи обильного питья. До 1,5-2 литров жидкости в день (морсов, компотов, регидрона, щелочных вод).
Для питания через зонд используют растворы: Инфезол, Полиамин. Добавляют эубиотики: Мексаформ, Интестопан. Для улучшения переваривания дают ферментные препараты: Панкератин, желудочный сок. При плохом иммунном ответе назначают иммуномодуляторы.
Чтобы уменьшить проявления диареи, назначают Иммодиум, но это делают только после установления диагноза в стационаре, в противном случае, можно скрыть симптомы других опасных заболеваний.
ВАЖНО! При инфекционно-токсическом шоке дают гепарин, для профилактики ДВС-синдрома.
Во время лечения дети должны придерживаться строгой диеты. Запрещено употреблять сладости, солёные и жареные продукты, фруктовые соки. Рекомендовано есть печеные продукты, каши (гречневую, рисовую), картофельное пюре. Можно давать нежирные супы.
После выписки из больницы рекомендовано пропить курс витаминов группы В. После выписки 2-3 месяца дети должны быть на диспансерном контроле.
Профилактика
Существует специфическая и неспецифическая профилактика ротавирусной инфекции у детей. К неспецифической относят:
- ранняя изоляция больного,
- присмотр за контактными детьми,
- соблюдение правил гигиены,
- поддержание иммунитета в тонусе (закалка, витамины).
Специфическая профилактика ротавируса у детей – это вакцины. В 17 странах мира вакцины против ротавируса , обязательные.
Используют чаще всего два препарата британского или американского производства:
Эти вакцины принимают в виде капель или капсул, а сама вакцина против ротавируса содержит живые, но ослабленные частицы вируса.
Прививки от ротавируса одобрены мировым сообществом гастроэнтерологов и врачей-инфекционистов.
Эта болезнь уносит более 200 тысяч жизней в год. А заразиться — проще простого.
Что такое ротавирус
Так медики называют крайне заразный вирус Rotavirus — Symptoms and causes , который вызывает воспаление желудка, кишечника и диарею.
Чаще всего они атакуют детей младше 5 лет Rotavirus: Symptoms, Transmission, and Treatment . Причём делают это очень активно: ротавирусы — самая распространённая причина диареи у детей во всём мире, а количество смертей от ротавирусной инфекции превышает Rotavirus — Symptoms and causes 200 тысяч в год.
Взрослые тоже могут заразиться. Но у них болезнь протекает гораздо легче, чем у младенцев, с менее выраженными симптомами.
Сейчас читают 🔥
Каковы симптомы ротавирусной инфекции
Как правило, вирус даёт о себе знать в течение двух дней после заражения.
Первые симптомы — рвота и резкое повышение температуры, иногда до 40 ℃ и выше. Из‑за такой лихорадки ротавирусную инфекцию иногда называют кишечным гриппом. Но это не совсем корректно: ротавирус не имеет ни малейшего отношения к вирусам гриппа.
Далее присоединяются другие признаки:
- Водянистая диарея. Она может появляться в течение 3–8 дней, пока организм не справится с инфекцией.
- Крутящая боль в животе.
- Слабость.
- Иногда насморк и боль в горле.
Когда надо срочно обратиться к врачу
Позвоните педиатру или в зависимости от состояния ребёнка вызывайте Rotavirus — Symptoms and causes скорую, если:
- Сильная диарея продолжается более суток.
- Есть частая рвота.
- Стул имеет чёрный цвет или в нём присутствуют прожилки крови, гной.
- Температура превышает 40 ℃. Или если повышенная (даже минимально) температура наблюдается у детей младше полугода.
- Вы наблюдаете признаки обезвоживания: плач без слёз, редкое мочеиспускание или его отсутствие, сухость во рту, бледную кожу, запавшие глаза, вялость, крайнюю сонливость.
- мочеиспускания нет сутки и дольше;
- диарея продолжается более 48 часов;
- в стуле или рвоте присутствует кровь;
- температура повышается до 39,4 ℃ и более;
- есть отчётливые признаки обезвоживания: сильная жажда, сухость во рту, слабость, головокружение.
Как лечить ротавирусную инфекцию
Таблетки от этой инфекции нет Rotavirus — Diagnosis and treatment . Антибиотики и известные противовирусные средства бессильны. Поэтому всё, что предложит вам врач, — это симптоматическое и поддерживающее лечение. То есть такое, которое уменьшит проявления болезни и поддержит организм в его самостоятельной борьбе с заразой.
Самое важное — не допустить обезвоживания. Это основная рекомендация, которая касается и взрослых, и детей.
Из‑за рвоты, слабости и боли в горле дети часто отказываются пить. Поэтому задача родителей — убеждать и настаивать. Как вариант, предложите What Is Rotavirus ребёнку пососать кубики льда или ледяную стружку. Подойдут также напитки с имбирём и чистая газированная вода.
А вот от яблочного сока, молока, сладкой газировки, напитков‑энергетиков стоит отказаться. Они могут усугубить диарею и в итоге принести больше вреда, чем пользы.
Во время ротавирусной инфекции принимать противодиарейные препараты не рекомендуется.
Если у ребёнка сильный понос затянулся на несколько дней, попросите педиатра выписать вам средство для пероральной регидратации. Часто это порошок, который растворяют в воде. В нём содержатся вещества, которые помогают восстановить водно‑солевой баланс и компенсируют потерянные организмом микроэлементы.
Ещё раз повторим: если ничего не помогает, ребёнок отказывается пить и вы наблюдаете у него симптомы обезвоживания (они перечислены выше), вызывайте скорую. Такие состояния могут потребовать внутривенного введения жидкости в стационаре.
Как защититься от ротавирусной инфекции
Ротавирус присутствует в кале заражённого человека, причём появляется в нём за несколько дней до первых симптомов и остаётся до 10 дней после их исчезновения. Если плохо вымыть руки после похода в туалет, а затем коснуться ими дверной ручки, телефона, поручня в общественном транспорте, игрушек, посуды, продуктов питания, вирус будет жить Pediatric Infectious Disease: Part II, An Issue of Infectious Disease Clinics of North America на этих предметах от пары часов до нескольких дней.
Есть всего два способа снизить риск заражения ротавирусом.
Тщательно, по всем правилам — обязательно с мылом и не менее 15 секунд. Если мыла и воды рядом нет, используйте дезинфицирующие средства для рук на спиртовой основе.
И, конечно же, не тащите в рот немытые продукты.
В РФ используется Вакцинопрофилактика ротавирусной инфекции у детей пероральная вакцина. Она не требует укола, а принимается в виде капель. Чтобы выработался иммунитет, нужны три дозы. Причём все их рекомендуется получить в возрасте между 6 и 32 неделями: например, первую дозу — в 2 месяца, вторую и третью — в 3 и 4,5 (или 4,5 и 6) месяцев соответственно. Эффективность вакцинации в более младшем и старшем возрасте не доказана.

Ротавирусная инфекция – одно из самых заразных и распространенных заболеваний среди маленьких детей. Взрослые, даже те, кто переболел этим заболеванием в детстве, тоже не имеют иммунитета от кишечного гриппа, но обычно переносят его легче. Если один из домочадцев подхватил эту вирусную инфекцию, то, как правило, ею заражаются и другие – все потому, что ни дезинфекция, ни кипячение не убивают ротавирус. Он чувствует себя прекрасно в любой среде и в любых погодных условиях. Проявят ли себя последствия ротавируса, будет зависеть от того, насколько своевременно больной получил адекватное лечение.
Последствия ротавируса
Болезнь развивается стремительно, и ее острая фаза длится до 5 дней. Поначалу можно не распознать, что это именно ротавирус, так как частый жидкий стул, рвота и температура – это симптоматика многих заболеваний. Таким образом, можно упустить время и кишечный грипп, как и любой другой, в этом случае грозит осложнениями. Среди самых опасных состояний можно выделить следующие последствия:
- обезвоживание (эксикоз). Так как ротавирусная инфекция протекает стремительно, непрекращающаяся рвота, понос и высокая температура, особенно у малыша, очень быстро выводят жидкость из организма, что может привести к дисфункции жизненно важных органов и летальному исходу;
- дисбактериоз. Неправильное или несвоевременное лечение может грозить тем, что кишечник заселит патогенная флора, а ослабленный от перенесенной инфекции и медикаментов организм не имеет достаточно естественных ресурсов, чтобы ее вытеснить;
- снижение иммунитета. После выздоровления значительно снижаются восстановительные возможности иммунной системы. Ослабленный организм долго не может противостоять вирусам, поэтому есть риск заболеть ротавирусом повторно либо постоянно страдать от респираторных инфекций.
На первый взгляд показатели летальности среди детей невысоки – всего 3%. Однако заболевшие в основном дети возрастом до четырех лет, что особенно проблематично.
Обезвоживание
Одно из самых опасных последствий ротавирусной инфекции у детей – это кишечный эксикоз. Этот синдром развивается вследствие непрерывной рвоты и диареи. В организме нарушается водно-солевой баланс и отмечается дефицит электролитов.
Обычно обезвоживание не наступает молниеносно, однако при кишечном гриппе наблюдается не только жидкий стул и рвота, но и повышенная температура, поэтому жидкость теряется намного стремительнее. Именно по этой причине больной может умереть, а основную группу риска формируют малыши до года.

Первые признаки эксикоза – это сухость губ и кожных покровов. После наступают более тяжелые состояния, а именно:
- высокая температура, которая не сбивается жаропонижающими препаратами;
- темная моча, выделяющаяся в незначительном количестве;
- дисфункция почек, что приводит к острой почечной недостаточности;
- судороги;
- нарушения работы сердца.
Последние два симптома могут привести к отказу почек, после чего из-за тяжелой интоксикации человек может впасть в кому и умереть.

При первых же симптомах обезвоживания у грудничка необходимо безотлагательно вызывать скорую. Острая почечная недостаточность лечится только в условиях стационара, но даже наличие соответствующего оборудования не дает гарантию быстрого выздоровления. Точный диагноз поставить непросто, так как симптомы ротавируса похожи на симптомы других серьезных инфекционных заболеваний ЖКТ: дизентерию, холеру, сальмонеллез. Он ставится только на основе анализа кала. Патологические процессы, которые являются последствием обезвоживания, таковы:
- вода не поступает в кровеносную систему, поэтому кровь сгущается. Сердцу становится тяжело качать густую кровь по артериям и сосудам и его ритм начинает сбиваться;
- нервные расстройства, бред, вялость и отсутствие сна возникают на фоне недостатка питания нервных клеток глюкозой;
- пища не усваивается и не может перевариться, что приводит к растяжению желудка;
- из-за недостатка питания мозговых клеток появляются галлюцинации и обмороки, которые предшествуют коме;
- сильное снижение иммунитета приводит к постоянным заражениям респираторными и кишечными инфекциями.

Самостоятельно лечиться ни в коем случае нельзя – в больнице малышу или взрослому, как правило, вводятся внутривенные инъекции водно-солевых растворов для восполнения потерь жидкости в организме. Если почки не выводят токсины, они попадают в кровь и отравляют все органы и ткани, поэтому больной нуждается в подключении специального аппарата для проведения гемодиализа и очищения организма, что невозможно сделать в домашней обстановке.
Чтобы избежать такого тяжелого последствия ротавируса, как обезвоживание, при появлении первых симптомов следует выпивать не менее двух литров воды в сутки небольшими порциями, дабы дополнительно не провоцировать диарею и рвоту. Для устранения дегидратации обычно назначаются препараты, восстанавливающие водно-солевой баланс, например, регидрон. Что касается осложнения после ротавирусной инфекции у детей, то если состояние ребенка стабильное и удовлетворительное, рекомендуется как можно чаще прикладывать его к груди, так как материнское молоко питательное и обеззараживающее. Кроме того, оно насыщает организм малыша жидкостью и успокаивает его.
Дисбактериоз
Такое неприятное последствие ротавируса, как дисбактериоз, может быть результатом некорректной или запоздалой терапии, вследствие которой патогенные бактерии и медикаменты нарушили природную микрофлору кишечника. Особенно страдают маленькие дети до года, так как полезные микроорганизмы еще не до конца заселили их ЖКТ. Поэтому ротавирусная инфекция способна нарушить обмен веществ ребенка надолго.

Симптомы этого тяжелого последствия следующие:
- защелачивание микрофлоры, что приводит к гибели полезных бактерий;
- постоянные диспепсические расстройства: вздутие, боли в животе, диарея;
- неоднородность кала: присутствие в нем непереваренных кусочков пищи, слизи, комков.
У больного перестают выделяться некоторые пищеварительные ферменты, не всасываются полезные вещества и микроэлементы. Бифидобактерии гибнут, а патогенная флора размножается молниеносными темпами. Постоянная диарея грозит развитию синдрома раздраженного кишечника, появлению гастрита, колита. Дефицит витамина В приводит к заболеваниям десен, ломкости волос и ногтей, нервным расстройствам. В организме наблюдается недостаток железа, что приводит к снижению гемоглобина и малокровию.

Лечение дисбактериоза – непростой и долгий процесс. Перенесшему ротавирус назначают пребиотики и пробиотики и постоянно контролируют состояние микрофлоры по анализам. Больной должен соблюдать специальную диету, в которой присутствует достаточное количество молочных продуктов, таких как творог, сыр, кефир. Овощи и фрукты в сыром виде назначаются с осторожностью, в основном все должно поддаваться тепловой обработке, дабы не подрывать кишечник еще больше. Овсяная и рисовая каши улучшают пищеварение и быстро перевариваются, поэтому их присутствие в рационе обязательно.
Во избежание такого последствия ротавирусной инфекции у взрослых и детей, как дисбактериоз, при лечении ротавируса пациенту сразу же назначают препараты, направленные на поддержание естественной микрофлоры и содержащие лакто- и бифидобактерии.
Если не лечить дисбактериоз, это может грозить следующими осложнениями:
- появление гнойников и язв на коже;
- хроническое воспаление прямой кишки;
- непроходящий стоматит;
- панкреатит;
- присоединение грибковых инфекций и частые проявления герпеса;
- тяжелое течение обычной простуды.
Реакция иммунной системы

После перенесенной ротавирусной инфекции антитела вырабатываются в недостаточном количестве, поэтому заразиться ею повторно через пару недель очень просто, особенно маленькому ребенку. Осложнения после ротавирусной инфекции у взрослых наблюдаются реже. Многие и вовсе не заражаются ротавирусом, что говорит о том, что либо заболевание протекает бессимптомно, либо у человека выработался иммунитет вследствие многократно перенесенных инфекций. В группе риска повторного заражения находятся дети до шести лет, а у более старших ребят не единожды были обнаружены антитела к бактериям рода Rotavirus.
Чтобы избежать нежелательных последствий, в первый месяц после перенесенной болезни нужно оградить ребенка от контакта с больными и стараться повысить его противостояние вирусам с помощью витаминных комплексов, полноценного питания и активного образа жизни.
Последствия ротавируса довольно серьезные и могут доставить много проблем. Хоть кишечный грипп очень заразен и профилактические меры не очень действенные, не стоит забывать о гигиене, о дезинфекции рук и о мытье овощей и фруктов перед их употреблением. Если уж заражение произошло, помните, что своевременное обращение к врачу – залог быстрого выздоровления.
Читайте также:


