Порок сердца это инфекционное заболевание или нет
Инфекционные поражения сердца — категория заболеваний, о существовании которой многие даже не задумываются, однако, клинические проявления подобных состояний заставляют обратиться к врачу незамедлительно.
В зависимости от уровня поражения инфекционные заболевания сердца классифицируются следующим образом:
• Эндокардит – поражение внутренней оболочки сердца, эпителиальной, а также клапанного аппарата сердца.
• Миокардит – поражение средней, мышечной оболочки сердца.
• Перикардит – поражение наружной, серозной оболочки сердца, то есть околосердечной сумки.
• Панкардит – поражение всех слоев сердца, крайне тяжелое и редко встречающееся состояние, которое чаще выступает, как осложнение эндокардита, миокардита или перикардита.
Основные возбудители инфекционных заболеваний сердца:
• Аденовирус. Входит в число самых распространенных вирусных инфекций дыхательных путей, приводящих к миокардиту и у детей, и у взрослых.
• Цитомегаловирус (ЦМВ). Это вирус из той же группы, что и вирус простого герпеса, ветряной оспы и Эпштейна-Барра. ЦМВ можно обнаружить от 50-80% людей старше 40 лет. Цитомегаловирус может годами обитать в организме человека, не нанося ему вреда. Но при определенном стечении обстоятельств активизируется и представляет собой опасность и для тканей сердца тоже.
• Вирус Коксаки группы В — энтеровирус и причина половины случаев миокардита. Он протекает с гриппоподобными симптомами в течение 2-10 дней. А через пару недель могут проявиться осложнения на сердце в виде повышенной температуры, хронической усталости и боли в груди.
• ECHO-вирусы — еще одна группа микроорганизмов, вызывающая кишечные инфекции. Могут проявляться сыпью на коже и чаще всего поражают детей. Самым распространенным осложнением эховирусов является миокардит.
• Парвовирус В19 — инфекция, вызывающая анемию и, в качестве осложнения, поражение сердца. По данным статистики, с парвовирусом сталкивались 2-15% детей и 85% людей старшего возраста. Но у людей со здоровым организмом инфекция зачастую протекает бессимптомно и может вообще остаться незамеченной.
• Краснуха — вирусная инфекция, особенно опасная для беременных женщин, если у них нет сформировавшегося иммунитета к ней. При попадании вируса краснухи в ткани сердца развивается миокардит.
Любые очаги хронического воспаления бактериальной природы могут стать источником инфекции, опасной для сердца. Например, известны случаи развития эндокардита из-за бактерий, обитающих во рту и в глотке человека. Через повреждения слизистой полости рта они попадают в кровоток и таким образом проникают в ткани сердца. Особенно в этом отношении опасны стрептококки.
Бактерии, поражающие ткани сердца:
• Стрептококковый пневмококк (Streptococcus pneumonia);
• Золотистый стафилококк — вызывает инфекционный эндокардит практически в 100% случаев;
• Кишечная палочка и др.
Следует добавить, что не всегда поражение тканей сердца вызывается непосредственно микроорганизмами. Например, в ходе изучения пневмококковых инфекций сердца при стрептококковой пневмонии оказалось, что бактерии вырабатывают токсин пневмолизин. Самим микроорганизмам нет необходимости попадать в сердце — клетки миокарда гибнут под воздействием пневмолизина.
Грибки — еще одна группа микроорганизмов, которые могут поражать сердце. Чаще всего грибковые инфекции сердечных тканей развиваются на фоне длительного антибактериального лечения, например, после операции или при длительном использовании венозных катетеров.
Факторы риска возникновения инфекционных поражений сердца
Чаще всего инфекционные поражения сердца развиваются у людей, имеющих предрасположенность к их возникновению.
Развитие заболевание определяется наличием таких отягощающих факторов:
• Врожденные или приобретенные пороки сердца.
• Наличие сниженного иммунитета на фоне сильного стресса, ВИЧ/СПИДа, врожденных патологий.
• Проведенные кардиохирургические вмешательства (эндопротезирование клапанов сердца).
• Проведение зуболечебных процедур.
• Применение инъекционных наркотических препаратов.
Клинические проявления инфекционных поражений сердца
Клинические проявления эндокардита
Явления эндокардита возникают, как правило, спустя 2-3 недели после перенесенного инфекционного заболевания. Чаще всего при эндокардите резко повышается температура тела до высоких цифр (38-40ᴼС), возникает озноб, однако в некоторых случаях температура может быть даже сниженной (ниже 36 ᴼС). К более специфическим симптомам эндокардита относятся:
• Мышечные боли, боли в суставах, исхудание, слабость, головная боль.
• Изменение цвета кожи – она становится желтушной.
• На коже и конъюнктиве нижнего века возникают точечные кровоизлияния.
• На ладонях, ступнях и туловище могут возникать багрово-фиолетовые пятна в диаметре до 5 мм.
• На ладонных поверхностях пальцев рук и на подошвах возникают небольшие бугорки плотной консистенции.
• Могут возникать боли в сердце и сухой кашель.
Клинические проявления миокардита
Инфекционное поражение миокарда дает о себе знать спустя 1-2 недели после первых симптомов любой перенесенной инфекции. Первые и самые характерные признаки миокардита:
• Учащение пульса свыше 90 ударов/минуту.
• Боль в грудной клетке.
• Ощущение перебоев в работе сердца.
• Высокая температура (38-39ᴼС).
При возникновении такого осложнения, как сердечная недостаточность к описанным симптомам могут присоединяться отеки на нижних конечностях. При хроническом течении симптомы могут проявляться и через время исчезать, после чего возобновляются вновь.
Клинические проявления перикардита
Необходимо упомянуть, что перикардит имеет две основные формы: сухой и экссудативный. В зависимости от формы перикардита будет отличаться и симптоматика.
При сухом перикардите есть три ведущих симптома:
• Сильная боль груди, локализуется по центру, становится более интенсивной при чихании, кашле, глотании и даже дыхании. Боль не снимается применением нитроглицерина, немного уменьшается при использовании анальгетиков (нимесулида, анальгина, ибупрофена), а также при наклоне туловища вперед.
• Шум трения перикарда, напоминающий хруст снега.
• Изменения на электрокардиограмме, которые можно выявить только в стационаре или при обращении в скорую помощь.
При экссудативном перикардите симптоматика отличается:
• Возникает учащение пульса (частота свыше 90 ударов/минуту).
• Повышается температура тела до 37,5-38ᴼС.
• Появляется выраженная одышка.
• Возникает желание прижать корпус к коленям, так как подобное положение облегчает состояние.
• Могут возникать отеки на ногах, скапливаться жидкости в брюшной полости.
• Артериальное давление снижается ниже 120/80 мм.рт.ст.
При выявлении у себя описанных симптомов или группы симптомов необходимо в кратчайшие сроки обратиться за квалифицированной медицинской помощью, сообщить о своих симптомах врачу-терапевту или кардиологу во избежание возникновения осложнений, опасных для вашей жизни. Дальнейшую диагностическую тактику и лечение назначает только врач!
Профилактика инфекционных заболеваний сердца:
Главная цель профилактики — не допустить проникновения инфекции в ткани сердца.
Для этого надо:
• Подхватив опасную инфекцию, своевременно обращаться к врачу, не доводя болезнь до развития осложнений.
• Контролировать микрофлору своего организма — там, где это возможно.
Любые очаги хронической инфекции — факторы риска поражения сердца. Например, регулярная чистка зубов и использование зубной нити снижают вероятность распространения инфекции из полости рта.
Вести здоровый образ жизни.
Далеко не все люди, подхватившие инфекцию, подвержены инфекционным болезням сердца. Чем более здоровый образ жизни ведет человек, тем лучше он защищен от распространения инфекции по всему организму.
Снижают защиту курение, слабый иммунитет, алкоголизм, наркомания.
В группу повышенного риска попадают пациенты с патологиями сердца. Если речь идет о бактериальной инфекции, следует строго соблюдать назначенный врачом курс антибиотиков. Прекращение приема препаратов раньше назначенного срока или употребление их в меньших дозах, повышает риска появления бактерий, устойчивых к данным лекарствам, прогрессирования болезни и, как следствие, развития осложнений на сердце.
На протяжении некоторого времени наблюдать за пациентом, перенесшим инфекционное заболевание.
Поражения сердечно-сосудистой системы могут долгое время оставаться незамеченными, если организм в целом имеет достаточно сил, чтобы компенсировать поражения тканей сердца и сосудов.
Если врач считает, что для поддержки работы сердца на протяжении некоторого времени после выздоровления следует принимать лекарства, надо строго выполнять эти назначения.
Сердце взрослого человека весит всего около 300 г, величиной 12-13 см, но насколько важен этот орган для нас, как тонко он устроен, и как напряженно работает в течение всей жизни известно каждому. Только в течение одного дня сердце перекачивает в среднем около 7000 литров крови. Состоит наше сердце из четырех камер. Две верхних камеры – это предсердия, две нижних – желудочки. Правая и левая половины сердца не сообщаются между собой и разделены перегородкой из мышечной ткани. В правой половине сердца находится только венозная кровь, в левой — только артериальная. Каждая из четырех камер сердца имеет клапаны, которые пропускают кровь только в одну сторону.
Порок сердца – это патология, при которой наблюдаются дефектные изменения сердечных клапанов, стенок камер, меж камерных перегородок или отходящих сосудов. Такие патологии нарушают движение крови по двум кругам кровообращения или движение крови внутри самого сердца.
Порок сердца – это хроническое заболевание, не поддающееся терапевтическому излечению. Устранить такие патологии может только хирургическая операция.
Все пороки сердца разделяют на врожденные и приобретенные.
Врожденный порок сердца
Врожденный порок сердца, как правило, характеризуется дефектами стенок мышечного слоя – миокарда, который отвечает за ритмичные сокращения сердца или стенок крупных сосудов, прилежащих к миокарду. Некоторые из видов врожденных пороков сердца и кровеносных сосудов встречаются как по одному, так и в различных комбинациях ( например, такие врожденные пороки как Тетрада Фало, Триада Фало, Пентада Фало).
Причины развития врожденных пороков сердца до конца не изучены. Замечена зависимость развития врожденных пороков сердца от таких факторов: наследственность, влияние экологии, в частности радиации, наркотики, алкоголь, влияние некоторых лекарственных препаратов, инфекционные заболевания матери в период беременности, возраст матери. Известны также данные, показывающие, что врожденный порок сердца намного чаще диагностируют у ребенка, мать которого страдает избыточным весом или ожирением.
Современная медицина дает возможность выявлять патологии сердца у плода еще в период беременности, тогда врачи могут скорректировать тактику лечения порока у новорожденных. Рожденный с пороком сердца младенец первое время может выглядеть вполне здоровым. Однако впоследствии болезнь дает о себе знать: новорожденные вяло сосут грудь, плохо набирают вес, при крике у них начинается одышка и синюшность носогубного треугольника, у детей постарше наблюдается отсталость в физическом развитии, отечность рук и ног, на лбу выступает холодный пот, наблюдаются головные боли, боли в сердце, возможны даже потери сознания. При правильном и своевременном хирургическом лечении у ребенка восстанавливается сердечная функция.
Одним из наиболее распространенных врожденных пороков сердца, который диагностируется у взрослых людей, является двустворчатый аортальный клапан. Этот клапан располагается между левым желудочком и аортой. При правильной анатомии сердца этот клапан состоит из трех створок, которые должны обеспечивать односторонний кровоток из сердца в аорту.
По неизвестным медицине причинам у 2% людей имеется сращение между двумя створками – левой коронарной и правой коронарной, и получается, что этот клапан имеет только 2 створки. При такой патологии в строении человек может десятилетиями чувствовать себя здоровым. Однако, со временем, поскольку две створки изнашиваются быстрее, чем износились бы три, как в норме, начинает развиваться недостаточность клапана. Диагностируется такой порок сердца при УЗИ, врач кардиолог определяет степень недостаточности клапана и необходимость его протезирования.
Приобретённый порок сердца
Приобретённые пороки сердца — еще называют клапанными пороками, при этой патологии происходят изменения одного или сразу нескольких клапанов сердца. Чаще всего оказываются пораженными митральный клапан, контролирующий кровоток между левым предсердием и желудочком или аортальный клапан, расположенный между левым желудочком и аортой. Также возможно развитие порока трикуспидального клапана, ответственного за кровоток из правого предсердия в правый желудочек и порока легочного клапана, пропускающего кровь из правого желудочка в легочные артерии.
Приобретенные пороки сердца, также как и врожденные, могут быть комбинированными. Возникают они как следствия травм сердца, как результат воспалений, инфекционных поражений, или как результат аутоиммунных заболеваний. Вызвать развитие приобретенных пороков могут такие заболевания: ревматизм, атеросклероз, ишемическая болезнь сердца, сифилис.
Ревматический порок сердца
Пороки сердца и беременность
При обследовании беременных женщин около 10% из них имеют врожденный или приобретенный порок сердца. Во время беременности и родов в несколько раз увеличивается нагрузка на все системы организма и на сердечно — сосудистую прежде всего. Беременные женщины с сердечными патологиями обязательно должны контролироваться врачом кардиологом. Например, при недостаточности митрального клапана 1 степени сохранение беременности возможно, а при недостаточности клапана 2 степени и 3 степени беременность и роды имеют для женщины угрожающие последствия.
Диагностика пороков сердца
Диагностика начинается с беседы с больным. Поскольку пороки сердца могут передаваться по наследству, врач расспрашивает пациента о здоровье прямых родственников, об образе жизни пациента, о перенесенных им заболеваниях, о самочувствии. После внешнего осмотра пациента направляют на лабораторные исследование, ЭКГ, УЗИ, рентген.
Симптомы порока сердца
Каждый из пороков сердца имеет свои характерные симптомы, однако, внешние признаки сердечной недостаточности, в разной мере проявляются у всех больных одинаково: слабость и быстрая утомляемость, нарушение сна и беспокойство, одышка, бледность или синюшность, боли в сердце или между лопатками, отеки конечностей.
Лечение порока сердца
Терапевтическое лечение может только облегчить течение заболевания, но не может устранить патологические изменения в сердце. Лечение зависит от вида порока, от стадии заболевания, от общего состояния больного. Эффективность лечения тем выше, чем раньше диагностирован порок и проведена хирургическая операция. В настоящее время очень многие пороки сердца успешно устраняются. Хотя, никогда нельзя забывать о том, что как бы технически грамотно не была проведена операция, здоровое сердце надежнее, чем восстановленное.
Профилактика пороков сердца
Единых профилактических мер, соблюдение которых спасет нас от пороков сердца, не существует. Единственное, чем можно снизить риск появления порока сердца, это своевременное лечение болезней, вызванных стрептококками – ангина, фарингит.
Лечение пороков сердца народными средствами
Ни терапевтическое лечение, ни лечение народными средствами не могут устранить причину болезни, и могут применяться только как вспомогательные и поддерживающие средства. Безусловно, что назначать их должен врач.
Можно рекомендовать несколько народных рецептов, оказывающих благоприятное воздействие на работу сердца.
1. Настой из цветов ландыша. Столовую ложку сухих цветов ландыша залить 300 мл кипятка. Настоять под крышкой в течение часа. Процедить и принимать через каждые 2 часа по 2 столовых ложки.
2. Настой из пустырника. Столовую ложку пустырника залить стаканом кипятка. Настоять под крышкой в течение часа. Процедить и принимать 4-5 раз в день по 1 столовой ложке вместе с медом.
3. Чеснок с медом. Измельченный чеснок и мед в одинаковых количествах смешать и настаивать в темном месте неделю. Принимать по 1 столовой ложке 3 раза в день за полчаса до еды.
4. Настой из мяты перечной. Чайную ложку сухих листьев перечной мяты залить 300 мл кипятка. Настоять под крышкой в течение часа. Процедить и принимать по стакану три раза в день до еды.

Пороки сердца — группа заболеваний, характеризующихся нарушением анатомического строения сердечных клапанов или перегородок. Проявляются обычно нарушением гемодинамики.
Данные заболевания встречаются как у взрослых, так и у детей и могут быть связаны с рядом факторов. Чтобы понять, что такое порок, нужно знать не только причины возникновения данного заболевания, но и то, как оно влияет на общее функционирование организма.
Классификация
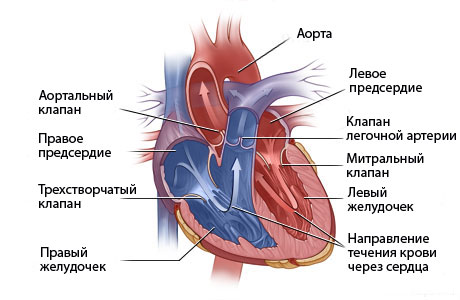
Чтобы разобраться в том, какие бывают пороки сердца, необходимо знать их классификацию. Для начала следует сказать, что имеются врожденные и приобретенные пороки.
В зависимости от локализации поражения, бывают следующие виды пороков:
- Патологии клапанов.
- Патологии перегородок.
Согласно количеству пораженных структур, выделяют следующие виды пороков сердца:
- Простые. Поражение одного клапана.
- Сложные. Поражение нескольких клапанов.
- Комбинированные. Сочетание недостаточности и стеноза в одном клапане.
Классификация пороков сердца также учитывает уровень общей гипоксии организма. В зависимости от этого фактора, выделяют следующие виды:
- Белые. Достаточное снабжение тканей и органов кислородом. Цианоз не формируется.
- Синие. Раннее проявление гипоксии, формирование центрального цианоза.
Также для правильной классификации врожденных форм используется таблица по Мардеру:
| ИЗМЕНЕНИЕ ГЕМОДИНАМИКИ | БЕЛЫЕ | СИНИЕ |
| Не нарушена | Правостороннее сердце, неправильное расположение аорты, незначительный дефект межжелудочковой перегородки (ДМЖП) | - |
| Перенаполнение малого круга | ДМЖП, дефект межпредсердной перегородки, открытый артериальный проток, аномальный дренаж легочных вен | Транспозиция основных сосудов, недоразвитие желудочков, общий артериальный ствол |
| Обеднение малого круга | Стеноз легочной артерии | Тетрада Фалло, ложный общий артериальный ствол, заболевание Эбштейна |
| Нарушение кровотока в большом круге | Стеноз устья и коарктация аорты | - |
Причины возникновения

Этиология врожденных форм представлена различными хромосомными нарушениями. Также определенную роль играют экологические факторы. В том случае, если мама во время беременности болела краснухой, у ребенка выявляется следующая тройка синдромов:
- Катаракта.
- Глухота.
- Врожденные аномалии сердца. Чаще всего это может быть тетрада Фалло (комбинированный врожденный порок, в состав которого входят стеноз выходного тракта правого желудочка, дефект межжелудочковой перегородки, смещение аорты, гипертрофия правого желудочка).
- Помимо краснухи, влияние на эмбриональное развитие сердечно-сосудистой системы оказывают следующие инфекционные агенты:
- Вирус простого герпеса.
- Аденовирус.
- Цитомегаловирус.
- Микоплазма.
- Токсоплазма.
- Бледная трепонема.
- Листерия.
Этиология врожденных пороков достаточно широка. К ней можно отнести употребление беременной женщиной алкоголя и наркотических средств. Доказано тератогенное влияние на плод амфетаминов.
Несмотря на то что по наследству пороки не передаются, наличие в семейном анамнезе сердечно-сосудистых патологий повышает риск возникновения клапанных пороков сердца у детей. Также некоторые специалисты говорят о возможном развитии врожденного порока у следующих поколений при близкородственном браке.
Причиной приобретенных пороков развития сердца чаще всего является острая ревматическая лихорадка. Помимо этого, этиология включает следующие заболевания:
- Атеросклероз.
- Сифилис.
- Аутоиммунные заболевания.
- Травмы сердца.
Основные проявления
Патофизиология врожденных пороков сердца в большей степени заключается в нарушении нормального кровообращения. Чаще всего этому способствует:
- Повышение сопротивления току крови, приводящее к гипертрофии соответствующего сердечного отдела.
- Создание порочного сообщения между обоими кругами кровообращения.
Очень часто оба этих патогенетических механизма могут комбинироваться. В связи с этим можно выделить следующие признаки пороков сердца:
- Одышка.
- Патологические шумы.
- Обморочные состояния.
- Цианоз.
- Сердцебиение.
- Нарушение ритма.
- Периферические отеки на ногах.
- Асцит (скопление жидкости в брюшной полости).
- Гидроторакс (скопление жидкости в плевральной полости).
Стоит заметить, что компенсированные пороки чаще всего протекают бессимптомно и выявляются при проведении профилактического осмотра. Основные симптомы пороков сердца проявляются тогда, когда организм уже не может своими силами справляться с нарушениями гемодинамики.
Диагностика
Чтобы понимать, как определить порок сердца, важно знать основные инструментальные методы, применяемые в диагностике подобных заболеваний. Применяются следующие исследования:
- Электрокардиография. Электрокардиограмма поможет выявить изменения в работе сердца. ЭКГ при пороках сердца не играет большой роли и чаще всего помогает выявить последствия заболевания.
- Эхокардиография. Это ультразвуковая диагностика, предназначенная для тщательного изучения функциональных и морфологических особенностей сердца.
- Фонокардиография – методика, позволяющая отобразить тоны сердца в графическом виде.
- Рентген. Позволяет выявить конфигурацию сердца, а также обнаружить транспозицию сосудов.
Современная педиатрия особое место в определении врожденных аномалий отводит пренатальному выявлению. Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Лечебные мероприятия
Основной метод терапии большинства сердечных пороков — хирургический. Тем не менее с целью снижения интенсивности прогрессирования заболевания, а также нормализации кровообращения, применяются следующие группы препаратов:
- Антикоагулянты. Их применение объясняется необходимостью в снижении риска тромбообразования.
- Мочегонные средства. Диуретики нужны для снятия отечного синдрома, а также компенсирования сердечной недостаточности.
- β-блокаторы. Необходимы для снижения нагрузки на сердце и нормализации давления.
- Ингибиторы АПФ. Как и предыдущие препараты, нужны для борьбы с артериальной гипертензией.
- Антиаритмические средства. Применяются при пороках, во время которых отмечается нарушение ритма сердца.
- Вазодилататоры. Снижают нагрузку на сердце.

О том, как лечить порок сердца в каждом конкретном случае, сможет ответить только врач, предварительно проведя диагностику. Крайне важно соблюдать все врачебные рекомендации и употреблять препараты строго в указанной дозировке.
Методы хирургического лечения порока сердца у взрослого человека и у детей достаточно разнообразны. Лечение применяется как при приобретенных, так и при врожденных пороках. Показания к проведению оперативного вмешательства напрямую зависят от степени нарушения гемодинамики. При врожденных формах и при наличии препятствия току крови проводятся следующие вмешательства для его устранения:
- Рассечение клапанного сужения в легочном стволе.
- Иссечение суженных участков в аорте.
В том случае, если порок сопровождается переполнением малого круга, необходимо ликвидировать патологический сброс крови. Это достигается за счет проведения следующих мероприятий:
- Перевязка открытого аортального протока.
- Ушивание имеющегося дефекта межпредсердной или межжелудочковой перегородки.
Помимо вышесказанного, при врожденных формах применяются следующие операции пороков сердца:
- Пластика клапана.
- Протезирование.
- Реконструкция.
Реконструкция применяется при сложных патологиях, которые сопровождаются не только нарушением клапанного аппарата, но и неправильным расположением крупных сосудов.
Длительное время считалось, что оперативное лечение врожденных пороков сердца должно проводиться в пятилетнем возрасте или даже позже. Однако уровень медицины в настоящее время позволяет производить хирургическую коррекцию в первые годы жизни.
При приобретенных патологиях клапанного аппарата основным оперативным вмешательством является протезирование. Больному на место поврежденного клапана устанавливается искусственный.
При приобретенных стенозах с целью устранения имеющегося препятствия проводится пластика клапана.
Осложнения
Чтобы понимать, чем опасен порок сердца, нужно знать, какие последствия могут проявиться. Основные осложнения связаны с формированием недостаточности кровообращения. Выделяют следующие её виды:
- Левожелудочковая недостаточность.
- Правожелудочковая недостаточность.
Одним из основных признаков тяжелой левожелудочковой недостаточности является одышка, сопровождающаяся выделением пенистой мокроты кровавого оттенка. Ее цвет объясняется наличием особых клеток. Клетки сердечных пороков представлены альвеолярными макрофагами, содержащими гемосидерин. Наличие данных клеток наблюдается при инфаркте легкого или же застое в малом круге кровообращения. И именно из-за них мокрота при данных патологиях обладает “ржавым” цветом.
Сестринский процесс
Сестринский процесс при пороках сердца играет большую роль в повышении качества жизни пациента. Данный процесс преследует следующие цели:
- Повышение качества жизни больного до приемлемого уровня.
- Минимизация возникающих проблем.
- Помощь самому больному и его родным в адаптации к заболеванию.
- Поддержка основных потребностей пациента или их полное восстановление.
При сердечных пороках данный процесс проводится в несколько этапов. На первом этапе медицинская сестра должна определить основные потребности больного. Второй этап заключается в постановке сестринского диагноза и выявлении основных проблем больного, среди которых нужно выделить следующие:
- Физиологические. В эту группу входят все осложнения основного диагноза.
- Психологические. Тревога относительно изменения качества жизни, а также страх ухудшения прогноза заболевания. Также сюда относится недостаток знаний и умений по общему уходу за здоровьем.
- Проблемы безопасности. Внимание следует уделить повышенному риску инфицирования, неправильному применению назначенных лекарственных средств, а также риску падений при возникновении обморочного состояния.

Третий этап заключается в определении целей, которые должна поставить перед собой медицинская сестра, чтобы облегчить общее состояние больного. В четвертый этап входит реализация всех сестринских вмешательств, которые необходимо провести согласно протоколу лечения и диагностики порока. Последний этап — оценка того, насколько эффективно был проведен сестринский уход, проводится не только медицинской сестрой, но и ее непосредственным начальством, а также самим больным.
Профилактические мероприятия
Профилактика пороков сердца — крайне важный комплекс мероприятий, позволяющий снизить риск возникновения нарушений в работе клапанного аппарата сердца. Стоит отметить, что с целью профилактики врожденных пороков будущей маме нужно соблюдать следующие рекомендации:
- Своевременная постановка на учет.
- Регулярное посещение гинеколога в установленные сроки для профилактического осмотра.
- Правильное питание.
- Исключение вредных привычек.
- Коррекция сопутствующих заболеваний.
- При отсутствии прививки от вируса краснухи, произвести вакцинацию приблизительно за 6 месяцев до планируемого зачатия.
- Профилактический прием фолиевой кислоты.
Главной причиной приобретенных пороков сердца является ревматизм. Именно поэтому одним из основных профилактических мероприятий является предотвращение развития острой ревматической лихорадки.
Также рекомендуется следующее:
- Ведение здорового образа жизни.
- Правильное питание.
- Своевременное лечение обострений хронических патологий.
- Санация инфекционных очагов.
После лечения взрослых и подростков от ревматизма рекомендуется проведение бициллинопрофилактики.
Также для того, чтобы снизить проявления ревматического процесса, а также предупредить возможные последствия рекомендуется проводить массаж при пороках сердца. Выделяют следующие показания для массажа:
- Неактивная стадия заболевания.
- Период снижения основных проявлений.
- Сформировавшаяся недостаточность кровообращения.
В период активных воспалительных изменений в сердечных оболочках применение массажа не допускается.
Читайте также:


