Поражения головного и спинного мозга при общих инфекциях
3.3.ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ СПИННОГО МОЗГА
3.3.1. ПОЛИОМИЕМИТ И ПОЛИОМИЕЛИТОПОДОБНЫЕ ЗАБОЛЕВАНИЯ
Первым полиомиелит описал в 1840 г. немецкий ортопед Гейне, несколько позже - шведский врач Медин. Крупнейшие эпидемии полиомиелита в Европе в 1905 - 1916 гг. определили интерес к изучению этого заболевания. Уже в 1909 г. Ландштейнер и Роккер вызвали экспериментальный полиомиелит у обезьян макак резусов. В 1948 - 1952 гг. вирус полиомиелита был культивирован на тканях почек и яичек обезьян. Это положило начало разработке методов специфической профилактики полиомиелита, тотальной иммунизации населения.
Возбудителем полиомиелита является фильтрующийся вирус, относящийся к группе энтеровирусов, в которую входят также вирусы типа Коксаки, EСHO, РЭО. Различают три серотипа вируса полиомиелита: I - Брунгильд, II - Лансинг, III - Леон. На территории Советского Союза чаще регистрировались случаи полиомиелита, вызванного вирусом I серотипа. Вирусы полиомиелита обладают резко выраженной нейротропностью. Основным путем передачи заболевания является орально−фекальный, однако не исключается возможность воздушно−капельной передачи. Заражение происходит при употреблении загрязненных продуктов. У детей вирус может попасть в организм с загрязненных рук, игрушек. В распространении инфекции определенную роль играют мухи.
В настоящее время в результате тотальной иммунизации населения эпидемиология и клиника полиомиелита претерпели ряд изменений. Спорадические случаи заболевания наблюдаются в течение всего года. Характерная в прошлом сезонность эпидемических вспышек (август - сентябрь) проявляется неотчетливо.
Заболевание получило название от локализации воспалительного процесса в передних рогах спинного мозга (полио - серый, миелит - воспаление спинного мозга). Однако название “полиомиелит” не вполне соответствует патоморфологической сущности заболевания. При полиомиелите страдает не только серое вещество спинного мозга, но и ядра ствола мозга , кора больших полушарий, подкорковые образования, мозжечок, мягкие мозговые оболочки . Характер воспалительного процесса - экссудативно-пролиферативный. Изменения нейронов могут быть обратимыми. Характерны чрезвычайная мозаичность и асимметрия поражения . При двусторонем процессе изменения, как правило, более выражены с одной стороны. Развитие параличей связывают с поражением по крайней мере 1/3 мотонейронов. Наряду с пораженными клетками часто обнаруживаются сохранившиеся мотонейроны. По частоте вовлечения в патологический процесс на первом месте стоят передние рога поясничного утолщения , затем шейного утолщения, грудного отдела спинного мозга, двигательные ядра моста и продолговатого мозга. В тяжелых случаях заболевания с летальным исходом при гистологическом исследовании, помимо воспалительного поражения мотонейронов, наблюдаются тяжелые сосудистые изменения с рассеянными диапедезными геморрагиями. Страдают также внутренние органы: сердце (миокардит, эндокардит), легкие (пневмонии) и др.
Длительность инкубационного периода колеблется от 3-х дней до 3−4 недель. В клинической картине выделяют продромальный, препаралитический, паралитический и восстановительный периоды. В соответствии с тем, в какой стадии наступает выздоровление, различают абортивную, менингеальную. (непаралитическую) и паралитическую формы полиомиелита.
Абортивная форма характеризуется симптомами продромального периода: острым началом с гипертермией, катаральными явлениями в зеве, насморком, кашлем, иногда ангиной. Как правило, выражен абдоминальный синдром - желудочно-кишечные расстройства: боль в животе, рвота, жидкий стул, запор. Течение абортивной формы полиомиелита благоприятное, с быстрым выздоровлением (на 5 - 6-й день). Диагностировать данный вариант течения полиомиелита можно при наличии эпидемиологических данных. В настоящее время эта форма нередко остается нераспознанной, так как вспышки заболевания крайне редки благодаря тотальной иммунизации детского населения.
Менингеальная форма развивается остро. После короткого продромального периода появляются менингеальные симптомы Кернига, Брудзинского, ригидность затылочных мышц, повторная рвота, головная боль, общая гиперестезия. Менингорадикулярная форма характеризуется присоединением радикулярных симптомов Ласега, Вассермана, Мацкевича, Нери и др. Цереброспинальная жидкость обычно прозрачная, бесцветная, обнаруживается клеточно-белковая диссоциация со смешанным цитозом или же одновременное повышение цитоза (до 100 - 300 клеток в 1 мкл) и содержания белка (0,66 - 0,99 - 1,65 г/л). Как правило, выявляется повышение содержания сахара до 0,85 - 0,9 г/л. В дальнейшем начинается постепенно уменьшаться число нейтрофилов, а затем и лимфоцитов; содержание белка может оставаться незначительно повышенным. Течение менингеальной формы обычно доброкачественное. Выздоровление и полная санация цереброспинальной жидкости наступают к концу 2 - 4-й недели от начала заболевания.
Паралитическая форма полиомиелита наиболее тяжелая. Развитию параличей предшествуют продромальный и препаралитический (менингеальный) периоды. Температурная кривая может быть “двугорбой”. Как правило, параличи развиваются на высоте второго подъема температуры или в начале катакротической части при одноволновой кривой.
В зависимости от преимущественной локализации поражения (в передних рогах спинного мозга, в двигательных ядрах ствола, коре больших полушарий, подкорковых узлах или мозжечке) различают спинальную, понтинную, бульбарную и энцефалитическую формы.
Спинальная форма встречается наиболее часто, и характеризуется развитием вялых атрофических параличей. Возникают периферические параличи ног, несколько реже рук, дыхательной мускулатуры. Параличи асимметричны, неравномерны . Особенно опасна локализация поражения в грудных и верхнешейных сегментах спинного мозга, иннервирующих межреберные мышцы и диафрагму, так как при этом возникает нарушение дыхания (периферический паралич дыхательных мышц). Параличи начинают проявляться к 2 - 4-му дню болезни, а с 10 - 14-го дня можно наблюдать первые признаки атрофии. Преимущественно страдают проксимальные отделы конечностей. При осмотре обнаруживаются гипотония мышц, снижение или выпадение сухожильных рефлексов. Расстройства чувствительности обычно отсутствуют При исследовании электровозбудимости можно установить все стадии качественных изменений (частичная, полная реакция перерождения, биоэлектрическое молчание). Электромиография указывает на поражение передних рогов. Трофические расстройства распространяются и на костную ткань: при рентгенологическом исследовании выявляется диффузный остеопороз. В цереброспинальной жидкости изменения те же, что и при менингеальной форме, но более стойко сохраняется повышена содержания белка и сахара. Иногда наблюдается переход клеточно-белковой диссоциации в белково-клеточную. Продолжительность восстановительного периода зависит от тяжести и обширности поражения в острой фазе. Полного восстановления может не наступить. Выраженные двигательные нарушения часто остаются у детей, заболевших в раннем детстве, так как паретичная конечность значительно отстает в росте даже после достаточного восстановления силы и объема активных движений.
Понтинная форма в большинстве случаев развивается внезапно, без продромального периода и сопровождается периферическим параличом мимической мускулатуры, чаще с одной стороны. Иногда отсутствует повышение температуры. Изменения в церебро-спинальной жидкости также непостоянны. Распознавание полиомиелита в этих случаях крайне затруднительно. Диагноз устанавливают при положительных результатах серологического и вирусологического исследований. Степень восстановления функций зависит от глубины поражения ядер лицевого нерва.
Бульбарная форма протекает тяжело, что обусловлено локализацией поражения в жизненно важных центрах каудального отдела ствола. Четкого продромального периода не бывает. Развитие очаговых симптомов идет параллельно с гипертермией, головной болью, рвотой. Менингеальные симптомы нерезко выражены или отсутствуют. Чаще возникает синдром поражения nucl. ambiguus, причем сначала клеточных групп, иннервирующих небо и глотку. Наблюдаются провисание или асимметрия мягкого неба, гнусавый голос, поперхивание при глотании; жидкая пища забрасывается в носоглотку, выливается через нос. При прогрессирующем процессе несколько позднее наступает паралич гортани.
Нарушение глотания часто сочетается с усиленной саливацией и секреторной деятельностью слизистой оболочки верхних дыхательных путей. Дыхание становится хриплым, скапливается и аспирируется слизистый секрет, что усугубляет дыхательные расстройства. Нарушение дыхания при полиомиелите может быть связано с периферическим параличом дыхательных мышц, поражением дыхательного центра продолговатого мозга или с нарушением глотания и скоплением секрета в верхних дыхательных путях. Сочетание центрального или периферического расстройства дыхания с заполнением дыхательных путей слизью называют “влажными” формами дыхательных нарушений. “Сухие” формы чаще наблюдаются при спинальном нарушении дыхания, когда дыхательные пути свободны от слизи.
Бульбарная форма может сопровождаться поражением ядер IX—XII черепных нервов, однако эти расстройства обычно сопутствуют другим бульбарным симптомам. Течение бульбарной формы очень тяжелое. Прогноз при поражении дыхательного и сосудодвигательного центров неблагоприятный.
Помимо вялых параличей, при полиомиелите могут наблюдаться пирамидные симптомы, обусловленные локализацией процесса в двигательной коре или связанные с экссудативно-геморрагическими явлениями по ходу кортико-нуклеарных и кортико-спинальных путей.
В последние годы в связи с тотальной иммунизацией населения полиомиелит стал относительно редко встречающимся заболеванием; чаще имеет место абортивное атипичное клиническое течение. В связи с этим во многих случаях единственным диагностическим критерием является лабораторная идентификация возбудителя. Клинико-вирусологические сопоставления показывают, что характерная для полиомиелита клиника может быть обусловлена не только вирусом полиомиелита, но и другими нейротропными возбудителями. В развитии паралитических форм полиомиелитоподобных заболеваний доказана роль вирусов Коксаки А 7, ECHO 2, ECHO 6, ECHO 11, вирусов паротита, простого герпеса, аденовирусов, вируса энцефалита Сент-Луис и др.
Течение полиомиелитоподобных заболеваний обычно благоприятное, однако, встречаются тяжелые формы с грубыми параличами и даже летальным исходом.
Различают менингеальную, спинальную, стволовую (чаще понтинную) и полирадикулоневритическую формы. На фоне относительно удовлетворительного общего состояния ребенка возникают двигательные расстройства, более выраженные в проксимальных отделах конечностей. Параличи наступают редко, чаще наблюдаются преходящие парезы, изменение походки, прихрамывание. Отмечаются дряблость, гипотрофия и гипотония пораженных мышц, снижение или выпадение сухожильных рефлексов. Основным проявлением стволовой формы полиомиелитоподобных заболеваний является периферический парез мимической мускулатуры; бульбарные расстройства редки. В цереброспинальной жидкости при полиомиелитоподобных заболеваниях обнаруживаются невысокий смешанный нейтрофильно-лимфоцитарный цитоз (50 - 200 клеток в 1 мкл) и умеренное увеличение содержания белка (0,49 - 0,66 г/л). Содержание сахара обычно повышено до 0,8 - 0,9 г/л. В диагностике большое значение имеют результаты вирусологических лабораторных исследований и эпидемические данные.
В остром периоде заболевания больному необходим полный физический покой. Ребенок должен быть помещен в бокс. Нужно ограничить все раздражающие воздействия. Целесообразно назначение гамма-глобулина, высоких доз витамина С, десенсибилизирующей терапии, дегидратирующих средств, антипиретиков, транквилизаторов. В паралитическом периоде важно придать конечностям больного правильное положение для профилактики развития контрактур. При дыхательных нарушениях требуется дифференцированное лечение. При “сухих” формах применяют аппараты искусственного дыхания, причем можно использовать и вакуумные приспособления типа “железных легких” и интратрахеальные респираторные аппараты. При “влажных” формах “железные легкие” неприменимы, необходимы постоянное отсасывание секрета, “дренаж” с опущенным головным концом кровати.
В тяжелых случаях показано наложение трахеостомы с подключением аппарата искусственного дыхания.
Степень восстановления двигательных функций во многом определяется своевременностью и адекватностью терапии. Назначение антихолинэстеразных средств раньше времени, интенсивной лечебной физкультуры (до полного купирования острого воспалительного про цесса) может усугубить тяжесть состояния больного. Активный массаж и процедуры лечебной физкультуры могут спровоцировать болевой синдром и послужить причиной развития контрактур. Восстановительные мероприятия обычно начинают с легкого поглаживания в период, когда общее состояние ребенка улучшается и полностью выявляются двигательные расстройства. В дальнейшем постепенно увеличивают интенсивность и длительность массажа и физических упражнений, назначают дибазол, антихолинэстеразные препараты В случае развившегося укорочения конечности применяют специальную обувь, ортопедические методы коррекции дефекта.
Санаторно-курортное лечение начинают не ранее чем через 6−8 месяцев от начала заболевания. Рекомендуют грязелечение (Одесса, Бердянск, Евпатория), лечение песком (Евпатория), радоновые ванны (Цхалтубо), сероводородные ванны (Мацеста, Пятигорск).
Профилактика сводится к своевременной диагностике заболевания, изоляции больного. Дезинфекцию проводят, как при острых желудочной кишечных инфекционных заболеваниях. Карантин устанавливают на 20 дней. Детям, контактировавшим с больным, вводят гамма-глобулин.
Активную иммунизацию против полиомиелита осуществляют в весеннее время (3 месяца подряд) живыми вакцинами из ослабленных вирусов трех типов. Вакцину каждого типа в виде капель или драже дают 1 раз в месяц. Иммунизацию проводят до года, реиммунизацию - 1 - 2, 3 - 4, 6 - 7, 9 - 10 и т.д.
[youtube.player]Болезни спинного мозга – это большая группа различных патологий, которые различаются по некоторым признакам. Спинной мозг, располагающийся в центре позвоночного столба, играет огромную роль в нервной системе. Поэтому важно знать сами заболевания их симптомы и вовремя начинать терапию.
Симптомы и признаки заболеваний спинного мозга
У болезней спинного мозга очень много признаков. Этот орган разделяется на определенные сегменты, которые связываются с конкретной парой нервных окончаний. Каждая такая пара полностью отвечает за работу определенных органов. Волокна серого вещества перекрещены, именно по этой причине патология с левой стороны является прямым нарушением с правой.
Ткань спинного мозга состоит из двух элементов: серого вещества (нервные клетки) и белого вещества (отростки). Его длина составляет примерно 45 см, он регулирует все функции организма, а его работа происходит при помощи передачи импульсов.
Симптомы могут различной степени. Самыми легкими из них считаются головокружение и тошнота, а также болезненность в мышцах, которая появляется периодически. В зависимости от интенсивности ощущений, состояние может ухудшиться.

Частыми и опасными признаками считаются двигательные нарушения, то есть ограничения движения полным или частичным параличом. Сопровождается это повышенным тонусом в мышечной ткани. Обычно такие нарушения симметричны, но в некоторых случаях могут быть исключения.
Нарушение чувствительности зависит от места нахождения болезни и ее степени. Оно бывает поверхностным, температурным или болевым. Вегетативные нарушения сопровождаются высокой температурой и сильной потливостью. При этом нарушается обмен веществ, меняется характер стула и мочеиспускания. При защемлении нервов болевые симптомы уходят в руки. Если произошло поражение поясницы, то боль будет ощущаться в нижних конечностях.
Кроме основных симптомов, которые сопровождают болезнь, она быть выражена в:
- бесконтрольном опорожнении кишечника,
- болезненности в мышцах,
- атрофии мышц.
Компрессионные заболевания спинного мозга
Некоторые патологии могут вызвать пережатие канала спинного мозга, которое называется компрессией. При этом всегда нарушаются функции этого органа. Этот процесс могут вызвать такие заболевания, как отит, гайморит. При их длительном течении появляются менингиты и энцефалиты. Также опасность возникновения компрессии имеют кровоизлияния, произошедшие вследствие травм или проблем со стенками сосудов. Кроме того, опасны опухоли, остеохондроз, грыжа и артрит.
Опухоли мозга
Абсолютно любые новообразования в спинном мозге опасны, поэтому большее значение уделяется не злокачественности, а расположению опухоли. Обычно выделяют три группы таких образований – экстрадуральные, интрадуральные и интрамедуллярные.
Экстрадуральные самые опасные и быстрее остальных прогрессируют. Они появляются в позвонках или твердой ткани мозга. Интрадуральные возникают под твердой тканью оболочки спинного мозга. Интрамедуллярные располагаются в самом мозге.
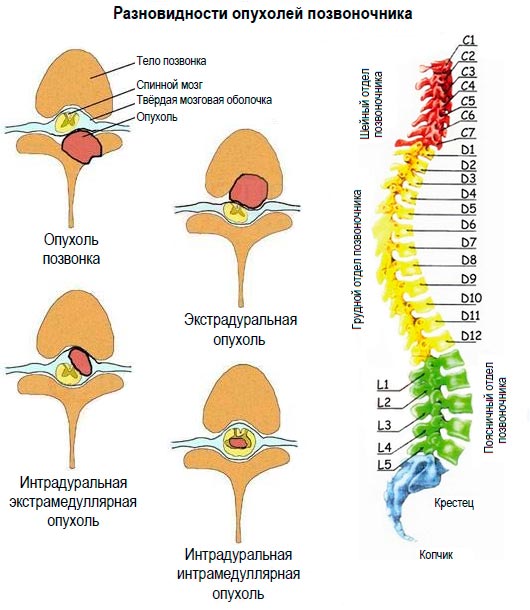
Опухоли лечатся только при помощи операции, которая не всегда проходит удачно. Восстанавливающая терапия назначается только после успешного хирургического вмешательства, иначе будет неэффективной.
Межпозвоночные грыжи
Самыми частыми среди всех заболеваний в спине являются межпозвоночные грыжи. Изначально образуется протрузия, а только спустя время возникает грыжа из-за того, что происходит разрыв фиброзного кольца, которое выполняет фиксирующую функцию ядра диска.
После того, как происходит разрыв, вся жидкость начинает вытекать и, чаще всего, она попадает в спинномозговой канал. Если заболевание затрагивает спинной мозг, начинает развиваться миелопатия (разрушение вещества позвоночника).
Бывают случаи, когда заболевание никак не проявляется, и больной чувствует себя прекрасно, но когда вовлекается в заболевание спинной мозг, то проступают такие симптомы:
- болезненность в пораженной зоне,
- изменение чувствительности,
- потеря контроля над конечностями,
- слабость,
- нарушение работы внутренних органов,
- боль распространяется от поясницы до коленной чашечки.
Эти признаки появляются, когда грыжа достигает огромного размера. Для лечения применяют терапевтическое воздействие, с применением медикаментозных препаратов и физиотерапии.
Некомпрессионные неопластические миелопатии
Радиационная и паракарциноматозная миелопатии считаются болезнями, которые тяжело разграничить. При проведении МРТ виден сильный отек спинного мозга, который лечится с использованием лучевой терапии.
Некротическая миелопатия в момент обострения поражает одновременно несколько отделов в спинномозговом канале. Причина этого – сильные раковые новообразования, которые сопровождаются воспалением. У больных может наблюдаться частичный или полный паралич, возможны нарушения тазовых органов.
Карциноматозный менингит возникает из карциномы. В некоторых случаях он не вызывает миелопатии, при условии, что не развивается расхождение по нервным корешкам, которые становятся причиной инфильтрации спинномозгового канала и провоцируют обостренную компрессию.
Инфаркт спинного мозга
Причиной инфаркта часто становится сильное нарушение спинального кровеносного обращения, в результате которого происходит сильный сбой в работе спинного мозга, так как кровь поступает к нему с сильным затруднением. Такое может случиться в любом позвоночном отделе. В том, который сильнее поражен, и развивается инфаркт.
Чаще всего, определить истинную причину, по которой произошел инфаркт очень сложно. Но самой распространенной является образование тромбов в мелких кровеносных сосудах. Они поставляют кровь к спинному мозгу даже тогда, когда происходит поражение экстравертебральных артерий.
Наиболее часто таким нарушением страдают люди в возрасте старше 50 лет, а у больных в возрасте до 40 лет инфаркт происходит при патологиях аорты и васкулите.
Развитие инфаркта происходит при образовании тромбоза или в момент расслоения аорты. Но он может появиться и по другим причинам – при артериите и сывороточной болезни. Ишемический инфаркт общего типа часто вызывается за счет нарушения спинального кровеносного обращения или при миелоишемии. Когда возникает инфаркт, поражается сразу несколько отделов.
Причиной для развития инфаркта может стать незначительная травма, например, при занятиях спортом. В этом случае его вызывает отколовшаяся от грыжи межпозвонкового диска микрочастица.
Симптомы болезней спинного мозга самые разнообразные. Возникает сильная болезненность в области спины, снизиться чувствительность, как болевая, так и температурная. В некоторых случаях случается двусторонний вялый паралич конечностей. Признаками спинального инфаркта является постоянная боль в голове, тошнота и слабость, которые сопровождаются обмороками.
Воспалительные миелопатии
Заболевания спинного мозга способны активировать воспалительный процесс. Этот синдром обычно развивается в течение нескольких дней или недель. Самой частой причиной считается инфекционная болезнь.
Если обостряется миелит, то больной жалуется на болезненность в области спины и сильную слабость в мышечном корсете, которая развивается очень быстро. К тому же, возможно появление парестезии в нижних конечностях.
Когда спинной мозг поражается вирусом, то могут возникать специфические типы миелита. Частой причиной болезни становится опоясывающий герпес.
Еще одним заболеванием является арахноидит – воспалительный процесс в спинном и головном мозге. Именно он поражает паутинную оболочку. Причин его появления много. Это болезни различного вида и степени тяжести, травмы и воспалительные процессы в носовых пазухах. При назначении лечения сначала ликвидируется инфекционный источник, для этого выписывают антибиотики и различную терапию.
Хронические миелопатии
Заболевания хронического типа могут локализоваться в различных участках и проявлять себя по-разному.
Одной из распространенных причин является спондилез. Он опасен тем, что способен вызывать сильные изменения в межпозвоночных дисках. Эти нарушения вызывают компрессионные отклонения в спинном мозге и нервных корешках. Локализоваться он может в грудном, шейном и поясничном отделах.
Спондилез становится причиной отложения солей, а они значительно сужают каналы позвоночного столба и отверстия между позвонками. Его осложнением является образование грыж между позвонками.
Само заболевание является следующим этапом развития остеохондроза и активно прогрессирует при плохом питании позвоночника, травмах и физических нагрузках. Это заболевание распространяется среди мужского населения старше 40 лет. Ключевым симптомом является болезненность после нагрузок, переохлаждения и при резких движениях. В некоторых случаях может ограничиваться движение позвоночного столба.
Лечение назначается в зависимости от степени и симптомов заболевания спинного мозга, но оно всегда комплексное и направлено на замедление течения болезни, снятие болезненности и симптомов, а также предотвращение возможных осложнений. Используют массаж, физиотерапию и медикаменты.
Еще одно хроническое заболевание – это люмбальный стеноз. Болезнь вызывает сужение центрального канала в позвоночном столбе, в результате чего образуется компрессия в позвоночнике и нервных окончаниях. Патология делится на два вида:
- Врожденный стеноз. Появляется из-за узкого прохода в позвоночном канале и определенных особенностей позвонков и их аномалий.
- Приобретенный стеноз. Вызывается смещением позвонков или их уменьшением, которое произошло после травмы. Болезнь может стать причиной опухолей, протрузий дисков или образования грыж.
Диагностирование заболевание осуществляется при помощи МРТ. Для лечения используют консервативный метод, а в некоторых случаях возможно оперативное вмешательство.
Сосудистые заболевания
Болезнь сосудов спинного мозга вызывается нарушениями в сосудистой системе. Развиваться они могут при компрессионном поражении или в момент изменения стенок, а также при врожденных аномалиях.
Бывают случаи, когда причиной сосудистых отклонений являются аномалии в строении самих капилляров, а также нарушения в венозных руслах. Такие отклонения могут не проявлять себя в течение многих лет. Прогрессировать они могут по-разному.
Лечение этих заболеваний назначают с особой осторожностью, и только после полного обследования с точной постановкой диагноза. Неправильно подобранные методы для терапии заболевания спинного мозга могут вызвать ухудшение состояния. В таких случаях болезнь начинает активно прогрессировать.
Кроме стандартного комплексного лечения в некоторых случаях требуется оперативное хирургическое вмешательство, которое восстанавливает кровообращение в спинном мозге.
Если при обследовании были выявлены острые или осложненные отклонения в кровеносной и сосудистой системе, то одновременно проводится дальнейшее обследование, назначается повторная сдача анализов и препаратов, которые будут снимать симптоматику и улучшать общее состояние больного.
Отклонения в спинном мозге, если не начать своевременное лечение, могут вызвать серьезные осложнения. Заниматься самостоятельным лечением в этом случае недопустимо, так как можно ухудшить состояние. Рекомендуется пройти полное обследование, установить истинные причины болезни и начинать лечение, которое в некоторых случаях назначается индивидуально.
[youtube.player]Заболевания спинного мозга, во все времена, были достаточно частой проблемой. Даже незначительные участки поражения этойважнейшей структуры центральной нервной системы, может привести к очень печальным последствиям.
Спинной мозг
Это основная часть, наряду с головным мозгом, центральной нервной системы человека. Представляет собой продолговатый тяж длиной 41—45 см у взрослых. Он выполняет две очень важные функции:
- проводниковая — информация передается в двухстороннем направлении от головного мозга к конечностям, именно по многочисленным трактам спинного мозга;
- рефлекторная — спинной мозг координирует движения конечностей.
Заболевания спинного мозга, или миелопатии — это очень большая группа патологических изменений, разных по симптоматике, этиологии и патогенезу. Их объединяет только одно — поражение различных структур спинного мозга. На настоящий момент единой международной классификации миелопатий не существует. По этиологическим признакам, заболевания спинного мозга разделяют на:

- сосудистые;
- компрессионные, в том числе связанные с межпозвоночными грыжами и травмами позвоночного столба;
- дегенеративные;
- инфекционные;
- канцероматозные;
- воспалительные.
Симптоматика заболеваний спинного мозга очень разнообразна, так как он имеет сегментарное строение. К общим симптомам поражения спинного мозга можно отнести болезненность в области спины, усиливающуюся при физических нагрузках, общую слабость, головокружение. Остальные симптомы очень индивидуальны, и зависят от поврежденного участка спинного мозга.

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Симптомы поражения спинного мозга на разных уровнях

При повреждении I и II шейного сегмента спинного мозга приводит к разрушению дыхательного и сердечного центра в продолговатом мозгу. Их уничтожение приводит в 99% случаев к летальному исходу пациента, за счет остановки сердца и дыхания. Всегда отмечается тетрапарез — полное отключение всех конечностей, а также большей части внутренних органов.
Поражение спинного мозга на уровне III—V шейных сегментов также крайне опасно для жизни. Иннервация диафрагмы прекращается, и возможно лишь за счет дыхательной мускулатуры межреберных мышц. При распространении повреждения не на всю площадь сечения сегмента, могут поражаться отдельные тракты, тем самым вызывая только параплегию — отключение верхних или же нижних конечностей. Повреждение шейных сегментов спинного мозга в большинстве случаев вызвано травмами: удар головой при нырянии, а также при ДТП.
При повреждении V—VI шейных сегментов, дыхательный центр остается сохранным, отмечается слабость мышц верхнего плечевого пояса. Нижние конечности по-прежнему остаются без движения и чувствительности при полном поражении сегментов. Уровень повреждения грудных сегментов спинного мозга несложно определить. Каждому сегменту соответствует свой дерматом. Сегмент T—I отвечает за иннервацию кожи и мышц верхней части груди и области подмышки; сегмент T—IV — грудные мышцы и участок кожи в области сосков; грудные сегменты с T—V по T—IX иннервируют всю область грудной клетки, а с T—X по Т—XII переднюю брюшную стенку. Следовательно, повреждение любого из сегментов в грудном отделе будет приводить к выпадению чувствительности и ограничение движения на уровне поражения и ниже. Отмечается слабость в мышцах нижних конечностей, отсутствие рефлексов передней брюшной стенки. В месте повреждения отмечается выраженная боль.
Что же касается повреждения поясничных отделов, то это приводят к выпадению движений и чувствительности нижних конечностей. Если очаг поражения расположен в верхних сегментах поясничного отдела, возникает парез мышц бедра, исчезает коленный рефлекс. Если затронуты нижние поясничные сегменты, то страдают мышцы стопы и голени.
Поражения различной этиологии мозгового конуса и конского хвоста приводит к нарушению функций тазовых органов: недержанию мочи и кала, проблемы с эрекцией у мужчин, отсутствию чувствительности в области половых органов и промежности.
Сосудистые болезни спинного мозга

К этой группе заболеваний относят инсульты спинного мозга, которые могут быть как ишемическими, так и геморрагическими. Сосудистые заболевания головного и спинного мозга имеют общую этиологию — атеросклероз. Основным отличием последствий этих заболеваний, является нарушение высшей нервной деятельности при сосудистых заболеваниях головного мозга, выпадение различных видов чувствительности и парезами мышц.
Геморрагический инсульт спинного мозга, или инфаркт спинного мозга, чаще встречаются у молодых людей в результате разрывов сосудов. Предрасполагающими факторами являются повышенная извитость, хрупкость и несостоятельность сосудов.
Чаще всего это возникает в результате генетических заболеваний или нарушений во время эмбрионального развития, что вызывает аномалии развития спинного мозга. Разрыв кровеносного сосуда может произойти на любом участке спинного мозга, и можно давать симптоматику только согласно пораженному сегменту. В дальнейшем, в результате перемещения сгустка крови с ликвором по субарахноидальным пространствам, возможно распространение участков поражения на соседние сегменты.
Ишемический инсульт спинного мозга возникает у лиц пожилого возраста, в результате атеросклеротических изменений сосудов. Инфаркт спинного мозга может вызвать не только поражение сосудов спинного мозга, но и аорты и её ветвей.
Как и в головном мозге, в спинном, могут возникать транзиторные ишемические атаки, которые сопровождаются временной симптоматикой в соответствующем сегменте.
Такие проходящие атаки ишемии в неврологии называют — перемежающаяся миелогенная хромота. Также выделяют как отдельную патологию синдром Унтерхарншайдта.

Перемежающаяся миелогенная хромота возникает во время длительной ходьбы или иных физических нагрузок. Проявляется во внезапном онемении и слабости нижних конечностей. После небольшого отдыха жалобы исчезают. Причиной этого заболевания являются атеросклеротические изменения сосудов в области нижних поясничных сегментов, в результате которых возникает ишемия спинного мозга. Болезнь следует дифференцировать с поражением артерий нижних конечностей, для чего проводят МРТ диагностику сосудов конечностей и аорты с контрастным веществом.
Синдром Унтерхарншайдта. Это заболевание впервые проявляется преимущественно в молодом возрасте. Вызвано васкулитами имальформацией сосудов вертебро-базиллярного бассейна. Синдромы поражения спинного мозга при этом заболевании: резко возникает тетрапарез, потеря сознания, которые исчезают через несколько минут.
Следует проводить диагностику с истерическими расстройствами личности и эпилептическим приступом.
Компрессионные поражения спинного мозга
Компрессия, или ущемление спинного мозга возникает по нескольким причинам:

- Позвоночные грыжи — образовавшимся грыжевым мешком происходит сдавливание сегмента. Чаще всего происходит не полное пережатие всего сегмента, а его рогов: передних, боковых или задних. Если происходит поражение передних рогов спинного мозга, то возникает снижение тонуса мышц и чувствительности на соответствующем сегменте или дерматоме, так как передние рога имеют чувствительные и двигательные волокна. При сдавливании боковых рогов, возникают нарушения вегетативной нервной системы на соответствующем сегменте. Проявления этой болезни многообразны: беспричинно расширяются зрачки, возникают потливость, перепады настроения, тахикардия, запоры, повышается уровень глюкозы в крови и артериальное давление. Зачастую при обращении к терапевтам с подобными жалобами, назначается симптоматическое лечение, и диагностический поиск направлен на пораженный орган. Только при появлении болей в спине, ставится верный диагноз после проведения МРТ. Сдавливание задних рогов приводит к частичной, или реже полной потере чувствительности, также на определенном сегменте. Диагностика в таких случаях не вызывает особых затруднений.
Лечение всех межпозвоночных грыж — хирургическое. Все нетрадиционные и традиционные консервативные методы лечения только на время спасают от симптомов заболевания. - Опухолевый процесс в спинном мозге или позвонках.

По причине возникновения выделяют следующие формы миелита:
- Вирусный миелит. Наиболее частыми возбудителями являются вирусы полиомиелита, герпеса, краснухи, кори, гриппа, реже гепатита и паротита. Неврологические симптомы многообразны и зависят от пораженных сегментов, и распространения инфекции.Общими симптомами для всех инфекционных поражений, являются повышение температуры тела, сильные головные боли и боли в спине, нарушение сознания, повышенный тонус мышц конечностей. Наибольшую опасность представляет вовлечение в инфекционный процесс шейного отдела спинного мозга. В ликворе, при проведении люмбальной пункции, обнаруживается большое содержание белка, нейтрофилов.
- Бактериальный миелит. Возникает при остром менингококковом менингите, в результате перемещения спинномозговой жидкости вместе с бактериями, а также, как последствия сифилиса. Менингококковый менингит спинного мозга протекает очень тяжело, с тотальным воспалением оболочек головного и спинного мозга. Даже на фоне современного лечения летальность остается достаточно высокой. В настоящее время отдаленные последствия и осложнения сифилиса встречаются достаточно редко, но по-прежнему имеют актуальность. Одно из таких осложнений — сухотка спинного мозга. Сухотка спинного мозга – это третичный нейросифилис, поражающий спинальные корешки и задние столбы, что ведет к утрате чувствительности на определенных сегментах.


Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
[youtube.player]Читайте также:


