Понос из за инфекции отзывы
Господа, просьба не обижаться если я напишу что-нибудь не так, как уже раньше было порекомендовано в этой ветке
Давайте для начала разделим т.н. называемые "пищевые отравления"
на несколько групп, потому что при практически схожей симптоматике методы лечения могут разниться кардинально.
И постараемся исключить печень ( или уменьшить её роль), как основного пострадавшего при подобного рода случаях.
Для начала расставим все точки над "ё" по повду Карсила ( за рубежом его чаще всего продают под названием Silibin ). Этот препарат при острых остравлениях или бактериальных инфекциях практически бесполезен, и предназначен в основном для лечения или поддерживающей терапии при серьезных органических поражениях печени ( хронический гепатит, жировой гепатоз, цирроз печени). Действовать он начинает не сразу, терапевтическая концентрация в организме этого препарата достигается на 5-6-ой день постоянного приёма, и как средство "скорой помощи" он просто не годится, и никакого толка при одноразовом приёме не даст.
Потом, об алкоголе.
Если у вас банальная пищевая инфекция вызванная энтерококками, протеусами, стафиллококками, то 30-50 грамм водки (виски, рома итп) могут оказать эффект. Но если расстройство вызвано чем-то более серьезным ( холерные вибрионы, шигеллы, сальмонеллы) - то эффекта не будет никакого, более того, сальмонеллы могут использовать этот спиртовой раствор как питательную среду для своего размножени, что может только ухудшить состояние.
Мезим ( Фестал, Панзинорм и прочие ферментные препараты) - при перемене химического состава пищи весьма и весьма полезны ( ведь "родные" ваши пищеварительные ферменты уже привыкли к определенному "домашнему" набору продуков, и могут просто не справиться и просто "отвергнуть" новую пищу. Особенно эти препараты полезны при получении в пищу "нетрадиционных" видов белков, которые по составу аминокислот сильно отличаются от того, что мы привыкли есть (практически весь seafood ) - поэтому даже при доброкачественности поедаемых вами продуктов моря могут возникнуть расстройства пищеварения. Поэтому для таких случае ферментные препараты - самое оно.
Но-Шпа (за рубежом еще может продаваться под названиями Drotaverin, Averin H ) - чистый спазмолитик, не имеющий никакого влияния на инфекцию, в случае её попадания в организм. При спазмах кишечника, желчных протоков, может убрать боли, но поворюсь - ЛЕЧЕБНОГО действия она не оказывает ( боли в животе спастического характера могут также убрать папаверин, баралгетас ).
Аллохол ( Holorin ) - усиливает перистальтику кишечника и секреторные функции печени, поэтому уместен в качестве вспомогательного средства при любого рода отравлениях.
Имодиум ( может продаватся как Loperamid, Ramidol ) - нормализует всасывание воды, глюкозы и электролитов в кишечнике, из-за чего та вода которая вылетает из вас при поносе остается в организме, и стул нормализуется. Инфекции он так же не лечит, лишь убирает такой симптом, как жидкий стул.
Не панацеей, но ОЧЕНЬ эффективным (именно убивающим многие из известных кишечных инфекций ) средство является нифуроксазид.. Очень рекомендую всегда брать упаковку с собой при поездках. 6-8 таблеток в первые сутки практически сносят любую заразу из желудочно-кишечного тракта ( сальмонеллы - включительно ).
Активированный уголь и Смекта - это абсорбенты, на начальной стадии заболевания могут не допустить его дальнейшего развития, уберут изжогу или вздутие. Если дело зашло слишком далеко - то практически бесполезны, их надо пить СРАЗУ как только почуствовали недомогание.
Очень эффективными на начальной стадии недомогания будут и такие банальные вещи, как промывание желудка ( желательно с марганцовкой или содой, но можно и простой кипяченой водой) раз 4-5 по литру воды минимум - и зачастую можно вполне обойтись без дальнейшего приема лекарств. Многие недооценивает эту процедуру, или считают её неприятной и поэтому избегают, но она может помочь решить проблемы прямо на начальной стадии.
Но все вышеперечисленное будет бесполезно, если вы ( не дай Бог! ) подхватили шигеллёз, холеру, брюшной тиф, дизентерию Вогеля -здесь уже совершенно более другая терапия, и только в стационаре.
Так что если у вас сутки двое сильный понос или рвота, и никаких изменений несмотря на принимаемые лекарства - бегом в больницу!
Ну и разумеется- всегда мойте руки перед едой!
Как доктор ,еще кое-что добавлю из собственного тайского опыта:
1.При употреблении что-то очень горячего и острого(типа супчика Том Яма) и одновременно очень холодного пива (или водички со льдом) можно заработать минимум острый гастрит с рвотой, болями в животе и т.д. ,а максимум по-народному "заворот кишок" или тонкокишечную непроходимость. Последнее лечится только в условиях стационара.В крайних случаях приходится оперировать.
Тот же эффект можно получить, если попить холодного пивка, вареных креветок и одновременно с этим каких-нибудь сладких фруктов (бывает такое, например, ананасика кусочек).
2. При употреблении устриц и очень холодного пива в условиях жаркого климата через несколько часов может развиться острый гастроэнтероколит (тошнота, рвота, понос). Механизм всего этого не совсем ясен,но мне другана буквально пришлось спасать всеми средствами,которые были у меня в чемодане.
Дня полтора его полоскало изо-всех щелей.
3. Не увлекайтесь "профилактикой" алкоголем,если уже заболели.Произойдет лишь т.н. "маскирование" болезни, т.е. ее реальное проявление слегка затянется,но затем бурно продолжится.
4. Ну и как со всем этим бороться.
Во-первых,всегда должен быть уголь активированный.Глотайте и не бойтесь. При болях в животе можно выпить но-шпу,спазган.
Во-вторых,если тошнит и чувствуете,что скоро начнет рвать, не ждите, вызовите рвоту сами.Чем раньше это сделаете,тем лучше. По идее,чем больше раз вы вызовите рвоту,тем меньше невсосавшейся гадости останется в вашем желудке и пойдет дальше по кишечнику.
В-третьих:народ доводит себя до посинения от поносов и рвот от обезвоживания.При холере больной умирает не от ней самой, а от обезвоживания. Поэтому, при отравлении,после рвоты или поноса,потрудитесь выпить в 1.5 раза больше жидкости,чем из вас вышло. Причем пить надо равными глотками, а не залпом. Помогает минералка , а также чай без сахара,теплый,но не кипяток. Сколько дней понос,столько дней и должны пить жидкость в дозе 1.5 - 2 раза больше потерянной жидкости.
В четвертых: не увлекайтесь питьем марганцовки внутрь, эффект одноразовый; если не так разведете,то рискуете сжечь слизистую пищевода и желудка.Цвет д.б.слабо-слабо-розовый.Тот же одноразовый эффект при отравлениях оказывает имодиум.Если дело зашло далеко, то иодиум вам не поможет.
В-пятых:уважаемый мною карсил,а также панкреатин, мезим и прочие ферментные средства в набор первой помощи не входят,их надо бы употреблять, когда пик отравления проходит. Правильно было выше подмечено,что действовать они начинают на вторые-третьи сутки.По идее, на помощь печени целесообразно направить эссенциале,которое в капсулах.Оно и всасывается быстрее и действует на клетки печени гораздо эффективнее.
И самое главное: если у вас появилась температура (бывает 38,39, даже 40) на фоне рвоты, поноса и держится минимум второй -третий день- тут два выхода: 1. принять антибиотик. 2 обратиться в госпиталь. По поводу антибиотиков: всегда с собой вожу такой бесценный препарат как левомицетин,проверенный в боях старый советский препарат.Спасал он меня дважды на Пхукете и в Паттайе. Дозы стандартные по 1 таб.х 4 раза в день. Еще пригодится тетрациклин в той же дозе.Но вместе их пить не рекомендуется,что-то одно.Понос от левомицетина тормозится на второй день.И не слушайте тех,кто говорит ,что левомицетин уничтожает всю естественную флору,которая у вас живет в кишечнике.Эта самая флора уже давно ушла в унитаз в обнимку с поносом.По выздоровлении(уже как правило ,дома) можно попить бактисубтил для восстановлении этой самой флоры.
НО(!): если у вас там,в Тае,после употребления местной пищи, в течение 3 дней идет понос,достает рвота и по голове стучит температура - идите в госпиталь.Там минимум уже надо ставить капельницы и вводить антибиотики. Если же у вас в течение трех дней все более-менее разрешилось при помощи ваших и указанных моих средств, то ,значит, с отравлением вы успешно справились.Но, в течение следующих 4-5 дней не ешьте острое, холодное или супер горячее, не раздражайте свой истощенный желудок и не напрягайте опухшую в боях печень.Пусть они отдохнут.
И еще. По прошествии шести посещений Тая я все-таки поставил себе недавно прививку от гепатита А (хорошая вакцина бельгийская).Тай,конечно, рай,но подхватить там гепатит совсем не хочется.Как написано в одной хорошей книге - печень дается человеку всего один раз и прожить с ней надо так,чтобы не было стыдно за бесцельно прожитые годы.
Старался написать всё на общедоступном языке с минимумом медицинской терминологии .Ни в коем случае не претендую на истину в последней инстанции, но это мой личный опыт и чем больше езжу в Тай,тем все более убеждаюсь: все последствия возможных и вероятных тамошних отравлений можно рано, быстро и недорого ликвидировать самому, не прибегая к услугам местных,далеко не дешевых, эскулапов
Помогите, пожалуйста. У меня уже 10 лет хроническая диарея. В институре гастроэнтерологии поставили диагноз "Синдром раздраженного кишечника". Сейчас врачи советуют попить то одно лекарство, то другое, но ничего не помогает. Может нужно как- то серьезней обследоваться. Ведь должна же быть причина, по которой со мной это происходит. У меня ничего не болит, язвы нет, колоноскопия и УЗИ не плохие. Желчный пузырь вытянутый и в нем мелкие взвеси по стенке, может это вызывать такую реакцию, как кратковременная тяжесть в кишечнике и быстрое очищение.
TEGASEROD HYDROGEN MALEATE ORAL препарат последнего поколения для лечения синдрома раздраженного кишечника. По моему он еще не зарегистрирован. Ищите дальше чем Россия.
А дюспаталин и транки уже отменили?
Да и в данном случае скорее показано лоперамид, диета 4, пробиотики. выявление эмоциональных проблем всяких и коррекция их. Но это ПОСЛЕ исключения инфекций и др. проблем, которое видимо уже было проведено
От Дюспаталина, если есть проблемы с желчным, извините, прёт так. Ручки к унитазу можно приделывать. "Децител" в этом отношении такого не даёт. С Синдромом мучаюсь давно. Таблетки не помогают, осталась надежда на психотерапию.
Так если преобладание диарреи, то его и не назначают. А у вас то все остальное исключили? СРТК просто так не ставится. Надо исключать всяческие долихосигмы и другие орг.особенности, . инфекции, и многое другое.
Сделали гастроскопию, назначили колоно, но этож подохнуть можно. По симптоматике определили. У меня связано с дорогой - дома сижу - нормально. Как куда идти - хоть просто из дома выйти - всё. Хоть в памперсах ходи. Никуда ездить не могу. Наедаюсь "Имодиума " и вперёд - на работу. Иначе буду через станцию выбегать. Боюсь вовремя туалета не найти. "Врач знал, что меня преобладает диарея, но сказал про Дюспаталин. Пробило так. Анализы сдавала - нашли только чуть неких клебсиелл.
Подохнуть не нужно, а вот колоноскопию нужно. А как насчет запоров, болей в животе. Ведь это еще мало 
. В сумме надо сделать анализ кала на копрологию, анализы крови (как минимумбх на АСТ, АЛТ, общеклинический), кал на бактериологию.
В общем, много чего. ИТОГО, Вопросы:
у вас как, только хронический понос или чередуется с запорами? Боли в животе? Кровотечения? Температура бывает? Как давно началось и с чем связываете начало? Может быть, с пищевым отравлением?
Спасибо, доктор. А то поговорить об этом не с кем. Болей особых нет - просто резко хочется в туалет. Кровотечений нет. Температуры тоже, но если вдруг на улице начинается, то от паники потею так, что одежда промокает вся. Запоров нет, но иногда очень хочется, чтобы были.
В раннем детстве вроде такого не было, но потом, лет в 8-9 отравилась воблой сильно. В это время была в деревне, никаких мед. учреждений там не было. После этого пошло - частые отравления, диареи по любому поводу, особенно после праздничных столов, хотя не объедалась. Сейчас особенная реакция на метро и на ожидание (где-то стоять в очереди, например).
Общеклинический сдавала - всё в пределах нормы, кроме холестерина - он повышен.
Ну тогда надо посмотреть наверное кровь на антитела к кишечным инфекциям. Все остальное тоже в силе. Бактериологию кала сформулируйте поточнее плз. И насчет эмоциональной связи. личные проблемы, душевные переживания? Понос связан ТОЛЬКО с ожиданием-транспортом, дома не бывает?
PS Все остальные исследования в силе, особенно копрология и колоноскопия
. И личные проблемы, и душевные переживания, и депрессняки, и панические атаки и "Эглонил".
Дома синдрома не бывает. Если только молочка с бутербродом с селедочкой.
Бактериологию уточнить сейчас не могу, но сдавала раза 3 и всё нормально было. Клебсиелл даже в последнем не было. Лечилась Линексом, Бактисубтилом, Флора Дофилус.
Кстати, такое с транспортом и у моей бабули. Ей 74 года, но когда припрёт так бегает
Эглонил это ведь сульпирид. в чем причина? Что говорят психиатры? Нужен точный диагноз? В чем ваши проблемы, почему страдаете душевно?
Постоянная тоска, онкофобия, мысли о том, что все всё равно умрут и зачем тогда сейчас что-то делать, интереса ни к чему нет, не хочу иметь детей, а заставляют, по ночам наваливается страх непонятный, агрессивна, всё раздражает, могу заорать на кого-нибудь. Мне 23 года. Я боюсь, что это может быть шизофрения, потому что у моего биологического отца не всё в порядке с головой было.
А надо не бояться, а лечиться 
. Кто заставляет иметь детей? Итого приходите к психиатру-психотерапевту. Надо решать эти проблемы, видимо самой сложновато. По собственной инициативе эглонил и другие нейролептики не пейте, пусть вами врач займется.
PS Онкфобией страдать вообще рановато, в 23 года какой рак 
После 50 можете начинать страдать, пока давайте другие болезни лечить 
Диарею инфекционного происхождения наблюдают достаточно часто. Она приводит к значительным экономическим потерям, связанным с временной нетрудоспособностью работников. Эта патология — одна из частых причин смерти детей в возрасте до пяти лет. Защита кишечника от патогенных микроорганизмов осуществляется при помощи желудочного сока, солей жёлчных кислот, иммунных факторов слизистой оболочки, а также веществ, выделяемых нормальной микрофлорой.
Заражение происходит посредством фекально-орального механизма, при употреблении контаминированной еды и воды. Для возникновения инфекции бывает достаточно всего десяти возбудителей (Shigella). Употребление некоторых продуктов питания (молока) или приём лекарственных препаратов (блокаторов Н2-рецепторов гистамина и ингибиторов протонного насоса) способствует снижению защитных свойств желудочного сока.
Бактерии попадают в пищу от инфицированных животных, а также в связи с несоблюдением санитарных норм на скотобойнях и при продаже мяса. Яйца инфицированных сальмонеллой кур также могут быть заражены бактериями. Неправильное хранение и приготовление пищи способствует выживанию и размножению микроорганизмов.
Передача инфекции облегчается в условиях антисанитарии, войн или миграции беженцев. В такой ситуации заболевание распространяется достаточно быстро и характеризуется высокой смертностью. Холера способна к быстрому распространению на территориях многих стран и континентов (пандемия).
Диарея путешественников обычно развивается не позднее 72 ч прибытия в новую страну. Наиболее высок риск развития заболевания в странах Латинской Америки, Африки и Азии. Жидкий водянистый стул наблюдают 2—4 раза в день, при этом кровь и слизь в кале обычно отсутствуют. В большинстве случаев причиной диареи становятся энтеротоксигенные и энтероадгезивные штаммы Escherichia coli.
Основную роль в лечении играет восстановление водно-электролитного баланса в организме, а также назначение антибактериальных препаратов (ко-тримоксазол или ципрофлоксацин).
Диарея, вызванная С. difficile, — одна из самых распространённых внутрибольничных инфекций.
Симптомы инфекционной диареи обусловлены определёнными патофизиологическими механизмами, например токсической дисрегуляцией клеток кишечника, приводящей к повышению секреции жидкости или поражению кишечной стенки с последующим разрушением клеток.
Секреторная диарея характеризуется нечастым обильным стулом, возникающим в результате нарушения всасывающей способности кишечника. При дизентерии (шигеллёз) отмечают частый жидкий стул с примесью крови, что связано с расстройством функций кишечника вследствие воспалительного процесса.
Энтерогеморрагические штаммы Е. coli продуцируют Шига токсин, вызывающий кровавый понос и гемолитико-уремический синдром (причина почечной недостаточности у детей). Чаще всего выделяют серотип 0157:Н7. Мишенью для токсина служит эндотелий капилляров.
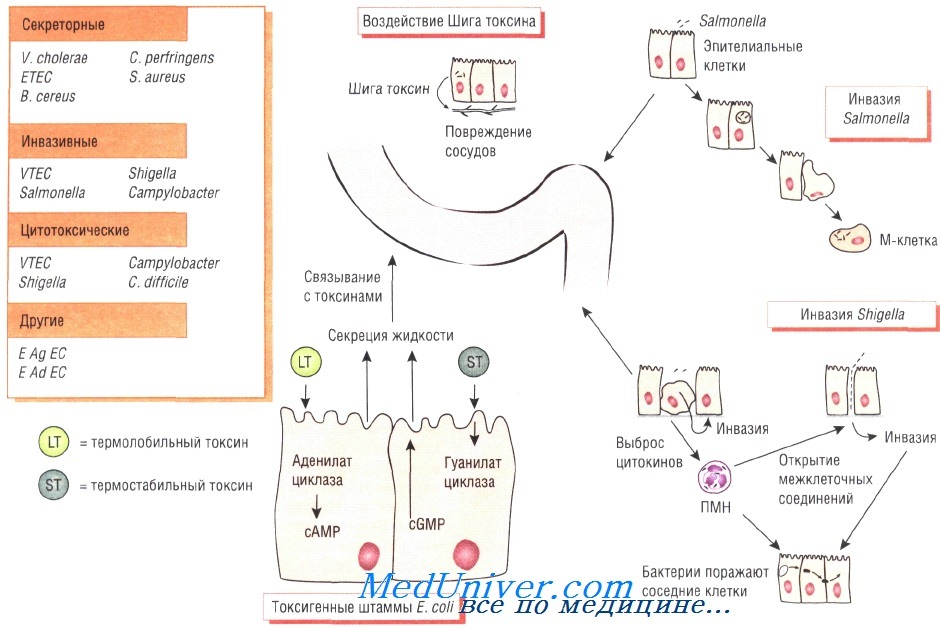
Патогенез бактериальной диареи
Во время диареи достаточно быстро может происходить обезвоживание организма и нарушение электролитного баланса, представляющее серьёзную угрозу жизни пациента (например, при холере). Диарея иногда сопровождается спастическими болями в животе (при инфекции, вызванной представителями рода Campylobacter и Shigella), напоминающими острую хирургическую патологию (острый живот, аппендицит). Температура при диарее повышается не всегда.
В некоторых случаях при сальмонеллёзе развивается септицемия, редко наблюдающаяся при других бактериальных кишечных инфекциях. При кампилобактериозе возможна транзиторная бактериемия. Энтеротоксигенный штамм Escherichia coli 0157 вызывает геморрагический колит, осложняющийся впоследствии почечной недостаточностью и гемолитико-уремическим синдромом.
Снижение уровня кишечной лактазы приводит к развитию вторичной лактозной недостаточности и длительной диарее. Эти нарушения продолжаются в течение нескольких недель, а затем внезапно исчезают. Серьёзные трудности при лечении кишечных инфекций возникают у пациентов со сниженным иммунитетом. При недостаточности IgA часто развивается лямблиоз, а при слабом Т-клеточном иммунитете — сальмонеллёз и криптоспоридиоз.
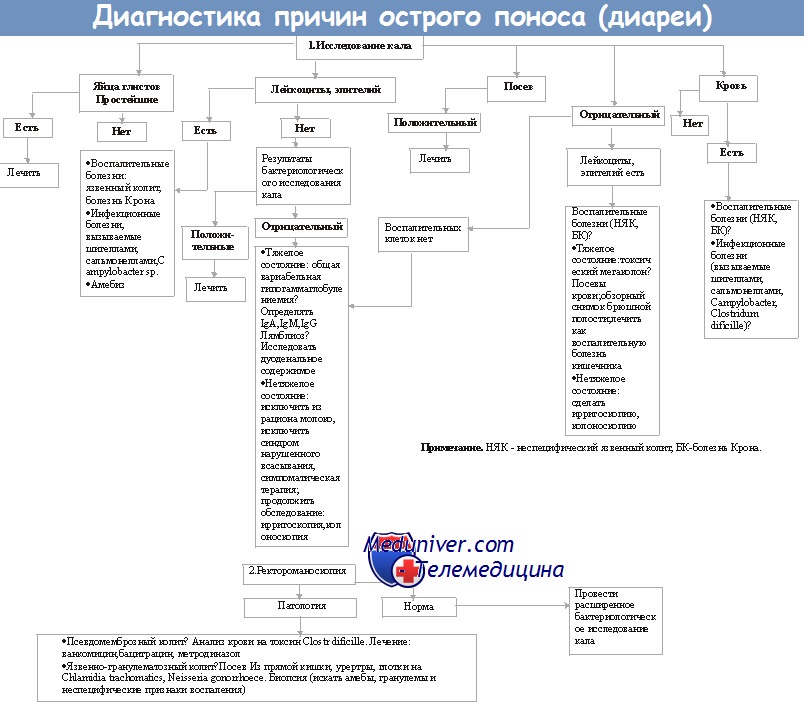
Для обнаружения простейших (например, Giardia lamblia) необходимо провести микроскопию образцов кала, а для идентификации микроспоридий и Cryptosporidium parvum — исследование мазков, окрашенных по Цилю—Нильсену.
Для выращивания патогенных микроорганизмов применяют селективные питательные среды, подавляющие рост непатогенной микрофлоры (например, сорбитолсодержащая среда МакКонки для культивирования штаммов Е. coli 0157, секретирующих веротоксин). Для выделения бактерий рода Campylobacter используют среды с содержанием определённых антибиотиков и (или) осуществляют культивирование при температуре 43 °С.
При подозрении на холеру образцы кала помещают в щелочной пептонный бульон (высокий уровень рН создаёт преимущества для роста Vibrio cholerae). Затем культура может быть пересеяна на специфические питательные среды с высоким значением рН, содержащие соли жёлчных кислот. Разработанную для определения вышеуказанных возбудителей сложную систему молекулярно-генетического метода пока не используют в повседневной клинической практике.
При эпидемиологических расследованиях определяют серотипы микроорганизмов. Когда микроорганизм имеет только один серотип (например, Shigella sonnet), в дальнейшем проводят уже молекулярное типирование для подтверждения вспышки заболевания.
Вирусы можно обнаружить с помощью прямой электронной микроскопии, выделения чистой культуры, молекулярногенетического метода и ИФА.
Токсины также могут быть определены в кале больного (например, токсины Clostridium difficile).
Лечение включает проведение адекватной регидратации и восстановление электролитного баланса. Несмотря на то что при секреторной диарее происходит выведение большого объёма жидкости, всё же абсорбция жидкости в кишечнике сохраняется.
Для оральной регидратации, проведение которой способствует заметному снижению смертности пациентов, обычно используют растворы, содержащие натрий (150—155 ммоль/л) и глюкозу (200—220 ммоль/л). Проведение внутривенной регидратации требуется достаточно редко.
Препараты, снижающие моторику кишечника, малоэффективны и, более того, могут быть опасны при назначении маленьким детям. Для уменьшения длительности заболевания при холере и тяжёлой водянистой диарее применяют антибиотики (тетрациклин или ципрофлоксацин).
Лечение тяжёлых форм дизентерии и сальмонеллёза включает назначение ципрофлоксацина или ко-тримоксазола. При развитии почечной недостаточности и гемолитико-уремического синдрома вследствие инфекции, вызванной Е. coli О157, необходимо лечение в условиях стационара.
Профилактика бактериальной диареи (поноса):
• Использование безопасных источников водоснабжения (отсутствие фекального загрязнения от животных и людей).
• Предотвращение попадания патогенных кишечных микроорганизмов от животных в пищевые продукты.
• Тщательная термическая обработка пищи.
• Хранение пищевых продуктов при низкой температуре (для предотвращения размножения возбудителей).
• Раздельное хранение готовой и сырой пищи для исключения перекрёстной контаминации (особенно важно для предприятий общественного питания, где единичное нарушение санитарно-гигиенических норм может привести к массовой вспышке заболевания).
• Тщательный выбор источников пищи и воды для профилактики диареи путешественников.
• Для создания кратковременного иммунитета применяют лицензированные вакцины для профилактики холеры (обладает коротким протективным эффектом) и брюшного тифа. В настоящее время используются 3 парентеральные инактивированные корпускулярные вакцины против брюшного тифа: термоинактивированная (феноловая), сухая, инактивированная ацетоном, и очищенная, содержащая Vi-полисахарид, а также для орального введения — Ту21а-вакцина.
Кроме того, разрабатываются новые (генно-инженерные или рекомбинантные) вакцины, например вакцина, содержащая Vi-антиген, которая во время испытаний продемонстрировала высокую иммуногенность, и живая аттенуированная вакцина (находится на ранней стадии исследования).
Диарея при ВИЧ является одним из самых ранних и самых частых признаков манифестации болезни. Почти 90% больных страдают от этого побочного эффекта ретровируса, который уничтожает иммунитет и приводит к синдрому приобретенного иммунного дефицита (СПИД).
Причины развития диареи при вирусе иммунодефицита
Понос при ВИЧ может иметь несколько причин, что обусловлено разносторонним влиянием вируса на организм:
- Иммунная система теряет способность противодействовать не только патогенным бактериям, но и условно-патогенной и даже сапрофитной флоре, ранее незаметно проживавшей в различных органах и тканях. Активизация условно-патогенных микроорганизмов и сапрофитов вызывает угнетение нормальной микрофлоры кишечника, что приводит к сбою в его работе.
- Антибактериальные средства, входящие в схему лечения ВИЧ, обладают широким спектром действия и уничтожают полезные микроорганизмы кишечника, которые необходимы для правильного пищеварения. Их гибель приводит к дисбактериозу, что тоже может являться причиной жидкого стула.
- Большинство лекарственных средств, применяемых для лечения ВИЧ, воспринимаются организмом как яд. Огромный перечень побочных эффектов сказывается на состоянии здоровья не меньше, чем сама болезнь. Кишечник в такой ситуации включает защитный механизм, пытаясь с жидким стулом вывести токсины и вредные агенты.
- Угнетенные защитные силы ВИЧ-инфицированного человека не могут справиться с вторичными сопутствующими инфекциями, которые легко присоединяются к ослабленному организму. Это могут быть:
- вирусы (аденовирусы, энтеровирусы, ротавирусы)
- бактерии (сальмонеллы, шигеллы, клостридии, микобактерии, кампилобактерии)
- паразитические простейшие (амебы, лямблии, трихомонады)
- грибки (гистоплазмы, криптококки, грибы рода Candida)
- ВИЧ провоцирует обострение или появление хронических воспалительных заболеваний всего пищеварительного тракта – гастрит, панкреатит, холецистит, колит. Эти сопутствующие патологии так же способствуют нарушению стула, ведь почти всегда при заболеваниях ЖКТ первым признаком становится либо диарея, либо запор.
- Нарушения метаболизма и обмена веществ, выработки ферментов поджелудочной железы и печени приводят к недостаточному перевариванию пищи и всасыванию веществ и воды в тонком кишечнике, что так же отражается на формировании каловых масс.
- Развитие лактазной недостаточности из-за приема большого количества лекарственных средств – в организме не усваивается и не расщепляется молочный белок, что тоже приводит к диарее.
- Возникновение пищевой аллергии на фоне иммунодефицита, когда при погрешностях в диете организм отвечает жидким стулом.
- Иммунитет при ВИЧ не способен бороться не только с внешними факторами, но и с внутренними: любой опухолевый процесс не может быть подавлен, соответственно велика вероятность развития новообразований желудочно-кишечного тракта.
- Стенки кишечника покрыты ворсинками, которые обеспечивает всасывание питательных веществ и воды и продвижение каловых масс. В норме у здорового человека эпителиальные клетки ЖКТ обновляются каждые 5 дней. При ВИЧ все процессы обновления и регенерации тканей резко снижены, а значит, кишечник не может полноценно функционировать из-за атрофии ворсинок.
Чем опасен понос при вирусе иммунодефицита
Развитие диареи у больных СПИДом не обязательно обусловлено каким-то одним фактором. Как правило, это совокупность всех причин сразу, ведь они тесно взаимосвязаны и влияют друг на друга. Поэтому понос при ВИЧ обычно характеризуется тяжелым течением, продолжительностью и резистентностью к лечению. Расстройства пищеварения могут привести к угрожающим жизни состояниям, так как при диарее больной теряет большое количество жидкости и электролитов. Существует 4 стадии обезвоживания:
- Сухость слизистых оболочек, сильная жажда, потеря массы тела более 3%.
- Снижение артериального давления, учащенное сердцебиение, сухость кожных покровов, потеря массы тела до 6%.
- Снижение температуры тела ниже 35 oC, судороги, потеря массы тела до 9%.
- Состояние шока, синюшность кожных покровов, резко сниженное артериальное давление, анурия, нарушение сознания (мозговая кома), потеря массы тела более 10%.
3 и 4 стадии требуют срочных реанимационных мероприятий, так как являются критическими для жизни больного.
Лечение диареи при ВИЧ
К сожалению, полностью вылечить диарею при ВИЧ невозможно, пока продолжается противовирусная терапия и у больного имеются какие-либо симптомы основного заболевания. Однако для сглаживания острых состояний и профилактики развития обезвоживания необходим прием лекарственных средств, обычно применяемых именно для лечения поноса или для восстановления водно-солевого баланса:
- Лоперамид (Имодиум) – по 1 капсуле после каждого акта дефекации при жидком стуле.
- Полисорб – 5-10г в виде водной суспензии 3-4 раза в сутки.
- Активированный уголь – 2 таблетки на 10 кг массы тела.
- При вздутии живота – Эспумизан – по 2 таблетки 3 раза в день после еды.
- Глюкосолан, Квинтасоль, Лактасол – препараты для компенсации потерянных солей и минералов.
- Антибактериальные средства при вторичных инфекциях ЖКТ.
Немаловажным компонентом лечения и профилактики осложнений является обильное питье (чистая вода, травяные чаи, морсы, соки).
Профилактика и диета от поноса при ВИЧ инфекции
Любые заболевания органов пищеварения требуют соблюдения диеты и сбалансированного питания. Путем правильно подобранного рациона можно облегчить состояние больного и снизить активность диареи.
- шестиразовый прием теплой пищи – все блюда должны быть однородной консистенции во избежание механического раздражения кишечника;
- употребление продуктов, снижающих моторику – супы, кисели, каши;
- для восполнения кальция – рыба, нежирное мясо, бананы;
- овощи на пару или в отварном виде – картофель, морковь, кабачок, брокколи;
- нежирный творог, сливочное масло;
- подсушенный хлеб, сухарики, крекер, сухое печенье.
- сырые фрукты и овощи;
- холодная или горячая пища;
- копченые колбасы, сосиски;
- капуста, горох, фасоль;
- кисломолочные продукты;
- газированные напитки, фаст фуд, кофе;
- острые и жареные блюда.
Комплексный подход к проблеме диареи при ВИЧ должен включать и лекарственную терапию, и диету, и соблюдение режима, прописанного врачом. В таком случае можно избежать осложнений и максимально комфортно наладить стул.
Читайте также:


