От кишечной инфекции повысилось давление
Оказывается, между высоким давлением и инфекциями существует прямая зависимость. И эффективно помочь человеку, страдающему гипертонией, не победив инфекции, невозможно, пишет Клиника кибернетической медицины со ссылкой на журнал "Теленеделя".
О новом подходе к диагностике и лечению гипертонической болезни мы попросили рассказать заведующего дневным стационаром Клиники Московского института кибернетической медицины Владимира МАРКОВСКОГО .
— Нет, не мучают. Хотя искренне удивляются. Но мы обязательно объясняем им важность этих анализов. Те или иные вирусы и микробы всегда присутствуют в организме человека. Но весь вопрос в том, насколько они активны. Инфекции опасны прежде всего тем, что выделяют токсины и заставляют печень, почки, сердце, сосуды расходовать огромное количество энергии, чтобы эти токсины нейтрализовать, и таким образом нарушают их согласованную работу. К тому же, микробы активно размножаются — им мало того, что они, допустим, обитают в мочевом пузыре, — восходящим путем они добираются до почек. У многих гипертоников мы выявляем скрытое воспаление почек, которое протекает незаметно и лишь иногда выдает себя кругами под глазами, отекшими конечностями или одышкой.
На почках микробы не останавливаются — через почечные сосуды с током крови они могут распространяться по всему организму. Если бы вы только знали, какое количество людей с заболеваниями сердечно-сосудистой системы проходят различные исследования, пьют всевозможные лекарства, а улучшений нет. Они даже не подозревают, что причиной их сердечных недугов является инфекция — хламидия пневмония.
— Признаюсь, я удивлена. Но почему тогда кардиологи, как правило, не берут анализы на инфекции?
— Получается, что причины повышенного давления как бы и нет…
— Вот именно! Тогда и возникла идея проводить обследование комплексно. Ведь наш организм — это единый механизм, все части которого неразрывно связаны друг с другом. И как только деформируется одна его часть — остальные части компенсаторно трансформируются вслед за ней. Поэтому мы тщательно обследуем все органы, чтобы определить долю вины каждого в возникновении гипертонии: не только сердца, сосудов, почек и надпочечников, но и щитовидной железы, селезенки, легких и др.
— Владимир Борисович, а как вообще диагностируется гипертония? Достаточно ли высоких цифр артериального давления?
— Не только. Одна из важнейших характеристик гипертонической болезни — состояние сосудов глазного дна. По нему можно поставить не только сам диагноз, но и определить стадию заболевания.
Ксения ПЕТРОВА , кандидат медицинских наук, врач-офтальмолог:
— Ни один другой орган не способен дать столь ясную картину состояния сосудов, как глаза. По их изменениям мы можем косвенно судить о состоянии сосудов других жизненно важных органов. В процессе лечения мы нормализуем артериальное давление и целенаправленно воздействуем на сосуды глаз. Это дает значительный эффект: у пациентов повышается острота зрения и улучшается цветовосприятие. Говоря простым языком, человек начинает лучше видеть.
Улучшения состояния сосудов глазного дна можно наглядно продемонстрировать самому пациенту: на мониторах он видит все происходящие структурные изменения.
— Надо же! Я впервые об этом слышу…
— У вас принципиально новый подход к диагностике гипертонии. А лечение столь же прогрессивно?
— Да, и мы этим гордимся. Недаром к нам приезжают люди, страдающие артериальной гипертензией, из Европы и США.
Чем обычно ее лечит традиционная медицина? Существует 4 вида препаратов: блокаторы адреналиновых рецепторов, ингибиторы АПФ (ангиотензин превращающего фермента, влияющего на сужение сосудов), диуретики и антагонисты кальция. С их помощью врачи пытаются стабилизировать неконтролируемый выброс адреналина надпочечниками, противодействовать сужению сосудов, принудительно выводить из организма лишнюю жидкость и нейтрализовать кальций, избыточное количество которого выделяется вследствие стресса и может привести к инфаркту миокарда. Мы не предлагаем отказаться от этих препаратов. Их создание является большим прогрессом в медицине. Мы говорим лишь о том, что хороши они для коррекции заболевания, но их недостаточно для лечения, так как на реальную причину заболевания они не воздействуют.
— А какой алгоритм лечения вы предлагаете?
— Прежде всего, мы проводим дезинтоксикацию организма с помощью сорбентов, принудительно связывающих и выводящих токсины, активизируем функции легких, печени и селезенки. Это позволяет резко снизить энергетические затраты организма и восстановить обмен веществ. Затем под контролем современных приборов мы вводим препараты, которые нормализуют уровень кислородного обмена.
Теперь можно приступать к основному этапу лечения — антибактериальной терапии против возбудителей инфекций, выявленных у пациента. Против тех самых микробов, которые вызывали воспаление фильтрующей системы почек. Освобождаясь от их гнета, почки начинают работать с новой силой и незамедлительно выводят из организма всю избыточную жидкость, которая копилась в организме много лет и давала непосильную нагрузку на сердце. Давление начинает заметно снижаться.
Далее мы проводим терапию, восстанавливающую работу надпочечников, и артериальное давление, наконец, нормализуется. Мы достигли своей цели.
Наши пациенты с ишемической болезнью сердца (слева), увидев на кардиовизоре, как ухудшается питание миокарда во время курения (справа), отказались от этой привычки.
— Вроде бы все просто…
— И как пациенты ее выдерживают?
— Довольно часто гипертония сопровождается изнурительным шумом в ушах, который не снимается никакими лекарствами. Можно ли как-то справиться с этой мучительной проблемой?
— Это действительно весьма распространенный и довольно сложный симптом. Проводя комбинированную терапию гипертонии, неожиданно для нас самих мы нашли способ решения этой проблемы: у больных с нейросенсорной тугоухостью и невритом слухового нерва начал восстанавливаться слух. Это при том, что данные заболевания традиционно считаются плохо поддающимися лечению.
Александр КРОЙТОР , полковник медицинской службы, заведующий физиотерапевтическим отделением, врач-оториноларинголог:
— Впервые в мировой практике, благодаря комбинированному лечению, включающему сочетание физиотерапевтических процедур и лекарственных препаратов, нам удалось найти алгоритм восстановления слуха у больных, потерявших на это всякую надежду. Ведь до этого нейросенсорная тугоухость считалась практически неизлечимой. Основной задачей врача было приостановить прогрессирование заболевания, при котором слуховой нерв медленно погибает от недостатка питания. Когда наши пациенты проходят этапы комплексного лечения, у них нормализуются обменные процессы и поступление кислорода в ткани головного мозга. В результате они начинают слышать речь на обычных частотах и даже говорят по телефону.
Мы очень надеемся помочь многим людям, страдающим этой проблемой.
— Конечно. За последние три года терапию артериальной гипертензии в нашей клинике прошли 856 человек. Из них 464 пациента (54,3%) были выписаны со значительным улучшением состояния здоровья, 368 (42,9%) — с заметным улучшением. И 24 пациентам (2,8%) мы помогли, но не так, как хотелось бы.
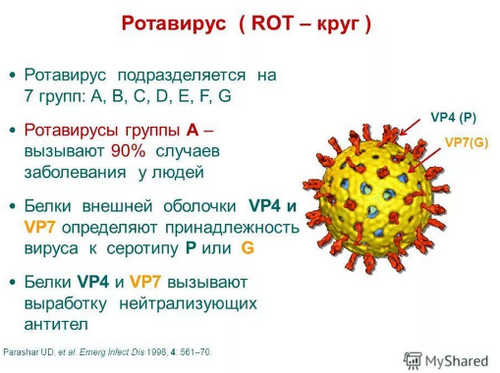
Причиной этого заболевания является вирус, который передается от человека к человеку преимущественно фекально-оральным путем. Эта инфекция в основном распространена в детских коллективах, а от них уже вирус передается и взрослым, что чаще всего и происходит. Например, ребенок заразился в детском саду ротавирусной инфекцией, а потом дома переболели и все члены его семьи.
Заболеваемость увеличивается с наступлением холодов, обычно при температуре чуть ниже ноля она достигает своего максимума. Но как только температура на улице поднимается +5 и выше, то заболеваемость ротавирусной инфекции снижается.
Что происходит после заражения вирусом?
Ротавирус поражает ворсинки кишечного эпителия и площадь поражения может достигать до 2/3 всей тонкой кишки. В связи с этим нарушается процесс пищеварения, главным образом расщепление углеводов. Они накапливаются и вызывают повышение осмотического давления в толстой кишке, что нарушает процесс всасывания воды. Ко всему к этому кишечная микрофлора толстой кишки начинает расщеплять эти углеводы, что приводит к избыточному образования органических кислот, водорода и углекислого газа, снижая рН кишечного содержимого и повышая газообразование. Все вышеперечисленное вызывает ту самую водянистую диарею, которая может достигать до нескольких десятков раз в сутки. Диарея обусловлена ферментативной дисфункцией.
Кроме диареи при ротавирусной инфекции бывает сильная и частая рвота, которая возникает из-за развития воспалительного процесса в слизистой оболочке желудка и двенадцатиперстной кишки – ротавирусный гастроэнтерит.
В связи с этим организм теряет огромное количество жидкости и электролитов, что ведет к развитию обезвоживания (дегидратации) разных степеней тяжести, оценить которое вам поможет ниже представленные таблицы.
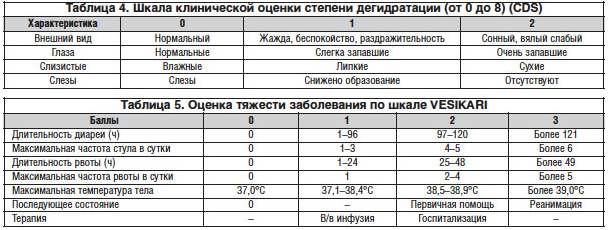
Как проявляется ротавирусная инфекция?
Инкубационный период составляет от 12 часов до 3-5 дней. Но чаще всего он составляет 1-2 дня.

В большинстве случаев все начинается очень резко с повышения температура до 37,5-38,0 (при тяжелом течение может достигать 39,0 и более). Появляется диарея, которая потом становиться водянистой. Кроме этого может присутствовать небольшое количество прозрачной слизи и кислый запах. У большинства людей, особенно у взрослых диарея не сопровождается болями в животе, а сопровождается постоянным бурлением и урчанием. Частота стула может варьировать от 4 до 20 раз в сутки, а продолжительность обычно не превышает 3-х дней. В редких случаях может длиться и больше.
Повышенная температура тела обычно сохраняется до 2-4 дней, а симптомы общей инфекционной интоксикации (головная боль, сонливость, вялость, снижение аппетита) постепенно угасают до полного исчезновения.
Вместе с диареей может быть и рвота, также достигающая нескольких десятков раз в сутки. Но ротавирусная инфекция может протекать по-разному и сопровождаться только рвотой или диареей или все вместе, что утяжеляет само заболевания и ведет к прогрессированию потери жидкости.
Самым страшным осложнением ротавирусной инфекции является тяжелое обезвоживание ( дегидратация ) с развитием гиповолемического шока, что может привести к неблагоприятному исходу. Поэтому самым важным в лечении будет восполнение потерянной жидкости и нормализация объема циркулирующей крови.
Как уже говорилось это адекватное восполнение потери жидкости и электролитного баланса. Все будет зависеть от тяжести заболевания и силы клинических проявлений.
Если диарея без рвоты, то жидкостной дисбаланс можно восполнять обильным питьем, но маленькими порциями. Если же имеется частая неукротимая рвота (более 10 раз в стуки) в течение длительного времени, то в зависимости от степени тяжести надо проводить внутривенное вливание физиологического раствора с электролитными добавками – калием и магнием.
Восполнение жидкости лучше всего проводить двумя путями:
Пакетик регидрона растворить в 1 л воды и пить этот раствор в течении дня. Вместе с этим, обычную воду или некрепкий чай ещё 2-2,5 л в сутки – общий питьевой режим 3-3,5 л в сутки. Даже если пить не хочется, то через силу. Но это при условии того что рвоты нет или она очень редкая.

Если кроме частой диареи (более 10 раз) еще и частая рвота (более 10 раз), то в зависимости от степени обезвоживания нужно ставить капельницы с физраствором и восполнять потерю жидкости таким способом, чтобы избежать развития гиповолемического шока.
Кроме этого рвоту и понос можно попытаться купировать, но не всегда это удаётся.
Для борьбы с рвотой можно ввести внутримышечно раствор метоклопрамида (церукал, перинорм, церуглан) 2 мл до 4-х раз в сутки (максимальная доза).
Диосмектит (неосмектин, смекта) – используется для связывания и выведения эндогенных и экзогенных токсинов. Принимать 6-9 г в сутки (2-3 пакетика) разделив на 2-3 приема. Простыми словами 1 пакетик 2-3 раза в сутки. Активированный уголь тоже подходит, но действует более слабо.
Противдиарейные пробиотики с доказанной эффективностью можно использовать для снятия диареи при ротавирусной инфекции. Сахаромицеты Буларди (Saccharomyces boulardii), входящие в состав препарата Энтерол. Он выпускается в капсулах по 250 мг, порошках по 100 и 250 мг. Для взрослых применяют по 200- 500 мг 2 раза в стуки от 5 до 10 дней . Энтерол нельзя применять совместно с противогрибковыми препаратами. При ротавирусной инфекции лучше использовать порошки.
Можно использовать другие микробиотические препараты: Бациллюс субтилис, Бифидобактерии бифидум + Кишечные палочки, Линекс, Бифидобактерии лонгум + Энтерококкус фециум, но у всех у них доказанность эффекта слабее, чем у Сахаромицетов Буларди.
Кроме этого есть еще один метод, но который нельзя использовать как основу лечения при ротавирусной диареи, а является крайним и запасным вариантом. Лоперамид (имодиум) первая доза 4 мг, затем по 2 мг после каждого акта дефекации. Данный препарат можно использовать только на угасании синдрома диареи и ни в коем случае не в начале. Так как все каловые массы должны выйти полностью. Используется он в крайнем случае, когда в связи с какими-либо событиями нужно срочно затормозить понос, например, поездка в транспорте, пребывания в общественных местах и других социально значимых ситуациях. Он не лечит диарею, а только на время тормозит перистальтику кишечника.
При повышении температуры тела до 38,0 С° следует применить парацетамол 500 мг , если эффект недостаточный то можно добавить к парацетамолу пакетик нимесулида (немисил) или таблетку ибупрофена 200 мг .
Данные препараты назначаются только врачом. Не занимайтесь самолечением, так как есть противопоказания.
В период заболевания важно контролировать давление и пульс. Повышенный пульс, и тенденция артериального давления к снижению будут говорить о развитии обезвоживания, что требует принятия мер по его устранению. При сильном обезвоживании показано госпитализация и лечение в стационаре, так что вызывайте скорую и в больницу. При любом ухудшении состояния вызывайте врача или скорую помощь, так как могут быт осложнения, связанные с инфекционной интоксикаций и сильной дегидратацией.
Так как диарея при ротавирусной инфекции главным образом связана с нарушением работы ферментных систем необходимо соблюдать диету. Лучше в первые два дня вообще ничего не есть, чтобы не усугублять итак нарушенное пищеварение. Но если отказаться от пищи тяжело, то в первую очередь нужно отказаться от пищи, содержащей сложные углеводы (картофель, мучные, макаронные изделия, рис) и продукты богатые клетчаткой, усиливающие перистальтическу кишечника (овощи, фрукты). Про острое, соленое, копченое и жаренное вообще стоит забыть дней на 5.
Пищу во время болезни нужно употреблять с ферментативной поддержкой, принимая панкреатин, фестал или другие препараты содержащие ферменты.
Через несколько дней в организме будет достаточно антител, чтобы победить вирус, и заболевание пойдёт на убыль. Но выделение вирусов может сохранятся ещё 10-15 дней. Самое большое выделение вирусов происходит в первые 5 дней, что делает человека наиболее заразным в этот период.
В большинстве случаев при ротавирусной инфекции прогноз благоприятный, а тяжелый гиповолемический шок развивается редко, но при средне-тяжелом или тяжелом течении лучше лечиться в стационаре и под наблюдением врача специалиста, чтобы при необходимости могла быть адекватно оказана экстренная медицинская помощь.
Очень важно дифференцировать обычный ротавирус от других кишечных инфекций. Для этого необходимо сделать посев кала на дизгруппу, чтобы не пропустить наличие более опасных для жизни острых кишечных инфекций, способных вызывать целые эпидемии (дизентерия, брюшной тиф, сальмонеллезы, холера и др.).
Как понять, что вы уже выздоровели?
- Стойкая нормализация температуры тела (48 часов и более)
- Нормализация стула
- Отсутствие проявления интоксикации и ликвидация проявления воспалительных процессов в ЖКТ
Соблюдение правил личной гигиены. В период повышенной заболеваемости чаще мойте руки, обрабатывайте их специальным содержащим антисептик гелем. Особенно после пребывания в общественных местах или детских коллективах.
Ротавирус быстро погибает при кипячении, обработке любыми дезинфицирующими растворами, а также при действии кислоты в желудочном содержимом. Люди с повышенной кислотностью желудка редко болеют ротавирусной инфекции.
Вакцинация против ротавирусной инфекции. Показана детям и работникам общественного питания. Проводиться согласно национальному календарю прививок.
Что такое кишечная инфекция?
Кишечная инфекция – это поражение пищеварительного тракта микроорганизмами, вызывающими интоксикацию, диарею, рвоту, боль в животе, слабость и гипертермию. Одно из самых характерных проявлений кишечной патологии – воспаление слизистой оболочки желудка и кишечника.
Не существует возрастной категории, застрахованной от возникновения кишечной инфекции, но в силу особенностей иммунитета чаще всего от нее страдают дети, пожилые люди, и те, кто недавно перенес тяжелое заболевание. В развитых странах кишечная инфекция занимает второе место после ОРВИ по количеству обращений к врачу.
Заражение происходит из-за попадания в организм здорового человека возбудителей инфекции фекально-оральным или алиментарным путем: через воду, предметы быта, продукты питания. Эти микробы выделяются с калом, рвотными массами, слюной, мочой больными людьми или теми, кто перенес недавно кишечную инфекцию.
Заболевания, относящиеся к кишечным инфекциям
Примерно три десятка инфекционных заболеваний вызывают заражение пищеварительной системы патогенными микроорганизмами.
Инфекции, вызванные бактериями:
Стафилококковое пищевое отравление;
Эшерихиоз (кишечная палочка);
Инфекция, вызванная протеем;
Инфекция, вызванная клостридиями;
Инфекция, вызванная клебсиеллой;
Инфекция, вызванная синегнойной палочкой;
Кишечная инфекция, вызванная вирусами:
Вирус группы норфолк;
Кишечная инфекция, вызванная протозойными организмами:
Классификация
Для разделения кишечных инфекций по видам существует два основания: клиническая патогенетическая, используемая на практике, и этиологическая классификация, применяемая в научных исследованиях.
Основания для классификации:
Для патогенетической - особенности течения заболевания;
Для этиологической – вид патогенной флоры, спровоцировавшей инфекцию.
Этиологическая классификация – виды кишечных инфекций:
Бактериальные – передаются фекально-оральным и алиментарно-бытовым путем (нарушение гигиены, некачественные продукты), вызываются патогенными и условно-патогенными микроорганизмами. Патогенные микробы попадают извне, условно-патогенные в норме находятся в организме человека в небольшом количестве, сдерживаемые полезной микрофлорой.
Вирусные – чаще представлены ротавирусной и энтеровирусной кишечной инфекцией, путь передачи не отличается от пути передачи бактериальной инфекции плюс воздушно-капельное заражение. Больной даже через 0,5-1 месяц остается источником заражения для окружающих.
Протозойные – диагностируются редко, поражает человека при попадании в организм воды из водоемов, имеют длительный период течения.
Инфекция вызвана неустановленным возбудителем – до 70% случаев;
Возбудитель инфекции установлен – до 20% случаев;
Бактериальная дизентерия – до 10% случаев.
Симптомы кишечной инфекции
Поскольку возбудители патологии нечувствительны к воздействию желудочного сока, они проникают в кишечник и внедряются в эпителиальные клетки (шигелла, сальмонелла) или вытесняют представителей полезной микрофлоры (кишечная палочка, холерный вибрион). Часть возбудителей (золотистый стафилококк) выделяют свои токсины вне человеческого организма, находясь еще на продуктах питания, откуда они попадают в кишечник.
Все эти микроорганизмы вызывают воспаление энтероцитов – клеток слизистой оболочки кишечника, нарушение пищеварения. Основной симптом заболевания – это диарея, или понос, проявляющийся неоднократно. Остальные проявления различаются в клинической картине разных заболеваний.
Тошнота и рвота;
Гипертермия в течение нескольких часов или дней;
Урчание в животе, вздутие;
Примесь крови в фекалиях;
Водянистая консистенция стула.
Во всех случаях проявляется кишечный синдром и синдром общей интоксикации, протекающие с разной степенью интенсивности.
Виды и симптоматика кишечного синдрома:
Гастритический синдром – боль в желудке, тошнота и рвота после еды и питья, однократный, реже 2-4 кратный понос, вызывается вирусами или золотистым стафилококком;
Гастроэнтеритический синдром – боль в проекции желудка и вокруг пупка, рвота, частый кашицеобразный, далее водянистый стул со слизью и остатками пищи, имеет коричневый или зеленоватый цвет, резкий неприятный запах;
Гастроэнтероколитический синдром – рвота, частый жидкий стул с болезненной дефекацией, содержит слизь и кровь, характерен для сальмонеллеза;
Энтероколический синдром – сильные боли, частые позывы с чередующимся выделением слизи или жидкого кала, характерен для сальмонеллеза или дизентерии;
Колитический синдром – боли внизу живота, частые дефекации с выделением жидкого кала с кровью и слизью, ложные позывы (тенезмы), короткое облегчение после дефекации, характерен для дизентерии.
Инфекционно-токсический синдром проявляется различным набором симптомов, он ощущается еще до наступления признаков поражения кишечника.
Чаще всего больной ощущает следующие симптомы:
Высокая температура тела;
Все эти признаки вызваны увеличением количества токсинов, возникающих в результате роста колонии возбудителя.
Диапазон температурных значений при этой патологии зависит от вида возбудителя. Она может повышаться на несколько часов, или держаться в течение нескольких дней. Резкие колебания температуры возникают при присоединении осложнений. Часто такой симптом – это повод для госпитализации в стационар.
Гипертермия – это первый признак инфицирования пищеварительного тракта. Он появляется раньше других симптомов (боль в животе, понос). Диарея в некоторых случаях возникает на фоне нормализации температуры, уже после ее снижения до обычных значений. Рекомендуется для профилактики обезвоживания не допускать повышения температуры, снижая ее жаропонижающими средствами.
Этот симптом не всегда проявляется часто, рвота может быть однократной, многократной, отсутствовать совсем. Ее запрещается купировать противорвотными средствами, так как при этом нарушается выведение токсинов из организма.
Улучшению состояния поможет обильное питье для восполнения потерянной жидкости и микроэлементов. При неукротимой рвоте требуется госпитализация, частое питье мелкими глотками, инфузионное введение солевых растворов.
Причины кишечной инфекции
Источник заражения – больной человек или носитель инфекции, выделяющий во внешнюю среду возбудителей с калом, мочой, рвотными массами. Он способен на выделение возбудителей в течение всего заболевания и спустя 2-4 недели после его окончания.
Возбудители попадают в пищеварительную систему через ротовую полость, то есть алиментарным путем.
Несоблюдение правил гигиены во время еды и при ее приготовлении;
Нарушение правил соседства при хранении продуктов и их термической обработки;
Контакт с предметами быта, зараженными больным;
Питье некипяченой воды или случайное заглатывание ее во время купания;
Длительное хранение не предназначенных для этого продуктов.
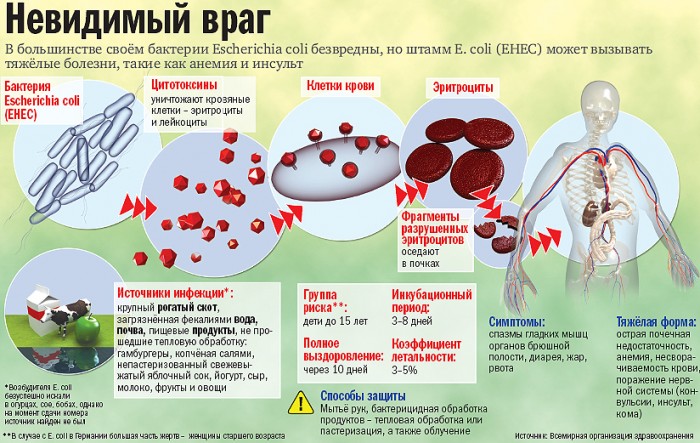
Связь между типом возбудителя кишечной инфекции и употребляемыми продуктами, обсемененными микробами:
Стафилококк – майонез, пудинг, заварной крем;
Холерный вибрион, кишечная палочка – некипяченая вода из зараженных водоемов, питье этой воды и мытье ею продуктов;
Клостридии – внутрибольничная инфекция;
Сальмонеллы – яйца и мясо птицы;
Иерсиния – мясо и молоко;
Парагемолитический вибрион – сырые и вареные морепродукты.
Вирусные инфекции передаются бытовым и воздушно-капельным путем, со слюной, через кожу, в рот и в кишечник. Это происходит при поцелуях, плевках, укусах. Наиболее восприимчивы к заражению дети, пожилые люди, лица, страдающие от алкоголизма, больные с патологиями ЖКТ.
Видео о причинах и симптомах распространенных кишечных инфекций:
Осложнения и последствия

Каждая патология инфицирования пищеварительного тракта протекает в острой форме, переход в хроническую патологию не происходит. Человек или излечивается полностью, или погибает от осложнений инфекционного процесса.
В первые 1-3 месяца после выздоровления у больного отмечаются расстройства пищеварения. Эти остаточные явления вызваны повреждением большого количества клеток слизистой оболочки пищеварительного тракта. Колики, эпизодический жидкий стул, метеоризм могут проявляться до тех пор, пока не восстановится структура кишечника. В течение этого времени требуется скрупулезное соблюдение правил гигиены
Кишечная инфекция опасна своими осложнениями:
Обезвоживание организма . Вследствие частого жидкого стула и рвоты организм теряет много жидкости и минеральных солей, что негативно влияет на обменные процессы. При потере более 10% жидкости наступает кома, с возможным летальным исходом.
Инфекционно -токсический шок. Возникает в начале заболевания из-за попадания в кровеносную систему большого количества токсинов, продуктов жизнедеятельности бактерий. Сопровождается высокой температурой.
Пневмония . Чаще возникает у детей, развивается на фоне частичного восполнения жидкости.
Острая почечная недостаточность .
При любой кишечной инфекции поражается слизистая оболочка пищеварительного тракта. Это состояние провоцирует расстройство пищеварения, рвоту и диарею.
Инфекция протекает в виде острой формы следующих заболеваний:
Гастрит – поражает слизистую желудка;
Энтерит – поражает слизистую тонкого кишечника;
Колит – поражает слизистую толстого кишечника;
Гастродуоденит – поражает слизистую желудка и 12-персной кишки;
Энтероколит – поражает слизистую всех отделов кишечника.
Лечение всех видов кишечной инфекции проходит по единому стандарту, локализация воспаления имеет значение для симптоматической терапии.
Какие анализы сдают на кишечную инфекцию?
Для определения стратегии лечения нужно знать, какие причины вызвали инфекцию пищеварительной системы, уточнить ее вид и возбудителя. Кроме этого, информация о возбудителе инфицирования может быть полезна для оценки эпидемической ситуации, осуществления срочных мер против распространения инфекции.
Для этого проводятся лабораторные исследования:
Экспресс-тест на ротавирусную инфекцию . Проводится путем погружения тест-полосок в каловую массу, оценка результатов выполняется через 10 минут.
Бактериологический посев . Фекалии и рвотные массы наносят на питательную среду, где через несколько дней вырастают колонии микроорганизмов. Их идентифицируют, выявляя возбудителей инфекции.
Серологические исследования : РА (реакция агглютинации), РПГА и РНГА (реакция прямой и непрямой гемагглютинации), ИФА (иммуноферментный анализ). Проводятся на основании анализа крови и выявления в нем антител к определенному возбудителю.
ПЦР, или метод полимеразной цепной реакции . Выявляет возбудителей на основании материала, взятого из кала, рвотных масс, из желудка в течение одних суток.
Присоединение признаков тяжелого поражения толстого кишечника – повод для проведения инструментального исследования пищеварительной системы: колоноскопии, ирригоскопии, ректороманоскопии. После выздоровления начинаются реабилитационные мероприятия.
Лечение кишечной инфекции

Основные направления терапии инфекционного заболевания – соблюдение диеты и профилактика обезвоживания. Для этого совершенно принимать лекарства, потому что организм человека может самостоятельно справиться с патогенной микрофлорой, так же, как он это делает при заражении ОРВИ. Важно выдержать время до момента выработки иммунитетом достаточного количества антител, способных уничтожить возбудителей инфекции.
Чтобы в это время поддержать организм, обеспечить его ресурсами для восстановления, достаточно много пить и составить оптимальный рацион питания. Обильное питье призвано компенсировать потерю жидкости, которая произошла из-за поноса и рвоты. Оптимальная диета способствует скорейшему восстановлению слизистой оболочки кишечника. При соблюдении этих условий иммунной системе человека достаточно 3-8 дней для полного купирования инфекции.
Регидратация – это восстановление потерянных организмом минеральных солей и жидкости, при дефиците которых невозможен обмен веществ.
Для успешной регидратации используют следующие средства:
Читайте также:


