Острая инфекция верхних дыхательных путей карта вызова
Боль при глотании, недомогание, повышение температуры тела, головная боль, боли в суставах, озноб
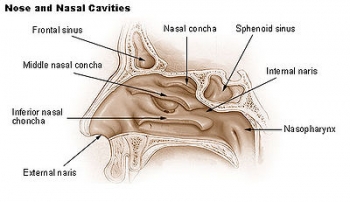
Симптомы: сухость, саднение, першение в глотке. Боль, в глотке при глотании, повышение температуры тела, интоксикация.
Объективно: умеренная отёчность и гиперемия нёбных миндалин и прилегающих участков нёбных дужек. Мягкое нёбо и задняя стенка глотки не изменены, что является одним из дифференциально-диагностических признаков, отличающих эту форму ангины от о. фарингита. Может быть увеличение регионарных лимфоузлов, болезненность их при пальпации.
Симптомы: головная боль, боль в горле при глотании, недомогание, озноб, слабость, повышение температуры тела до 40° С, снижение аппетита, ломота в суставах. 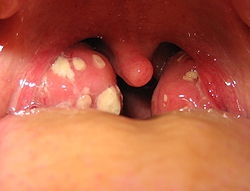
Фолликулярная и лакунарная ангина
Объективно: выраженная гиперемия и отёчность нёбных миндалин и прилегающих участков мягкого нёба и нёбных дужек. При фолликулярной ангине видны нагноившиеся фолликулы, просвечивающие сквозь слизистую оболочку в виде мелких пузырьков жёлто-белого цвета. При лакунарной ангине образуются желтовато-белые налёты, локализующиеся в устьях лакун. Налёты эти в дальнейшем могут сливаться, покрывая всю или почти всю свободную поверхность миндалин; они легко снимаются шпателем
Тоже самое что и паратонзиллярный абсцесс
Это острое гнойное воспаление миндалины или околоминдалиновой клетчатки. Чаще является осложнением одной из описанных форм ангины и развивается через 1-2 дня после того, как закончилась ангина. Флегмонозная ангина — процесс чаще односторонний. Резкая боль при глотании, головная боль, озноб, слабость, гнусавость, тризм жевательных мышц, повышение температуры тела до 40 градусов цельсия, неприятный запах изо рта, гиперсаливация.
Объективно: резкая гиперемия и отёчность тканей мягкого нёба с одной стороны. Нёбная миндалина на этой стороне смещена к средней линии и книзу. Вследствие отёчности мягкого нёба осмотреть миндалину нередко не удаётся
Пример заполнения карты вызова
Диагноз: Острая гнойная ангина.
Жалобы на боли в горле, повышение температуры тела. Объективно: миндалины гиперемированы, увеличены в объёме, на левой миндалине — два гнойных фолликула.
Это патологическое увеличение нёбных миндалин. Объективно: нёбные миндалины резко увеличены, бледно-розового цвета, мягкие при надавливании шпателем, выступают из-за нёбных дужек.
1. Наружный отит
Формы:
— ограниченная (фурункул наружного слухового прохода);
— диффузная
Клиника: боль в ухе, усиливающаяся при надавливании на козелок ("+" с.-м козелка), при потягивании за ушную раковину. Болезненность при открывании рта — при локализации фурункула на передней стенке. При о. диффузном наружном отите жалобы на зуд и боль в ухе, гнойные выделения с неприятным запахом.
2. Острый средний отит
Формы:
— катаральная
— гнойная
Стадии:
1. Возникновение и развитие воспалительного процесса. Клиника: сильная боль в ухе, иррадиирующая в соответствующую половину головы, зубы, фебрильная температура до 39°, значительное снижение слуха.
2. Прободение барабанной перепонки и гноетечение (2-я форма). Клиника: гноетечение, боль стихает, повышение температуры тела.
3. После прекращения гноетечение м/б снижение слуха.
Смотрите более подробную статью о паратонзиллярном абсцессе
Тоже самое что и флегмонозная ангина. Боль в горле, усиливающаяся при глотании и открывании рта. Принятие пищи затруднено, повышение температуры тела, увеличение зачелюстных лимфоузлов и болезненность их при пальпации. Нёбные дужки и прилегающая часть мягкого нёба набухают на поражённой стороне, суживая просвет зева и смещая язычок в здоровую сторону.
Заглоточный (ретрофарингеальный) абсцесс
Это гнойное расплавление лимфоузлов и рыхлой клетчатки заглоточного пространства. Боль при глотании, затруднение дыхания, особенно при вертикальном положении больного.
Чаще — при травмах носа. Может быть абсцесс — резкое затруднение носового дыхания, боль, повышение температуры тела, головная боль.
Ощущение першения, саднения в горле, сухой кашель; голос хриплый, грубый или совсем беззвучный. Может быть боль при глотании, повышение температуры тела.
внезапные приступы сильного головокружения, тошноты, рвоты. Шум в ушах, снижение слуха, потеря равновесия. Приступ длится от нескольких часов до нескольких суток.
Нарушение кровообращения во внутренней слуховой артерии.
Внезапная тугоухость или глухота, шум в ухе, головокружение. М/б спонтанный нистагм (горизонтальный).
Медицинская помощь: папаверин — в/м, платифиллин — п/к, магнезия — в/м, госпитализация.
Это разлитое воспаление надхрящницы ушной раковины. Боль, гиперемия, отёчность.
Объективно: ушная раковина припухает, становится неровной, бугристой, м/б флюктуация.
Отгематома (тупая травма ушной раковины).
Кровоизлияние в области наружной поверхности ушной раковины в ' верхней её трети: полушаровидная I
1. Синусит верхнечелюстной пазухи, слабость, головная боль. М/б увеличение шейных лимфоузлов. Болезненность при пальпации и перкуссии в области проекции левой или правой гаймаровой пазухи. Гнойное отделяемое из носа. М/б пульсирующая периорбитальная головная боль.
2. Фронтит. Боли в области лба.
3. Этмоидит. Давящая боль в области корня носа и переносицы, резко * J, обоняние.
4. Сфеноидит. Боль в области темени, затылка, в глазнице.
Время
| Приема | Передачи | Выезда | Прибытия |
| 08.04 | 08.10 | 08.14 | 08.20 |
Адрес вызова: Дзержинского 49 кв.47
Повод вызова:Высокая температура, берем. 27-28 нед; Пол: ж
ФИО:Инеркесвили Мария ВикторовнаВозраст: 19 лет;
Дата рождения:22.08.95.
Вызывает: муж;
Адрес места жительства: Лонгинова 38 кв.6
Документ: паспорт;
Принятие алкоголя: нет;
Доставлен для:оставлен на месте.
Жалобы, анамнез: на боль в горле, тем-ра 38,2, слабость, заложенность носа. Со слов заболела 4 дня назад. Обращ-ся к уч. Терапевту: полоскание ромашкой.Mensis 21.11.13 Б-1
Объективный осмотр: АД: 110/70Ps: 65 ЧД: 18t- 36,9
Рабочее давление:-
Общее состояние: удовлетворительное, сознание ясное.
Кожные покровы: Окраска:розовая, теплые, умеренно влажная, сыпь: нет, зуд: нет, крепитация кожи: нет, отеки: нет
Видимые слизистые: Окраска: розовая, миндалины не увеличены, гиперемированы, налеты: нет. Язык влажный, розовый.
Положение: активное
Дыхание: свободное, одышки нету. Аускультация: дыхание везикулярное. Перкуссия: звук легочной, голос: не изменен.
Органы кровообращения:Сердечные сокращения: ритмичные, тоны сердца: ясные, шум: отсутствует, пульс: нормальный ритмичный.
Органы пищеварения: живот: увеличен за счет беременности, не вздут, участие в акте дыхания: да, при пальпации: мягкий, болезненность: нет, локализация: нет, наличие симптомов: нет. Печень: не увеличена, селезенка: не увеличена, желчный пузырь: не пальпируется, болезненный. Синдром раздражение брюшины: нет
Нервная система: поведение: спокойное; менингиальные знаки: нет; речь: внятная; ЧМН: без патологий; Анизокория: (S=D); Зрачки: норм; Реакция на свет: есть; Ассиметрия лица: N; Чувствительность: не нарушена; Очаговые симптомы: нет; Координация движений: не нарушена; Судороги: нет; Поза Ромберга: устойчив.
Локальный статус: Живот овоидной формы, увеличен за счет берем-ти. До 27 нед. Шевеление плода активна.
Диагноз основной: ОРВИ. Хр. тонзиллит. Обострение
Медикаментозная помощь:Обр. к уч. Терапевту. Виферон 500МЕ 2 р.в.д. Мизобакт 1т. 3 р.в.д. Гриппферон 1к 3р.в.д.
Карта вызова Скорой медицинской помощи №38
Время
| Приема | Передачи | Выезда | Прибытия |
| 09.56 | 09.56 | 09.56 | 10.14 |
Адрес вызова: Октябрьская 27/4 55
Повод вызова:эпилепсия; Пол: ж
ФИО:Каллаур Валентина СтепновнаВозраст: 71 лет;
Дата рождения:26.10.42.
Вызывает: внук;
Адрес места жительства: по месту вызова
Документ: паспорт;
Принятие алкоголя: нет;
Доставлен для:оставлен на месте.
Жалобы, анамнез: на момент осмотра жалоб нет. Со слов внука был приступ эпилепсии= 10:50, приступ был во сне. Постоянно принимает депапин 500мг. Эпилепсией страдает 6 лет.
Объективный осмотр: АД: 160/90Ps: 80 ЧД: 18t- 36,6
Рабочее давление:150/90
Общее состояние: удовлетворительное, сознание ясное.
Кожные покровы: Окраска:розовая, теплые, умеренно влажная, сыпь: нет, зуд: нет, крепитация кожи: нет, отеки: нет
Видимые слизистые: Окраска: розовая, миндалины не увеличены, гиперемированы, налеты: нет. Язык влажный, розовый.
Положение: активное
Дыхание: свободное, одышки нету. Аускультация: дыхание везикулярное. Перкуссия: звук легочной, голос: не изменен.
Органы кровообращения:Сердечные сокращения: ритмичные, тоны сердца: ясные, шум: отсутствует, пульс: нормальный ритмичный.
Органы пищеварения: живот: не увеличен, не вздут, участие в акте дыхания: да, при пальпации: мягкий, болезненность: нет, локализация: нет, наличие симптомов: нет. Печень: не увеличена, селезенка: не увеличена, желчный пузырь: не пальпируется, болезненный. Синдром раздражение брюшины: нет
Нервная система: поведение: спокойное; менингиальные знаки: нет; речь: внятная; ЧМН: без патологий; Анизокория: (S=D); Зрачки: норм; Реакция на свет: есть; Ассиметрия лица: N; Чувствительность: не нарушена; Очаговые симптомы: нет; Координация движений: не нарушена; Судороги: нет; Поза Ромберга: устойчив.
Локальный статус: -.
Диагноз основной: Симптоматическая эпилепсия. Состояние после приступа.
Медикаментозная помощь: Сульфат Магния 25% 10,0 в/м
Карта вызова Скорой медицинской помощи №57
Время
| Приема | Передачи | Выезда | Прибытия |
| 11.00 | 11.01 | 11.01 | 11.09 |
Адрес вызова: Борисовка-1 дом 52 кв. 8
Повод вызова:б/ж; Пол: м
ФИО: Ефимов Александр Александрович Возраст: 28 лет;
Дата рождения:17.10.85.
Вызывает: сам;
Адрес места жительства: по месту вызова
Документ: паспорт;
Принятие алкоголя: нет;
Доставлен для:оставлен на месте.
Жалобы, анамнез:на боли в эпигастрии, рвота 1 раз. Со слов боли появились вчера после обеда. Обедал гречка с мясом, бутерброды с колбасой докторской и с сыром. Позавчера принимал алкоголь. Хр. Заб-я : гастрит.
Шестнадцатый день практики
Сегодня работаю с выездной бригадой №14 Фельдшер: Завражнова И.В.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
[youtube.player]ДНЕВНИК
Производственной практики
Курс ____5________ Группа _____________
Ф.И.О. студента _Ахметова Еркежан ___
Клиническая база
подстанция № 1________
_________________________
_________________________
СТРУКТУРА ДНЕВНИКА
1. Титульный лист
2. Инструкция для студентов, проходящих производственную практику (ПП)
3. Индивидуальный план работы во время прохождения ПП
4. Характеристика клинической базы
5. Содержание выполненной работы за каждый день
6. Количественный учет освоенных практических навыков
7. Характеристика работы студента
8. Сводный отчет по усвоенным практическим навыкам
9. Допуск к дифференцированному зачету
10. Анкета по производственной практике
ИНСТРУКЦИЯ ДЛЯ СТУДЕНТОВ, ПРОХОДЯЩИХ
ПРОИЗВОДСТВЕННУЮ ПРАКТИКУ (ПП)
1. Производственная практика студентов университета является важнейшей частью учебного процесса, служит целям закрепления теоретических знаний и получения практических навыков в работе по изучаемой специальности.
2. До начала ПП студент обязан получить от кафедры:
3. В целях лучшей подготовки к ПП студент должен ознакомиться с программой ПП, содержанием предстоящих работ, собрать и изучить рекомендуемую справочную литературу, получить необходимые консультации руководителя практики от профильной кафедры.
4. В первый день ПП, студент совместно с руководителем практики составляет индивидуальный план работы, который заносит в дневник ПП.
5. Дневник ПП заполняется лично студентом. Записи о выполнении работ производятся ежедневно и завершаются подписью руководителя практики. Перед окончанием практики студент обязан получить характеристику о своей работе от руководителя практики и заведующего профильным отделением базового учреждения.
6. В дневнике отражаются
- данные о клинической базе
- индивидуальный план работы
- содержание выполняемой работы за каждый день
- количественный учет освоенных практических навыков
- характеристика работы студента, где отражается уровень практической подготовки, степень овладения навыками, коммуникативные способности, формирование профессиональных отношений с сотрудниками базового учреждения, больными и т.д., дисциплинированность, добросовестность и др.; использование навыков правовой компетенции и развития мотивации в освоении практических навыков.
Если общий рейтинг по практике меньше 50 баллов, то студент не допускается к дифференцированному зачету.
7. По окончании ПП студент проходит итоговый контроль в виде дифференцированного зачета в центре практических навыков. На дифференцированный зачет студент предоставляет членам комиссии по приему дифференцированного зачета Дневник производственной практики, где на последних страницах заполнен сводный отчет по освоенным практическим навыкам, характеристика на студента от руководителя практики с допуском на дифференцированный зачет. Дневник заверяется заведующим отделением или заместителем главного врача.
Оценка за дифференцированный зачет выставляется по балльно-буквенной системе.
8. При получении неудовлетворительной оценки студент повторно проходит ПП или может быть оставлен на второй год или исключен из числа студентов. Сроки и условия повторного прохождения практики устанавливаются в каждом случае деканом факультета.
9. Оценка результатов прохождения ПП студента учитывается при рассмотрении вопроса при назначении стипендии.
С инструкцией ознакомлен
Студент 5 курса ОМ _______ группы _________ ______________________
Инструктаж провёл руководитель практики
____________________________________ _________ ______________________
3. Индивидуальный план работы во время прохождения ПП
с
Примечание:последовательность выполнения различных видов деятельности будет зависеть от производственных условий базового учреждения
4.Краткая характеристика клинической базы:
- Станция скорой медицинской помощи:
Участие в клинических разборах:
Дата ФИО больного № карты вызова
[youtube.player]Приложение
к приказу Министерства здравоохранения РФ
от 28 декабря 2012 г. N 1654н
Стандарт
первичной медико-санитарной помощи детям при острых назофарингите, ларингите, трахеите и острых инфекциях верхних дыхательных путей легкой степени тяжести
Категория возрастная: дети
Стадия: легкая степень тяжести
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: первичная медико-санитарная медицинская помощь
Условия оказания медицинской помощи: амбулаторно
Форма оказания медицинской помощи: неотложная
Средние сроки лечения (количество дней): 7
Острый назофарингит (насморк)
Острые инфекции верхних дыхательных путей множественной и неуточненной локализации
Острая инфекция верхних дыхательных путей неуточненная
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста
Наименование медицинской услуги
Усредненный показатель частоты предоставления*(2)
Усредненный показатель кратности применения
Прием (осмотр, консультация) врача-инфекциониста первичный
Прием (осмотр, консультация) врача-оториноларинголога первичный
Прием (осмотр, консультация) врача-педиатра первичный
Лабораторные методы исследования
Микроскопическое исследование отпечатков с поверхности кожи перианальных складок на яйца остриц (Enterobius vermicularis)
Бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы
Бактериологическое исследование кала на возбудителя дизентерии (Shigella spp.)
Бактериологическое исследование кала на тифо-паратифозные микроорганизмы (Salmonella typhi)
Бактериологическое исследование кала на сальмонеллы (Salmonella spp.)
Микроскопическое исследование кала на яйца и личинки гельминтов
Общий (клинический) анализ крови развернутый
Анализ крови биохимический общетерапевтический
Анализ мочи общий
Инструментальные методы исследования
Рентгенография придаточных пазух носа
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Прием (осмотр, консультация) и наблюдение врача-специалиста
Наименование медицинской услуги
Усредненный показатель частоты предоставления
Усредненный показатель кратности применения
Прием (осмотр, консультация) врача-инфекциониста повторный
Прием (осмотр, консультация) врача-оториноларинголога повторный
Прием (осмотр, консультация) врача-педиатра повторный
Осмотр (консультация) врача-физиотерапевта
Лабораторные методы исследования
Исследование отделяемого из полости рта на чувствительность к антибактериальным и противогрибковым препаратам
Бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы
Общий (клинический) анализ крови развернутый
Анализ крови биохимический общетерапевтический
Анализ мочи общий
Инструментальные методы исследования
Рентгенография придаточных пазух носа
Немедикаментозные методы профилактики, лечения и медицинской реабилитации
Аэрозольтерапия при заболеваниях верхних дыхательных путей
Воздействие электрическим полем ультравысокой частоты (ЭП УВЧ)
Воздействие лазерным низкоинтенсивным излучением на область зева
Воздействие лазерным низкоинтенсивным излучением эндоназально
Воздействие коротким ультрафиолетовым излучением (КУФ)
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
Наименование лекарственного препарата*(3)
Усредненный показатель частоты предоставления
Аскорбиновая кислота (витамин С)
Прочие противовирусные препараты
Метилфенилтиометил-диметиламинометил-гидроксиброминдол карбоновой кислоты этиловый эфир
Производные пропионовой кислоты
Прочие средства системного действия для лечения обструктивных заболеваний дыхательных путей
Другие противокашлевые средства в комбинации с отхаркивающими средствами
Амброксол+Натрия глицирризинат+Тимьяна ползучего травы экстракт
*(1) - Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра
*(2) вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 - указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания
*(3) - международное непатентованное или химическое наименование лекарственного препарата, а в случаях их отсутствия - торговое наименование лекарственного препарата
*(4) - средняя суточная доза
*(5) - средняя курсовая доза
1. Лекарственные препараты для медицинского применения, зарегистрированные на территории Российской Федерации, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной Всемирной организацией здравоохранения, а также с учетом способа введения и применения лекарственного препарата. При назначении лекарственных препаратов для медицинского применения детям доза определяется с учетом массы тела, возраста в соответствии с инструкцией по применению лекарственного препарата для медицинского применения.
2. Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21.11.2011 N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации" (Собрание законодательства Российской Федерации, 28.11.2011, N 48, ст. 6724; 25.06.2012, N 26, ст. 3442)).
3. Граждане, имеющие в соответствии с Федеральным законом от 17.07.1999 N 178-ФЗ "О государственной социальной помощи" (Собрание законодательства Российской Федерации, 1999, N 29, ст. 3699; 2004, N 35, ст. 3607; 2006, N 48, ст. 4945; 2007, N 43, ст. 5084; 2008, N 9, ст. 817; 2008, N 29, ст. 3410; N 52, ст. 6224; 2009, N 18, ст. 2152; N 30, ст. 3739; N 52, ст. 6417; 2010, N 50, ст. 6603; 2011, N 27, ст. 3880; 2012, N 31, ст. 4322) право на получение государственной социальной помощи в виде набора социальных услуг, при оказании медицинской помощи в амбулаторных условиях обеспечиваются лекарственными препаратами для медицинского применения, включенными в Перечень лекарственных препаратов, в том числе перечень лекарственных препаратов, назначаемых по решению врачебной комиссии лечебно- профилактических учреждений, обеспечение которыми осуществляется в соответствии со стандартами медицинской помощи по рецептам врача (фельдшера) при оказании государственной социальной помощи в виде набора социальных услуг, утвержденный приказом Министерства здравоохранения и социального развития Российской Федерации от 18.09.2006 N 665 (зарегистрирован Министерством юстиции Российской Федерации 27.09.2006, регистрационный N 8322), с изменениями, внесенными приказами Министерства здравоохранения и социального развития Российской Федерации от 19.10.2007 N 651 (зарегистрирован Министерством юстиции Российской Федерации 19.10.2007, регистрационный N 10367), от 27.08.2008 N 451н (зарегистрирован Министерством юстиции Российской Федерации 10.09.2008, регистрационный N 12254), от 01.12.2008 N 690н (зарегистрирован Министерством юстиции Российской Федерации 22.12.2008, регистрационный N 12917), от 23.12.2008 N 760н (зарегистрирован Министерством юстиции Российской Федерации 28.01.2009, регистрационный N 13195) и от 10.11.2011 N 1340н (зарегистрирован Министерством юстиции Российской Федерации 23.11.2011, регистрационный N 22368).
[youtube.player]В статье подробно рассматриваются требования к ведению карты вызова скорой медицинской помощи, которую обязаны оформлять медицинские работники (врачи, фельдшеры), работающие на станциях скорой медицинской помощи. Особенности ведения медицинской документации проиллюстрированы конкретными примерами и рекомендациями.
Первичная медицинская документация, в т. ч. карта вызова скорой медицинской помощи (далее — СМП), является основным документом экспертной оценки наличия или отсутствия дефектов оказания медицинской помощи.


Необходимо также иметь в виду, что в случае судебного разбирательства ненадлежащее ведение медицинской документации может препятствовать объективной оценке качества оказанной медицинской помощи и тем самым — защите чести и достоинства медицинского работника.
Из этого следует, что только качественное оформление карты вызова СМП, при условии надлежащего качества оказания медицинской помощи, может гарантировать врачу (и медицинскому учреждению) юридическую и финансовую безопасность.

Основные принципы оформления карты вызова
Карта вызова СМП — документ (от лат. documentum — доказательство), подтверждающий своевременность и правильность постановки диагноза, проведенной терапии и тактики ведения больного в условиях СМП.
Карта вызова СМП имеет три назначения: медицинское (содержит медицинскую информацию о больном); юридическое (позволяет определить лицо, ответственное за выполненые или невыполненные действия в ходе лечения); экономическое (подтверждает финансовые затраты на лечебно- диагностические мероприятия).
Поэтому все записи карты вызова (жалобы, анамнез, объективные данные и др.) должны быть логически связаны, подтверждать поставленный диагноз, соответствовать тактике и оказанной медицинской помощи. Записи должны быть четкими, легко читаемыми, без исправлений, с соответствующими подписями и их расшифровкой. Небрежное заполнение карты вызова создает представление о недобросовестном отношении врача к своим обязанностям. Ссылки на различные трудности в работе звучат чаще всего неубедительно.
При оформлении карты вызова необходимо следовать принципам полноты, точности и однозначности.
Полнота описания предполагает указание всех факторов, значительно влияющих на суждения врача; диагноза; проведенных манипуляций и мероприятий; тактики и прогноза. В карте необходимо фиксировать только самое существенное, чтобы любой другой врач смог на основании написанного поставить тот же диагноз, что и врач, выполнявший осмотр и лечение больного. Более подробно следует описывать жалобы, анамнез и объективные данные, относящиеся к тому заболеванию, которое послужило поводом для вызова бригады СМП.
Стремясь к полноте описания, необходимо использовать короткие и простые фразы, избегать лишних слов и выражений .
Если врач ежедневно подробно не заполняет карту вызова, ограничиваясь минимальным описанием (многие ошибочно считают это показателем профессионализма), очень скоро он начинает забывать многие симптомы, термины и описательные обороты. В последующем врач ограничивается лишь поверхностным осмотром, перестает видеть симптоматику и правильно ее оценивать, в сложных случаях неправильно интерпретирует клиническую картину и в конечном итоге допускает грубые диагностические, тактические и лечебные ошибки.
Оформление основных разделов карты вызова скорой медицинской помощи
Структура карты вызова СМП примерно соответствует структуре истории болезни и включает следующие разделы: личные сведения о больном, жалобы, анамнез заболевания, анамнез жизни, данные объективного обследования, диагноз, оказанная помощь.
Сведения о больном . Обычно личные данные указывают в соответствии с представленными больным документами и (или) с его слов. Если речевой контакт с больным невозможен, а документы отсутствуют, личные данные могут быть внесены со слов родственников, знакомых и других источников. При этом в карте вызова необходимо указать источник этой информации.
Паспортные данные больного необходимо указывать разборчиво (оптимально — печатными буквами), чтобы в дальнейшем из-за допущенной ошибки не последовал отказ в оплате вызова СМП страховыми медицинскими организациями.
Жалобы. Важно установить и выделить главные и второстепенные жалобы, а также наличие характерного для заболевания сочетания жалоб. Заполнение этого раздела необходимо начинать с перечисления главных жалоб, послуживших поводом для вызова СМП, т. к. именно они являются отправной точкой для установления правильного диагноза, затем указывают жалобы по мере их диагностической значимости.
Важно не просто перечислить жалобы больного, но и дать их развернутую характеристику. Например, боль (одна из самых частых жалоб при вызове СМП) имеет девять характеристик: сила; характер; локализация; распространенность; иррадиация; продолжительность; наличие или отсутствие провоцирующих факторов (поворот туловища, кашель, физическая нагрузка и др.); наличие факторов, облегчающих боль (определенное положение тела при дорсалгии, прием нитропрепаратов при стенокардии, антацидов при патологии желудка и др.); время появления.
Характеризуя жалобы, необходимо отразить следующие сведения: при каких обстоятельствах они появились; впервые или нет они возникли; если не впервые, то в чем отличие от предыдущих случаев.
Не следует считать, что подробный сбор жалоб и их характеристика — слишком трудоемкая работа для врача СМП. По мере накопления опыта и уверенности в себе сбор жалоб станет быстрым и привычным действием, которое значительно облегчит и ускорит последующее клиническое обследование и постановку диагноза.

Врачу СМП, особенно начинающему, при сборе жалоб и анамнеза очень важно уметь контролировать беседу с больным. Не следует длительно выслушивать неконкретные жалобы или многолетний, но неинформативный анамнез. Нередко бывает трудно собрать жалобы и анамнез у пожилых или ослабленных больных, при угнетении сознания, снижении слуха, выраженных речевых нарушениях. Поэтому, чтобы получить достаточную и однозначную информацию, необходимо уметь формулировать краткие и конкретные вопросы, понятные больному и позволяющие ему дать короткие ответы.
Анамнез болезни и анамнез жизни. Различают два основных вида анамнеза: анамнез заболевания (anamnesis morbi) и анамнез жизни больного (anamnesis vitae).
При инфекционном заболевании необходимо подробно описать эпидемиологический анамнез в пределах инкубационного периода предполагаемого заболевания.
Анамнез жизни должен отражать ту патологию, которая имеет прямое отношение к данному заболеванию, в какой-то мере объясняет общее состояние больного или влияет на оказание экстренной помощи и тактику ведения больного.
Остальные сведения можно описывать менее подробно.
Объективное состояние (Status praesents). Описание начинают с характеристики состояния больного: удовлетворительное, средней тяжести, тяжелое, агональное.

Общее состояние больного на этапе СМП чаще всего оценивают по пяти основным критериям: уровень сознания, частота дыхания, уровень артериального давления, частота сердечных сокращений, температура тела. Кроме того, для оценки состояния необходимо учитывать выраженность симптомов, послуживших поводом для вызова СМП (например, интенсивная боль при почечной колике, многократная рвота и (или) диарея при кишечной инфекции позволяют оценить состояние больного как средней тяжести), и данных проведенных инструментальных исследований (у больного по ЭКГ выявлены признаки инфаркта миокарда, который клинически проявляется умеренным болевым синдромом, гемодинамика стабильна, но факт наличия инфаркта миокарда и, следовательно, высокого риска смерти является основанием расценить состояние больного как средней степени тяжести).
Затем указывают уровень сознания: ясное, оглушение, сопор, кома.
При необходимости указывают положение больного (активное, пассивное, вынужденное) и общий вид больного (конституция, оценка физического состояния).
Обязательно описывают состояние кожных покровов и видимых слизистых (окраска; цианоз; сухость или влажность; наличие сыпи, кровоизлияний, отеков и др.), наличие педикулеза (при его выявлении).
Описание результатов объективного обследования больного начинают с центральной нервной системы (интеллект, характер речи, наличие парезов и параличей лица, конечностей, девиации языка, при необходимости — состояние слуха и зрения).
Затем кратко (если не выявлено патологии) описывают результат объективного обследования по всем органам и системам, доступным осмотру. Патологические изменения, имеющие прямое отношение к основному диагнозу, описывают детально!
Локальный статус (Status localis). Описывая локальные патологические изменения (раны, кровоизлияния, рубцы, элементы сыпи и др.), указывают их размер, точную локализацию относительно анатомической области тела, опознавательных точек или линий.
Кроме того, у больных с нарушением сознания в случае невозможности установить их личность нужно подробно описать внешний вид, одежду, особые приметы, перечислить обнаруженные ценные вещи, а в последующем — передать эти вещи сотрудникам полиции или работникам приемного отделения стационара под роспись в карте вызова СМП.
Диагноз. Формулирование диагноза всегда считалось одним из важных показателей знания врачом современного состояния медицинской науки и практики, уровня его теоретической подготовки, способности к логическому мышлению.
Напомним, что жалобы, анамнез и данные объективного обследования должны являться подтверждением диагноза.
В последние десятилетия сформировались следующие требования к диагнозу: правильность, своевременность, фактическая обоснованность, полнота, логичность построения. После прочтения диагноза должна быть полностью ясна суть патологического состояния. Диагноз всегда формулируется согласно классификации, принятой для данной патологии.
При формулировке диагноза в условиях СМП нередко дискутируются вопросы: какую нозологию ставить на первое место (например, у пострадавшего в дорожно-транспортном происшествии — ушиб головного мозга или перелом костей таза), какое осложнение является главным (например, у больного инфарктом миокарда — кардиогенный шок или пароксизм фибрилляции предсердий), указывать ли фоновые и сопутствующие заболевания.

Чтобы ответить на эти вопросы, необходимо напомнить, что при формулировке диагноза общепринятыми являются следующие разделы: основное заболевание, его осложнение, конкурирующее заболевание, фоновое заболевание, сопутствующее заболевание.
Основное заболевание (или травма) — это заболевание (или травма), которое: обусловило вызов бригады СМП; является наиболее серьезным в отношении сохранения жизни и трудоспособности, на лечение которого направлены неотложные мероприятия; явилось причиной смерти.
При наличии более одного такого заболевания (или травмы) выбирают то, которое считается более тяжелым или социально значимым, а также на долю которого пришлась наибольшая часть диагностических и лечебных мероприятий либо которое имело ведущее значение в случае развития летального исхода.
Осложнение основного заболевания (или травмы) — патологический процесс, необязательный при заболевании или травме, но возникший в связи с ними.
При наличии нескольких осложнений они перечисляются от более тяжелых к более легким.
Конкурирующее заболевание — это заболевание, которым одновременно страдает больной и которое, несомненно, могло служить поводом для вызова СМП.
Например , если у больного имеется такое заболевание, как сахарный диабет, гипергликемия, кетоацидоз в сочетании с инфарктом миокарда без зубца Q, то достаточно сложно определить, какое из заболеваний является основным, а какое конкурирующим, что неизбежно приводит к трудностям госпитализации больных в малых городах России, где нередко нет единого многопрофильного стационара с мощным приемно-диагностическим отделением.
Фоновое заболевание — это заболевание, которое причинно не связано с основным, но отягощает его течение, например инфаркт миокарда и язвенное гастродуоденальное кровотечение.
Сопутствующее заболевание — это патология, которая непосредственно не связана и не влияет на течение основного заболевания.
Таким образом, формулируя диагноз в карте вызова, врач СМП должен указать те заболевания, которые определяют объем экстренной помощи: основное заболевание и его осложнения, затем конкурирующую и фоновую патологию. В отличие от истории болезни, в карте вызова СМП нет необходимости перечислять в диагнозе сопутствующие заболевания, достаточно указать их в анамнезе.
Скорая помощь
Проведение медицинских вмешательств без согласия больного или его законного представителя на этапе СМП допускается в следующих случаях: если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни гражданина и если его состояние не позволяет выразить свою волю или отсутствуют законные представители (в этом случае причину оказания экстренной помощи без согласия больного или его законного представителя необходимо указать в карте вызова СМП); наличие у больного заболевания, представляющего опасность для окружающих; наличие у больного тяжелого психического расстройства; совершение больным общественно опасного деяния 1 .
Все экстренные лечебные мероприятия делят на этиотропные, патогенетические и симптоматические. На догоспитальном этапе в подавляющем большинстве случаев возможно проведение только патогенетических и (или) симптоматических мероприятий, при этом патогенетические мероприятия как наиболее важные должны быть проведены раньше, чем симптоматические. Поэтому в карте вызова скорую помощь необходимо описывать в той последовательности, в которой она проведена. Например, больному инфарктом миокарда применены следующие препараты: нитроглицерин, морфин, ацетилсалициловая кислота, метопролол, гепарин и проведена ингаляция кислорода. Но если в карте вызова будет указана иная последовательность (например: ингаляция кислорода, гепарин, нитроглицерин, метопролол, ацетилсалициловая кислота, морфин), то это будет являться ошибкой, т. к. нитроглицерин, морфин, метопролол занимают ведущее место в купировании болевого синдрома при инфаркте миокарда и применять их последними — значит затягивать болевой синдром.
Если по каким-то причинам не были применены препараты, указанные в стандарте СМП (например, при инфаркте миокарда не применен морфин 2 ), то в карте вызова должно быть обоснование (например, в анамнезе у больного бронхиальная астма). В любом случае, отход в лечении от общепринятых стандартов или схем должен быть абсолютно понятен и обоснован.
У больных с тяжелой патологией, требующей интенсивной терапии и реанимационных мероприятий, необходимо не только перечислить проведенные мероприятия, дозы препаратов, пути их введения, но и указать их точное время. Только это позволит оценить своевременность и адекватность неотложной помощи. В противном случае правильность неотложной помощи можно легко оспорить, что будет иметь непредсказуемые последствия (например, трактоваться как врачебная ошибка).
Госпитализация
В случае отказа больного от медицинского вмешательства и (или) госпитализации отказ необходимо грамотно оформить. Существуют два требования к оформлению отказа от медицинского вмешательства: подробно и в доступной форме больному должны быть разъяснены все последствия отказа, в т. ч. вероятность неблагоприятного (летального) исхода; отказ с указанием возможных последствий подписывается пациентом (или его законным представителем) и медицинским работником.
В случае отказа больного от госпитализации необходимо передать вызов в поликлинику (для активного посещения участковым врачом) или оформить активный вызов к этому больному для бригады СМП (желательно, чтобы активный выезд выполнил тот врач СМП, который был на первом вызове).
Строго следуя правилам оформления карты вызова, врач СМП может быть уверенным, что составляет медицинский и юридический документ, полностью соответствующий всем предъявляемым требованиям и являющийся отражением его профессиональной грамотности, умений и личных качеств.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


