Обязательно ли при инфицированных ранах фтл
Еще с детства мы узнаем о том, что такое рана. Маленькие детки сбивают коленки до крови, взрослые могут легко пораниться острыми предметами, люди военных профессий могут получить пулевое ранение. У одних заживает все легко и просто, а у других может начать развиваться инфекция раневая. Что это за инфекция, каковы причины и ее симптомы, как проводится диагностика и в чем состоит особенность лечения, рассмотрим далее.
Описание раневой инфекции
Прежде всего, несколько слов о том, что такое рана. Это нарушение целостности кожного покрова тела в результате внешнего насилия. Раны могут быть:
- Поверхностными.
- Глубокими.
- Проникающими.
Если случайно появилась на теле рана любого происхождения, кроме тех, что получены в результате хирургического вмешательства, она уже первично загрязнена микробами. Операционные раны считаются асептичными потому, что наносятся на тело стерильными инструментами, в стерильных условиях. Если не соблюдаются правила асептики и антисептики, или на рану не была наложена своевременно стерильная повязка, возможно занесение вторичной инфекции.
На то, насколько случайная рана заражена микробами, влияет несколько факторов:
- Условия, в которых рана получена.
- Характер орудия, которым она нанесена.
Инфекция раневая - это результат развития патогенной микрофлоры в полости раны, то есть происходит осложнение раневого процесса. При случайных ранах инфицирование происходит в результате первичного загрязнения, этому способствует несвоевременное наложение стерильной повязки или неправильная обработка раны. Что касается хирургических ран, инфицирование здесь, как правило, вторичное, из–за ослабленного состояния организма больного, или внутрибольничное инфицирование.
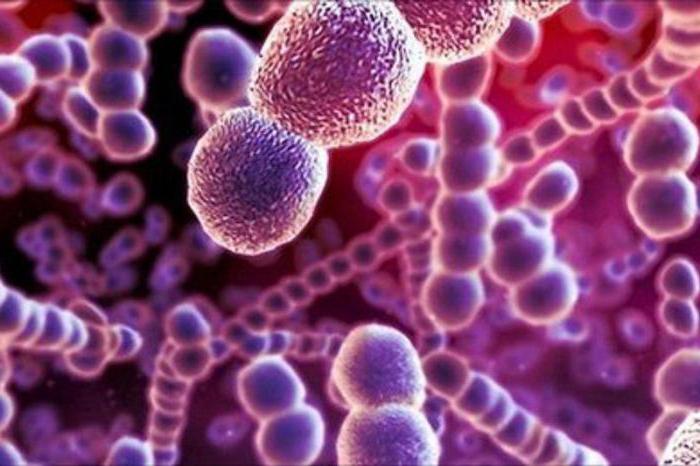
Возбудители раневой инфекции
Самый распространенный возбудитель инфекции раневой - стафилококк.
Гораздо реже встречаются:
Виды раневой инфекции
В зависимости от того, какие микробы попадают в рану и как развивается процесс, раневая инфекция бывает следующих видов:
- Гнойная раневая инфекция. Возбудителями ее являются стафилококки, кишечная палочка, стрептококки и многие другие. Микробы такого вида находятся в воздухе, в гное, на предметах. При попадании в организм и при условии наличия там благоприятной среды может развиться острое гнойное заболевание. Заражение раневой поверхности такими бактериями приведет не только к нагноению, но и будет способствовать распространению инфекции дальше.
- Анаэробная раневая инфекция. Возбудителями являются микробы столбняка, гангрены, злокачественного отека, бациллы. Место нахождения таких возбудителей - это, прежде всего, земля, особенно удобренная навозом. Поэтому частички почвы в ране являются самыми опасными, так как возможно развитие анаэробной инфекции.
- Специфическая инфекция. Возбудителями становятся палочка Леффера и гемолитический стрептококк. Такая инфекция может быть занесена со слизью, слюной, из воздуха, из тканей, соприкасающихся с раной, при разговоре, воздушно-капельным путем.
- Эндогенная инфекция. Микробы, находящиеся в самом организме пациента, могут попасть в рану при оперативном вмешательстве или после него. Распространяется инфекция по кровеносным сосудам. Хирургические раневые инфекции можно предотвратить. Необходимо правильно обработать кожные покровы антисептическими растворами, а также руки и инструмент перед оперативным вмешательством.
Классификация раневой инфекции
Помимо того, какой возбудитель спровоцировал раневую инфекцию, выделяют еще и несколько ее форм. Инфекция раневая может быть общей формы и местной. Первая является наиболее тяжелой. Развивается сепсис, он может быть как с метастазами, так и без. Опасность летального исхода очень велика. А к местным формам относят:
- Инфицирование раны. Имеется четкая граница между живой и поврежденной тканью. Причина - низкая сопротивляемость инфекциям.
- Абсцесс околораневый. Имеет капсулу, которая соединена с раной и отделяется от здоровых тканей.
- Флегмона. Инфекция выходит за пределы раны и имеет свойства распространяться.
- Гнойный затек. Развивается как следствие плохого дренажа. Гной собирается и распространяется в тканях.
- Свищи. Поверхность раны уже затянута, а внутри остался инфекционный очаг.
- Тромбофлебит. Инфекция распространяется на тромб, как осложнение далее переходит на вены.
Стоит знать: чтобы инфекция появилась и смогла развиваться, необходима благоприятная среда и много других факторов. Об этом поговорим далее.
Причины раневой инфекции
Существует несколько факторов, которые могут поспособствовать развитию инфекционного процесса в ране:
- Нарушение и несоблюдение норм асептической обработки раны.
- Нестерильный перевязочный материал.
- Отсутствие оттока из раны.
- Особенность хирургического вмешательства на полых органах, например толстом кишечнике.
- Наличие хронических инфекций в организме (тонзиллит, пиелонефрит, больные зубы).
- Степень загрязнения раны.
- Количество поврежденных тканей.
- Иммунный статус организма.
- Наличие инородных тел в ране, сгустков крови, некротических тканей.
- Большая глубина повреждения.
- Плохое кровоснабжение поврежденных тканей.
- Наличие таких заболеваний, как сахарный диабет, цирроз, лейкемия, ожирение, злокачественные образования.
Инфекция раневая начинает активизироваться в том случае, если количество микробов в ране начинает превышать критический уровень - это 100 тысяч микроорганизмов на 1 мм ткани. Это показатель для здорового человека, если же человек болен, то уровень критический может быть гораздо ниже.
Каковы симптомы раневой инфекции?
Как распознать, что инфекция раневая имеет место? Вот несколько симптомов ее проявления:
- Повышение температуры тела.
- Покраснение участка кожи вокруг раны.
- При пальпации вокруг раны возникает ощущение боли.
- Отек.

Наличие таких признаков и симптомов всегда говорит о том, что анаэробная раневая инфекция имеется. Развиться она может на 3-7 день после получения раны. Для того чтобы назначить эффективное лечение, необходимо провести диагностику.
Диагностика раневой инфекции
Конечно же, даже визуально видно по внешнему виду, выделениям, запаху, что инфекция раневая прогрессирует. Но для того чтобы назначить эффективное лечение, необходимо установить, какие бактерии вызвали инфекционный процесс. Для этого необходимо взять мазок из раны. При этом надо придерживаться нескольких правил:
- Материал необходимо брать из глубоких участков раны в достаточном количестве.
- Его берут до того, как начинают применять антибиотики.
- В лабораторию материал необходимо доставить в течение 2 часов.
После проведения исследований и выявления бактерий назначают лечение. Об этом далее.
Как лечат раневую инфекцию
Очень важно не оставлять без терапии раневые инфекции. Лечение таких патологий состоит в хирургическом вмешательстве и в назначении эффективных противомикробных препаратов. Возможно также назначение обезболивающих лекарственных средств.
Хирургическое вмешательство - это:
- Широкое вскрытие инфицированной раны.
- Тщательное промывание и санация раневой полости.
- Иссечение мертвых тканей.
- Дренаж гнойных участков.
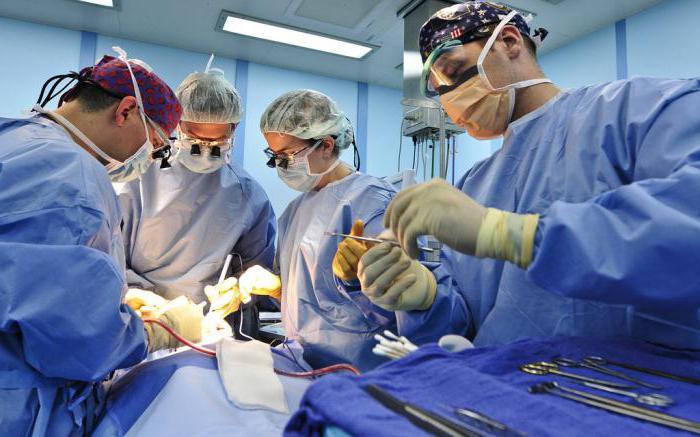
Далее требуется регулярная обработка раны антисептиками.
Антибиотики назначает врач с учетом специфики заболеваний, чувствительности к установленным бактериям, взаимодействия их с другими препаратами, а также влияния лекарства на организм пациента.
Применять антисептики для промывания ран также необходимо с особой осторожностью, так как раствор всасывается и при непереносимости может вызвать осложнения. Они не должны вызывать болевых ощущений. Необходимо следить за реакцией организма на длительное использование антисептиков. В некоторых случаях замедляется процесс заживления.
Будьте внимательны: самолечение может усугубить состояние вашего здоровья!
Для лучшего заживания раны рекомендуется укреплять и стимулировать иммунитет и защищать пораженный участок от случайных повреждений.
Профилактические мероприятия
Профилактика раневой инфекции заключается в следующем:
- Повышение активности иммунитета, защитных функций организма.
- Соблюдение осторожности с целью исключения получения травм.
- Незамедлительная обработка раны антисептиком и наложение стерильной повязки.

Столбняк - осложнение раневого процесса
Возбудителем столбняка является анаэробная спороносная палочка. Она легко проникает через любые кожные повреждения и поврежденную слизистую. Опасность состоит в том, что поражает она нервную систему.
В нашей стране положено делать профилактические прививки против столбняка. Если даже пациент перенес это заболевание, иммунитет к нему не вырабатывается - периодически необходима вакцинация.
Для профилактики столбняка пациентам с большими повреждениями тканей вводят противостолбнячный иммуноглобулин или сыворотку.
Профилактическая прививка от столбняка дает гарантию того, что при повреждении кожных покровов человек не заболеет столбняком.
Берегите себя, укрепляйте иммунитет и не получайте раны. И раневая инфекция никогда вас не потревожит.
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Задачи физиотерапии в стадии гидратации: оказать дегидратирующее, гипосенсибилизирующее, противовоспалительное, трофическое, бактериостатическое или бактерицидное действие, улучшить кровообращение в ране, ускорить отторжение некротических тканей, повысить иммунобиологическую реактивность среды; в стадии дегидратации - стимулировать разрастание грануляций и эпителизацию, способствовать разрыхлению фиброзной соединительной ткани.
Лечение больных комплексное. Прежде всего, необходимо создать покой пораженной области (иммобилизация, редкие перевязки), обеспечить отток раневого экссудата, назначить антибиотики. Физические методы лечения применяют индивидуально в зависимости от общего состояния больного, локализации, размера и характера раневого процесса.
Поверхностная свежая незагрязненная рана. После ее туалета (бензином или эфиром) применяют УФО раны и окружающей кожи, 4-6 биодоз. Через день.
Инфицированная рана. После хирургической обработки ее применяют:
УФО по указанной методике;
электрическое поле УВЧ на область раны через повязку тангенциально или поперечно (доза слаботепловая), длительность процедуры 15 мин. Ежедневно до выполнения раны грануляциями. На курс лечения 6-8 процедур;
диадинамотерапию области раны. Локальные малые электроды располагают по сторонам от краев раны. Ток модулированный короткими периодами, длительность процедуры 10-12 мин. Ежедневно или через день;
террамицин-электрофорез на область раны, длительность процедуры 20 мин. Ежедневно или через день чередуют с новокаином. Во время перевязок УФО повторяют. Перед наложением вторичного шва или пересадкой кожи проводят:
1) УФО раны и окружающей кожи, 3-4 биодозы;
2) бензилпенициллин-электрофорез на область раны, длительность процедуры 20 мин. Ежедневно или через день (применяют и другие антибиотики в зависимости от чувствительности флоры раны).
При наличии в ране стекловидных рыхлых грануляций и обильном гнойном отделяемом рекомендуют:
УФО раны (после туалета ее, 4-5 биодоз, через 2 дня или в дни перевязок) или лазеротерапию;
электрическое поле УВЧ, как указано выше, доза тепловая;
аэроионизацию области раны (длительность процедуры 10 минг в дни перевязок) или аэроэлектрофорез антибиотика;
неомицин - или колимицин-электрофорез на область раны, длительность процедуры 20 мин. Ежедневно или через день. На курс лечения 8-10 процедур (при послеоперационных некрозах и вяло заживающих гнойных ранах);
стрептоцид - или биомицин-электрофорез на область раны поперечно или продольно, длительность процедуры 20 мин. Ежедневно или через день (при поверхностных вяло заживающих ранах с обильным гнойным отделяемым процедуру желательно чередовать с электрофорезом аскорбиновой кислоты);
новоиманин - или солафур-электрофорез на область раны (очищенной от гноя и крови). Индифферентный электрод располагают в сегментарной области (поясничной или межлопаточной), длительность процедуры 20 - 25 мин. Ежедневно. На курс лечения от 8 до 20 процедур (при посттравматических и послеоперационных гнойных процессах). При гипертрофических грануляциях назначают адреналин-электрофорез.
При наличии бледных вялых грануляций, окруженных плотными рубцами, рекомендуют йод-цинк-электрофорез на область раны продольно (анод - выше раны, катод - ниже, длительность процедуры 20 мин, ежедневно) или поперечно на уровне раны, длительность процедуры 20 мин. Ежедневно. Кроме того, показаны:
диадинамотерапия области раны. Локальные малые электроды располагают по сторонам от краев раны, ток модулированный длинными периодами, длительность процедуры 10-12 мин. Ежедневно или через день;
трипсин-электрофорез на область раны. Сила тока - по ощущению больного, длительность процедуры 15 мин, постепенно ее доводят до 30 мин. Ежедневно или через день (желательно сочетать с ронидазой);
парафино-озокеритовые аппликации на область раны (температура 48-55°С, длительность процедуры 30-40 мин и более, ежедневно или через день, на курс лечения 10-15 процедур) или парафино-масляная смесь;
микроволновая терапия области раны. Излучатель № 1 располагают на расстоянии 5-7 см от повязки, доза слаботепловая, длительность процедуры 15-20 мин. Ежедневно или через день;
ультразвуковая терапия кожи, окружающей рану. Контакт прямой, методика подвижная, доза 0,2-0,4 Вт/см2, длительность процедуры 4-6 мин. Через день. На курс лечения 5-8 процедур;
магнитотерапия области раны (можно и через влажную повязку), индукция 10-30 мТл, длительность процедуры 10-25 мин. Ежедневно. На курс лечения до 10 процедур. Можно сочетать с ультратонтерапией. Во всех случаях с первых дней рекомендуют:
соллюкс на область раны через повязку, длительность процедуры 10-15 мин, 1-2 раза в день. Ежедневно;
УФО сегментарной зоны (поясничной или воротниковой), 3 биодозы. Через 2-3 дня. На курс лечения 3-4 облучения;
новокаин-электрофорез на область раны для обезболивания перед снятием присохшей повязки с обширной раны. Предварительно с повязки удаляют слой ваты, а затем раствором анестетика смачивают повязку, на которую накладывают влажную прокладку с электродом, второй электрод располагают по диагонали - поперечно или продольно, сила тока определяется размером активного электрода и субъективным ощущением больного, длительность процедуры 20 мин;
пелоидин-электрофорез на область раны или через повязку, длительность процедуры 20 мин. Ежедневно или через день;
лечебную гимнастику общеукрепляющую. Ежедневно.
Во второй фазе течения раневого процесса целесообразно применять мазевые повязки с актинированным маслом.
Медицинский справочник болезней
Инфицирование ран. Первичная хирургическая обработка.
На ранящих предметах и поверхности кожи находятся миллиарды различных бактерий, которые попадают в рану и инфицируют ее. Чаще всего рана инфицируется гноеродными бактериями, которые вызывают гнойный воспалительный процесс, что резко ухудшает заживление раны и создает опасность общей гнойной инфекции.
Внедрение и размножение микробов, попавших в рану в момент ранения вместе с ранящим предметом, называется первичной инфекцией.
Повторное заражение раны через какой-то промежуток времени после ранения носит название вторичной инфекции.
Вторичное инфицирование может произойти при обработке ран грязными руками, использовании загрязненного (нестерильного) перевязочного материала, неправильной обработке ран, неправильном наложении повязки, во время перевязки. Возможно проникновение возбудителей вторичной инфекции в рану по кровеносным сосудам из гнойного очага, находящегося в другой части тела (хроническая ангина, гнойное воспаление мягких тканей, фурункулез, гайморит и др.).
При обширных и глубоких ранениях гнойно-воспалительный процесс может протекать так бурно и быстро, что организм не успевает создать вокруг гнойника защитного вала. В таких случаях возможны проникновение микробов в кровеносное русло и распространение их во все органы и ткани, — развивается общая гнойная инфекция (сепсис). Подобное осложнение опасно и часто заканчивается смертью даже при самом интенсивном лечении.
Сепсис — патологическое состояние, вызываемое попавшими в кровеносное русло разнообразными микроорганизмами (стафилококки, стрептококки и др.) и их токсинами. Клинические явления сепсиса чрезвычайно разнообразны. Наиболее типичными признаками болезни являются: высокая температура тела (до 40°С и выше), сопровождающаяся потрясающими ознобами, проливными потами; резкое ухудшение общего состояния — бред, галлюцинации, потеря сознания. Характерны выраженна одышка, тахикардия, снижение артериального давления Позднее быстро нарастают похудание, истощение, появ ляется желтушность кожных покровов, черты лица за остряются. Подобное осложнение ранения очень опасно так как часто заканчивается смертью. Своевременная \ правильно оказанная помощь позволяет предупредит развитие этого грозного осложнения.
Помимо гноеродных бактерий, в рану могут попасть более опасные микробы, которые вызывают такие заболевания, как столбняк и газовая гангрена.
Столбняк.
Данное инфекционное заболевание чащ возникает при загрязнении ран землей, пылью, навозом при сельскохозяйственных и транспортных травмах и огне стрельных ранениях.
Ранними признаками столбняка являются высока температура тела (40—42°С), появляющаяся на 4—10-сутки после ранения, непроизвольное подергивание мыш в области раны, боли в области желудка, мышц живота затруднения при глотании, сокращение мимической муску латуры лица и спазм жевательных мышц (тризм), делаю щий невозможным открывание рта. Несколько позднее при соединяются мучительные судороги всех мышц (описто тонус), возникающие при малейшем раздражении, судорог дыхательной мускулатуры и удушье (рис. 53). Лечени столбняка — очень тяжелая задача. Оно эффективнее специализированных учреждениях, так как специфиче ского лечения нет, а симптоматическое часто требуе специального оборудования и опытного персонала.
Эффективным средством борьбы со столбняком яляется специфическая противостолбнячная иммунизация.
Ее осуществляют путем парентерального введения столбнячного адсорбированного анатоксина, что обеспечивает невосприимчивость организма к столбняку на долгие годы при условии ревакцинации анатоксином через каждые 5—10 лет.
При любой травме с нарушением целостности кожных покровов и слизистых оболочек, ожогах и отморожениях II и более степени, укусах животных, вне-больничных абортах, родильницам при родах на дому без квалифицированной медицинской помощи обязательно проводится экстренная специфическая профилактика столбняка.
Лицам, которым раньше была проведена правильная иммунизация, для профилактики столбняка вводят 0,5 мл очищенного адсорбированного анатоксина (активная иммунизация) независимо от тяжести травмы. Противостолбнячную сыворотку в этих случаях не вводят. Непривитым и неправильно привитым экстренную специфическую профилактику столбняка проводят активно-пассивным методом — 1 мл адсорбированного столбнячного анатоксина и 3000 ME противостолбнячной сыворотки (ПСС). При этом методе иммунизации необходимо продолжить вакцинацию. Через 30—40 дней вводят 0,5 мл анатоксина. Для создания стойкого иммунитета через 10—12 мес проводят ревакцинацию — 0,5 мл столбнячного анатоксина.
Широко применяется пассивная иммунизация. Вводят ПСС, в которой содержатся специфические антитела против столбняка. Сыворотка создает в организме пассивный непродолжительный иммунитет. Одна профилактическая доза — 3000 ME (1 мл) независимо от возраста пострадавшего. Данный метод иммунизации менее надежен. Противостолбнячную сыворотку вводят после проведения пробы на чувствительность. Внутрикожно на сги-бательной поверхности предплечья вводят 0,1 мл разведенной ПСС (1:100). Проба считается отрицательной, если через 20 мин имеется папула диаметром не более 9 мм с небольшой зоной красноты. При отрицательной пробе вводят 0,1 мл неразведенной ПСС и при отсутствии реакции через 30—60 мин — всю дозу. Если внутрикожная проба положительная, ПСС не вводят.
Столбнячный анатоксин не вводят в том случае, если после первой ревакцинации прошло не более 6 мес, а после второй — не более года.
Газовая гангрена.
При попадании в рану микробов, размножающихся в условиях отсутствия воздуха (анаэробная инфекция), в ране, тканях вокруг нее развивается тяжелый воспалительный процесс. Наиболее ранним признаком начинающегося осложнения, чаще через 24—48 ч после ранения, является возникновение чувства распира-ния в ране, которое быстро переходит в невыносимую боль. Вокруг раны вскоре появляется отек тканей. Кожные покровы делаются холодными, покрываются темными пятнами, исчезает пульсация сосудов. При сдавлении тканей в области раны под пальцами ощущается крепитация (хруст, скрип). Это обусловлено образующимися при этом заболевании пузырьками газа, которые проникают в ткани. Температура тела быстро повышается до 39—41 °С.
Лечение газовой гангрены состоит из следующих моментов:
- введение противогангренозных сывороток;
- хирургическое лечение — широкое рассечение тканей пораженного органа или ампутация;
- местное лечение препаратами, выделяющими кислород (перекись водорода).
Прогноз всегда серьезный.
Наиболее часто газовая гангрена, сепсис, столбняк развиваются при обширных ранениях с наличием в ране размозженных нежизнеспособных тканей, которые служат хорошей питательной средой для микроорганизмов. Благоприятными факторами для размножения микробов являются истощение больного, охлаждение и т. д. Иногда для развития этих тяжелых осложнений достаточно нескольких часов. Отсюда очевидна важность скорейшей доставки раненых в стационар для оказания своевременной врачебной помощи и введения специфических противостолбнячной и противогангренозной сывороток.
Основная мера предупреждения раневой инфекции — скорейшее проведение операции — первичной хирургической обработки раны. Эта операция должна быть выполнена в первые 6 ч с момента травмы.
Первичная хирургическая обработка.
Первичным натяжением, т. е. без нагноения, заживают лишь резаные и операционные раны, нанесенные в асептических условиях.
Все случайные раны инфицированы и без хирургического вмешательства заживают вторичным натяжением, т. е. с нагноением, медленным отторжением мертвых тканей, постепенным заполнением раны грануляциями и последующим рубцеванием.
Хирургическое вмешательство, при котором производится иссечение краев раны на протяжении всего канала, называется первичной хирургической обработкой. При этой операции иссекают и удаляют инфицированные и размозженные ткани, инородные тела, осуществляют окончательную остановку кровотечения с последующим послойным ушиванием раны. Первичная хирургическая обработка раны, проведенная в первые часы после ранения, позволяет в значительном числе случаев добиться заживления раны первичным натяжением. Эта обработка является лучшей профилактикой сепсиса, газовой гангрены и столбняка.
Читайте также:


