На какие сутки после вскрытия периостита извлекается дренаж
Коротко о заболевании
Чтобы больше узнать о патологии периостит, необходимо познакомиться с анатомическими особенностями строения зубочелюстного аппарата.

Коронка зуба имеет защитные твердые ткани – эмаль и дентин. Наружная оболочка надежно защищает внутренние уязвимые волокна от агрессивных факторов среды и патогенных микроорганизмов.
Кариес, приводит к разрушению эмали и дентина, ослабляет защитные природные механизмы. При проникновении инфекции в нервно-сосудистое волокно, расположенное в каналах корня, возникает острый пульпит. Без своевременного лечения, нерв погибает, продукты распада остаются в корневом канале. В патологический процесс вовлекаются оболочки корней зуба и примыкающие ткани, формируется острый периодонтит.
Проникновение инфекции в надкостницу и развитие в ней острого процесса, вызывает периостит. Воспалительный очаг располагается в закрытом пространстве, не имеет контакта с окружающей средой. По мере размножения анаэробных бактерий и распада пораженных тканей, воспаление увеличивается, появляется припухлость десны. В течение нескольких часов отек может распространиться на мягкие ткани лица (губ, крыльев носа, щеки, шеи) вызвав асимметрию лица.
Причины появления периостита

Зубная боль любой интенсивности свидетельствует о наличии воспалительного процесса. Часто, люди игнорируют неприятные ощущения в ротовой полости и откладывают визит к стоматологу. В итоге, небольшое воспаление увеличивается и приводит к опасным осложнениям.
Периостит является следствием одного из стоматологических заболеваний:
- Кариес – поражение твердых тканей зуба. Существует несколько стадий заболевания. На начальных этапах разрушается эмаль, за ней дентин. Первичные симптомы патологии: изменение цвета эмали, появление пигментации, шероховатости, отсутствие блеска и гладкости зуба. При среднем и глубоком кариесе в патологический процесс вовлекается дентин, образуется полость, появляется болевая симптоматика. Лечение начального и среднего кариеса проводится в 1 посещение, не является слишком дорогостоящей процедурой. Обнаружение болезни на этапе формирования, и своевременное лечение помогает предотвратить развитие более серьезных патологий, позволяет пациенту сохранить здоровье и бюджет;
- Пульпит – воспаление нервно-сосудистого пучка зуба. Возникает при среднем и глубоком виде кариеса, при поражении эмали и дентина. Диагноз устанавливается на основе визуального осмотра (зондирование, кариес-тест, перкуссия, холодовая проба), рентгеновских снимков. Большое значение уделяется опросу пациента. Человек жалуется на боль в области пораженного зуба, усиливающуюся в вечернее и ночное время. Неприятные ощущения постоянные, не зависят от внешних воздействий. После приема анальгетиков болезненность притупляется на незначительное время. При хроническом пульпите боли периодические, умеренной интенсивности.
Лечение пульпита заключается в удалении пораженных тканей, антисептической обработке зубных каналов, их качественном пломбировании. После проведения эндодонтического вмешательства коронка зуба восстанавливается пломбировочным материалом. При сильном повреждении здоровых тканей, решается вопрос об ортопедическом лечении (установки вкладки, штифта, коронки); - Периодонтит – воспаление оболочки корня зуба и окружающих тканей. Заболевание является осложнением кариеса или пульпита, может возникнуть в результате травмы. Некачественно проведенное стоматологическое лечение также может привести к развитию воспаления. Симптомы периодонтита и периоститы схожи: боль при надкусывании, нарастающей интенсивности, отечность в месте пораженного зуба, нарушение общего самочувствия.
Лечение заболевания заключается в удалении пораженных кариесом тканей, раскрытие инфицированных корневых каналов, их антисептической обработки. После устранения очага инфекции, корневые каналы пломбируются лечебной пастой. При положительной динамике, проводится постоянная пломбировка каналов и формирование коронки зуба; - Пародонтит – воспаление тканей пародонта. При запущенной форме болезни образуются глубокие десневые карманы. В полостях скапливается бактериальное содержимое, способствующее возникновению гнойно-воспалительных процессов.
Лечением пародонтита занимается врач-пародонтолог. На начальном этапе борьбы с заболеванием проводят профессиональную гигиеническую чистку зубов, решается вопрос о хирургическом вмешательстве. После удаления мягкого и твердого налета больной лечится антибиотиками, полощет рот антисептическими растворами, обрабатывает слизистые ранозаживляющими препаратами.
Периостит может возникнуть в результате полученной травмы или перенесенного инфекционного заболевания (лимфогенный, гематогенный путь), после удаления больного зуба.
О причинах развития и симптомах периостита можно узнать из видео:
Симптомы
Периостит редко проявляется внезапно, чаще всего ему предшествует одно из стоматологических заболеваний. При опросе пациенты подтверждают, что знали о наличии глубокой кариозной полости, но не могли найти время для ее лечения.
Асимметрию лица при флюсе можно увидеть на фото:

Основные симптомы периостита:
- Болезненность при надкусывании, простукивании различной интенсивности. На начальном этапе формирования болезни люди испытывают незначительные неприятные ощущения. По мере нарастания воспаления, боли становятся постоянными, невыносимыми.
- Отек тканей, асимметрия лица. Первоначально на десне появляется небольшая припухлость. Постепенно патологическое образование увеличивается в размерах. Если причиной развития периостита стал зуб на нижней челюсти, отекает нижняя губа, щека, шея. При развитии воспаления на верхней челюсти припухает верхняя губа, щека, крылья носа.
- Онемение языка, челюсти, губ, крыльев носа.
- Наличие больного зуба. При осмотре обнаруживается кариозное поражение тканей, либо пациент указывает на то, что в прошлом проводилось эндодонтическое лечение резца, клыка или моляра.
- Снижение общего самочувствия. Наблюдается увеличение температуры тела, слабость, отсутствие аппетита, нарушение сна, головные боли.
- Увеличение шейных лимфатических узлов.
- Образование свища (выходного отверстия в десне) – не является обязательным симптомом.
На верхней челюсти располагаются носовые пазухи. При отсутствии своевременного лечения, флюс может осложниться острым гайморитом.
Классификация заболевания

В зависимости от длительности течения выделяют острый и хронический периостит. Острое заболевание развивается в течение нескольких часов и сопровождается выраженной симптоматикой. Хронический флюс протекает длительно, имеет фазы ремиссий и осложнений, способствует ухудшению общего здоровья организма, может привести к развитию остеомиелита челюсти.
- одонтогенный – инфекция проникает в надкостницу через больной зуб;
- травматический – воспаления возникает в результате перенесенной ранее травмы;
- гематогенный – бактерии попадают в надкостницу с течением крови;
- лимфогенный – инфекция проникает в надкостницу по лимфатическим путям.
Инфекционное поражение бывает ограниченным и диффузным (распространяться на ткани всей челюсти). В зависимости от составляющего экссудата выделяют гнойный и серозный периостит.
Диагностика

Диагноз периостит устанавливают на основании ряда составляющих:
- Внешний осмотр ротовой полости. Перкуссия, зондирование, холодовая проба, кариес-тест.
- Обнаружение отечности десны и мягких тканей.
- Опрос пациента, составление анамнеза заболевания.
- Рентгеновских снимков. На снимках обнаруживаются признаки гранулирующего периодонтита, радикулярной кисты.
При необходимости, врач назначает проведение лабораторных анализов крови.
Флюс необходимо дифференцировать от острого или хронического периодонтита, остеомиелита, абсцесса челюсти, злокачественных или доброкачественных новообразований.
Лечение
Главной задачей врача при периостите является вскрыть инфекционный очаг и высвободить скопившийся экссудат.
Общая тактика стоматолога терапевта при одонтогенном периостите:
- обезболивание местным анестетиком;
- устранение пораженных тканей;
- очищение корневых каналов;
- антисептическая обработка полостей.
После проведенных манипуляций, зуб остается открытым. При наличии выраженного отека, стоматолог-хирург проводит вскрытие очага инфекции и устанавливает специальный дренаж.
Лечение периостита зуба хирургическим путем можно посмотреть на видео:
В течение 5-10 дней, по назначению врача, пациент принимает антибиотики, проводит антисептические полоскания. Результативность лечения оценивают исходя из самочувствия пациента, динамики внешних проявлений, рентгеновских снимков.
Иногда, чтобы сохранить здоровье человеку при периостите, пораженный зуб приходится удалить.
Вопрос-ответ
В каком возрасте может возникнуть флюс?
Периостит с одинаковой частотой поражает мужчин и женщин. Дети и пожилые люди находятся в группе риска, так как у них наблюдается реактивное течение заболевания.
Можно ли самостоятельно избавиться от флюса?
Нет. Лечением стоматологических заболеваний должен заниматься врач. Самостоятельное применение медицинских препаратов и попытки устранить заболевание не приведут к успеху, а окончатся печальными осложнениями.
[youtube.player]
Одонтогенный периостит — острое воспаление надкостницы и чаще развивается на нижней челюсти. Воспалительный процесс при этом заболевании ограничен пределами пародонта, именно через него инфекция попадает внутрь десны. В статье мы расскажем о причинах возникновения и симптомах заболевания, об особенностях его лечения и об опасности перехода в хроническую форму.
Бесплатная консультация
Содержание:
Причины возникновения
- Осложнение запущенного кариеса. Поначалу воспалительный процесс развивается незаметно для пациента, а гной скапливается у основания корня зуба. От малейшего раздражения очаг воспаления может активироваться, вызывая воспаление кости челюсти. Гной прорывается под надкостницу, вызывая острое воспаление.
- Бактериальный возбудитель — непатогенный штамм стафилококка. Если организм пациента ослаблен, стафилококк может вызвать гиперергическое воспаление, которое очень быстро из пародонта проникает в периост.
- Запущенный хронический периодонтит.
Симптомы
- повышение температуры тела пациента до 38 градусов;
- покраснение и отек десны;
- появление сильных болей в зубе, а также в челюсти со стороны больного зуба, при этом боль имеет пульсирующий характер;
- отек мягких тканей лица и шеи со стороны больного зуба, вызывающий асимметрию лица;
- острое усиление боли при накусывании на больной зуб, который становится подвижным и болит при малейшем прикосновении;
- регионарный лимфаденит.
Лечение
Лечение одонтогенного периостита длительное и сложное. Обычно врачи отдают предпочтение комплексному подходу, который состоит из двух этапов:
- Вскрытие поднадкостничного гнойника. Врач под местной анестезией делает разрез на десне и выпускает наружу гнойный экссудат. Для обеспечения постоянного оттока гноя из ранки в разрез устанавливают резиновый дренаж.
- Консервативное терапевтическое лечение. Начинается сразу же после вскрытия поднадкостничного гнойника, врач назначает пациенту антибиотики, противовоспалительные и обезболивающие препараты.
При своевременном лечении удается полностью избавиться от заболевания, не потеряв при этом больного зуба. При правильно назначенной терапии в течение нескольких дней отек десны должен уменьшиться, а боли полностью прекратиться. Если же лечение был назначено неправильно, либо же врач некорректно установил дренаж, не обеспечив полный отток гноя из ранки, гной может выйти из-под надкостницы и начать скапливаться в мягких тканях, вызывая их воспаление, называемое абсцессом. В этом случае врач повторно вскрывает десну и обеспечивает отток гноя. Лечение абсцесса, как правило, длится дольше.
Хроническая форма
В зависимости от остроты воспалительного процесса различают острый и хронический одонтогенный периостит.
- Острая форма заболевания встречается намного чаще, чем хроническая. Это объясняется тем, что симптомы периостита выражены настолько сильно, что проигнорировать их практически невозможно, и, гонимый острой болью, пациент обращается к врачу за помощью. Если при остром одонтогенном периостите не был обеспечен полный отток гноя, заболевание также может перейти в хроническую стадию, при этом отмечается периостальное утолщение кости. Периодически хронический периостит обостряется. Длится заболевание месяцами, а иногда и годами.
- Но если в силу каких-либо обстоятельств пациент не обратился своевременно за помощью, а гнойное воспаление не вышло за рамки надкостницы, заболевание переходит в хроническую форму. Чаще всего хроническим одонтогенным периоститом страдают пациенты с первичным и вторичным иммунодефицитом. Лечение хронического одонтогенного периостита практически не отличается от терапии острой формы болезни.
Периостит— это острое или хроническое воспаление надкостницы челюстей с формированием поднадкостничного абсцесса.
Классификация:
1. по пути проникновения:
· неодонтогенный (посттравматический, гематогенный, лимфогенный, по протяжению)
· острый (серозный, гнойный)
· хронический (гиперпластический или простой, оссифицирующий)
3. по виду инфекции:
Острый одонтогенный серозный периостит
Это заболевание у детей диагностируется редко, поскольку явления серозного воспаления быстро переходят в гнойные (на протяжении 1-2 сут).
Жалобы: на боль в зубе во время накусывания , болезненную припухлость щеки и челюсти, ухудшение самочувствия ребенка.
· явления интоксикации умеренные,
· местные признаки более выражены
· асимметрией лица за счет отека мягких тканей вокруг болезненного утолщения надкостницы челюсти.
· в "причинном" зубе диагностируется периодонтит. Коронка зуба обычно с глубокой кариозной полостью, изменена в цвете; реакция на перкуссию положительная.
· переходная складка альвеолярного отростка вокруг "причинного" зуба сглажена с одной стороны (чаще со щечной), инфильтрирована, болезненна, слизистая оболочка гиперемированна, отечна. Флюктуация не определяется.
Диагноз острого одонтогенного серозного периостита основывается на вышеприведенных жалобах и данных объективного обследования. Специфической рентгенологической картины острого серозного периостита нет, поэтому для подтверждения диагноза это обследование проводить нецелесообразно. Лишь при обострении хронического периодонтита прицельная рентгенография дает соответствующую информацию о состоянии периодонта "причинного" зуба.
Дифференциальная диагностика острого серозного периостита проводится с острым и обострившимся хроническим гранулирующим периодонтитом, острым гнойным одонтогенним периоститом.
· Сначала решается тактика относительно "причинного" зуба в зависимости от его функционального состояния. Во временных зубах учитывается стадия резорбции корней, а в постоянных — возможность ликвидации очага терапевтическим путем за счет оттока экссудата через каналы. При неэффективности консервативного медикаментозного лечения зуб удаляется.
· Проведение периостотомии одновремено с удалением зуба и последующее дренирование раны на протяжении 3-4 сут. Проводя разрез надкостницы при серозном периостите, мы не ждем появления гноя, а делаем это для снятия напряжения тканей в участке воспаления.
· Противомикробные и антигистаминные препараты назначают при выраженных явлениях интоксикации.
Осложнением острого серозного периостита может быть острый гнойный периостит.
Острый одонтогенный гнойный периостит
Острый одонтогенный гнойный периостит чаще встречается в сменном прикусе в возрасте 6-8 лет.
· на деформацию лица в области нижней или верхней челюсти,
· затрудненное жевание на пораженной стороне,
· явления общей интоксикации, проявляющейся повышением температуры тела, снижением аппетита, нарушением сна.
· в зависимости от места поражения челюстей может быть ограниченное открывание рта, боль при глотании и т.п.
· Степень нарушения общего состояния ребенка при периостите зависит от исходного уровня соматического здоровья и состояния "причинного" зуба. Обычно у детей нарушается сон и аппетит, повышается температура тела, они становятся капризными, вялыми. При периостите от временного зуба ребенок страдает меньше, чем когда периостит возникает от постоянного.
· Местными признаками острого гнойного одонтогенного периостита нижней челюсти от временных моляров у детей являются:
— асимметрия лица вследствие отека тканей начелюстной и поднижнечелюстной областей с не измененной над ними кожей или с незначительной гиперемией ее в случаях, когда диагностика и лечение затягиваются или проводится самолечение;
— возможное ограничение открывания рта за счет болезненного отека тканей щечной и подчелюстной областей;
— сглаженная переходная складка с вестибулярной стороны, так как путь распространения гнойного экссудата в эту сторону короче, чем в язычную, а корни временных зубов расположены ближе к наружной кортикальной пластинке; слизистая оболочка переходной складки отечная, гиперемированная; пальпация в некоторых случаях позволяет выявить флюктуацию;
— "причинный" временный зуб разрушенный, подвижный (иногда у детей бывают разрушенные и подвижные оба временных моляра); когда воспаление перемещается под надкостницу, перкуссия зуба может быть незначительно болезненной; болезненность "причинного" зуба (как прогностический признак) свидетельствует о том, что от начала заболевания прошло немного времени.
Одонтогенный гнойный периостит нижней челюсти сопровождается регионарным лимфаденитом на стороне поражения.
Одонтогенный гнойный периостит верхней челюсти:лицо асимметрично за счет отека тканей щечной, подглазничной области и половины верхней губы, распространяющегося на веко на стороне поражения. Определяется сглаженность носогубной складки. В полости рта при расположении абсцесса с вестибулярной стороны верхней челюсти переходная складка сглажена и гиперемирована на уровне "причинного" и 1-2 расположенных рядом зубов.
При локализации абсцесса на нёбе лицо ребенка симметричное, открывание рта свободное. На нёбе, ближе к альвеолярному отростку, определяется выпячивание, покрытое гиперемированной слизистой оболочкой, при пальпации которого ощущается боль и флюктуация.
Диагноз острого гнойного периостита основывается на таких выраженных патогномоничных признаках, как образование поднадкостничного абсцесса с одной стороны альвеолярного отростка в области переходной складки, анамнестическая и клиническая связь развития воспалительного процесса с "причинным' зубом. При остром гнойном периостите рентгенологическое исследование во временном прикусе имеет ограниченные показания, так как оно лишь выявляет "причинный" зуб, а в постоянном прикусе решает судьбу зуба — лечить или удалять его.
Дифференциальная диагностика. С хроническими периодонтитами, лимфаденитами, остеомиелитом, нагноившимися фолликулярными и радикулярными кистами челюстей.
В отличие от периостита, при остеомиелите наблюдается "вздутие" челюсти с обеих сторон, подвижность группы зубов (3 и больше), выделение гноя из зубодесневых карманов, формирование абсцессов и флегмон в окружающих мягких тканях.
Иногда у детей старшего возраста острыми периоститами называют лимфадениты начелюстной области (7 % случаев). Надо помнить о наличии у детей начелюстного лимфатического узла в проекции тела нижней челюсти ближе к ее краю. Однако при данном заболевании из анамнеза можно проследить появление небольшого подвижного болезненного округлого или овального образования в этом участке, которое медленно увеличивалось в размерах.
Острый гнойный одонтогенный периостит челюстей нередко дифференцируют с нагноившейся радикулярной кистой. Диагностику проводят на основании рентгенологического исследования (киста выявляется очагом равномерного разрежения костной ткани с четкими границами, округлой формы, в который погружен корень "причинного" зуба) или в ходе хирургического лечения — вскрытия абсцесса (при кисте хирург "проваливается" в ее полость и получает кистозную мутную или с примесью гноя жидкость).
Лечение: Хирургическое лечение острых периоститов включает:
· вскрытие абсцесса с обязательным дренированием раны. Периостотомию в период сменного прикуса на нижней челюсти надо проводить ниже переходной складки, на верхней — выше и параллельно ей. При развитии периостита от временных нижних моляров вскрытие абсцесса следует проводить ниже переходной складки, так как между корнями их находится ментальное отверстие, через которое в этом месте выходят нерв и сосуды. Надо помнить, что при гнойном периостите после вскрытия абсцесса не следует спешить с удалением дренажа. Если абсцесс локализуется на твердом нёбе, вскрывать периост надо не линейным разрезом, а иссечением треугольного или овального слизисто-надкостничного лоскута. Дренаж при этом не нужен, так как он не фиксируется. Форма образованного отверстия обеспечивает хороший отток экссудата. Раневая поверхность на нёбе заживает вторичным натяжением.
· удаление или лечение "причинного".
· после хирургического вмешательства ребенку назначают ротовые ванночки с антисептиками. Снаружи на мягкие ткани накладывают на ночь компресс с 5 % раствором ДМСО на фурацилине (на протяжении 4-5 сут). Со вторых суток можно начинать проводить физиотерапевтические процедуры — УВЧ, фонофо-рез гидрокортизона, электрофорез ДМСО, лазеротерапию, магнитотерапию. Только наличие адекватного оттока по дренажу делает указанные процедуры достаточно эффективными. При выраженных признаках интоксикации — высокой температуре тела, отказе от пищи, нарушении сна, раздражительности — назначают антибиотики, антигистаминные препараты, при боли в челюсти — ненаркотические анальгетики в возрастных дозировках. Ребенок должен пить много витаминизированной жидкости. Все лечебные мероприятия целесообразно выполнять на протяжении 4-5 сут.
Хронический периостит
Хронический периостит у детей встречается редко, что обусловлено особенностями их иммунной системы и местными признаками. Одонтогенный хронический периостит обычно возникает в результате невылеченного воспалительного процесса в периодонте через 10-14 сут от начала заболевания.
Причиной развития неодонтогенного хронического воспаления надкостницы может быть острая травма челюсти (ушиб). Различают простой и оссифицирующий хронический периостит. Последний может возникать у детей старшего возраста.
Жалобы на наличие безболезненной или незначительно болезненной деформации в определенном участке челюсти. При продолжительном течении заболевания в анамнезе можно обнаружить несколько обострений, проявляющихся незначительной болью и припухлостью в области челюсти.
Клиника. При простом (гиперпластическом) периостите наблюдается:
· изменение конфигурации лица за счет увеличения участка челюсти (чаще нижней) с неизмененной над ним кожей.
· Пальпация пораженного участка слабоболезненная или безболезненная.
· Возможно увеличение регионарных лимфатических узлов в поднижнечелюстной области.
· Открывание рта свободное, слизистая оболочка над сглаженной переходной складкой в участке деформации — с цианотичным оттенком.
· Пальпаторно определяется утолщение альвеолярного отростка.
· При одонтогенном процессе "причинный" зуб с пломбой, коронка его серого цвета, частично или полностью разрушена.
Если на этой стадии больного не вылечить, то гиперпластический периостит переходит в оссифицирующий, который можно рассматривать как гиперостоз челюсти.
· Рентгенологически при простом периостите определяется тень периостального утолщения кости по краю челюсти, а при оссифицирующем (продолжительность заболевания свыше 2-3 мес) — участок вновь образованной кости, где можно различить отдельные слои, иногда — вертикальную исчерченность.
Дифференциальный диагноз проводят с фиброзной остеодисплазией и остеобластокластомой челюстей, продуктивной и продуктивно-деструктивной формами хронического остеомиелита, специфическими процессами челюсти — туберкулезом.
· вскрытие инфильтрата в участке увеличенной надкостницы до кости под общим или проводниковым обезболиванием. Рану дренируют резиновой полоской и промывают антисептиками. Дренирование осуществляется в течение 5-7 сут.
· При эффективном дренировании назначают физиотерапевтические процедуры — фонофорез гидрокортизона, гелий-неоновое облучение, электрофорез ДМСО, йодида калия.
· При оссифицирующейформе периостита проводят операцию — нивелирование увеличенной части кости.
· Если процесс одонтогенный, то "причинный" зуб лечат или удаляют.
· назначают антигистаминные препараты, витамины, симптоматическую терапию и т.п.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
[youtube.player]Дренаж в десне представляет собой трубчатую установку, предназначенную для удаления ненужной жидкости из раны или лунки после удаления зуба, при различных воспалениях. Его применяют для профилактики инфекционных процессов и воспаления в тканях, предупреждает появление гноя.
При дренировании важно соблюдать рекомендации стоматолога, своевременно удалить устройство, если выпал дренаж – обратиться в поликлинику.
Зачем ставят дренаж в десну
Дренажную систему устанавливают для вывода экссудата при флюсе, свищах, инфицированных ранах. Это позволяет избавить пациента от воспалительного процесса. Если этого не сделать, гнойник уйдет глубоко внутрь, вызвать тяжелые состояния.
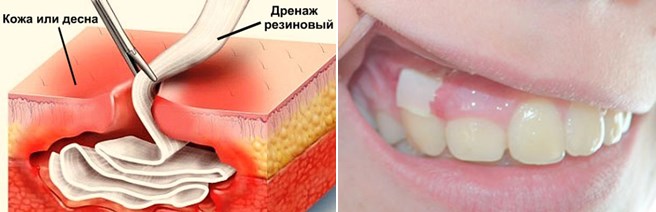
Дренаж в десне
Показания к дренажу десны:
- отечность слизистой;
- гнойный абсцесс под моляром;
- осложнения после удаления зуба мудрости вследствие неправильных действий стоматолога или несоблюдения рекомендаций врача;
- периостит челюсти, или флюс;
- альвеолит – инфицирование и воспаление лунки, возникающее после удаления зуба, сопровождающееся сильной болью;
- киста;
- флегмона;
- гранулема.
Дренаж десны позволяет ввести назначенные лекарственные средства непосредственно в ткани пародонта (например, антибактериальные препараты, антисептики для промывания корней зуба). Такая манипуляция ускоряет лечение, делает его эффективным, уменьшает возможное заражение организма.
Как выглядит дренаж в стоматологии
В медицине широко применяется дренажная система, в каждой области она имеет свои особенности. В стоматологической практике используются резиновые или латексные конструкции, которые обладают повышенной влагоустойчивостью, эластичностью, не намокают при воздействии крови и гнойной жидкости, надежно закрепляются в разрезе десны.

Дренаж стоматологический
При выборе материала также особое внимание уделяют его реакции на обработку антисептиком. Сама дренажная система не должна быть заметна в ране, не оказывать раздражающего действия на слизистую (зуд, чувство дискомфорта).
Резинки для дренирования бывают различных размеров, толщины.
Как устанавливают
Вначале стоматолог проводит визуальный осмотр челюсти, делает подробные рентгеновские снимки. Это позволяет определить локализацию гнойника, степень его разрастания, наличие внутри кости свищевых ходов. При разрушении корня зуба, вызвавшем возникновение флюса, его следует удалить.
Для установки дренажа в десну врач проводит следующие манипуляции:
- обезболивание воспаленного участка путем введения анестезии;
- разрезает десну, ставит дренаж из латексного материала после того, как через отверстие вакуумным или механическим способом удаляется серозная жидкость;
- при необходимости в рану вводится антибактериальный, антисептический препарат;
- один конец дренажа обязательно должен быть расположен снаружи, что позволяет отходить гною и лишним жидкостям, не давая преждевременно заживать ране.
После удаления зуба рассечение, надрез десны не производят – дренаж устанавливают в освободившуюся лунку.
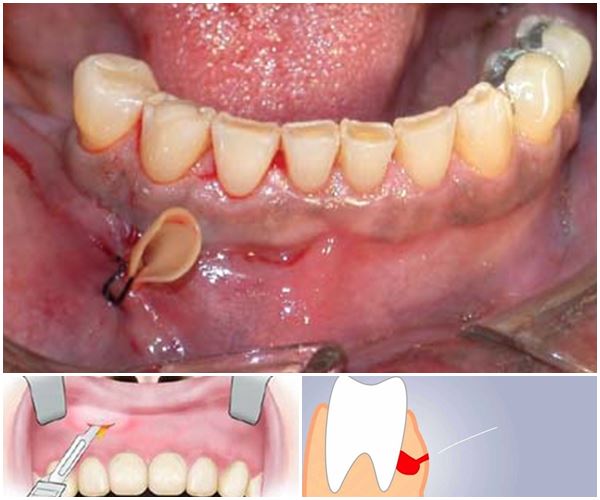
Установка дренажа в десну
При правильной установке конструкции не должно возникать сильных неприятных ощущений, усиления боли. Саму систему можно нащупать пальцем или языком, но она не должна натирать внутреннюю поверхность щеки. При своевременности лечения и качественной работе специалиста пациенты отмечают улучшение состояния после манипуляции в течение первых суток.
Количество дней, сколько должен стоять дренаж в десне, определяется индивидуально. В среднем период составляет 3-5 дней. Если состояние улучшается, установку снимают и назначают медикаментозное лечение.
При сильном воспалительном процессе, отеке, повышенной температуре возможно повторное дренирование.
Срок ношения определяется по жалобам и на основании визуального осмотра, рентгеновских снимков челюсти, скорости выведения лишних жидкостей.
При наличии обильного гноя внутри пародонта необходимо ежедневное посещение поликлиники для осмотра, промывания раны антисептическими растворами и введения в нее антибактериальных препаратов.
Что делать, если дренаж выпал из десны
При произвольном выпадении дренажа из десны следует обратиться к специалисту для определения причины. Часто это вызывает неправильная установка системы, слабая фиксация, интенсивная чистка зубов и частые полоскания.
При этом следует обратить внимание, спала отечность или нет, есть ли нагноение.
Решение о возвращении системы принимает стоматолог – ни в коем случае нельзя ставить дренаж самостоятельно.
Неправильные действия пациента могут привести к развитию осложнений и рецидиву инфекционно-воспалительного процесса. При этом происходит быстрое зарастание мягких тканей, перекрытие выхода наружу для гноя и лишней жидкости. В результате болит десна, формируется шишка, где обильно накапливается гнойный секрет.
Если ребенок вытащил дренаж, следует немедленно обратиться к специалисту для осмотра ротовой полости и дальнейшего наблюдения и лечения.
Как снять дренаж с десны
Снимать дренаж с десны должен только стоматолог. При этом специалист оценивает состояние пациента, наличие отека, выделений жидкости и крови. Если имеются жалобы, установку ставят повторно. Также важно определить причину инфекционного процесса.
- При сильной боли и неприятных ощущениях врач назначает обезболивающие средства, дополнительно снимающие воспаление.
- Важно применять антибактериальные препараты широкого спектра действия (Линкомицин, Доксициклин, Юнидокс солютаб, Ципрофлоксацин, Цифран СТ, Амоксиклав).
- Дополнительно могут быть назначены противоаллергические средства (Супрастин, Лоратадин, Цетрин, Диазолин).
Несколько дней может беспокоить уплотнение на десне после дренажа.
Часто пациентов интересует, больно ли вытаскивать дренаж из десны и можно ли вынуть самостоятельно. Процедура простая, но в некоторых случаях может вызвать болезненность и кровотечение.
Извлечь дренаж из десны без помощи специалиста можно только в крайних случаях, когда нет высокой температуры, отека и припухлости, жидких выделений из раны. При этом важно соблюдение чистоты и гигиены.
Перед тем как убрать дренаж из десны, необходимо удалить остатки пищи, бактерии из ротовой полости, прополоскав ее антисептическим раствором (Хлоргексидин, Мирамистин, раствор соды и соли, Хлорофиллипт спиртовой).
Для удаления нужно использовать пинцет, обработанный медицинским спиртом. Затем встать возле зеркала, пинцетом поддеть трубку и аккуратно, без рывка потянуть ее на себя. К открытой ране приложить ватно-марлевый тампон, смоченный в перекиси водорода.
После удаления дренажа с десны продолжать полоскания полости рта антисептиками 3-5 дней.
При непрекращающемся в течение двух и более часов кровотечении, ухудшении самочувствия, отечности, болезненности следует немедленно обратиться к врачу.
Советы стоматолога
Соблюдение рекомендаций увеличивает эффективность процедуры, уменьшает неприятные ощущения.
- После проведения манипуляции пациенту можно есть через несколько часов, для уменьшения неприятных ощущений желательно поспать 2-3 часа, выпить обезболивающее средство (например, Темпалгин, Баралгин, Найз, Нимесил, Кеторол, Нурофен).
- Процедура показана при гное и воспалении. Чтобы не усилить симптомы, нельзя ставить теплые компрессы (сухие или мокрые), употреблять горячие напитки, прикладывать или перевязывать щеку платком. Для лучшего результата можно использовать холод – лед, завернутый в ткань, марлю, смоченную в прохладной воде и приложенную к щеке каждые пару часов на 15 минут. Непосредственно к ране прикладывать компрессы нельзя, чтобы не вызвать распространение инфекции, спазм сосудов, не усугубить состояние.
- Чтобы случайно не вытащить дренаж из десны, необходимо спать и есть на противоположной стороне.
- Для лучшего заживления пациенту следует отказаться от вредных привычек (алкоголя, курения), есть легкую кашеобразную или жидкую пищу комнатной температуры, не оказывающую раздражающего действия на слизистую.
- Тщательно следить за гигиеной ротовой полости, при этом осторожно чистить зубы рядом с дренажем. Уход должен включать использование зубной нити, пасты, щетки, полоскание теплым антисептическим раствором – соды и соли, травяными отварами, Хлоргексидин, Мирамистин и др. Непосредственно рядом с установкой желательно использовать мягкую зубную щетку.
- Исключить факторы, провоцирующие кровотечение (физические нагрузки, подъем тяжестей, сауна и ванна, солярий).
- Не травмировать десну – важно соблюдать осторожность при пользовании зубной щеткой, вилкой или ложкой. Падения и удары могут привести к смещению и преждевременному выпадению дренажа.
Соблюдение рекомендаций стоматолога, прием назначенных медикаментов, своевременная установка и снятие дренажа с десны позволят избавиться от нагноения, ускорить регенерацию мягких тканей, предотвратить распространения инфекции и развитие осложнений. В среднем полное заживление наблюдается через 1,5-2 месяца после проведения манипуляции.
[youtube.player]Читайте также:


