Может быть недержание при инфекции половых путей
Содержание статьи

- Почему возникает недержание при инфекциях, передающихся половым путем
- Симптомы и лечение заболеваний передающихся половым путем
- Как могут передаваться венерические заболевания
Одна из ключевых опасностей инфекций, передающихся половым путем (ИППП), заключается в большой вероятности осложнений. Это связано с тем, что венерические болезни зачастую диагностируются и лечатся несвоевременно.
Во-первых, некоторые из них (остроконечные кондиломы, хламидиоз, цитомегаловирус, гепатит, ВИЧ) на начальной стадии протекают бессимптомно. При этом больной может долгое время продолжать вести обычный образ жизни, заражая других людей и усугубляя течение болезни.
Во-вторых, пациент может не придавать значения незначительным, по его мнению, симптомам, среди которых - повышение температуры, тянущие боли внизу живота, зуд и выделения из половых путей. При этом в ряде случаев стандартные анализы (мазок, общий анализ крови) не позволяют выявить ИППП.
И, наконец, многие намеренно затягивают с визитом к врачу, поскольку стесняются или боятся, но при этом прибегают к самолечению, которое в большинстве случаев неэффективно. В результате болезнь перетекает в острую, а затем и в хроническую стадию, а масштаб осложнений требует гораздо более сложной и длительной терапии.
Одно из возможных осложнений большинства инфекций, передающихся половым путем, - недержание мочи (инконтиненция). Сами по себе ИППП не являются ключевой причиной возникновения этого недуга. Недержание может начаться в процессе или после лечения, а также как один из признаков осложнения болезни.
Особо опасны ИППП при беременности. Нередко именно в этом период будущая мама и узнает о наличии у нее болезни, ведь при постановке на учет приходится проходить полное обследование организма. Если инфекция не была диагностирована заранее, ее лечение во время беременности крайне затруднительно. При этом именно в таких обстоятельствах женщина может столкнуться с недержанием, которое провоцируется возрастающим давлением на мочевой пузырь и усугубляется венерическим заболеванием.
Венерические болезни довольно часто сопровождаются воспалительными процессами в области малого таза. В результате может значительно снизиться чувствительность рецепторов органов мочеполовой системы. Именно это и становится причиной возникновения недержания мочи. Сначала она может подтекать почти незаметно - в объеме нескольких капель в сутки, но чем дальше будет прогрессировать ИППП, тем серьезнее станет инконтиненция.
В ряде случаев лечение ИППП требует операций на органах мочеполовой системы. После подобного хирургического вмешательства недержание мочи - частое явление, особенно у мужчин. Так, любые операции на простате могут ослабить сфинктер мочевого пузыря, что неизменно влечет за собой инконтиненцию.
Как облегчить симптомы недержания
Лечение венерического заболевания может занять от нескольких недель до несколько месяцев. Если недуг сопровождается недержанием мочи, вы можете самостоятельно облегчить ситуацию:
- Старайтесь употреблять умеренное количество жидкости равными порциями в течение дня, чтобы не допускать чрезмерного и неравномерного наполнения мочевого пузыря.
- Исключите из меню продукты, обладающие мочегонным эффектом (чай, кофе, алкоголь, ягоды).
- Регулярно опорожняйте мочевой пузырь, не дожидаясь его сильного наполнения.
- Укрепляйте мышцы тазового дна с помощью упражнений Кегеля или специальных приспособлений. Так вы постепенно сможете восстановить нормальную работу органов малого таза. Интимную гимнастику рекомендуется делать не только при возникновении болезни, но и для профилактики недержания мочи в будущем.
- Если у вас есть лишний вес, избавляйтесь от него с помощью диеты и физических упражнений.
Правильная гигиена при недержании мочи
В большинстве случаев недержание мочи при ИППП лечится параллельно с самим венерическим заболеванием. Однако в процессе терапии для пациента важно вести привычный образ жизни и не испытывать дискомфорта. Одним из ключевых условий для этого является правильная гигиена.
Чтобы подтекающая моча не доставляла физического и психологического дискомфорта, рекомендуется воспользоваться специально предназначенными для этого гигиеническими средствами. Оптимальное решение в данном случае - урологические прокладки. Делая свой выбор, обратите внимание на продукцию под маркой iD. В ассортименте этого бренда вы найдете полный спектр средств, облегчающих жизнь при недержании.
Как подобрать оптимальные урологические прокладки? Если определить степень недержания сложно, то начните с варианта iD LIGHT Normal со среднеим уровнем впитываемости. Слишком быстрое наполнение прокладки – сигнал того, что вам нужна более высокая степень абсорбции, которую обеспечат iD LIGHT Extra, iD LIGHT Extra Plus или iD LIGHT Maxi. На завершающей стадии лечения, когда проблема инконтиненции уже почти сходит на нет, вы можете перейти на самый легкий вариант iD LIGHT Ultra Mini до полного устранения недержания.
Важно учесть, что при некоторых венерических заболеваниях (гонорея, хламидийная инфекция, кандидоз) возможны достаточно обильные выделения из половых путей, с которыми обычные прокладки в принципе не способны справиться. В то время, как урологические прокладки iD LIGHT отлично решают эту деликатную проблему. Они превращают жидкость в гель и надежно удерживают внутри, исключая ее вытекание и появление неприятного запаха.
Когда инконтиненция возникает в результате ИППП, больной нередко сталкивается с зудом и раздражениями в области половых органов. Даже незначительное подтекание мочи подсобно еще больше усилить дискомфорт. Урологические прокладки iD LIGHT помогут решить и эту проблему. Материал, из которого они изготовлены, проходит полный дерматологический контроль, поэтому аллергическая реакция и раздражение на коже исключены.
Гигиенические средства iD очень комфортны в использовании и незаметны под одеждой, благодаря чему пациент даже при длительном лечении сможет вести привычный образ жизни.
Причиной недержания мочи может стать очень широкий спектр заболеваний. Не последнее место в этом списке занимают инфекции, передающиеся половым путем (ИППП). Успешно справиться с проблемой можно, но необходимыми для этого условиями будут — комплексное лечение и соблюдение рекомендаций по гигиене.
Одна из основных опасностей инфекций, передающихся половым путем (ИППП) — высокий риск появления осложнений. Это обусловлено тем, что многие люди откладывают обследование и визит к врачу, или несерьёзно относятся к соблюдению врачебных рекомендаций.
Чем вызваны затруднения в лечении ИППП?
1. Скрытое течение. Заметить признаки половых инфекций на начальной стадии заболевания часто не могут даже очень внимательные к своему самочувствию люди. Дело в том, что первые этапы заболеваний, вызванных папилломавирусной инфекцией (причина остроконечных кондилом) цитомегаловирусной инфекцией, хламидиозом, гепатитом, ВИЧ протекают без выражанных симптомов. Человек все это время может продолжать вести привычный образ жизни. В результате отсутствие своевременного лечения приводит к усугублению течения инфекции и к передаче её другим людям.
3. Намеренное затягивание с визитом к врачу. Иногда люди стесняются идти к врачу с деликатными проблемами и пытаются решить их самолечением, которое обычно оказывается неэффективным. В результате болезнь может незаметно перейти в хроническую форму и будут созданы благоприятные условия для понижения эффективности лечения и появления осложнений.
Недержание мочи как осложнение ИППП
Проблема с контролем над мочеиспусканием может возникать как одно из осложнений большинства половых инфекций. Недержание мочи (инконтиненция) не является обязательным симптомом или последствием ИППП, но может возникать у некоторых людей в результате осложнённого течения заболевания.
Половые инфекции сопровождаются развитием воспалительных процессов в органах малого таза. В результате могут возникать нарушения чувствительности рецепторов органов мочеполовой системы. Это приводит к появлению трудностей контроля над мочеиспусканием. Сначала недержание мочи может быть едва ощутимым (всего по несколько капель в сутки), но при затянувшемся течении ИППП инконтиненция приобретает более серьёзные масштабы.
Венерические болезни наиболее опасны для беременных женщин. При постановке на учёт в женской консультации врач назначает набор исследований, среди которых — и анализы на ИППП. Именно тогда некоторые женщины впервые узнают о наличии заболевания. ограниченного перечня лекарств, безопасных для будущего ребёнка, лечение половых инфекций при беременности сильно затруднено, но возможно и крайне необходимо. В дополнение к этому будущая мама может столкнуться в этот период с недержанием мочи усиливающегося давления растущего малыша на мочевой пузырь, а половые инфекции усугубляют недержание. Поэтому впитывающие гигиенические средства — незаменимый помощник для беременных женщин, способный вернуть им чувство комфорта и уверенности.
Осложнения, возникающие в результате половых инфекций, могут потребовать хирургического лечения. После некоторых операций тоже встречается проблема недержания мочи, особенно у мужчин. Например, хирургическое лечение заболеваний простаты может приводить к ослаблению сфинктера мочевого пузыря и периодическому подтеканию мочи. Несмотря на риск подобных осложнений, лечение помогает избавиться от более тяжелых проблем, сохранить здоровье и даже жизнь. А комфортно решить проблему недержания на весь период послеоперационного восстановления помогают специальные впитывающие средства.
Как уменьшить проявления недержания мочи
Для эффективного лечения ИППП и избавления от его последствий может понадобиться от нескольких недель до нескольких месяцев. Соблюдая простые правила, вы можете самостоятельно свести к минимуму проблему недержания, облегчив процесс лечения и реабилитации:
1. Регулируйте количество выпитой жидкости. Старайтесь пить в течение дня примерно равными порциями умеренного объема, чтобы не допускать переполнения мочевого пузыря.
2. Ограничьте или исключите продукты с мочегонным действием (кофе, алкогольные напитки, ягоды, чай).
3. Старайтесь ходить в туалет вовремя, то есть опорожняйте мочевой пузырь до того, как он сильно переполнится и позыв станет трудно сдерживать.
4. Повышайте тонус мышц тазового дна. Оптимальными для этого являются упражнения Кегеля. Посоветовавшись со специалистом, можно использовать специальные приспособления для таких занятий. С помощью упражнений можно постепенно восстановить контроль над мочеиспусканием. Упражнения для мышц тазового дна можно делать не только при возникновении недержания, но и для профилактики этой проблемы в будущем.
5. Нормализуйте вес. Если у вас имеется избыточная масса тела, это может усугубить проблему недержания. Поэтому желательно прийти в форму с помощью сбалансированной диеты и физической активности.
Правильная гигиена при недержании мочи
Часто в процессе курсового лечения ИППП приходится параллельно решать проблему инконтиненции. Важно, чтобы в ходе терапии, которая может продлиться недели и месяцы, человек не утратил возможность жить привычной жизнью и сохранять свою проблему в секрете. Правильный гигиенический уход в этом случае является важным условием для комфортного лечения.
Перестать беспокоиться о подтекании мочи и неприятном запахе, связанном с этой проблемой, помогают специальные впитывающие гигиенические средства, например, урологические прокладки. Подбирая оптимальный вариант изделия, обратите внимание на обширную линейку гигиенических впитывающих средств бренда iD.
Как выбрать подходящие именно для вашего случая урологические прокладки? Если вы не уверены, что сразу точно сможете определить объём подтекания мочи, следует начать с варианта iD LIGHT Normal со средним уровнем впитывающей способности. Если прокладка наполняется слишком быстро, то следует выбрать изделия с более высокой степенью абсорбции (iD LIGHT Extra, iD LIGHT Extra Plus или iD LIGHT Maxi). На завершающем этапе лечения, если сохранится минимальное, капельное подтекание мочи, можно перейти на самые тонкие iD LIGHT Ultra Mini до полного устранения недержания. Точнее определиться с выбором впитывающего изделия и степенью недержания мочи можно с помощью короткого и простого теста.
Некоторые виды половых инфекций (гонорея, хламидиоз и кандидоз) сопровождаются обильными выделениями, с которыми обычные гигиенические прокладки не могут справиться полностью. А урологические прокладки iD LIGHT способны решить эту деликатную проблему. Их впитывающий слой превращает жидкие выделения в гель, который надёжно удерживает влагу и запах внутри изделия, предотвращая подтекания.
Ещё один частый спутник половых инфекций — выраженный зуд и раздражение кожи и слизистых половых органов. Подтекание мочи усиливает эти симптомы, что может стать причиной стойкого дискомфорта на весь день. В состав урологических прокладок iD LIGHT входит мягкий дышащий материал, гипоаллергенность которого подтверждена дерматологически, способный предупреждать раздражение кожи.
Гигиенические средства iD комфортны даже при длительном использовании и не видны под одеждой, что позволяет людям, проходящим длительный курс лечения, не нарушать ритм своего привычного образа жизни.
- Воспитание детей! (1)
- Домашние полезности (3)
- Домашний интерьер, идеи, уют (2)
- Женские секреты красоты, рецепты (25)
- Макияж (1)
- Причёски (1)
- Жизненные советы, мудрые, психологи отношений (1)
- Заговоры, магия (1)
- ЗДОРОВЬЕ. (29)
- Вред! (3)
- Гимнастика, методики оздоравления (2)
- Глаза (2)
- Диагностика (1)
- Долгожителям в помощь (5)
- Женское здоровье (10)
- Зубные проблемы, протезирование.. (1)
- Кардиология.Сердечно-сосудистая система (2)
- ЛОР (1)
- мУЖСКОЕ ЗДОРОВЬЕ (1)
- Позвоночник (3)
- Простуды, ангины, ОРВИ (2)
- Суставы (2)
- Кулинария (15)
- Выпечка, тесто (7)
- Заготовки (2)
- Мясные блюда (1)
- Торты, десерты (2)
- Хлеб, лепёшки (4)
- Молитвы! (2)
- Мудры (5)
- Пошив! Выкройки! (186)
- Cтиль, секреты гардероба (17)
- Видео-МК (56)
- Декор, украшение (14)
- Детский пошив (2)
- Женские штучки, аксессуары, бельё (6)
- Переделки, ремонт (14)
- Пляжная одежда (7)
- Просто-быстро-пошив (65)
- Разное (7)
- Сайты рукоделок (11)
- Сумки (3)
- Трансформеры (2)
- Уютный дом (1)
- Ремонт, самоделки, советы (1)
- Сад, Дача, огород (1)
- Урожай (1)
- Чисто для женщин! (17)
Дискомфорт при мочеиспускании: признак ЗППП и других болезней
Немного анатомии и физиологии
Боль при мочеиспускании
Боль после мочеиспускания
Боль в животе
Затруднения при мочеиспускании
Кровь в моче
Лечение дизурии
Мочеиспускание или микция (деуринация) — это опорожнение мочевого пузыря. В норме процесс регулируется человеком и протекает без проблем. Жжение при мочеиспускании, затруднённая деуринация и кровь в моче появляются при воспалении или механическом повреждении мочевых путей, уменьшении их просвета, при развитии опухолей, а также вследствие изменения химического состава мочи. Расстройства со стороны мочеиспускания называют дизурией.
Немного анатомии и физиологии
Моча образуется в почках, затем поступает в мочеточники и накапливается в мочевом пузыре. При растяжении его стенок возникает позыв на мочеиспускание, который некоторое время можно сознательно сдерживать благодаря круговой мышце, сфинктеру мочевого пузыря. Во время деуринации сфинктер расслабляется и моча поступает в уретру, мочеиспускательный канал. Интенсивность мочеиспускания регулируется мышцами живота, сокращения которых увеличивают давление на мочевой пузырь.
У женщин уретра короткая и достаточно широкая, поэтому воспаления с гениталий легко переходят на мочеиспускательный канал и выше — на мочевой пузырь, мочеточники и почки.
У мужчин уретра узкая и длинная, в неё открываются протоки предстательной железы, выделяющей жидкость с антимикробным действием. Воспаления уретры у сильного пола наблюдаются реже, чем у женщин, но уретриты часто осложняются сужением просвета мочеиспускательного канала. Инфекция в первую очередь передаётся на простату и придатки яичек (простатит и эпидидимит), на семенные пузырьки (везикулит).
54684648846468
Боль при мочеиспускании
Повреждение эпителия уретры – слоя клеток, выстилающих её просвет, всегда ощущается как жжение в мочеиспускательном канале.
При развитии ЗППП болезненное мочеиспускание сочетается с признаками венерических заболеваний. Для гонореи характерны слизистые либо слизисто-гнойные обильные выделения, у мужчин — из уретры, у женщин — из уретры и влагалища; при герпесе и трихомониазе ощущается сильный зуд и отёк половых органов, но отделяемое скудное, у мужчин – в виде капли. Диагноз подтверждается методом ПЦР.
Дрожжевые грибки могут вызвать кандидозный уретрит, стать причиной воспаления уретры и ощущения жжения в ней. При кандидозах выделения из мочеиспускательного канала белёсые, сочетаются с молочницей влагалища. Всегда сопровождаются дискомфортом и зудом в промежности, часто возникают после курса антибиотиков.
Застойный уретрит развивается при нарушении венозного кровообращения в подслизистом слое мочеиспускательного канала. Наблюдается как осложнение при геморрое, хронических запорах, гипертрофии предстательной железы, после длительных половых актов.
Химическое повреждение эпителия уретры возможно при появлении в составе мочи оксалатов (подагра); избытка глюкозы при сахарном диабете; токсических и раздражающих веществ после неадекватной фармтерапии или интоксикации уротропными ядами (бензидин, четырёххлористый углерод, ртуть); после употребления непривычной пряной еды в сочетании с алкоголем.
Уретрит при подагре наблюдают вместе с повышением концентрации солей щавелевой кислоты в моче, часто обострение болезни связано с обильными застольями и праздниками.
Механическая травма мочеиспускательного канала. Причины могут быть внешними (катетер, хирургические операции, травмы) и внутренними (отхождение с мочой осколков почечных камней и песка). Мочевыводящие катетеры, которые устанавливают некоторым больным на долгий срок, образуют пролежни стенок уретры и провоцируют развитие уретрита. Неумело выполненные процедуры катетеризации травмируют слизистую и приводят к появлению жжения и боли при мочеиспускании. Выход через уретру конкрементов сопровождается появлением крови в моче, резями в животе.
Яндекс.Директ
Я iПохудела на 40кг за 1 месяц!
1Рецепт простой! Каждый день выпивайте по столовой ложке.
hooping-goovik3.gq
Боль после мочеиспускания
Сильное жжение после мочеиспускания в уретре и нижней части живота – возможный признак цистита (у мужчин и женщин) либо воспаления пространства между передней стенкой матки и мочевым пузырём при периметрите, воспалении клетчатки вокруг матки. Мужчинам особенно больно писать в конце мочеиспускания при сочетании стриктур в уретре с воспалением мочевого пузыря.
Для цистита характерны частые позывы (поллакиурия) с выделением небольших количеств мочи, но после деуринации всегда остаётся неприятное чувство: кажется, что мочевой пузырь до конца не опорожнён. Возможны периодические либо постоянные боли над лобком, повышение температуры и слабость, выделение крови с мочой.
Главный симптом цистита — учащённое мочеиспускание, обусловлено повышенной чувствительностью стенок мочевого пузыря. Причины:
Инфекция;
Эмоциональные стрессы и неврологические нарушения;
Переохлаждения;
Камни в почках и мочеточниках;
Сдавление пузыря опухолями;
Опущение, выпадение или загиб матки;
Увеличение матки во время беременности либо при онко-процессах;
Цвеличение предстательной железы;
Воспаление семенных пузырьков – везикулит;
Сужение уретры;
Сахарный диабет;
Период схождения отёков при сердечной или почечной недостаточности.
Критерии нормы для здорового человека: 4-6 мочеиспусканий в сутки, общий объём мочи около 1,5 л.
Поллакиурия при различных заболеваниях может стать симптомом для диф. диагностики. Например, ежеминутные позывы днём наблюдаются при туберкулёзе почек и мочевого пузыря, при этом количество суточной мочи увеличено незначительно либо уменьшено. Схождение отёков даёт сочетание выраженной полиурии (суточный объём мочи выше нормы в разы) и поллакиурии, причём преимущественно в ночное время. Усиление мочеотделения при движении и днём – характерный признак для конкрементов в мочеточниках и мочевом пузыре; в положении лёжа и ночью – для гипертрофии предстательной железы. Сочетание учащённого, болезненного мочеиспускания (без привязки ко времени суток) и выделений из гениталий – признак многих венерических заболеваний.
Боль в животе
Боли вне мочеиспускательного канала, сопровождающие уретрит, сигнализируют о распространении воспаления на мочевой пузырь, мочеточники и почки, а также на половые органы. Боль в животе при мочеиспускании, связанная с циститом, локализована над лобком и отдаёт в паховые области. Пациент принимает вынужденное положение, немного облегчающее боль: во время мочеиспускания прижимает руки к низу живота и сгибается в поясе.
Болевые ощущения при почечной колике сравнивают по силе с родовыми схватками. Человек беспокоен в течение приступа, постоянно двигается, но фиксированного положения нет. Болит в пояснице, по бокам живота; резь при мочеиспускании отдаёт в большие половые губы или мошонку. В моче присутствует свежая кровь, без сгустков. Самостоятельно можно принять пару таблеток но-шпы или сделать укол внутримышечно, но лечение почечной колики лучше проводить в больнице.54684848646848
Если после колики боль вдруг успокоилась, это не может гарантировать, что камень дошёл до мочевого пузыря или вышел через уретру. Гладкие конкременты до 5 мм в диаметре свободно проходят через мочеточники, но более крупные с острыми краями могут в них и остаться, перекрывая выход для образующейся в почках мочи. Результат – гидронефроз: скопление мочи в почках расширяет лоханки и сдавливает паренхиму, мягкую ткань почек. Как осложнение может наступить разрыв мочеточника, некроз почки. Именно поэтому после купирования приступа почечной колики всегда делают УЗИ, чтобы исключить опасность развития гидронефроза.
Затруднённое мочеиспускание (странгурия) – это неспособность опорожнить мочевой пузырь до такой степени, чтобы полностью исчез позыв на мочеиспускание.
Причинами странгурии могут стать сужения просвета уретры после ожогов или травм; ЗППП часто осложняются стенозом мочеиспускательного канала на его протяжении (у мужчин) и шеечной части (у женщин). Прерывистое мочеиспускание с болью – характерный признак при застойном простатите. Возможна блокировка мочевыводящих путей опухолью простаты или мочевого пузыря, конкрементами или сгустками крови. Затруднения с мочеиспусканием встречаются при истерии и проблемах с иннервацией мочевого пузыря (травмы позвоночника, спинная сухотка, преклонный возраст), при беременности. Злоупотребление алкоголем, бесконтрольный приём мочегонных средств и возбуждающих веществ также приводят к странгурии.
Признаки нарушения мочевыделения, при появлении которых стоит обратиться к урологу: прерывистое мочеиспускание или моча выходит по каплям; вялая, тонкая либо раздвоенная вертикальная струя; безрезультатные потуги к мочеиспусканию; длительный процесс деуринации.
Мочеиспускание с кровью называется гематурия и встречается при многих заболеваниях. По количеству крови в моче различают микрогематурию, когда компоненты крови обнаруживаются только под микроскопом, и макрогематурию, определяемую визуально – моча окрашивается в красный цвет. Для диагностики проблемы важно учитывать, с чем ещё связано появление крови в моче.
Если кровь появилась в начале болезненного мочеиспускания, сгустков нет, цвет – алый: похоже на уретрит. Кровь тёмно-красного цвета, появилась в конце деуринации вместе с ощущением жжения: воспалительный процесс локализован в мочевом пузыре. Эти же симптомы, возникшие через 10-14 дней после незащищённого полового акта, наводят на мысль об урогенитальной инфекции из категории ЗППП.
Крови много, моча полностью окрашена в коричневатый или тёмно-красный цвет, есть сгустки, мочеиспускание без боли: источник кровотечения – почки или мочеточники, можно предположить распад опухоли либо их механическую травму. Сочетание гематурии и прерывистого мочеиспускания – признак новообразования в предстательной железе.
Яндекс.Директ
Невероятно красивые платья!
Платья от 397 руб! Доставка по РФ! Скидки до 70%! Легкий возврат! Выбирайте
shop.beletag.comАдрес и телефонКрасноярск
Резкая боль в пояснице и животе плюс гематурия – возможна почечная колика. Длительные боли в пояснице, отёки, эритроциты и белок в моче – похоже на гломерулонефрит. Если к этим признакам присоединяется симметричное воспаление суставов, то можно подумать о системном аутоиммуннном заболевании (ревматоидный артрит).
У женщин за гематурию можно принять менструальную кровь, попавшую в мочу из влагалища. У мужчин через уретру выводится и моча, и эякулят – смесь сперматозоидов и секрета простаты. Примесь крови в эякуляте свидетельствует о простатите или опухолевом росте в предстательной железе.
Лечение всех нарушений мочеиспускания начинают с устранения проблемы, которая их вызвала, затем применяют местные средства и физиотерапию.
При банальных бактериальных воспалениях уретры или мочевого пузыря используют антибиотики (норфлоксацин, цефалоспорины). При кандидозах – противогрибковые препараты флуконазол, нистатин и назначение пребиотиков (клетчатка) вместе с эубиотиками (лактобациллы). Подагру лечат аллопуринолом, который помогает блокировать образование оксалатов и улучшает их выведение. Назначают диету с ограничением потребления мяса, шоколада, зелёных овощей, жирного и острого.
Базовое лечение дизурии при ЗППП проводят антибиотиками, которые способны воздействовать на внутриклеточные формы возбудителей (эритромицин, азитромицин). Дополнительно применяют доксициклин. При трихомониазе основным средством остаётся трихопол, при герпесе назначают человеческий интерферон. Полная схема состоит из антибиотиков, гепатопротекторов (карсил), иммуномодуляторов (алоэ и эхинацея композитум, циклоферон), фунгицидных средств (флуконазол) и полезной микрофлоры (линекс, йогурт). Эффективность терапии контролируют при помощи ПЦР.
При мочекаменной болезни конкременты удаляют ультразвуковым дроблением либо при полостной операции. В дальнейшем корректируют диету и водный режим, чтобы не появились новые камни.
Аденома простаты: используют препараты (омник), уменьшающие размер предстательной железы. При неэффективности терапии прибегают к операции.
Опухоли удаляют, по показаниям проводят химиотерапию и сеансы облучения.
Для уменьшения боли и облегчения проблем с мочеиспусканием используют спазмолитики (но-шпа, папаверин), противовоспалительные и обезболивающие средства (парацетамол). Местное лечение – инстилляции протаргола, сидячие ванночки с фито-антисептиками (ромашка, шалфей). Диета с ограничением соли и специй. Из народных средств для лечения дизурии рекомендованы клюквенный и брусничный морс, отвар толокнянки.

Венерические болезни объединены в единую систему за счет способа передачи – сексуального контакта. Какие инфекции передаются половым путем? Чтобы ответить на вопрос, есть смысл более детально разобраться в классификации ИППП и их видами.
Классификация ИППП
Все эти болезни объединены в классификации по виду инфекции, паразитов и вирусов, возбуждающих недуг.
К этому типу относится трихомониаз, занимающий первое место по степени распространенности. Возбудитель — трихомонада влагалищная, каждый год ВОЗ фиксирует данное заболевание у 170 миллионов человек, то есть 10% населения планеты инфицировано.
Трихомониаз опасен своими последствиями, осложнениями, приводящими к бесплодию, патологиям при беременности и т.д. У мужчин возбудитель обитает в предстательной железе, уретре, семенных пузырьках, у женщин во влагалище.
- Зловонные и пенистые выделения серого, белого, желтого, зеленоватого оттенка или прозрачные.
- Выделения могут быть с кровью.
- Раздражение на гениталиях.
- Ощущение жжения и зуда.
- Отек паховой зоны.
- Болезненное и частое мочеиспускание.
- Боли при сексуальном контакте.
Наличие данного недуга значительно повышает риск заражения ВИЧ и другими инфекциями, передающимися половым путем.
Данный вид включает в себя ряд опасных заболеваний: ВПЧ, ВИЧ, герпес, контагиозный моллюск, гепатиты.
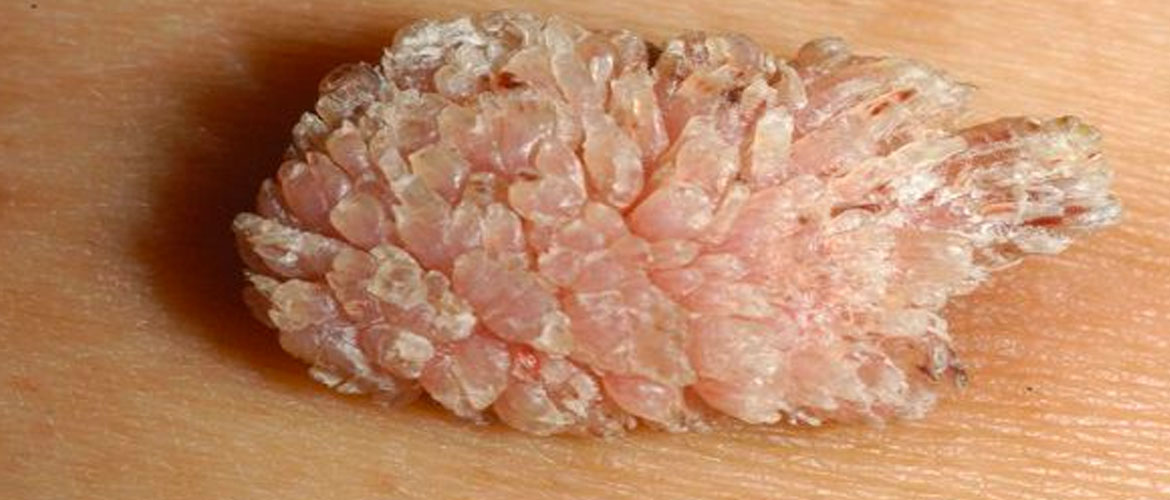
Относится к самым распространенным видам инфекций, передающихся половым путем. Возбудитель – группа определенных вирусов, коих насчитывается на сегодняшний день более 190 типов. Как минимум 13 из них провоцируют онкологические процессы. В частности тип 16 и 18 провоцируют формирование рака шейки матки.
- Кровотечения после сексуального контакт, межменструальные, нерегулярные.
- Отек одной из ног.
- Быстрая утомляемость, отсутствие аппетита, стремительная потеря веса.
- Болевые ощущения в малом тазе.
- Зловонные выделения.
При запущенных случаях могут: рак вульвы, ротоглотки, ануса, полового пениса и влагалища.
Вирусы папилломы, не обладающие высоким риском развития онкологии сопровождаются формированием остроконечных кондилом – бородавок.
В медицине — вирус иммунодефицита человека. Относится к числу самых опасных и неизлечимых болезней. Главный симптом – утрата человеческим организмом способности бороться с болезнями, инфекциями, вирусами, бактериями и т. д. Конечная фаза – СПИД. Проявляется возникновением онкологических процессов, редких инфекционных заболеваний.
Воспалительные процессы в печени. Могут быть как стремительными и быстро излечимыми, так и опасными с тяжелыми последствиями – фиброз, рак, цирроз и т. д.
Вирусных гепатитов 5 видов – А, В, С, Д, Е. Все они тяжелые и приводят к летальному исходу. Симптоматика:
- тошнота, рвота;
- накопление жидкости в области живота;
- диарея или запор;
- острые и тупые боли в животе;
- вздутие;
- изменение цвета кала и мочи;
- изменение цвета глазных белков и кожи т. д.
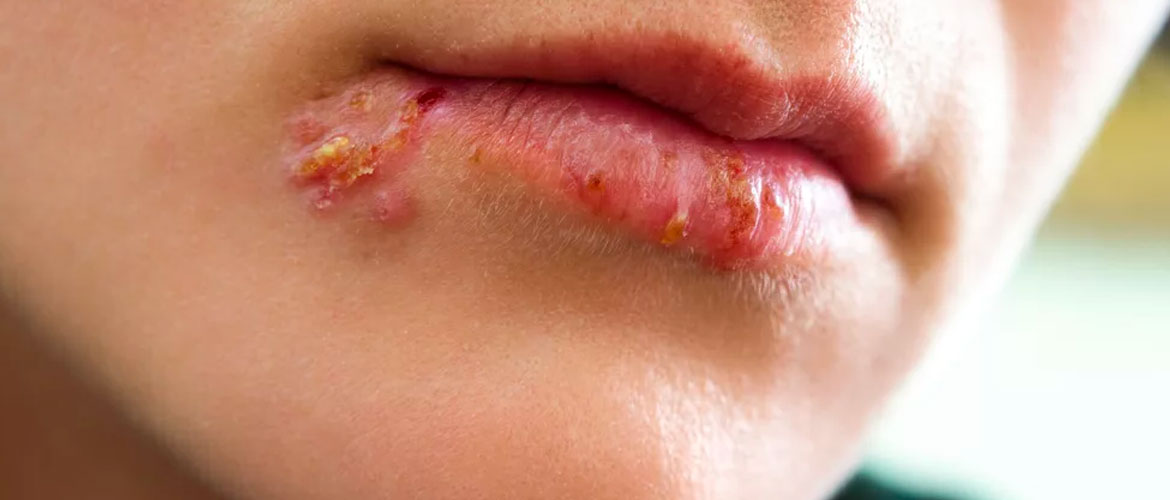
Интересный факт: исследования специалистов из университета Манчестера доказали, что герпес представляет собой вирус, провоцирующий синдром Альцгеймера. Примерно у 70% лиц, страдающих недугом сосудов, в клетках мозга были обнаружены ДНК вируса герпеса. После его проникновения образуются бляшки и повышается уровень бета-амилоидов.
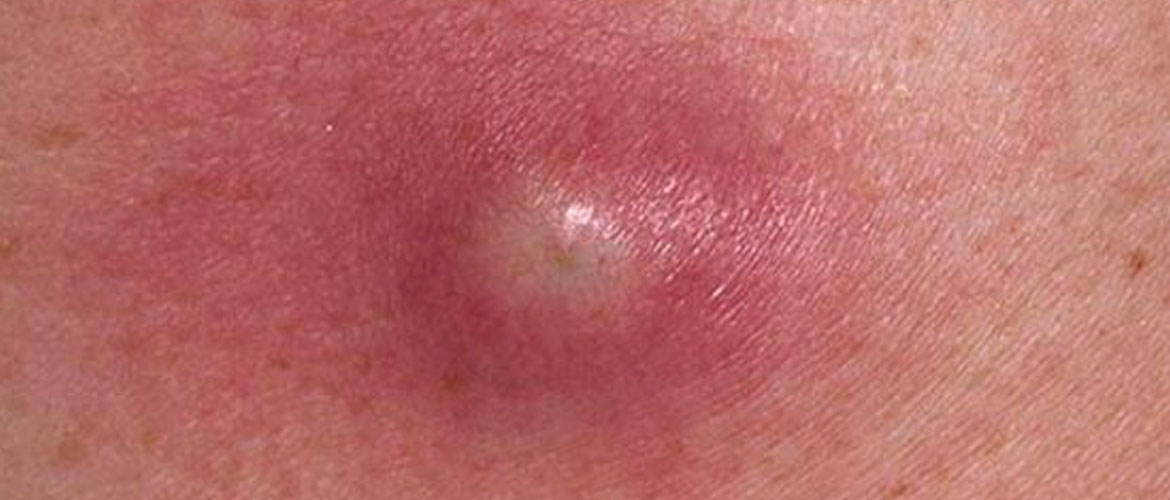
У данной патологии есть 4 типа: 1, 2, 3 и 4. Самые распространенные среди людей – 1 и 2, входящие в группа поксвирусов. Симптоматика формирование болезненных папул – круглых образований бежевого (телесного) цвета с ямочкой по центру. Диаметр может достигать 5 мм, сердцевина – белая, схожая со структурой воска.
Системное, хроническое заболевание, поражающее кожу человека, слизистые оболочки, органы, нервную и костную системы. Возбудитель – трепонема паллидум. С момента заражения до проявления болезни – от 3 дней до 3 недель. Сифилис состоит из 4 периодов: инкубации, первичного вторичного и третичного.
Симптоматика – формирование твердого шанкра, язвочки, окруженной отечностью тканей. Внутри шанкра – гной.
Обычно возникает возле влагалища, на губе, в ротовой полости, в редких случаях рядом с задним проходом. У мужчин может поразить мошонку или половой член.
При второй фазе, возникающей на 2 и 3 месяце после инфицирования, образуется сыпь на руках, лице, всем теле. Все лимфоузлы увеличиваются и болят. Сопровождаются быстрой утомляемостью, общей слабостью. У некоторых могут выпасть волосы, в области заднего прохода и на половых органах разрастаются большие бородавки.
Третья фаза – процесс необратим, поражаются внутренние органы, костная, нервная, сосудистая, эндокринная, мышечная система. При этой фазе спасти человека невозможно. Если и удавалось, то внешность полностью изуродована, а здоровье полностью разрушено.
Второе название венерическая паховая гранулема. Возбудитель – тельце Донована. Течение медленное, прогрессирующее. Инкубация — от 7 дней до трех месяцев. Проявляется формированием в гениталиях узелков с горошину, красного цвета с неровными краями. По ходу течения, язва растет в размерах и может привести к:
- поражению других зон тела;
- сужению анального прохода;
- сужению женского влагалища;
- мочеиспускательного канала;
- изменениям гениталий – образование слоновости.
Недуг больше распространен в странах Южной и Центральной Америки, в Африке. Возбудитель – Хаемофилус Дюкрея. Инкубация – до 7 дней. Симптоматика: в зоне поражения формируется пятно красного цвета, в середине которого присутствует пузырь. Образуется у мужчин на препуциальном мешке, у женщин – половых губах. С течением времени переходит в пустулу, далее в гнойник, сопровождаемый болями.
Частое заболевание, встречаемое ежегодно у ста миллионов человек. А инфицированных по данным ВОЗ около одного миллиарда. Возбудитель – хламидия трахоматис.
Инкубационный период – от недели до нескольких месяцев. Симптоматика — в первое время практически незаметна.
Хламидии обычно поражают половые органы: шейку матки, влагалище, придатки, трубы, эндометрии, мочевой пузырь и бартолиниевую железу. Вследствие возникает воспалительный процесс слизистой оболочки, сопровождаемый:
- болями внизу живота;
- частым и нарушенным мочеиспусканием;
- болезненным мочеиспусканием;
- болевыми ощущениями в пояснице;
- повышенной температурой и влажностью в области гениталий;
- необычными выделениями;
- зудом, жжением.
Последствием хламидиоза может быть бесплодие, формирование спаек, проблемы с сердцем, глазами, костной системой, артрит, конъюнктивит. Также высок риск развития опасных недугов – уретрита, сужения канала мочеиспускания, цистита, воспаления печеночной капсулы.
Больше всего опасен хламидиоз для беременных за счет развития осложнений, внематочного зачатия, прерывания беременности, замершего плода, и т. д.
Второе название триппер, возбудитель – гонококк, нейссерия гонореи. Поражаются слизистые на половых и мочеиспускательных зонах. Также может быть поражена слизистая прямой кишки, рта, глотки, конъюнктивы.
- выделения желтого, белого оттенка из полового члена, влагалища;
- болевые ощущения внизу живота;
- кровотечения в межменструальные периоды;
- боли и рези при мочеиспускании.
Возбудитель — бактерия микоплазма. В первые дни после инфицирования никак себя не проявляет, затем возникают боли при сексуальном контакте, зуд и жжение во время вытока мочи.
Опасными последствиями микоплазмоза могут быть:
- пиелонефрит;
- бесплодие;
- воспаление яичников, яичек.
У беременных может стать причиной выкидыша, преждевременных родов.
Возбудитель — уреаплазма, бактерия, обитаемая на слизистой оболочке мочевого канала и половых органов.
- уретрит негонококковый;
- выделения;
- боли и рези при половом контакте и вытоке мочи;
- воспаление яичек;
- бесплодие;
- болезненные ощущения внизу живота.
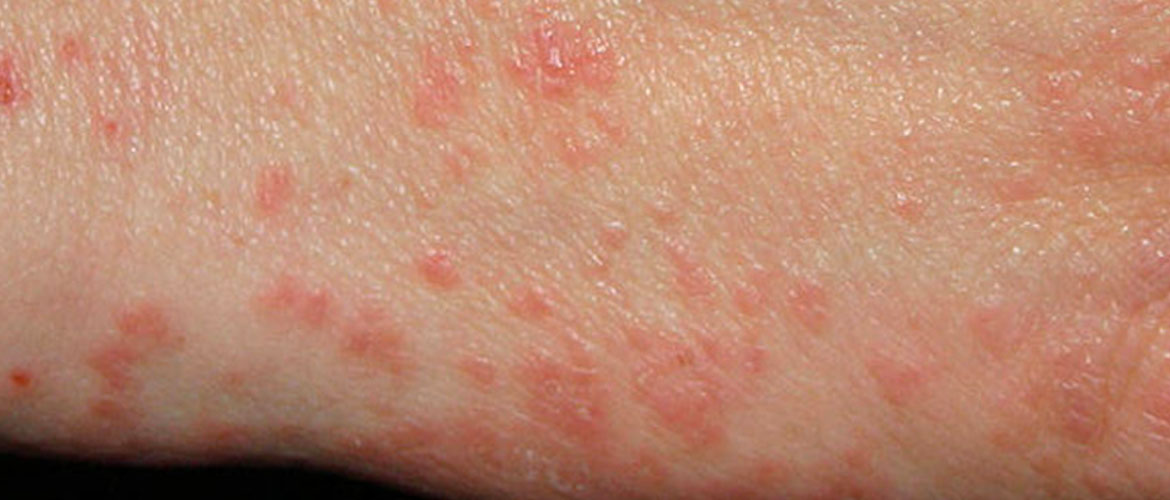
К данному виду относится педикулез (лобковый) и чесотка.
Лобковый педикулез, возбудители — насекомые, являющиеся родственникам вшей обычных. Еще называют площицей за счет плоскости тела. Попав на волосяной покров лобка человека, вошь откладывает гнид (яйца).
- зуд в области паха;
- зуд под мышками;
- формирование мелких синих точек;
- сыпь гнойничкового характера.
В запущенных стадиях вши переходят на все тело – живот, ноги, руки, голову, спину и т. д.
Возбудитель — чесоточный клещ. Инкубация – от нескольких часов до полутора месяцев.
Главный признак – сильный зуд, интенсивность которого возрастает в ночные часы. Последствия – дерматиты, развитие гнойничковых прыщей, фурункулов и т. д.
К данному виду относится кандидоз, называемый в народе молочница. Возбудитель – дрожжевой грибок кандида, входящий в состав микрофлоры влагалища. Его чрезмерное размножение после сексуального акта приводит к:
- выделениям желтого, белого, прозрачного цвета;
- зуду;
- жжению при мочеиспускании;
- болезненным ощущениям.
Запущенная стадия может стать причиной воспалительных процессов матки, яичников, влагалища, пениса, мочевого канала и т. д.
Первые признаки инфекций
Главный показатель того, что произошло инфицирование – это ряд определенных ощущений и признаков. К ним относятся:
- боли, рези внизу живота, в лобковой зоне, пояснице;
- выделения — белого, желтого, зеленоватого цвета, могут быть прозрачными;
- ощущение жжения;
- зуд в органах;
- сыпь, покраснение, отечность органов;
- частое мочеиспускание;
- образование язвочек, прыщей, гнойничков;
- зловоние из влагалища, мужского органа;
- повышение температуры тела;
- увеличение лимфоузлов;
- Боли и дискомфорт во время секса.
Стоит понимать, каждая из перечисленных патологий не проходит без последствий, если не заняться адекватным лечением.
Методы диагностики
Опасность заболеваний, передающихся половым путем, заключается в их последствиях, осложнениях.
Переход в более сложную стадию может стать причиной серьезных проблем со здоровьем. Чтобы не допустить этого, после проявления первых признаков необходимо обратиться к врачу и пройти полное обследование для диагностирования болезни.
Для сильного пола предусмотрены следующие виды анализов:
- Бактериоскопия. Исследуется биоматериал из уретры, забор происходит через канал мочеиспускания, сопровождается неприятными ощущениями. Результат проверки будет известен через 3-5 дней.
- Анализ крови. Исследование показывает уровень лейкоцитов по специальной формуле. Вместе с тем, данные исследуются для установки серологической реакции для определения возбудителя.
- ПЦР для выявления типа возбудителя. Представляет собой наиболее точный метод исследования и для его проведения необходим забор крови, мочи или мазка.
- Спермограмма – анализ помогает выявить или исключить поражение репродуктивных функций мужчины, определить активность сперматозоидов.
- Иммуноферментное исследование. Способ выявляет наличие специфических антител, их количество, а также примерную дату инфицирования.
- Исследование мочи. Анализ показывает локализацию возбудителя, насколько поражена система мочеиспускания.
Перечень анализов для исследования, выявления или исключения инфекционных заболеваний у женщин, передающиеся половым путем, полностью схож с мужским списком. Важный момент в исследовании – правильная подготовка. Для этого необходимо:
- За пару дней до анализов отказаться от сексуальных актов.
- За 2 часа до сдачи не мочиться.
- Совершить провокацию – накануне исследований выпить алкоголь, съесть острую, соленую пищу.
- Сдавать свой мазок для исследований на второй-третий день после завершения менструации.
Немного о терапии заболеваний передающихся половым путем
Лечение предусматривает прием иммуностимуляторов, бактерицидные, противовирусные, противогрибковые средства, витаминно-минеральные комплексы. Современная медицина применяет лазерно-магнитную, магнитоакустическую и физиотерапию. Благодаря применению лекарственных препаратов, срок терапии может занимать до одной недели.
Терапия должна быть направлена на обоих партнеров для исключения повтора заболевания:
- при бактериальном инфицировании применяются антибиотики;
- грибковый недуг устраняется использованием противогрибковых препаратов;
- вирусные требуют приема антивирусных лекарств, но полностью избавиться от них невозможно.
Доктора предупреждают, что после лечения симптоматика может сохраниться на некоторое время. Так проявляется реакция человеческого организма на терапию. В случае если симптоматика в течение 1-2 недель не проходит, есть смысл обратиться к специалисту.
Возможные осложнения

Самая большая проблема, связанная с венерическими недугами – это серьезные последствия и осложнения. Стоит отметить, что они таят угрозу, как для мужского, так и женского здоровья. К ним относится:
- бесплодие;
- онкология;
- воспаление;
- болезни сердца, сосудов;
- поражение внутренних органов;
- патология новорожденных;
- патология кожи;
- выпадение волос;
- патологические изменения ногтей;
- проблемы в костной структуре;
- выпадение зубов;
- гниение мышечной структуры;
- воспаление мозга;
- развитие нервных и психических болезней.
Не стоит забывать, что запущенные стадии ряда болезней нередко приводит к летальному исходу, а говоря по-простому – к смерти.
Методы профилактики
Во избежание венерических заболеваний врачи рекомендуют банальную вещь – предохраняться. Простое резиновое изделие, продающееся в каждом аптечном ларьке способно защитить человека и даже сохранить жизнь. Презервативы необходимо применять всем, особенно при частой смене секс-партнеров.
От ряда заболеваний – рака шейки матки существует вакцинация, прививка от ВПЧ, герпеса и ВИЧ, ее проводят в подростковом возрасте.
Что касается хламидиоза, сифилиса, гонореи и трихомониаза, то вакцины только разрабатываются.
Еще один метод профилактики – обрезание, что позволяет снизить риск ИППП при гетеросексуальном контакте.
Из бактерицидных препаратов используют гель Тенофовир, наносимый в область вагины для предотвращения заражения ВИЧ и ВПГ.
Применяется также вторичная профилактика – проведение мероприятий для молодежи и лиц, у которых диагностировали инфекции, передающиеся половым путем.
Заключение
Венерические заболевания, передаваемые через интимный контакт, долгое время скрываются пациентами. Им банально стыдно за недуг, что позволяет болезнетворным микроорганизмам размножаться и поражать не только половые, но и внутренние органы человека. Во-первых, – такой подход к вопросу не принесет ничего хорошего. Во-вторых, есть смысл начать стыдиться своих поступков при частой смене партнеров по сексу и легкомысленном отношении к вопросам защищенного секса.
Особая ответственность лежит на плечах родителей, воспитывающих молодежь. Необходимо вести с любимым чадом беседы о защищенном сексе с подросткового возраста и о том, какие виды заболеваний передаются половым путем. И представлять тему нужно аккуратно на основании полного доверия и взаимопонимания.
ТОП-5 проверенных клиник венерологии
Читайте также:


