Менингококковая инфекция неотложная помощь детям на догоспитальном этапе
Основные клинические симптомы
Инкубационный период от 1 до 10 дней
- Выраженные симптомы общей интоксикации, гипертермия;
- Гиперемия лица, инъекция склер и конъюнктивы;
- Менингококцемия типичная
через 5-15 часов:
- экзантема (геморрагическая сыпь: элементы звездчатой формы, от точечных до 2-4 см в диаметре, с некрозом в центре), возможно сочетание с розелеозной, розелеозно-папулезной сыпью;
- энантема (геморрагии на слизистой полости рта, конъюнктивы);
- Менингококцемия молниеносная:
в течение нескольких часов:
- обильная геморрагическая сыпь,
- симптомы инфекционно-токсического шока (ИТШ):
ИТШ I степени: бледность кожных покровов, возможны нарушения микроциркуляции, гипертермия, АД не снижено, тахикардия, тахипноэ, качественное расстройство сознания;
ИТШ II степени: акроцианоз, нарушения микроциркуляции; снижение температуры тела; артериальная гипотензия; количественное расстройство сознания до сопора, олигурия или анурия;
ИТШ III степени: кожные покровы синюшно-серого цвета, тотальный цианоз с множественными геморрагически- некротическими элементами, выраженная артериальная гипотензия, количественное расстройство сознания до комы, анурия;
- Менингококковый менингит:
- общемозговая симптоматика с выраженной цефалгией;
- менингеальный синдром;
- Менингококковый менингоэнцефалит:
- общемозговая и очаговая симптоматика;
- менингеальный синдром;
- Смешанная форма:
- Симптомы менингита (менингоэнцефалита) и менингококцемии.
Диагностические мероприятия
Лечебные мероприятия
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску (носовые катетеры);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов- реаниматологов – центральной вены (по показаниям);
- Натрия хлорид 0,9% – в/в со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Преднизолон – 2 мг/кг в/в (внутрикостно) или Дексаметазон – 0,5 мг/кг в/в (внутрикостно);
- При предположительном времени от момента прибытия на вызов до передачи пациента врачу стационара более 2-х часов:
- Левомицетина сукцинат натрия – 1000 мг в/м (растворитель: Новокаин 0,25% (0,5%) – 2-3 мл) или в/в (внутрикостно) болюсом медленно (растворитель: Глюкоза 40% – 5 мл);
- Этамзилат натрия – 500 мг в/в (внутрикостно) болюсом;
- Аскорбиновая кислота – 500 мг в/в (внутрикостно) болюсом;
- При гипертермии (t° тела > 38,5°С):
- Анальгин 50% – 2 мл в/м +
- Димедрол 1% – 1мл в/м +
- Папаверин 2% – 2 мл в/м;
При предположительном времени от момента прибытия на вызов до передачи пациента врачу стационара более 2х часов:
- Левомицетина сукцинат натрия – 1000 мг в/м (растворитель: Новокаин 0,25% (0,5%) – 2-3 мл) или в/в (внутрикостно) болюсом медленно (растворитель: Глюкоза 40% – 5 мл);
Этамзилат натрия – 500 мг в/в (внутрикостно) болюсом;
Аскорбиновая кислота – 500 мг в/в (внутрикостно) болюсом.
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов – центральной вены (по показаниям);
- Натрия хлорид 0,9% – в/в со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При ИТШ I степени:
- Преднизолон – 5 мг/кг (суточная доза -10 мг/кг) в/в (внутрикостно) болюсом;
При ИТШ II степени:
- Преднизолон – 10 мг/кг (суточная доза – 20 мг/кг) в/в (внутрикостно) болюсом +
- Дексаметазон – 2 мг/кг в/в (внутрикостно) болюсом;
При ИТШ III степени:
- Преднизолон – 15 мг/кг (суточная доза – 30 мг/кг) в/в (внутрикостно) болюсом +
- Дексаметазон – 3 мг/кг в/в (внутрикостно) болюсом +
- Гидрокортизон – 100 мг в/в (внутрикостно) болюсом (в/м только при отсутствии формы препарата для в/в введения);
- Левомицетина сукцинат натрия – 1000 мг в/в (внутрикостно) болюсом медленно (растворитель: Глюкоза 40% – 5 мл);
- Этамзилат натрия – 500 мг в/в;
- Аскорбиновая кислота – 500 мг в/в;
-
При артериальной гипотензии (САД 90% на фоне оксигенации 100 % О2, уровне сознания > 12 баллов по шкале ком Глазго, САД >90 мм pт. ст.:
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При наличии симптомов ИТШ или, и уровне SpО2
[youtube.player]Менингококцемия - одна из форм генерализованной менингококковой инфекции (острый бактериальный сепсис), характеризующаяся острым началом, подъемом температуры тела до высоких цифр, симптомами общей интоксикации, кожными высыпаниями с развитием инфекционно-токсического шока, синдрома Уотерхауза-Фридериксена.
Клиническая диагностика
Начало болезни с повышения температуры тела до 39-40° С, при шоке - температура быстро снижается до нормальных цифр или гипотермии. Отмечается головная боль, нередко возбуждение, бледность кожных покровов, язык сухой, обложен густым налетом.
При сверхостром течении менингококцемии (гипертоксическая форма) вместе с геморрагической сыпью развивается симптоматика инфекционно-токсического шока. Выделяют четыре степени тяжести инфекционно-токсического шока:
I степень (компенсированный шок): состояние тяжелое. Возбуждение, беспокойство при сохраненном сознании, общая гиперрефлексия; у детей грудного возраста нередко судорожная готовность. Кожные покровы бледные, конечности холодные. Озноб, гипертермия центрального генеза до 39-40°С. Умеренная тахикардия, тахипное, АД нормальное или повышенное, ЦВД - нормальное или снижено. Диурез не нарушен. Показатели КОС характеризуются метаболическим ацидозом с частично компенсированным респираторным алкалозом. Гиперкоагуляционная фаза ДВС-синдрома.
II степень шока (субкомпенсированный шок): состояние больного очень тяжелое. Ребенок вял, заторможен, сознание нарушено. Лицо и кожные покровы бледные, с сероватым оттенком, акроцианоз, кожа холодная, влажная. Температура тела субнормальная. Выражены тахикардия, тахипное, тоны сердца глухие. Пульс слабый, АД и ЦВД снижены. Олигурия. Метаболический ацидоз. Переходная стадия ДВС-синдрома.
IV степень шока (терминальное или агональное состояние). Сознание отсутствует, мышечная атония, сухожильная арефлексия, зрачки расширены, реакция зрачков на свет отсутствует, тонические судороги. Выраженная дыхательная и сердечно-сосудистая недостаточность. Прогрессирующий отек легких и мозга. Полная несвертываемость крови с диффузными кровотечениями (носовыми, желудочно-кишечными, маточными и др.).
Прогностически неблагоприятные признаки, характеризующие возможность развития гипертоксических форм менингококцемии:
- ранний возраст детей - до 1 года;
- быстрое нарастание геморрагической сливной сыпи с экстравазатами;
- преимущественное расположение сыпи на лице и туловище;
- низкое АД, плохо поддающееся коррекции глюкокортикоидами;
- отсутствие лейкоцитоза в крови;
При подозрении на менингококцемию лечение начинают немедленно на дому или в ближайшем медицинском учреждении, поскольку в исходе его играют роль минуты! Оказывая первую помощь на догоспитальном этапе, важно ограничиться разумным минимумом неотложных мероприятий, необходимых для стабилизации состояния больного и транспортировки.
Неотложная помощь:
1. Обеспечить проходимость верхних дыхательных путей, проведение оксигенотерапии.
2. Обеспечить доступ к периферической вене (венепункция) и назначить в/в струйно глюкокортикоидные гормоны (преднизолон, гидрокортизон или дексаметазон) в стартовой дозе (1/2 от суточной) из расчета по преднизолону;
при I степени шока — 5 мг/кг (до 10 мг/кг сут);
при II степени шока - 10 мг/кг (до 20 мг/кг сут);
при III степени шока - 15-20 мг/кг (до 30-40 мг/кг сут и выше). Предпочтительно, чтобы 1/2-1/3 от этой дозы составил гидрокортизон (эквивалентная доза гидрокортизона в 4-5 раз больше по сравнению с преднизолоном).
При менингококцемии в отсутствие проявлений шока преднизолон вводится в дозе 2-3 мг/кг сут.
3. При выраженных расстройствах периферического кровообращения начать инфузионную терапию с введения реополиглюкина в/в струйно в дозе 80-100 мл, затем капельно со скоростью 20-30 капель в мин из расчета 10-15 мл/кг.
4. Если АД не удается повысить, одновременно проводится катетеризация подключичной вены и начинается в/в титрованное введение допамина в дозе 8-10 мкг/кг в мин под контролем АД и ЧСС.
5. При необходимости может быть проведена дополнительно венесекция периферической вены (чаще на ноге), так как при инфекционно-токсическом шоке II-III степени необходим доступ к 2-3 венам. В третью вену начинают капельное введение 10% раствора глюкозы с тренталом в дозе 2 мг/кг.
6. Через центральную вену после введения допамина вводят коллоидные растворы: желательно начать со свежезамороженной плазмы (особенно показана при ДВС-синдроме) 10-15 мл/кг; при ее отсутствии - альбумин.
7. После введения трентала инфузионную терапию продолжают глюкозо-солевыми растворами (10% глюкоза, 0,9% натрия хлорид, раствор Рингера) под контролем АД, ЦВД, диуреза; объем инфузионной терапии на первые 3-4 часа должен составить 30-40 мл/кг; соотношение коллоидов и кристаллоидов 1:3.
8. Назначить левомицетина сукцинат в разовой дозе 25 мг/кг в/м или в/в струйно. При отсутствии левомицетина сукцината в исключительных случаях можно использовать пенициллин в разовой дозе 20000-30000 ЕД/кг.
9. При отеке - набухании головного мозга:
- маннитол в виде 10% раствора в дозе 1 г/кг в/в капельно на 10% растворе глюкозы; половину дозы ввести быстро (30-50 капель в мин), остальной инфузат - со скоростью 12-20 капель в мин;
- раствор дексаметазона в дозе 0,5-1 мг/кг в/в;
- 1% раствор лазикса 0,1-0,2 мл/кг (1-2 мг/кг) в/в или в/м;
- 25% раствор магния сульфата 1,0 мл/год жизни, а детям до 1 года - 0,2 мл/кг в/м;
- при возбуждении и судорогах: 0,5% раствор седуксена в дозе 0,05 мл/кг (0,3 мг/кг) в/м или в/в или 20% раствор натрия оксибутирата 0,5 мл/кг (100 мг/кг) в/в или в/м.
10. Показание для проведения ИВЛ - явления инфекционно-токсического шока II-III степени.
При менингококцемии не вводить сердечные гликозиды, адреналин, норадреналин, кофеин, пенициллин (только в исключительных случаях)!
Госпитализация в отделение реанимации инфекционного стационара после проведения неотложных мероприятий.
БИЛЕТ № 12

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
[youtube.player]Определение
Менингококковая инфекция (МИ) — острое инфекционное заболевание, вызываемое Neisseria meningitidis, передаваемое воздушно-капельным путем и протекающее в виде различных клинических форм, часть которых характеризуется стремительным развитием угрожающих жизни состояний и высокой летальностью.
Код по МКБ-10
А39 Менингококковая инфекция.
Классификация
Классификация по МКБ-10.
А39.0. Менингококковый менингит (G01).
А39.1. Синдром Уотерхауза — Фридериксена (менингококковый геморрагический адреналит, менингококковый адреналовый синдром) (E35.1).
А39.2. Острая менингококкемия.
А39.3. Хроническая менингококкемия.
А39.4. Менингококкемия неуточненная (менингококковая бактериемия).
А39.5. Менингококковая болезнь сердца (менингококковый кардит — У52.0), эндокардит (У39.0), миокардит (У41.0), перикардит (У32.0). А39.8. Другие менингококковые инфекции [менингококковый артрит (М01.0), конъюнктивит (Н13.1), энцефалит (G05/0), неврит зрительного нерва (Н48.1), постменингококковый артрит (М03.0)].
А39.9. Менингококковая инфекция неуточненная (менингококковая болезнь).
Z22.3. Носительство возбудителей менингококковой инфекции.
Клиническая классификация
В РФ в настоящее время принята классификация менингококковой инфекции В. И. Покровского, по которой выделяют локализованные, генерализованные и редкие формы инфекции.
1. Локализованные формы:
а) менингококконосительство;
б) острый назофарингит.
2. Генерализованные формы:
а) менингококкемия: типичная, молниеносная, хроническая;
б) менингит;
в) менингоэнцефалит;
г) смешанная (менингит и менингококкемия).
3. Редкие формы:
а) менингококковый эндокардит;
б) менингококковый артрит (синовит), полиартрит;
в) менингококковая пневмония;
г) менингококковый иридоциклит.
По течению менингококковая инфекция может быть легкой, средней
тяжести, тяжелой, очень тяжелой, молниеносной.
Диагностика
Диагностика генерализованных форм менингококковой инфекции (ГФМИ) у детей на догоспитальном этапе основывается на данных анамнеза и тщательном физикальном обследовании. В дебюте ГФМИ в большей части случаев не представляется возможным отдифференцировать менингококкемию от смешанной формы (менингококкемии + менингит). При развернутой клинической картине МИ имеет место сочетание общих инфекционных проявлений, признаков системной воспалительной реакции (ССВР) и характерной экзантемы, представленной различными по величине элементами геморрагической сыпи. В зависимости от клинической формы заболевания могут выявляться симптомы септического шока (СШ), внутричерепной гипертензии (ВЧГ) изолированно или в сочетании, что требует проведения экстренных терапевтических мероприятий.
Менингококкемия
Менингококкемия встречается в 36–43% случаев генерализованной
менингококковой инфекции. Для нее характерно сочетание общего инфекционного синдрома с признаками синдрома системного воспалительного ответа (лихорадкой, тахикардией, тахипноэ), синдрома экзантемы и высокого риска развития септического шока. В 1–4% случаев заболевание протекает в фульминантной форме с развитием синдрома Уотерхауза — Фридериксена.
Общеинфекционный синдром. Острое или внезапное начало заболевания
с внезапного подъема температуры тела до 38–40 оС, озноб, вялость, раздражительность, расстройство сна, общая мышечная слабость, апатичность, расстройство аппетита, боли в мышцах, суставах, головная боль, рвота, могут быть сильные боли в животе, боли в ногах. До появления характерной сыпи клиническая диагностика затруднена, возникшую симптоматику расценивают как проявления острой респираторной инфекции, гриппа. Для менингококковой инфекции характерна ригидность температуры тела к введению антипиретиков. В некоторых случаях неблагоприятного течения температура тела после краткого подъема или даже без него снижается до нормальных или субнормальных значений, что не соответствует тяжести состояния ребенка и связано, как правило, с развитием септического шока.
Синдром экзантемы. Сыпь может появиться через 5–15 ч от начала заболевания и изначально может быть как геморрагической, так и розеолезной либо пятнисто-папулезной, что часто расценивается как аллергическая реакция на прием препаратов. В течение последующих нескольких часов появляются геморрагические элементы различного размера и формы (от 1–2 мелких пятен до массивной, звездчатой распространенной сыпи со склонностью к слиянию). Чаще всего сыпь локализуется на ягодицах, задней поверхности бедер и голеней. Наличие геморрагической сыпи на голове и лице является прогностически неблагоприятным признаком и свидетельствует о высоком риске летального исхода. В стадии высыпаний необходимо проведение дифференциальной диагностики с другими болезнями, характеризующимися геморрагической сыпью (табл. 1).
| Бактериальные инфекции | Другие инфекции | Неинфекционные причины |
| Сепсис, вызванный Haemophilus influenzae, Staphylococcus aureus, Streptococcus pneumoniae, Listeria monocytogenes. Фарингит, вызванный стрептококком группы А. Генерализованная гонококковая инфекция | Вирусные инфекции: – энтеровирусные (Коксаки, ЕСНО-вирус и др.); – вирус Эпштейна–Барр; – цитомегаловирусная инфекция; – атипичная корь. Риккетсиозы. Пятнистая лихорадка Скалистых гор. Паразитарные инфекции. Малярия | Геморрагический васкулит. Идиопатическая тромбоцитопеническая пурпура. Тромбоцитопения (при остром лейкозе). Гемолитико-уремический синдром. Болезнь Мошковиц |
Таблица 1. Заболевания, характеризующиеся геморрагической сыпью
Появление геморрагической сыпи связано с тромбозом сосудов микроциркуляторного русла кожи и периваскулярными кровоизлияниями. В области повреждения, а также в содержимом экстравазата, вышедшего через поврежденный сосуд, обнаруживают большое количество менингококков в составе эндотелиальных клеток, лейкоцитов и тромбов. Тромбы могут возникать в различных органах. Помимо кожи, наиболее частыми местами локализации тромбов являются синовиальные оболочки суставов, сосудистые оболочки глаз, сосуды надпочечников и эндокард.
Специфической чертой менингококкового сепсиса является его быстрое прогрессирование с развитием септического шока и полиорганной недостаточности. Стремительное развитие ДВС-синдрома клинически проявляется кровоточивостью из участков инъекций, наличием легочного, маточного, желудочного кровотечений, в редких случаях — интракраниальными кровоизлияниями; при лабораторных исследованиях выявляют выраженную тромбоцитопению, признаки коагулопатии, обусловленной как потреблением факторов свертывания, так и потерями из-за развития синдрома текучих капилляров.
Септический шок. Диагностика шока должна быть выполнена согласно стандартам базисной и расширенной реанимации у детей, которые включают оценку показателей центрального и периферического кровообращения, дыхания и таких ключевых параметров, как сознание и диурез. Оценивают наличие и качественные характеристики следующих параметров:
- частоту сердечных сокращений;
- неинвазивное артериальное давление;
- центральный пульс (есть/нет);
- периферический пульс (есть/нет, наполнение/напряжение);
- перфузию кожи (время наполнения капилляров, температуру и цвет кожных покровов);
- перфузию ЦНС (в сознании, активен, отвечает на голос, отвечает на боль, нет ответа); перфузию почек (темп диуреза);
- мышечный тонус.
Критерии диагностики септического шока представлены в табл. 2.
| Теплый шок | Холодный шок |
| Гиперемия кожи. Горячие дистальные отделы конечностей. Озноб. Лихорадка. Тахикардия. Артериальное давление в пределах нормы или слегка снижено. Пульсовое давление не изменено (используется для оценки сердечного выброса). Олигурия. Расстройства сознания (апатия, сомноленция), психомоторное возбуждение | Бледность кожи. Выраженные нарушения микроциркуляции (дистальные отделы конечностей холодные). Тахикардия. Гипотензия. Олигоанурия. Глубокие расстройства сознания (сопор, кома) |
Таблица 2. Клинические проявления септического шока
Смешанная форма (менингококкемия + менингит)
В 30% случаев генерализация менингококковой инфекции проявляется сочетанием менингококкемии и менингита. При такой форме заболевания у пациента имеют место признаки как менингита, так и менингококкемии.
На рис. 1 представлен алгоритм, с помощью которого можно определить доминирующий синдром (шок или повышение ВЧД) у ребенка с ГФМИ.
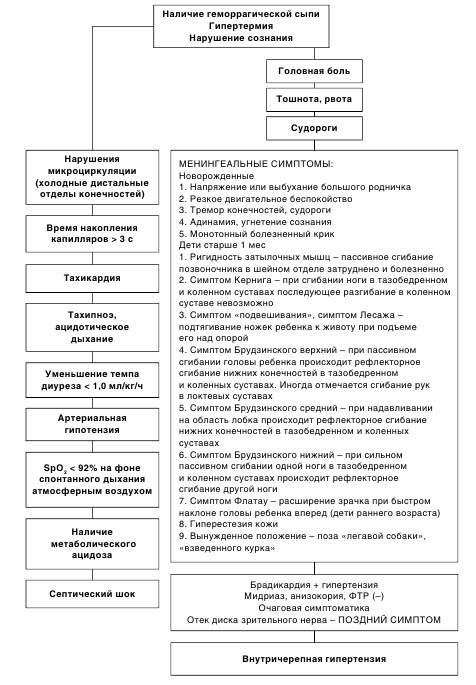
Рис. 1. Дифференциально-диагностический алгоритм доминирующего синдрома при генерализованной фульминантной менингококковой инфекции у детей
Поддержание адекватной вентиляции и оксигенации (С, 2++)
Всем больным с СШ необходима поддержка дыхания.
Если при дыхании атмосферным воздухом SpO2 менее 90–92%, необходимо проведение оксигенотерапии с использованием лицевой маски или назальных катетеров. Оптимальным считается уровень оксигенации при SpO2 92% и выше.
При угнетении сознания до комы, наличии признаков дислокации головного мозга (артериальной гипертензии на фоне брадикардии, наличии патологических типов дыхания, судорог) необходимо обеспечить проходимость дыхательных путей (используя воздуховод, ларингеальную маску, интубацию трахеи) и проведение искусственной вентиляции легких (мешком Амбу или с помощью системы Айра либо маской наркозно-дыхательного аппарата).
Поддержание системной гемодинамики (С, 2++)
Всем больным с СШ необходима поддержка кровообращения.
Обеспечение венозного доступа
Оптимальным венозным доступом для догоспитального этапа являются катетеризация периферической вены или венесекция.
При невозможности катетеризации периферической вены необходимо использовать внутрикостный доступ, эффективность которого соответствует традиционному венозному доступу.
Катетеризация центральной вены на догоспитальном этапе нецелесообразна.
Волемическая поддержка
После обеспечения сосудистого доступа должна быть проведена болюсная инфузия 0,9% раствора натрия хлорида в дозе 20 мл/кг в течение 10–15 мин; при отсутствии эффекта необходим повторный болюс физиологического раствора в объеме 20 мл/кг.
Если для восстановления циркуляторного статуса потребовалась инфузия жидкости в объеме 40 мл/кг массы тела, обязательным является проведение интубации трахеи и искусственной вентиляции легких.
Инотропная поддержка
При наличии шока, рефрактерного к инфузионной терапии, на догоспитальном этапе целесообразно начать введение инотропных препаратов. С этой целью можно использовать допамин в стартовой дозе 5 мкг/ (г×мин) с титрованием по конечному результату (С, 2++).
Использование адреналина и норадреналина требует установки доступа к центральным сосудам, поэтому их использование на догоспитальном этапе нецелесообразно.
Заместительная терапия глюкокортикоидами (С, 2++)
При терапии генерализованной фульминантной менингококковой инфекции всем пациентам необходимо введение глюкокортикоидов.
При клинической картине отека головного мозга или подозрении на него всем пациентам показано назначение дексаметазона в разовой дозе 0,6 мг/кг массы тела.
При септическом шоке показано введение гидрокортизона гемисукцината в разовой дозе 10 мг/кг массы тела.
Антибактериальная терапия (B, 1++)
При необходимости длительной транспортировки в стационар (>1 ч) антибактериальную терапию следует начинать на догоспитальном этапе.
Препараты выбора: левомицетин в дозе 25 мг/кг, цефотаксим в дозе 50 мг/кг, цефтриаксон в дозе 50 мг/кг. Все антибактериальные препараты вводят только внутривенно.
Симптоматическая терапия (C, 2++)
При наличии судорог на догоспитальном этапе используют диазепам (мидазолам) в дозе 0,15–0,3 мг/кг внутривенно болюсно.
Дальнейшее ведение пациента (показания к медицинской эвакуации в стационар)
Все больные с ГФМИ и подозрением на нее подлежат обязательной экстренной госпитализации в инфекционный стационар либо в ОРИТ любого ближайшего многопрофильного детского стационара по жизненным показаниям.
Прогноз
Определяется особенностями течения заболевания и тяжестью состояния ребенка на момент обращения за медицинской помощью. При гипертоксической (фульминантной) форме крайне высок риск развития летального исхода.
Диагностика
В условиях СтОСМП диагностика ГФМИ у детей основывается на тех же принципах, что и на догоспитальном этапе. Основным отличием является возможность лабораторного экспресс-исследования, позволяющего оценить и выявить расстройства гомео- и гемостаза (коагулопатию) и признаки повреждения внутренних органов и систем.
Лечение
Приоритетным направлением на всех этапах терапии являются поддержание гемодинамики, газообмена и проведение церебропротекции независимо от того, что доминирует в клинической картине заболевания — шок или внутричерепная гипертензия.
Основными направлениями терапии в условиях СтОСМП являются обеспечение адекватного газообмена, коррекция нарушений гемодинамики, антибактериальная терапия с учетом принципа преемственности.
Первичная стабилизация состояния (первый час терапии в условиях стационара).
Задачи терапии.
Восстановление и поддержание проходимости дыхательных путей.
Обеспечение адекватной оксигенации и вентиляции.
Восстановление и поддержание адекватной циркуляции и перфузии.
Цели терапии (A, 1++).
Время наполнения капилляров — менее 2 с.
Удовлетворительное наполнение пульса на периферических и магистральных артериях.
Нормальная температура конечностей (теплые конечности).
Темп почасового диуреза — более 1 мл/ (кг×ч).
Ясное сознание.
Показатели артериального давления должны соответствовать возрастной норме (неинвазивное измерение АД достоверно только при наличии пульса на периферических артериях).
Нормальные показатели концентрации глюкозы.
Нормальные показатели концентрации ионизированного кальция.
Минимально необходимый объем мониторинга.
Пульсоксиметрия.
Постоянный мониторинг электрокардиограммы.
Измерение артериального и пульсового давления.
Измерение пульсового и диастолического давления позволяет провести дифференциальную диагностику септического шока с низким (высокое пульсовое давление) и высоким (минимальное пульсовое давление) ОПСС.
Термометрия.
Контроль за почасовым темпом диуреза.
Мониторинг уровня гликемии.
Исследование кислотно-основного и газового состава крови.
Основные мероприятия интенсивной терапии, направленные на стабилизацию состояния ребенка с генерализованной менингококковой инфекцией, представлены в табл. 3.
Таблица 3. Мероприятия интенсивной терапии
| Система органов | Терапевтическое воздействие |
| Дыхательные пути, дыхание | Максимально ранняя интубация трахеи и ИВЛ (С, 2++). Показаниями к ИВЛ являются наличие одышки, значительная работа дыхания, признаки гипоксемии и гиповентиляции, угнетение сознания или комбинация всех названных признаков. При явных признаках ДН применения лабораторных и инструментальных методов диагностики следует избегать. Восполнение ОЦК, назначение центральных или периферических вазоактивных препаратов до или одновременно с выполнением интубации и проведением ИВЛ (С, 2++). Это связано с тем, что назначение гипнотиков и анальгетиков, необходимых для интубации трахеи, может привести к депрессии гемодинамики. В целях премедикации перед интубацией трахеи наиболее целесообразно использовать атропин, кетамин и бензодиазепины. Кетамин и бензодиазепины также могут быть использованы и для дальнейшей седации и синхронизации пациента с аппаратом ИВЛ. Назначение короткодействующих миорелаксантов может быть оправдано только в случае, если есть полная уверенность в возможности быстрой и безопасной интубации трахеи, а также при адекватной проходимости ВДП |
| Циркуляция |


