Малярия-геморрагическая лихорадка или нет
Теоретические часть темы:
Практическая часть темы:
- Курация больных, планирование ухода, лечения и мероприятий в очаге.
- Алгоритмы забора биологического материала на лабораторное исследование
- Контрольные тесты и задачи темы
Контрольные тесты темы
1. Синдром развивается при ГЛПС
2. Вызывается ГЛПС
3. Вызывается малярия
4. Циклов деления малярийных плазмодиев протекает в организме человека
5. Деления малярийных плазмодиев после которых развивается клиника
-1) после первого
-2) после второго
-3) после третьего
-4) после четвертого
6. Плазмодии могут размножаться вне эритроцитов
-1) 3-х дневной малярии
-2) 4-х дневной малярии
-3) тропической малярии
7. Желтуха развивается при малярии
8. Болезнь в старину на Руси называли "лихоманка"
9. Плазмодий малярии вызывающий наиболее тяжело текущий инфекционный процесс
-1) 3-х дневной малярии
-2) 4-х дневной малярии
-3) тропической малярии
10. Назовите характерный синдром малярии:
-2) лихорадочные пароксизмы
11. Назовите самое грозное осложнение малярии:
-4) разрыв селезенки
12. Сколько фаз выделяют в лихорадочном параксизме
13. Через сколько часов начинается очередной лихорадочный параксизм при 3-х дневной малярии
-1) через 24 часа
-2) через 48 часов
-3) через 72 часа
-4) не имеет определенных часовых режимов
14. Препарат для лечения малярии
15. Мероприятия, проводимые против комаров
16. Рыба для поедания комаров
17. Назовите метод прямой лабораторной диагностики малярийного плазмодия:
18. Лихорадочный пароксизм при 4-х дневной малярии начинается:
-1) через 24 часа
-2) через 48 часов
-3) через 72 часа
-4) через 96 часов
19. Возбудителями малярии являются:
-2) комары рода Anopheles
20. Малярия может быть вызвана одним из:
-1) 4 видов плазмодиев
-2) 3 видов плазмодиев
-3) 5 видов плазмодиев
-4) 2 видов плазмодиев
21. Существует малярия:
-1) трехдневная, четырехдневная, тропическая, ovale
-2) двухдневная, трехдневная, четырехдневная, тропическая
-3) трехдневная, тропическая, двухдневная ovale
-4) тропическая, двухдневная ovale, четырехдневная
22. Наиболее распространена малярия:
-1) трехдневная и ovale
-2) трехдневная и четырехдневная
-3) тропическая и ovale
-4) трехдневная и тропическая
23. Источником малярии являются:
-1) больной малярией человек
-2) комар рода Anopheles
-3) самка комар рода Anopheles
24. Бесполый цикл развития (шизогонию) возбудитель проходит:
-1) в организме человека
-2) в организме комар рода Anopheles
-3) в организме самки комар рода Anopheles
-4) в желудке самки комар рода Anopheles
25. Половой цикл развития (гаметогонию) возбудитель проходит:
-1) в организме человека
-2) в организме комар рода Anopheles
-3) в организме самки комар рода Anopheles
-4) в елудке самки комар рода Anopheles
26. Продолжительность цикла развития тропической малярии составляет:
-2) не имеет четкости
27. Продолжительность инкубационного периода при трехдневной малярии составляет в среднем:
28. Для заболевания малярией характерно:
-1) пароксизмы (лихорадочные приступы)
-2) постепенное повышение температуры
-3) постепенное нарастание симптомов
-4) лихорадки постоянного типа
29. Лихорадочный приступ при заболевании малярией состоит из следующих этапов:
-1) озноб, жар, пот
-3) жар, озноб, пот
-4) состояние дискомфорта, жар, пот
30. Заболевание малярией характеризуется наличием:
-1) гепатолиенального синдрома
-2) статуса тифозус
-3) менингиального синдрома
-4) энцефалитического синдрома
31. С преобладанием тяжелых форм болезни протекает:
-1) трехдневная малярия
-2) трехдневная малярия ovale
-3) тропическая малярия
-4) четырехдневная малярия
32. Одним из важных различий форм малярии является:
-1) периодичность лихорадочных приступов
-2) период апирексии
-3) появление анемии
-4) развитие малярийного цирроза
33. Повторные тканевые циклы развития плазмодия отсутствуют у возбудителя:
-1) тропической малярии
-2) трехдневной малярии
-3) пятидневной малярии
-4) четырехдневной малярии
34. При постановке диагноза "малярии" ведущим методом является:
35. Текущая дезинфекция при малярии проводится:
-1) в окружении больного или носителя дома, по месту работы, в стационаре
-2) в очаге после госпитализации больного
-3) в очаге инфекции
-4) в стационаре после выздоровления больного
36. Заключительная дезинфекция при ГЛПС проводится:
-1) в окружении больного или носителя дома
-2) в окружении больного по месту работы
-3) в окружении больного в детском учреждении, стационаре
-4) в очаге инфекции после госпитализации, выздоровления, смерти больного
37. Заключительная дезинфекция на дому при геморрагических лихорадках осуществляется:
-1) центрами Госсанэпиднадзора
-2) участковыми врачами
-3) участковыми средними медицинскими работниками
-4) медицинскими работниками детских и лечебно-профилактических учреждений
38. Текущая дезинфекция на дому при ГЛПС осуществляется:
-1) центрами Госсанэпиднадзора
-2) дезинфекционными станциями
-3) медицинскими работниками лечебно-профилактических учреждений
39. Для приготовления 10 литров 3% хлорамина используют:
-1) 30 г сухого порошка хлорамина + 10 л воды
-2) 300 г сухого порошка хлорамина + 9,700 л воды
-3) 30 г сухого порошка хлорамина и доводят водой раствор до метки 10 л
-4) вначале приготавливается 10% раствор хлорамина, затем из основного готовят 3% раствор
40. Для приготовления основного раствора хлорной извести применяют:
-1) 100 г сухого порошка хлорной извести + 9,900 л воды
-2) 10 г сухого порошка хлорной извести + 9,990 л воды
-3) 1 кг сухого порошка хлорной извести + 9 л воды
-4) 5 кг сухого порошка хлорной извести + 5 л воды
41. Для постановки диагноза малярии применяется метод:
-3) микроскопия в темном поле
42. Первичное размножение малярийного плазмодия происходит:
-1) в тонком кишечнике
-2) в толстом кишечнике
43 Геморрагическая лихорадка эндемичная для Курганской области
-1) с почечным синдромом
44. Типов малярийных плазмодиев может быть:
45. В Курганской области редко отмечается малярия
-4) высокая иммунная прослойка.
46. Половое деление малярийных плазмодиев происходит
-2) в печени человека.
-3) в эритроцитах человека.
47. Бесполовое деление малярийного плазмодия приводящее к развитию болезни
48. Малярии, при которой отсутствуют четкие временные промежутки, между пароксизмами лихорадок
-1) тропическая малярия.
-2) трехдневная малярия.
-3) четырёхдневная малярия.
-4) малярия овале.
49. Назовите малярию чаще приводящую к коме
-1) тропическая малярия.
-2) трехдневная малярия.
-3) четырёхдневная малярия.
-4) малярия овале.
50. Шок при малярии
51. Возбудитель вызывающий гибель эритроцитов в кровяном русле.
52. Малярия чаще текущая с поражением почек:
53. Заболевание не передаётся кровососущими насекомыми
Последнее изменение этой страницы: 2016-12-09; Нарушение авторского права страницы
Определение, этиология, эпидемиология, патогенез, классификация, клиника, лабораторная диагностика и принципы лечения малярии. Осложнения: клиника, тактика фельдшера при их развитии. Профилактика малярии. Правила диспансеризации реконвалесцентов.
Определение, этиология, эпидемиология, патогенез, клиника, лабораторная диагностика и принципы лечения геморрагической лихорадки с почечным синдромом. Правила диспансеризации реконвалесцентов.
Навыки:
1. Оформление и доставка биоматериала для лабораторного исследования.
2. Выполнение толстой капли и мазка крови при подозрении на малярию.
3. Сбор жалоб, анамнеза при подозрении на малярию, ГЛПС.
4. Проведение объективного обследования больного.
5. Уход за больным во время малярийного пароксизма.
Клещевой энцефалит. Лайм-боррелиоз.
Определение, этиология, эпидемиология, патогенез, клиника, лабораторная диагностика и принципы лечения клещевого энцефалита. Тактика фельдшера при укусе клеща. Профилактика клещевого энцефалита.Определение, этиология, эпидемиология, клиника, диагностика и принципы лечения Лайм-боррелиоза.
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Проведение терапии специфическим иммуноглобулином.
3. Сбор жалоб, анамнеза при подозрении на клещевой энцефалит и Лайм-боррелиоз.
4. Проведение объективного обследования
5. Проверка менингеальных и очаговых симптомов.
6. Удаление впившегося в кожу клеща.
Чума. Туляремия.
Определение, этиология, эпидемиология, патогенез, классификация, клиника, лабораторная диагностика и принципы лечения чумы. Карантинные мероприятия при чуме, дезинсекция, дератизация. Тактика фельдшера при развитии особо опасной инфекции. Типы противочумных костюмов, порядок снятия костюма.
Определение, этиология, эпидемиология, классификация, клиника, лабораторная диагностика, принципы лечения туляремии.
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Характеристика и пальпация измененных лимфатических узлов (бубонов).
3. Сбор жалоб, анамнеза при подозрении на чуму, туляремию.
4. Проведение объективного обследования больного.
5. Порядок одевания и снятия противочумного костюма.
Проведение дезинфекции в эпидочаге.
Сибирская язва. Бруцеллез.
Определение, этиология, эпидемиология, патогенез, классификация, клиника, лабораторная диагностика, принципы лечения и профилактики сибирской язвы. Тактика фельдшера при подозрении на сибирскую язву.
Определение, этиология, эпидемиология, патогенез, классификация, клиника, лабораторная диагностика, принципы лечения и профилактики бруцеллеза.
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Проведение дезинфекции в эпидочаге.
3. Сбор жалоб, анамнеза при подозрении на сибирскую язву, бруцеллез.
4. Проведение объективного обследования больного.
5. Забор крови на серологическое исследование.
Постановка внутрикожной аллергической пробы.
Лептоспироз. Псевдотуберкулез.
Определение, этиология, эпидемиология, патогенез, клиника, лабораторная диагностика, принципы лечения и профилактики лептоспироза.
Определение, этиология, эпидемиология, патогенез, классификация, клиника, лабораторная диагностика, принципы лечения и профилактики псевдотуберкулеза.
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Интерпретация результатов биохимического анализа крови.
3. Сбор жалоб, анамнеза при подозрении на лептоспироз, псевдотуберкулез.
4. Проведение объективного обследования больного.
5. Оформление и доставка биоматериалов для лабораторного исследования.
6. Интерпретация результатов биохимического анализа крови.
7. Сбор жалоб, анамнеза при подозрении на лептоспироз, псевдотуберкулез.
8. Проведение объективного обследования больного.
Столбняк. Бешенство.
Определение, этиология, эпидемиология, патогенез, клиника, лабораторная диагностика, принципы лечения и профилактики столбняка.
Определение, этиология, эпидемиология, патогенез, клиника, принципы лечения и профилактики бешенства.
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Направление получившего ранение или укус к хирургу, правила транспортировки больного.
3. Сбор жалоб, анамнеза при подозрении на столбняк, бешенство.
4. Проведение объективного обследования больного.
5. Осмотр, первичная обработка раны.
6. Введение противостолбнячной, антирабической сывороток.
ВИЧ-инфекция
Определение, этиология, эпидемиология, патогенез, классификации (ВОЗ, по В.И.Покровскому, CDC), клиника, лабораторная диагностика, принципы лечения и профилактики ВИЧ-инфекции. Группы риска по инфицированию ВИЧ. Клиническая характеристика, лабораторно-инструментальная диагностика и принципы лечения ВИЧ-ассоциированных и СПИД-индикаторных болезней. Роль медработников в профилактических мероприятиях. Принципы диспансерного наблюдения
Навыки:
1. Оформление и доставка биоматериалов для лабораторного исследования.
2. Проведение санитарно-просветительной работы с населением.
3. Проведение мероприятий при аварии на рабочем месте.
4. Сбор жалоб, анамнеза при подозрении на ВИЧ-инфекцию.
5. Проведение объективного обследования больного.
6. Забор крови на серологическую и иммунологическую диагностику.
7. Соблюдение требований санэпидрежима, ОСТа по профилактике ВИЧ-инфекции в мед. учреждениях.
Дата добавления: 2019-08-31 ; просмотров: 21 ;
Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
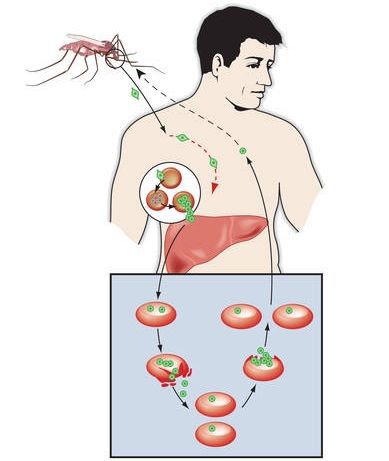
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
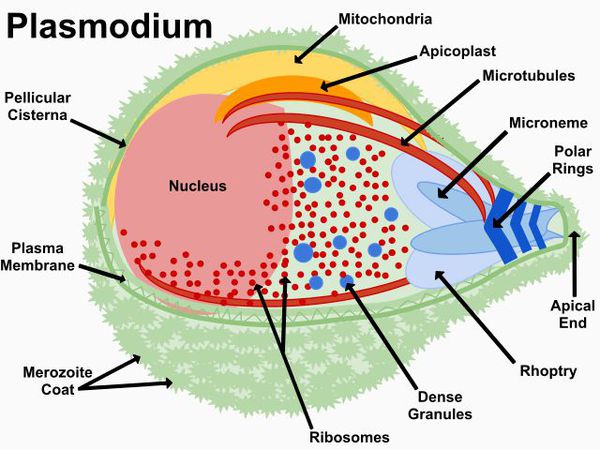
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
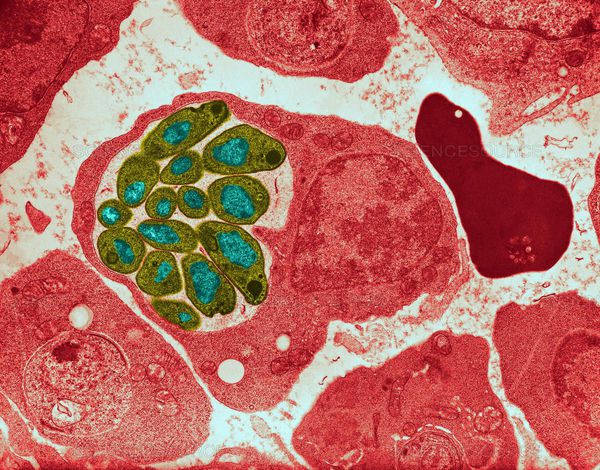
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
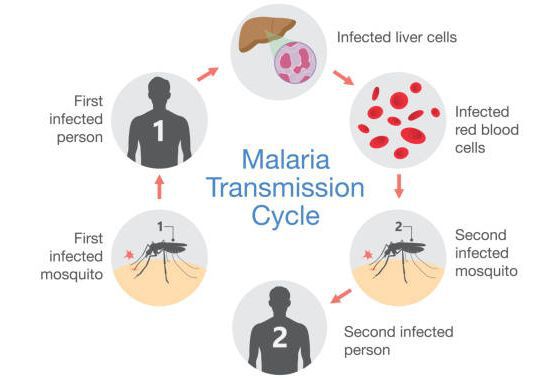
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
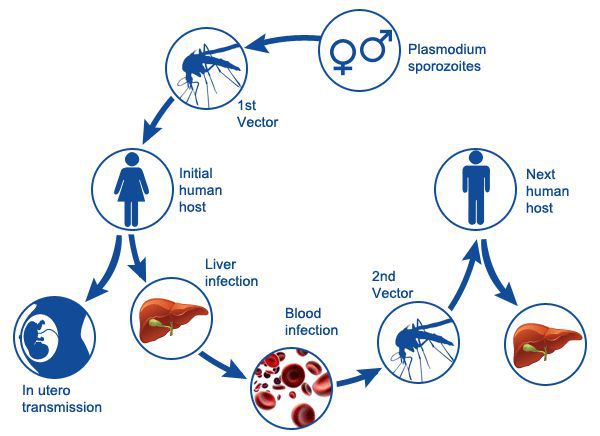
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства. [1] [2]
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
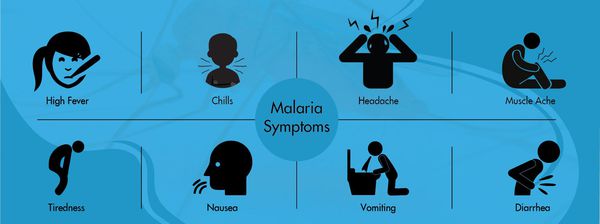
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
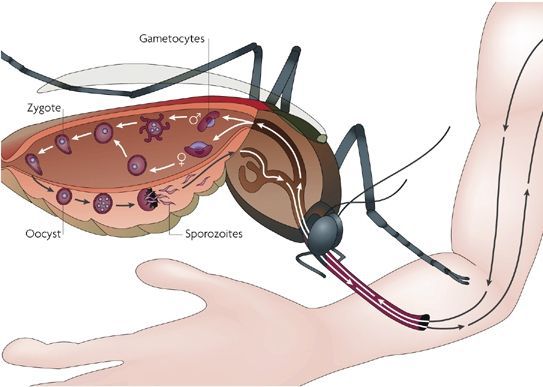
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
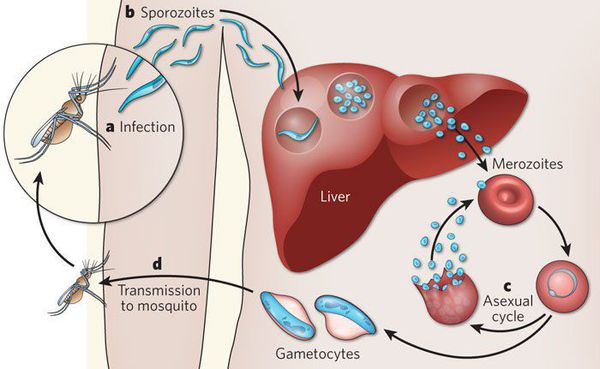
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
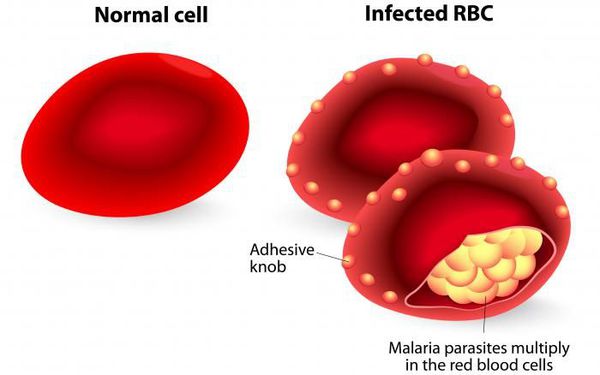
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4]
Классификация и стадии развития малярии
По степени тяжести:
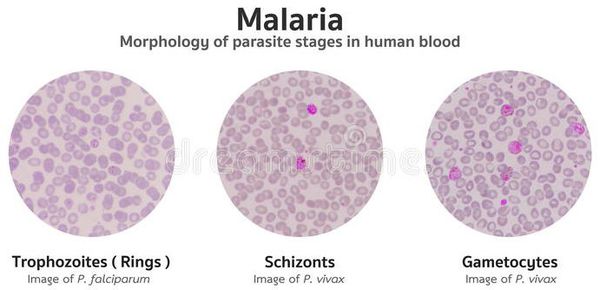
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
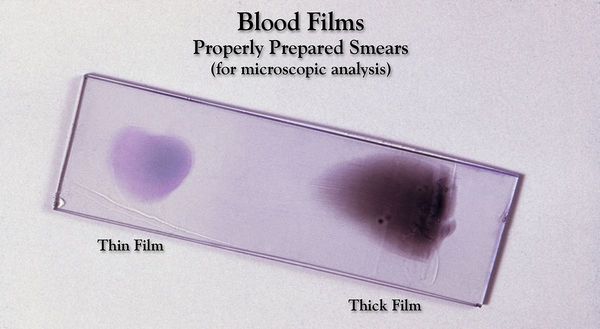
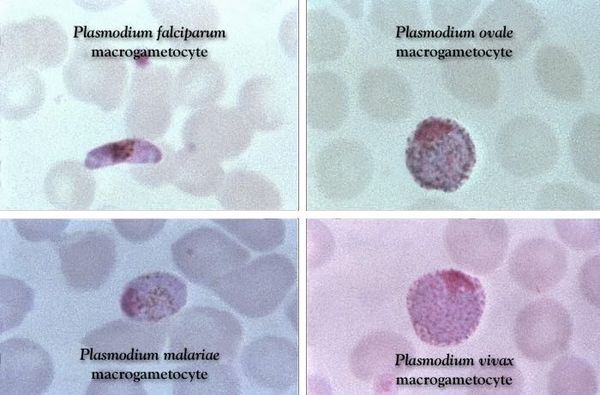
Диагностика малярии
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни. [1] [3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки). [1] [4]
Что такое малярия и лихорадка денге?
Как малярия, так и лихорадка денге являются болезнями, передающимися через москит. Эти две инфекции распространены в тропических и субтропических регионах и вызывают высокую заболеваемость и смертность для многих пациентов во всем мире.
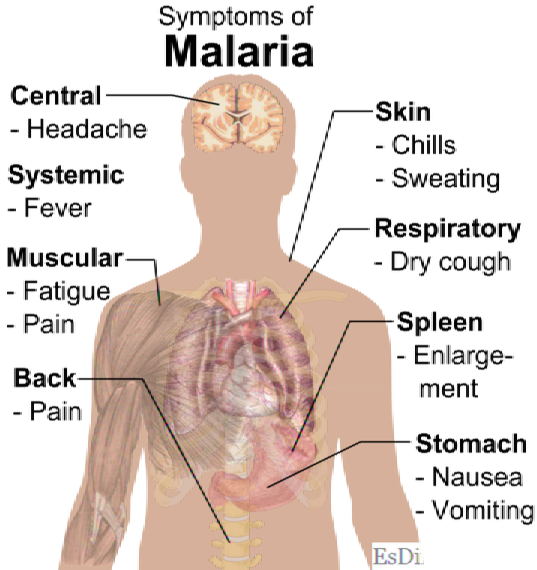
Что такое малярия?
Это инфекционное заболевание, вызванное простейшим паразитом, принадлежащим к семейству Plasmodium, и обычно передается укусом москита Анофелей или зараженной иглой или переливанием.
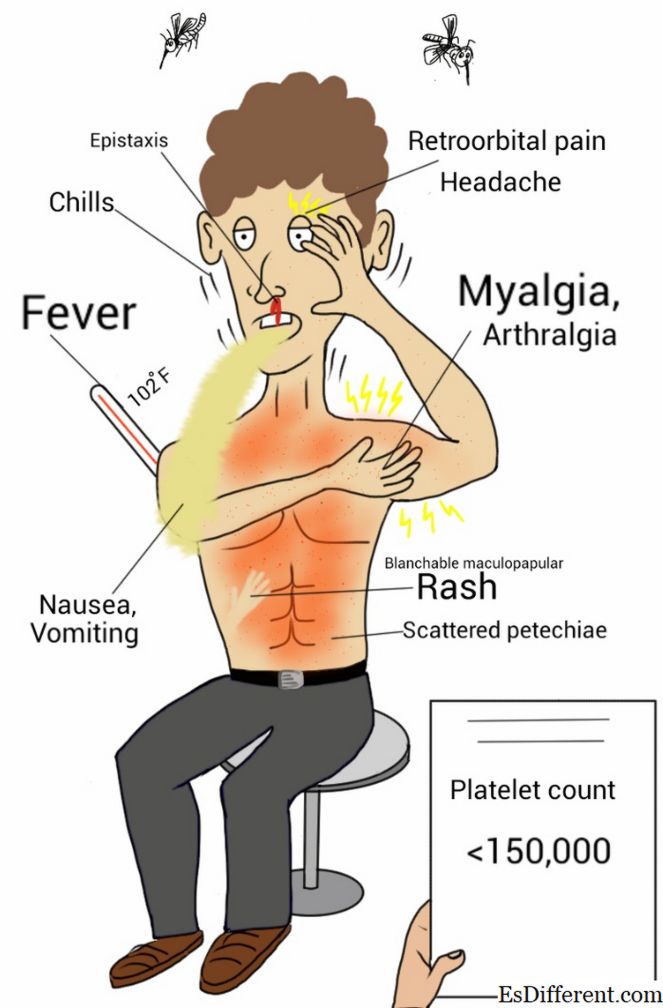
Что такое денге?
Денге - это вирусная инфекция, передающаяся через москит. Инфекция приводит к гриппу, как лихорадка и болезнь, и через определенные промежутки времени превращается в смертельно опасное осложнение, известное как тяжелая лихорадка денге. За последние десятилетия глобальная заболеваемость денге резко возросла.
Разница между малярией и лихорадкой
Определение
малярия
Это смертельная болезнь, переносимая комарами, вызванная простейшим паразитом. Это приводит к прерывистой и лихорадочной лихорадке
лихорадка денге
Денге - это слабость, вызывающая вирусные заболевания тропиков, вызванные москитами, и приводит к внезапной лихорадке и острой боли в суставах.
причины
малярия
Малариальная лихорадка передается укусом комара-анофелей. Лихорадка может распространяться только при укусе комара, в отличие от лихорадки денге. Малярийный комар обычно становится активным и кусает в течение ночи.
лихорадка денге
Денге рассеивается зараженным укусом комара Aedes aegypti. Его можно распространить, если другой комара нападет на зараженного человека, а затем распространит его на некоторых других людей. Москитные атаки в дневное время.
падение
малярия
Широко распространено в Африке к югу от Сахары. Однако Азия и Латинская Америка также затронуты. В меньшей степени затронуты некоторые части Европы и Ближнего Востока. Месторасположение преимущественно сельское.
лихорадка денге
Широко распространена в тропических и субтропических регионах. Он эндемичен в более чем ста странах Африки, Восточного Средиземноморья и Америки, Западной части Тихого океана и Юго-Восточной Азии. Месторасположение - преимущественно городское.
малярия
К ним относятся Plasmodium Vivax, Plasmodium Malaria, Plasmodium Ovale, Plasmodium Falciparum и Plasmodium Knowlesi.
лихорадка денге
Денге является острой лихорадкой, вызывающей заболевание, вызванное вирусами, передаваемыми комаром Aedes вирусами денге, то есть DENVs, состоящими из 4 серотипов (DENV 1-4), которые являются членами семейства flaviviridae, рода flavivirus. Все 4 серотипа DENV всплыли от сильвистических штаммов в лесах Юго-Восточной части Азии.
инкубация
малярия
Как правило, от десяти до пятнадцати дней после укуса москита.
лихорадка денге
Инкубационный период составляет от трех до четырнадцати дней после заражения укусами комаров, в среднем от четырех до семи дней.
Способ передачи
малярия
Москито-вектор, игла, переливание.
лихорадка денге
Только через комара Aedes.
симптомы
малярия
Чувства (периодические), головная боль, озноб, рвота, сухой кашель, увеличение селезенки, потоотделение, обмороки, желтуха, гепатомегалия, спленомегалия, анорексия (расстройство питания характеризуется низким весом).
лихорадка денге
Внезапная лихорадка (390-400 ° C), головная боль, усталость, низкий уровень белых клеток, прострация, зуд, ретро-орбитальная боль, макулопапулезная сыпь кожи, умеренная боль в суставах (лодыжки, колени, локти), опухшие железы и высыпания на верхней и нижней конечности , сильный зуд, увеличенные лимфатические узлы, горящие глаза, потеря аппетита и вкуса, носовое кровотечение (кровотечение носа), кровь в фекалиях и стуле, кровоточащие десны. Лихорадка иногда исчезает, а затем происходит рецидив, а также покраснение кожи и сыпь.
профилактика
малярия
Нет доступных вакцин. Однако имеются противомалярийные препараты. Лучше защищать и защищать себя от укусов комаров.
Наиболее распространенными противомалярийными препаратами являются:
- Хлорохин (Aralen)
- Гидроксихлорохин (плакенил)
- Хининсульфат (Qualaquin)
- Мефлохин.
- Амальгама атовакуна и прогуанила (Малароне)
лихорадка денге
Нет вакцины. Однако, чтобы быть в безопасности, просто избегайте укусов комаров. Ацетаминофен, Тайленол и т. Д. Могут привести к гибели денге и снижению температуры. Рекомендуется адекватное потребление жидкости.
осложнения
малярия
Жизненно опасные осложнения из-за заражения малярией Plasmodium falciparum могут включать:
лихорадка денге
Серьезно, когда состояние прогрессирует при геморрагической лихорадке денге. Может присутствовать синяки и пятна крови под кожей, и может возникнуть пневмония и отек сердца. Геморрагическая лихорадка денге является серьезным заболеванием, которое может быть смертельным и приводит к смерти 5% инфицированных людей.
Резюме малярии против лихорадки денге
Различия между малярией и лихорадкой были кратко изложены ниже:
Читайте также:


