Лихорадка скалистых гор реферат
Синонимы: горная лихорадка, клещевой риккетсиоз Америки, лихорадка Булла, черная лихорадка, rocky mountain spotted fever. Злокачественный вариант пятнистой лихорадки Скалистых гор - бразильский сыпной тиф, сыпной тиф Сан-Паулу, тиф Минас-Жерайс, лихорадка Тобиа.
Пятнистая лихорадка Скалистых гор - острая риккетсиозная болезнь, характеризуется симптомами общей интоксикации и появлением обильной макуло-папулезной экзантемы, которая при тяжелом течении болезни становится геморрагической.
Этиология. Возбудитель - Rickettsia rickettsii был открыт Риккетсом в 1906 г. Характеризуется свойствами, присущими всем риккетсиям. Обладает гемолитической и токсической активностью, является внутриклеточным паразитом, заселяет как ядро, так и цитоплазму. На искусственных питательных средах не растет. Культивируют риккетсию в желточных мешках куриных эмбрионов, в культуре клеток и путем инфицирования лабораторных животных (морские свинки, кролики и др.). Быстро погибает при нагревании (+50 °С) и под влиянием дезинфицирующих средств.
Эпидемиология. Наблюдается в США (ежегодно регистрируется 600-650 случаев), в Канаде, Бразилии, Колумбии. В США выявлено около 15 видов клещей - естественных носителей возбудителя лихорадки Скалистых гор. Основными из них являются: Dermacentor andersoni, D. variabilis, Amblyomma arnericanum.
Заражение человека наступает при укусе клеща, часто это остается незамеченным, в США лишь 54,2% больных сообщили об укусах клеща примерно за 2 нед до заболевания. В природных очагах наблюдается естественная зараженность около 10 видов животных - прокормителей клещей. Характерна трансовариальная передача риккетсий. Роль дополнительного природного резервуара инфекции могут играть собаки.
Патогенез. Воротами инфекции является кожа в месте укуса клеща. В отличие от других клещевых риккетсиозов, первичный аффект на месте укуса клеща не образуется. Риккетсии по лимфатическим путям проникают в кровь, паразитируют не только в эндотелии сосудов, но и в мезотелии, в мышечных волокнах. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Пораженные эндотелиальные клетки сосудов некротизируются, на месте повреждения образуются пристеночные тромбы с клеточной инфильтрацией вокруг них. При тяжелом течении болезни отмечаются обширные ишемические очаги в различных органах и тканях (головной мозг, миокард и др.). Развивается тромбогеморрагический синдром.
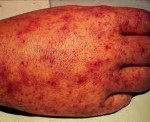
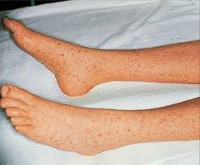
Симптомы и течение. Инкубационный период длится от 3 до 14 дней (при легких формах он более продолжительный, а при тяжелых сокращается до 3-4 суток). Болезнь начинается остро с ознобом, повышается температура тела (до 39-41°С), появляются сильная головная боль, слабость, адинамия, боли в мышцах, костях, суставах, иногда наблюдается рвота. У некоторых больных за 1-2 дня имеются нерезко выраженные продромальные симптомы (слабость, потеря аппетита). При тяжелых формах болезни рано проявляется тромбогеморрагический синдром (носовые кровотечения, рвота "кофейной гущей", геморрагическая сыпь, кровоподтеки на месте инъекций и др.). Первичный аффект не образуется, но у части больных можно обнаружить регионарный (к месту укуса клеща) лимфаденит, увеличение и болезненность лимфатического узла выражены умеренно. На 2-4-й день (редко на 5-6-й) появляется обильная макуло-папулезная сыпь. Сыпь появляется на конечностях, затем на всем теле, на лице, на волосистой части головы и почти всегда на ладонях и подошвах. С развитием тромбогеморрагического синдрома сыпь претерпевает геморрагическое превращение. На месте пятен и папул появляются петехии и более крупные кровоизлияния в кожу. На месте обширных кровоизлияний может наблюдаться некротизация в виде гангрены отдельных участков кожи (мошонка и др.) и слизистых оболочек (мягкое небо, язычок). Выявляется конъюнктивная сыпь и энантема на мягком небе. Через 4-6 дней элементы сыпи бледнеют и постепенно исчезают. На месте кровоизлияний длительно сохраняется пигментация кожи. Возможно шелушение кожи.
Проявления общей интоксикации напоминают ее проявления при эпидемическом сыпном тифе. Появляется сильная головная боль, раздражительность, возбуждение, нарушения сознания, галлюцинации, бред. Могут наблюдаться парезы, параличи, нарушение слуха и зрения, менингеальные признаки и другие признаки поражения центральной нервной системы. Длительность острого периода при тяжелом течении достигает 2-3 нед. Выздоровление наступает медленно и даже при современных методах терапии летальность достигает 5-8%.
По клиническим проявлениям различают: амбулаторную форму болезни (субфебрильная температура тела, необильная сыпь без геморрагических проявлений, общая длительность 1-2 нед); абортивную с острым началом, высокой температурой, длительность лихорадки около недели, сыпь быстро исчезает; типичную с характерной симптоматикой и длительностью болезни до 3 нед, и молниеносную, при которой через 3-4 дня наступает смерть. Последняя форма характерна для злокачественного варианта лихорадки Скалистых гор (бразильский сыпной тиф).
Осложнения - тромбофлебиты, нефриты, пневмонии, гемиплегии, невриты, нарушение зрения, глухота, в периоде реконвалесценции и в более поздние сроки - облитерирующий эндартериит.
Диагноз и дифференциальный диагноз. При выраженной клинической симптоматики и эпидемиологических данных (пребывание в эндемичной местности, укусы клещей за 5-14 дней до начала болезни и др.) диагноз возможен до получения данных лабораторных исследований. Для подтверждения диагноза используют серологические реакции: реакция агглютинации с протеями ОХ19 и ОХ2 (Вейля-Феликса), РСК со специфическим антигеном, более чувствительной является непрямая реакция иммунофлюоресценции, которая рекомендована ВОЗ (1993 г). Используют также выделение возбудителя из крови больных путем заражения морских свинок. Дифференцировать необходимо с другими клещевыми риккетсиозами.
Синонимы: горная лихорадка, клещевой риккетсиоз Америки, лихорадка Булла, черная лихорадка, rocky mountain spotted fever. Злокачественный вариант пятнистой лихорадки Скалистых гор - бразильский сыпной тиф, сыпной тиф Сан-Паулу, тиф Минас-Жерайс, лихорадка Тобиа.
Пятнистая лихорадка Скалистых гор - острая риккетсиозная болезнь, характеризуется симптомами общей интоксикации и появлением обильной макуло-папулезной экзантемы, которая при тяжелом течении болезни становится геморрагической.
Этиология . Возбудитель - Rickettsia rickettsii был открыт Риккетсом в 1906 г. Характеризуется свойствами, присущими всем риккетсиям. Обладает гемолитической и токсической активностью, является внутриклеточным паразитом, заселяет как ядро, так и цитоплазму. На искусственных питательных средах не растет. Культивируют риккетсию в желточных мешках куриных эмбрионов, в культуре клеток и путем инфицирования лабораторных животных (морские свинки, кролики и др.). Быстро погибает при нагревании (+50 °С) и под влиянием дезинфицирующих средств.
Эпидемиология . Наблюдается в США (ежегодно регистрируется 600-650 случаев), в Канаде, Бразилии, Колумбии. В США выявлено около 15 видов клещей - естественных носителей возбудителя лихорадки Скалистых гор. Основными из них являются: Dermacentor andersoni, D. variabilis, Amblyomma arnericanum.
Заражение человека наступает при укусе клеща, часто это остается незамеченным, в США лишь 54,2% больных сообщили об укусах клеща примерно за 2 нед до заболевания. В природных очагах наблюдается естественная зараженность около 10 видов животных - прокормителей клещей. Характерна трансовариальная передача риккетсий. Роль дополнительного природного резервуара инфекции могут играть собаки.
Патогенез . Воротами инфекции является кожа в месте укуса клеща. В отличие от других клещевых риккетсиозов, первичный аффект на месте укуса клеща не образуется. Риккетсии по лимфатическим путям проникают в кровь, паразитируют не только в эндотелии сосудов, но и в мезотелии, в мышечных волокнах. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Пораженные эндотелиальные клетки сосудов некротизируются, на месте повреждения образуются пристеночные тромбы с клеточной инфильтрацией вокруг них. При тяжелом течении болезни отмечаются обширные ишемические очаги в различных органах и тканях (головной мозг, миокард и др.). Развивается тромбогеморрагический синдром.
Симптомы и течение. Инкубационный период длится от 3 до 14 дней (при легких формах он более продолжительный, а при тяжелых сокращается до 3-4 суток). Болезнь начинается остро с ознобом, повышается температура тела (до 39-41°С), появляются сильная головная боль, слабость, адинамия, боли в мышцах, костях, суставах, иногда наблюдается рвота. У некоторых больных за 1-2 дня имеются нерезко выраженные продромальные симптомы (слабость, потеря аппетита). При тяжелых формах болезни рано проявляется тромбогеморрагический синдром (носовые кровотечения, рвота "кофейной гущей", геморрагическая сыпь, кровоподтеки на месте инъекций и др.). Первичный аффект не образуется, но у части больных можно обнаружить регионарный (к месту укуса клеща) лимфаденит, увеличение и болезненность лимфатического узла выражены умеренно. На 2-4-й день (редко на 5-6-й) появляется обильная макуло-папулезная сыпь. Сыпь появляется на конечностях, затем на всем теле, на лице, на волосистой части головы и почти всегда на ладонях и подошвах. С развитием тромбогеморрагического синдрома сыпь претерпевает геморрагическое превращение. На месте пятен и папул появляются петехии и более крупные кровоизлияния в кожу. На месте обширных кровоизлияний может наблюдаться некротизация в виде гангрены отдельных участков кожи (мошонка и др.) и слизистых оболочек (мягкое небо, язычок). Выявляется конъюнктивная сыпь и энантема на мягком небе. Через 4-6 дней элементы сыпи бледнеют и постепенно исчезают. На месте кровоизлияний длительно сохраняется пигментация кожи. Возможно шелушение кожи.
Проявления общей интоксикации напоминают ее проявления при эпидемическом сыпном тифе. Появляется сильная головная боль, раздражительность, возбуждение, нарушения сознания, галлюцинации, бред. Могут наблюдаться парезы, параличи, нарушение слуха и зрения, менингеальные признаки и другие признаки поражения центральной нервной системы. Длительность острого периода при тяжелом течении достигает 2-3 нед. Выздоровление наступает медленно и даже при современных методах терапии летальность достигает 5-8%.
По клиническим проявлениям различают: амбулаторную форму болезни (субфебрильная температура тела, необильная сыпь без геморрагических проявлений, общая длительность 1-2 нед); абортивную с острым началом, высокой температурой, длительность лихорадки около недели, сыпь быстро исчезает; типичную с характерной симптоматикой и длительностью болезни до 3 нед, и молниеносную, при которой через 3-4 дня наступает смерть. Последняя форма характерна для злокачественного варианта лихорадки Скалистых гор (бразильский сыпной тиф).
Осложнения - тромбофлебиты, нефриты, пневмонии, гемиплегии, невриты, нарушение зрения, глухота, в периоде реконвалесценции и в более поздние сроки - облитерирующий эндартериит.
Диагноз и дифференциальный диагноз. При выраженной клинической симптоматики и эпидемиологических данных (пребывание в эндемичной местности, укусы клещей за 5-14 дней до начала болезни и др.) диагноз возможен до получения данных лабораторных исследований. Для подтверждения диагноза используют серологические реакции: реакция агглютинации с протеями ОХ19 и ОХ2 (Вейля-Феликса), РСК со специфическим антигеном, более чувствительной является непрямая реакция иммунофлюоресценции, которая рекомендована ВОЗ (1993 г). Используют также выделение возбудителя из крови больных путем заражения морских свинок. Дифференцировать необходимо с другими клещевыми риккетсиозами.
Пятнистая лихорадка Скалистых гор (Ixodorickettsiosis Americana, синонимы: горная лихорадка, клещевой риккетсиоз Америки, бразильский сыпной тиф и др.) — острая риккетсиозная болезнь из группы природно-очаговых зоонозов, характеризуется общей интоксикацией, появлением обильной макуло-папулезной экзантемы, которая при тяжелом течении становится геморрагической.
Исторические сведения.Впервые болезнь наблюдалась в 1873 г. в регионе Скалистых гор в штате Монтана (США). В 1896 г. аналогичное заболевание описал Wood в штате Айдахо. Большое значение имели работы Ricketts, который дал детальное описание ее в 1906—1910 гг. и впервые установил переносчиков болезни — лесных клещей (Dermacentor andersoni). В 1919 г. Wolbach об наружил внутриядерное паразитирование риккетсий, возбудителей болезни, и описал картину патологоанатомических изменений при данном заболевании. В последующие годы болезнь наблюдалась во многих штатах США, Канаде и ряде стран Южной Америки.
Этиология.Возбудитель — Rickettsia rickettsii был открыт Риккетсом в 1906 г. Имеет свойства, характерные для всех риккетсий. Обладает гемолитической и токсической активностью, является внутриклеточным паразитом, заселяет как ядро, так и протоплазму. Культивируют риккетсию в желточных мешках куриных эмбрионов, культуре клеток и путем заражения лабораторных животных (морские свинки, кролики). Быстро погибает при нагревании и под воздействием дезинфицирующих средств.
Эпидемиология.Наблюдается в США (ежегодно регистрируется 600—650 случаев), в Канаде, Бразилии, Колумбии. Резервуаром риккетсий в природе являются дикие млекопитающие и клещи (всего около 15 видов). Основные из них: Dermacentor andersoni, D. variabilis. Заражение человека наступает при укусе клеща. Характерна трансовариальная передача риккетсий. Роль дополнительного резервуара инфекции могут играть собаки. Больной человек не опасен.
Патогенез и патологическая анатомия.Воротами инфекции является кожа в месте укуса клеща. В отличие от других клещевых риккетсиозов первичный аффект на месте укуса не образуется. По лимфатическим путям риккетсии проникают в кровь, паразитируют не только в эндотелии сосудов, но и в мезетелии, в мышечных волокнах. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Пораженные эндотелиальные клетки сосудов некротизируются, на месте повреждения образуются пристеночные тромбы с клеточной инфильтрацией вокруг них. При тяжелом течении болезни отмечаются обширные ишемические очаги в различных органах и тканях (головной мозг, миокард и др.) Развивается тромбогеморрагический синдром. После болезни остается стойкий иммунитет.
Общая интоксикация напоминает интоксикацию при эпидемическом сыпном тифе. Появляется сильная головная боль, раздражительность, возбуждение, галлюцинации, нарушения сознания, бред. Могут наблюдаться парезы, параличи, нарушения слуха и зрения, менингеальные признаки. Длительность острого периода при тяжелом течении достигает 2—3 нед. Выздоровление происходит медленно.
По клиническим проявлениям различают амбулаторную форму болезни (субфебрилитет, необильная сыпь, длительность 1—2 нед.), абортивную (острое начало, высокая лихорадка, длительностью до 1 нед., сыпь быстро исчезает), типичную с характерной симптоматикой длительностью около 3 нед. и молниеносную, при которой через 3—4 дня наступает смерть. Последняя форма характерна для злокачественного варианта лихорадки Скалистых гор (бразильский сыпной тиф).
Осложнения:тромбофлебит, нефрит, пневмония, гемиплегия, невриты, нарушение зрения, глухота.
Диагноз и дифференциальный диагноз.При диагностике учитываются эпидемиологические данные (пребывание в эндемичной местности, укусы клещей) и характерная клиническая симптоматика. Для подтверждения диагноза используются серологические реакции: РСК со специфическим антигеном и непрямая реакция иммунофлюоресценции. Можно выделить возбудитель из крови больных (заражением морских свинок). Дифференцируют с другими клещевыми риккетсиозами.
Лечение.Назначают тетрациклин внутрь по 0,5 г 4 раза в день в течение 5—7 дней, в течение первых суток при тяжелых формах антибиотик лучше вводить парентерально. Назначают также гепарин по 40—60 тыс. ЕД в сутки. При развитии критических состояний (инфекционно-токсический шок и др.) используют методы интенсивной терапии.
Прогноз.При тяжелых формах прогноз серьезный даже при современных методах терапии. В США (данные 1993 г.) летальность составляла 5,2%, а среди лиц старше 40 лет — 8,2%. Возможны стойкие остаточные явления (глухота и др.).
Правила выписки.Сроки госпитализации определяются клинической формой и тяжестью болезни. Реконвалесцентов выписывают после клинического выздоровления (нормализация температуры тела и функционального состояния органов и систем), иногда со стойкими резидуальными явлениями (нарушение слуха, зрения и др.).
Диспансеризация.Реконвалесценты выписываются под наблюдение врачей КИЗ и при консультации различных специалистов (невропатолог, офтальмолог, кардиолог и др.). Сроки наблюдения определяются индивидуально. Учитывается возможность развития эндартериитов через несколько месяцев после болезни.
Профилактика и мероприятия в очаге.Проводятся противоклещевые мероприятия и вакцинация контингентов из групп риска.
Врачебная экспертиза.Реконвалесценты после тяжелых форм и с резидуальными явлениями нуждаются во врачебной экспертизе.
Военно-врачебная экспертиза проводится при выраженных нарушениях функций отдельных органов и систем.
МАРСЕЛЬСКАЯ ЛИХОРАДКА
Марсельская лихорадка (Marseilles fеbris, Ixodorickеttsiosis, синонимы: прыщевидная лихорадка, собачья болезнь и др.) — острая риккетсиозная болезнь и:) группы природно-очаговых зоонозов, которая характеризуется доброкачественным течением, наличием первичного аффекта и распространенной макуло-папулезной сыпью.
Этиология.Возбудитель — Rickettsia conori — обладает свойствами, общими и для других риккетсий. Может паразитировать как в цитоплазме, так и в ядрах клеток хозяина. Риккетсия грамотрицательна, не растет на питательных средах, размножается в культурах тканей, куриных эмбрионах и при заражении лабораторных животных (белые мыши, белые крысы, морские свинки, кролики, суслики). Чувствительна к тетрациклинам.
Эпидемиология.Марсельская лихорадка относится к зоонозам с природной очаговостью. Основным источником и резервуаром инфекции является собачий клещ Rhipicephalus sanguineus, в организме которого они сохраняются до 1,5 лет. Характерна трансовариальная передача инфекции. Переносчиками инфекции могут быть и другие клещи, но они не имеют большого значения. Резервуаром инфекции могут быть собаки, зайцы, шакалы. Сезонность заболевания (с мая по октябрь) обусловлена особенностью биологии собачьего клеща. Собачий клещ относительно редко нападает на человека, поэтому заболеваемость носит спорадический характер и наблюдается в основном среди владельцев собак. Возможно заражение человека и при втирании в кожу раздавленных инфицированных клещей. Передачи инфекции от человека к человеку не происходит. В нашей стране болезнь встречается довольно редко.
Симптомы и течение.Инкубационный период 3—7 дней. Болезнь подразделяется на начальный период (до появления сыпи), период разгара и период выздоровления. Характерной особенностью является развитие первичного аффекта до начала болезни. У большинства больных отмечается острое начало с быстрым повышением температуры тела (до 38—40° С), сопровождающееся ознобом. Лихорадка длится 3—10 дней. Больные жалуются на сильную головную боль, слабость, бессонницу, выраженные мышечные и суставные боли. Может быть рвота. Отмечается гиперемия и одутловатость лица, инъекция сосудов склер и слизистых оболочек зева. Первичный аффект наблюдается почти у всех больных. К началу болезни он представляет собой участок воспаления кожи диаметром около 10 мм, в центре некротический очаг диаметром около 3 мм, покрытый темной корочкой, которая отпадает лишь к 5-7-му дню нормальной температуры, открывается небольшая язвочка, которая эпителизируется в течение 8—12 дней, после чего остается пигментированное пятно. Локализуется обычно на закрытых участках кожи. Субъективных ощущений в области первичного аффекта больные не отмечают. Может быть (у 30%) небольшое увеличение и небольшая болезненность регионарного лимфатического узла.
Характерная экзантема появляется у всех больных. Элементы сыпи появляются на 2—4-й день болезни сначала на груди и животе, затем в течение 24 ч распространяются на шею, лицо, конечности, почти у всех больных сыпь обнаруживается на ладонях и подошвах. Сыпь обильная, особенно на конечностях, состоит из пятен и папул, часть элементов подвергается геморрагическому превращению, у многих больных на месте папул появляются везикулы. На ногах элементы сыпи ярче и крупнее, чем на других участках кожи. Сыпь сохраняется 8—10 дней, оставляет после себя пигментацию кожи.
Со стороны органов кровообращения отмечается брадикардия и небольшое снижение АД, органы дыхания без существенной патологии, может быть увеличение печени (у 40—50%) и селезенки (у 30%). Отмечается умеренный лейкоцитоз и небольшое повышение СОЭ.
Осложнения:пневмонии, тромбофлебиты бывают очень редко.
Для лабораторного подтверждения диагноза используют серологические реакции: РСК со специфическим антигеном, РНГА, но предпочтительнее является непрямая реакция иммунофлюоресценции.
Лечение.Наиболее эффективным этиотропным средством является тетрациклин. Он назначается внутрь по 0,3—0,4 г 4 раза в сутки в течение 4—5 дней. При непереносимости антибиотиков тетрациклиновой группы можно использовать левомицетин, который назначается внутрь по 0,5—0,75 г 4 раза в сутки в течение 4—5 дней.
Прогноз.Болезнь характеризуется доброкачественным течением. Даже до введения в практику антибиотиков летальные исходы были очень редкими и обусловлены сопутствующими заболеваниями. При антибиотикотерапии прогноз благоприятный.
Правила выписки.Реконвалесценты выписываются после полного клинического выздоровления.
Диспансеризацияне проводится.
Профилактика и мероприятия в очаге.Проводятся мероприятия по защите человека от клещей и от попадания частиц инфицированных клещей на кожу и слизистые оболочки глаз и носа (что может происходить при снятии клещей с собак). Человек, больной марсельской лихорадкой, опасности не представляет.
Врачебная экспертиза.Марсельская лихорадка заканчивается полным выздоровлением без каких-либо резидуальных явлений. Она не приводит к изменению трудоспособности или годности к несению военной службы. Врачебная экспертиза не проводится.
Реферат: Пятнистая лихорадка Скалистых Гор
Синонимы: горная лихорадка, клещевой риккетсиоз Америки, лихорадка Булла, черная лихорадка, rocky mountain spotted fever. Злокачественный вариант пятнистой лихорадки Скалистых гор - бразильский сыпной тиф, сыпной тиф Сан-Паулу, тиф Минас-Жерайс, лихорадка Тобиа.
Пятнистая лихорадка Скалистых гор - острая риккетсиозная болезнь, характеризуется симптомами общей интоксикации и появлением обильной макуло-папулезной экзантемы, которая при тяжелом течении болезни становится геморрагической.
Этиология . Возбудитель - Rickettsia rickettsii был открыт Риккетсом в 1906 г. Характеризуется свойствами, присущими всем риккетсиям. Обладает гемолитической и токсической активностью, является внутриклеточным паразитом, заселяет как ядро, так и цитоплазму. На искусственных питательных средах не растет. Культивируют риккетсию в желточных мешках куриных эмбрионов, в культуре клеток и путем инфицирования лабораторных животных (морские свинки, кролики и др.). Быстро погибает при нагревании (+50 °С) и под влиянием дезинфицирующих средств.
Эпидемиология . Наблюдается в США (ежегодно регистрируется 600-650 случаев), в Канаде, Бразилии, Колумбии. В США выявлено около 15 видов клещей - естественных носителей возбудителя лихорадки Скалистых гор. Основными из них являются: Dermacentor andersoni, D. variabilis, Amblyomma arnericanum.
Заражение человека наступает при укусе клеща, часто это остается незамеченным, в США лишь 54,2% больных сообщили об укусах клеща примерно за 2 нед до заболевания. В природных очагах наблюдается естественная зараженность около 10 видов животных - прокормителей клещей. Характерна трансовариальная передача риккетсий. Роль дополнительного природного резервуара инфекции могут играть собаки.
Патогенез . Воротами инфекции является кожа в месте укуса клеща. В отличие от других клещевых риккетсиозов, первичный аффект на месте укуса клеща не образуется. Риккетсии по лимфатическим путям проникают в кровь, паразитируют не только в эндотелии сосудов, но и в мезотелии, в мышечных волокнах. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Пораженные эндотелиальные клетки сосудов некротизируются, на месте повреждения образуются пристеночные тромбы с клеточной инфильтрацией вокруг них. При тяжелом течении болезни отмечаются обширные ишемические очаги в различных органах и тканях (головной мозг, миокард и др.). Развивается тромбогеморрагический синдром.
Симптомы и течение. Инкубационный период длится от 3 до 14 дней (при легких формах он более продолжительный, а при тяжелых сокращается до 3-4 суток). Болезнь начинается остро с ознобом, повышается температура тела (до 39-41°С), появляются сильная головная боль, слабость, адинамия, боли в мышцах, костях, суставах, иногда наблюдается рвота. У некоторых больных за 1-2 дня имеются нерезко выраженные продромальные симптомы (слабость, потеря аппетита). При тяжелых формах болезни рано проявляется тромбогеморрагический синдром (носовые кровотечения, рвота "кофейной гущей", геморрагическая сыпь, кровоподтеки на месте инъекций и др.). Первичный аффект не образуется, но у части больных можно обнаружить регионарный (к месту укуса клеща) лимфаденит, увеличение и болезненность лимфатического узла выражены умеренно. На 2-4-й день (редко на 5-6-й) появляется обильная макуло-папулезная сыпь. Сыпь появляется на конечностях, затем на всем теле, на лице, на волосистой части головы и почти всегда на ладонях и подошвах. С развитием тромбогеморрагического синдрома сыпь претерпевает геморрагическое превращение. На месте пятен и папул появляются петехии и более крупные кровоизлияния в кожу. На месте обширных кровоизлияний может наблюдаться некротизация в виде гангрены отдельных участков кожи (мошонка и др.) и слизистых оболочек (мягкое небо, язычок). Выявляется конъюнктивная сыпь и энантема на мягком небе. Через 4-6 дней элементы сыпи бледнеют и постепенно исчезают. На месте кровоизлияний длительно сохраняется пигментация кожи. Возможно шелушение кожи.
Проявления общей интоксикации напоминают ее проявления при эпидемическом сыпном тифе. Появляется сильная головная боль, раздражительность, возбуждение, нарушения сознания, галлюцинации, бред. Могут наблюдаться парезы, параличи, нарушение слуха и зрения, менингеальные признаки и другие признаки поражения центральной нервной системы. Длительность острого периода при тяжелом течении достигает 2-3 нед. Выздоровление наступает медленно и даже при современных методах терапии летальность достигает 5-8%.
По клиническим проявлениям различают: амбулаторную форму болезни (субфебрильная температура тела, необильная сыпь без геморрагических проявлений, общая длительность 1-2 нед); абортивную с острым началом, высокой температурой, длительность лихорадки около недели, сыпь быстро исчезает; типичную с характерной симптоматикой и длительностью болезни до 3 нед, и молниеносную, при которой через 3-4 дня наступает смерть. Последняя форма характерна для злокачественного варианта лихорадки Скалистых гор (бразильский сыпной тиф).
Осложнения - тромбофлебиты, нефриты, пневмонии, гемиплегии, невриты, нарушение зрения, глухота, в периоде реконвалесценции и в более поздние сроки - облитерирующий эндартериит.
Диагноз и дифференциальный диагноз. При выраженной клинической симптоматики и эпидемиологических данных (пребывание в эндемичной местности, укусы клещей за 5-14 дней до начала болезни и др.) диагноз возможен до получения данных лабораторных исследований. Для подтверждения диагноза используют серологические реакции: реакция агглютинации с протеями ОХ19 и ОХ2 (Вейля-Феликса), РСК со специфическим антигеном, более чувствительной является непрямая реакция иммунофлюоресценции, которая рекомендована ВОЗ (1993 г). Используют также выделение возбудителя из крови больных путем заражения морских свинок. Дифференцировать необходимо с другими клещевыми риккетсиозами.
Пятнистая лихорадка Скалистых гор – это острый природно-очаговый зооноз с преимущественно трансмиссивным механизмом передачи, вызываемый риккетсиями. Клиническая картина характеризуется наличием лихорадки, общеинтоксикационного синдрома, обильной макуло-папулезной сыпи с геморрагическим компонентом, признаков поражения нервной и сердечно-сосудистой систем. Диагностика основана на обнаружении серологических маркеров в сыворотке крови пациента. Используется метод ПЦР. Лечение проводится антибактериальными препаратами из группы тетрациклинов. Параллельно назначается симптоматическая терапия.
МКБ-10
Общие сведения
Впервые заболевание было зарегистрировано в горных районах США в 1899 году. Пятнистая лихорадка известна под разными названиями: горная лихорадка, бразильский сыпной тиф, клещевой риккетсиоз Америки. Данная нозология распространена в США, Канаде, Центральной и Южной Америке. Характерна сезонность. Пик заболеваемости регистрируется в весенне-летний период, что связано с высокой активностью клещей-переносчиков. Восприимчивость всеобщая, но чаще болеют мужчины от 40-65 лет и дети младше 10 лет, проживающие в сельской местности. Эту тенденцию можно объяснить выбором профессии (лесники, охотники) и активным отдыхом соответственно.

Причины
Возбудитель пятнистой лихорадки – грамотрицательная палочка Rickettsia rickettsii. Отличается выраженным полиморфизмом. В клетках обнаруживается как в цитоплазме, так и в ядре. Микроорганизм чувствителен к нагреванию, быстро инактивируется при температуре свыше 50° С и под воздействием дезинфицирующих средств. Устойчив к замораживанию, долго сохраняется в высушенном состоянии. Резервуар и источник инфекции – дикие грызуны, рогатый скот, собаки. Кроме того, переносчиками и стойким резервуаром считаются иксодовые клещи определенных видов. Человек является случайным хозяином. Заражение происходит при укусе насекомого либо при раздавливании и втирании клеща в области расчесов. У переносчика риккетсии персистируют в течение всей жизни, передаются трансовариально.
Патогенез
Патогенез пятнистой лихорадки Скалистых гор связан с тропностью риккетсий к клеткам эндотелия. Первичный очаг после укуса клеща не образуется. Паразит попадает в регионарные лимфатические узлы, а затем в системный кровоток. Патоген фиксируется на клетках эндотелия, проникает в них и способствует развитию некроза. Преимущественно поражаются сосуды мелкого и среднего калибра различной локализации. Вследствие этого образуются пристеночные тромбы, усиливается продукция биологически активных веществ с увеличением степени интоксикации, начинают вырабатываться антитела к эндотелиоцитам.
Вокруг пораженных сосудов формируются инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов и микроскопически напоминающие гранулемы. Развиваются деструктивные или деструктивно-пролиферативные васкулиты. При вовлечении в патологический процесс мышечной стенки сосудов наблюдаются панваскулиты. Наиболее часто встречается поражение сосудов почек, надпочечников, кожи, сердца и головного мозга. Характерная сыпь является следствием патоморфологических изменений сосудов кожи. При обтурации просвета тромбом формируются некрозы соответствующих анатомических областей.
Классификация
Течение риккетсиоза может быть разнообразным и сопровождаться различными симптомами. Основная триада заболевания включает выраженную лихорадочную реакцию, головную боль и характерную сыпь, которая появляется за короткий промежуток времени. В клинической практике преобладают среднетяжелые и тяжелые формы заболевания. Американские ученые предложили следующую классификацию пятнистой лихорадки Скалистых гор:
- Амбулаторная форма. Наблюдается субфебрильная температура. Выявляется незначительная интоксикация с умеренным ощущением недомогания, слабости. Высыпания могут быть нетипичными, с нехарактерной локализацией или отсутствовать вообще.
- Абортивная форма. Отмечается резкий подъем температуры до высоких цифр. Лихорадочный период составляет около 7 дней. Специфическая сыпь также сохраняется примерно в течение недели, потом исчезает, сменяясь длительной пигментацией и шелушением.
- Типичная форма. Формируется типичная клиническая картина с выраженной лихорадкой продолжительностью около 3 недель, головными и мышечными болями. Геморрагическая сыпь вначале выявляется на конечностях, затем распространяется к центру тела.
- Молниеносная форма. Характеризуется крайне тяжелым течением с выраженной интоксикацией и декомпенсацией состояния. Больной с первых дней может впасть в кому. В большинстве случаев завершается летальным исходом через 4-5 дней.
Симптомы лихорадки
Инкубационный период может составлять до 2 недель, в среднем длится 7 дней. Иногда разгару заболевания предшествует короткий продромальный период, проявляющийся недомоганием, головными болями, потерей аппетита. Обычно заболевание начинается остро с резкого подъема температуры тела до 39-41° С, выраженных артралгий, миалгий и головных болей. Возможны боли в животе, имитирующие острый аппендицит (чаще у детей). У некоторых больных выявляются отеки дорсальной стороны ладоней. Нередко возникает тошнота, рвота, носовые кровотечения. В отдельных случаях формируется периорбитальный отек, инъекция сосудов конъюнктивы. При осмотре полости рта обнаруживаются геморрагические высыпания на слизистых оболочках. Постепенно лихорадка приобретает ремиттирующий характер с суточными колебаниями температуры до 1,5° С. Лихорадочный период продолжается 2-3 недели.
На 3-5 день заболевания на коже больных появляется макулопапулезная сыпь. Типична первичная локализация в области голеностопных суставов, запястий и локтей с последующим распространением по всему телу. Элементы склонны к слиянию. В тяжелых случаях обнаруживается экзантема на ладонях и подошвах. С 8-10 дня течения патологии сыпь приобретает геморрагический характер, что при тяжелых формах ведет к формированию некрозов в области кончиков носа и ушных раковин, мягкого неба и гениталий. Высыпания начинают исчезать после снижения температуры тела. На месте элементов долго сохраняется пигментация и отрубевидное шелушение.
Соматическая симптоматика чаще всего включает признаки поражения сердечно-сосудистой системы и ЦНС. Возможна гипотензия, брадикардия, глухость сердечных тонов. Тахикардия соответствует крайне тяжелому течению заболевания. Нередки коллапсы. Вовлечение нервной системы сопровождается бредом, судорогами, парезами и параплегиями, параличами черепно-мозговых нервов, появлением патологических рефлексов, нарушениями сознания разной степени выраженности вплоть до развития комы. Редко выявляется гепатолиенальный синдром. Более чем у половины пациентов появляются запоры. Специфические симптомы поражения дыхательной и мочевыделительной систем отсутствуют.
Осложнения
Самыми распространенными осложнениями пятнистой лихорадки Скалистых гор являются пневмонии и флебиты. Возможно развитие гломерулонефрита, миокардита с возникновением острой сердечной недостаточности, невритов, иритов и облитерирующего эндартериита, формирование гангрены характерной локализации. При поражении черепных нервов отмечается появление соответствующей симптоматики (обычно – нарушений функций органов слуха и зрения). Иногда выявляются судороги, менингизм, синдром Гийена-Барре. Наиболее грозным осложнением считается кома. Со стороны желудочно-кишечного тракта могут наблюдаться кровотечения различной локализации, перфорации, гепатомегалия с желтухой. Отмечены случаи быстрой декомпенсации у лиц, страдающих алкоголизмом, и у чернокожих мужчин с дефицитом глюкозо-6-фосфатдегидрогеназы.
Диагностика
При физикальном осмотре врач-инфекционист обнаруживает специфическую сыпь на кожных покровах, иногда – наличие геморрагических элементов на слизистой оболочке ротовой полости. Редко наблюдается первичный аффект с регионарным лимфаденитом. При признаках поражения ЦНС назначается консультация невролога, который выявляет патологические рефлексы и симптомы поражения черепных нервов. Для диагностики пятнистой лихорадки Скалистых гор используют следующие лабораторные методы:
- Общелабораторные исследования. В общем анализе крови определяется анемия, тромбоцитопения. По результатам биохимического исследования крови возможны нарушения электролитного баланса в виде гипонатриемии, иногда – повышение уровней билирубина, печеночных трансаминаз, мочевины и креатинина. В спинномозговой жидкости отмечается лейкоцитоз с повышенным или нормальным уровнем глюкозы.
- Выявление инфекционных маркеров. Используют определение нарастания титра специфических антител в крови пациента методом ИФА, РИФ. Диагностически значимым считается титр IgM>1:64, IgG>1:128. Для выделения патогена применяют биопробу. Разработана ПЦР-диагностика. Высокой специфичностью обладает реакция связывания комплемента.
Дифференциальный диагноз проводят с другими пятнистыми лихорадками, эндемическим и эпидемическим тифом, а также лептоспирозом, иерсиниозом и вторичным сифилисом. Необходимо исключить моноцитарный эрлихиоз и гранулоцитарный анаплазмоз человека. Иногда требуется дифференцировка с геморрагическими васкулитами и инфекционной эритемой. У детей важно отличить риккетсиоз от фарингита, вызываемого стрептококком группы А, с появлением сыпи после острого периода.
Лечение пятнистой лихорадки
Лечение должно проводиться в стационаре под контролем инфекциониста с возможностью перевода в палату интенсивной терапии. Назначаются антибактериальные средства тетрациклинового ряда, возможно использование тетрациклина и доксициклина. При лечении беременных женщин препаратом выбора является хлорамфеникол. Параллельно проводится симптоматическая терапия (жаропонижающие, внутривенные инфузии). Особое внимание уделяют контролю электролитного и водного баланса. При развитии осложнений план лечения корректируется в соответствии с характером патологических изменений.
Прогноз и профилактика
Прогноз сомнительный. Летальность, по разным данным, составляет от 5 до 80%. Раннее выявление патологического состояния и своевременное назначение антибактериальных препаратов способствует благоприятному исходу заболевания. Выздоровление длительное, особенно при поражении различных систем организма, может сопровождаться формированием стойких нарушений. Специфическая профилактика не проводится. Неспецифические мероприятия включают истребление грызунов и клещей, ношение специальной защитной одежды, использование репеллентов и индивидуальных средств защиты. Большое значение имеет правильное извлечение клеща и раннее начало антимикробного лечения при появлении первых симптомов заболевания.
Читайте также:
- Инфекции с высыпаниями как у ветрянки
- Расшифровка результатов на торч инфекции инвитро
- Увезли ребенка и инфекционное
- Инфекции при субфебрильной температуре у ребенка
- Инфекция при взятии пункции через сколько развивается
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

