Лейкоз почему развиваются инфекционные осложнения

Лейкоз — это злокачественное заболевание кроветворной системы, отличающееся системностью поражения и ранним метастазированием. Как распознать болезнь на ранних стадиях и как ее лечат современные врачи?
Лейкоз — это большая группа онкологических заболеваний, при которых возникает расстройство функций кроветворных органов. До недавнего времени эту патологию называли белокровием либо раком крови. Современные данные, однако, свидетельствуют о том, что далеко не при всех формах лейкоза в крови имеется повышенное количество лейкоцитов, и далеко не каждая форма этой болезни проявляется серьезными изменениями в клеточном составе крови.
Симптомы
Лейкоз отличается невероятным многообразием симптоматики в зависимости от формы.
- ·В первую очередь разница в клинической картине болезни зависит от того, острая или хроническая ее форма имеется у конкретного пациента.
- ·Симптомы острого лейкоза:
- ·начало заболевания может быть острым;
- ·признаки, характерные для интоксикации, — вот с чего обычно начинается острый лейкоз:
- ·выраженный подъем температуры тела;
- ·резкая слабость;
- ·кровоточивость;
- ·тяжелое течение инфекций;
- ·У пожилых пациентов на фоне дебюта болезни может обостряться сердечная патология, из-за чего их поначалу часто госпитализируют в кардиологические отделения.
- ·Нередки случаи, когда лейкоз обнаруживается случайно: при профилактическом осмотре или во время нахождения в стационаре по причинам, не связанным с онкологическим заболеванием.
- ·Объективное исследование зачастую абсолютно неинформативно из-за отсутствия каких-либо внешних признаков болезни.
- ·При остром лейкозе могут увеличиваться лимфатические узлы, печень, селезенка, хотя этот признак не является характерным только для данной болезни.
- ·Геморрагический синдром также является одним из проявлений патологии. Кровоточивость десен, вагинальные кровотечения, появление подкожных гематом (синяков) в ответ на самые слабые ушибы — все это происходит из-за нарушения состава крови и снижения ее свертываемости.
- ·Болевой синдром также может быть признаком острого лейкоза. Боли не локализованы в конкретном месте, могут мигрировать, однако чаще всего ощущаются в суставах и костях.
- ·Хронический лейкоз коварен тем, что начало болезни обычно остается незамеченным. Лишь у четверти больных при проведении анализов крови внимательный врач может обнаружить признаки надвигающейся катастрофы.
- ·По мере прогрессирования патологии возникают признаки поражения кроветворной системы:
- ·увеличение селезенки и, в гораздо меньшей степени, печени;
- ·пациенты жалуются на:
- ·слабость;
- ·чувство тяжести и, реже, боли в левом подреберье;
- ·потливость;
- ·незначительный рост температуры тела (субфебрильные цифры);
- ·повышенную утомляемость.
- ·Дальнейшее прогрессирование болезни приводит к стойкому падению трудоспособности больного в результате:
- ·продолжительных и весьма сильных болей в костях;
- ·периодического серьезного повышения температуры, сопровождающегося ознобом, проливным потом;
- ·снижения массы тела.
Причины
- ·Основной причиной любой формы лейкоза является мутация генов, приводящая к появлению клеток и измененной хромосомной структурой.
- ·Мутировать клетки могут под влиянием внешних факторов, однако наследственная передача склонности к болезни также важна.
- ·Внешние мутагенные факторы это:
- ·Ионизирующее излучение. Исследования, проведенные на основании историй болезни ликвидаторов аварии на ЧАЭС и жертв атомных бомбардировок, доказали важность этого фактора в развитии лейкоза.
- ·Химические мутагены. Существует множество доказательств онкогенной активности бензола, препаратов из группы цитостатиков, левомицетина, бутадиона.
- ·Вирусные инфекции. Вирус Эпштейна-Барра встраивает свои гены в хромосомы клеток, принуждая ее непрерывно расти.
- ·Наследственный характер лейкозов доказывается фактом более частого возникновения болезни в семьях, в которых уже имеются заболевшие.
Диагностика

- ·Наличие любого или даже всех вышеперечисленных симптомов совершенно не дают оснований для постановки окончательного диагноза лейкоза.
- ·Точная диагностика болезни осуществляется лишь на основании изучения состава крови и красного костного мозга. Для этого на микроскопию берется:
- ·кровь;
- ·пунктат из красного костного мозга.
- ·Повторные анализы крови необходимо производить при всех затяжных инфекциях, тяжело поддающихся обычному лечению
- ·Любое длительно существующее изменение в картине крови является абсолютным показанием к пункционному исследованию красного костного мозга, в котором при лейкозе обнаруживают увеличение количества незрелых форм клеток крови.
Лечение
- ·Целью лечения лейкоза является достижение и максимально возможное продление улучшения или полное выздоровление.
- ·При остром лейкозе лечение следует начинать незамедлительно из-за склонности болезни к быстрому нарастанию тяжести и высокой вероятности смертельного исхода.
- ·Химиотерапию острого лейкоза проводят путем внутривенного введения цитостатических препаратов и мощных иммуносупрессоров по определенной схеме.
- ·В начале заболевания может проводиться пунктирование спинномозгового канала с введением в него противораковых средств. Это делается для профилактики неврологического осложнения — нейролейкемии. С этой же целью проводят облучение головы.
- ·Химиотерапия длится в течение 4-6 недель, эффект ее контролируют повторными пункционными исследования костного мозга.
- ·При достижении клинического улучшения, подтвержденного лабораторными анализами, больного переводят на поддерживающую терапию.
- ·Принципы лечения хронических лейкозов мало отличаются от методов терапии острой формы болезни. Серьезная разница лишь в спектре применяемых средств, их дозировке и схемах назначения.
Осложнения
- ·Нейролейкемия возникает при метастазировании опухоли в головной мозг. Проявляется она так же, как менингит, однако отличается более долгим развитием симптомов.
- ·Метастазирование в другие органы приводит к нарушению их функций с соответствующей симптоматикой.
- ·Инфаркт селезенки возникает из-за ее чрезмерного увеличения. При этом снижается способность кровеносной системы питать ткани органа, из-за чего в нем появляются участки некроза.
- ·Анемия происходит вследствие нарушения процесса формирования эритроцитов.
- ·Длительные, тяжело поддающиеся лечению кровотечения — еще одно осложнение лейкоза.
- ·Для этой патологии характерны частые инфекции, отличающиеся весьма тяжелым течением.
- ·Смерть больного наступает из-за тяжелой интоксикации продуктами распада клеток, снижения тканевого питания из-за анемии, инфекций, не поддающихся лечению.
Профилактика
- ·Меры специфической профилактики лейкоза не разработаны.
- ·Чтобы снизить вероятность болезни следует избегать контакта с мутагенными факторами, вести здоровый образ жизни, периодически проходить медицинский осмотр.
- ·Обращаться к врачу необходимо:
- ·при длительных и частых инфекциях любого характера;
- ·при кровоточивости возникшей внезапно и без видимых причин;
- ·при необъяснимом падении работоспособности, повышении температуры, неясных болях в животе, снижении веса, потере аппетита.
Дополнительно
- ·Существует свыше 25 форм лейкоза, каждая из которых отличается достаточно высокой злокачественностью.
- ·Наиболее неблагоприятный прогноз — при остром лейкозе. Гибель пациента может наступить несмотря на все усилия врачей в течение нескольких недель.
- ·При хроническом лейкозе прогноз несколько более благоприятен. При ранней диагностике и адекватном лечении шансы добиться стойкой ремиссии довольно высоки. Во время обострения (так называемый бластный криз) прогноз резко ухудшается.
Лейкоз и химиотерапия
Лейкоз и химиотерапия
У многих пациентов уже до начала лечения выявляются лихорадка и нейтропения. Нераспознанные инфекции могут быстро диссеминировать и закончиться фатально, поэтому недопустима отсрочка назначения антибиотиков до появления развернутой клинической картины.
Наиболее важным предрасполагающим фактором развития инфекций является нейтропения. Риск инфекции зависит от уровня и длительности постцитостатической нейтропении и возрастает при количестве нейтрофилов меньше 1 • 10 9 /л.
При развитии агранулоцитоза (нейтрофилов меньше 0,5 • 10 9 /л) вероятность инфекции очень велика, а при количестве нейтрофилов меньше 0,1 • 10 9 /л инфекции развиваются у большинства пациентов и имеют чрезвычайно тяжелое течение.
До середины 1980-х годов грамотрицательные бактерии кишечного происхождения были причиной 70-80% бактериальных инфекций у больных острым лейкозом. В настоящее время 60-80% бактериальных инфекций вызывается грамположительными микроорганизмами. Это обусловлено:
1) использованием сосудистых катетеров;
2) проведением деконтаминации кишечника, подавляющей грамотрицательную микрофлору;
3) выбором антибактериальных препаратов для эмпирической антибактериальной терапии.
Наряду с бактериальными инфекциями большое значение у больных с нейтропенией имеют грибковые (кандидоз, аспергиллез), вирусные (вызванные herpes simplex и zoster, ЦМВ) и протозойные инфекции.
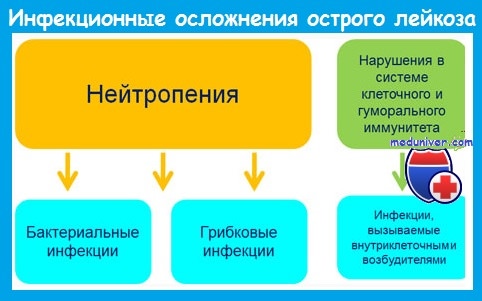
Инфекционные осложнения при остром лейкозе отличаются атипичным течением. Это обусловлено следующими обстоятельствами:
1) агранулоцитоз существенно изменяет реакцию организма на инфекционный агент, что клинически чаще всего проявляется развитием фебрильной температуры без других признаков локальной или системной инфекции;
2) многие антибиотики нарушают микрофлору больного, подавляют чувствительные микроорганизмы и способствуют пролиферации резистентных бактерий и грибов рода Candida (суперинфекция);
3) большое влияние на защитные механизмы оказывает химиотерапия, вызывающая миелосупрессию и повреждение эндотелия;
4) глюкокортикостероиды, часто вводимые больным как часть специфической терапии, также отрицательно влияют на защитные механизмы;
5) интубация, зондовое энтеральное питание и использование сосудистых катетеров вызывают нарушение целостности кожных покровов и/или повреждение слизистых оболочек.
В связи с высокой вероятностью развития инфекционных осложнений у больных острым лейкозом разработан комплекс профилактических мероприятий:
1) изоляция больного в период нейтропении, которая обеспечивает снижение частоты инфекций, передающихся воздушно-капельным путем;
2) обработка кожи и слизистых оболочек дезинфицирующими растворами (хлоргексидин и др.);
3) деконтаминация кишечника (per os назначаются неабсорбируемые антибактериальные препараты, например канамицин, и противогрибковые средства, чаще всего нистатин или суспензия амфотерицина В), позволяющая снизить количество грамотрицательных организмов кишечного происхождения;
4) гигиена ротовой полости (регулярное полоскание и использование мягких зубных щеток с целью предотвращения травмирования десен);
5) системная профилактика (бисептол или фторхинолоны);
6) отказ от ректальных и вагинальных манипуляций (кроме проводимых по неотложным и жизненным показаниям);
7) назначение препаратов гранулоцитарного или гранулоцитарно-моноцитарного колониестимулирующего фактора (КСФ) для более быстрого восстановления нейтрофилов и уменьшения вероятности инфекционных осложнений.
Показанием к назначению эмпирической антибактериальной терапии на фоне агранулоцитоза является фебрильная температура тела (выше 38 °С) более 2 часов, не связанная с инфузиями или аллергическими реакциями. Оптимально сочетание антипсевдомонального пенициллина или цефалоспорина с аминогликозидом.
Допустима монотерапия цефалоспорином 3-го или 4-го поколения или карбепенемом, например имепенемом. При отсутствии эффекта в течение 2-3 суток необходимо дополнение эмпирической антибактериальной терапии ванкомицином; в случае сохранения лихорадки в течение 4-6 дней назначается амфотерицин В в связи с высокой вероятностью системной грибковой инфекции. После идентификации возбудителя проводится целенаправленная антибактериальная, противовирусная и антимикотическая терапия.
Антибактериальная терапия проводится до повышения абсолютного содержания нейтрофилов в крови больше 0,5 • 10 9 /л и нормализации температуры тела. Длительность терапии у пациентов с документированной инфекцией должна быть не менее 10-14 дней.
Трансфузии гранулоцитов используются крайне редко. Единственным показанием к трансфузии является развившийся на фоне агранулоцитоза бактериальный сепсис при отсутствии ответа на адекватную антибактериальную терапию.
Наиболее тяжёлые осложнения острого лейкоза:
· кровотечение (геморрагический диатез)
· кровоизлияние в мозг
· присоединение инфекций (сепсис)
· тромбоцитопения (снижение количества тромбоцитов)
· нейтропения (снижение количества нейтрофильных лейкоцитов)
· некрозы чаще всего развиваются в слизистой полости рта, миндалин (некротическая ангина), желудочно-кишечного тракта.
· иногда могут возникать инфаркты селезенки.
Осложнения хронического лейкоза:
ь Развивающаяся уремия
ь Присоединение различных инфекций.[ Сестринское дело в терапии.с.249]
Инфекционные осложнения при лейкозах
Инфекционные осложнения при лейкозах наблюдаются довольно часто и являются одной из основных причин смерти больных. Первое место по частоте занимают пневмонии, нередко приводящие больных к преждевременной гибели.
Высокая восприимчивость больных лейкозами к инфекционным осложнениям связана с нарушениями иммунологического статуса больных, усугубляющимися в период химиотерапии, обладающей токсическим и иммунодепрессивным действием.
В развитии пневмоний определенное значение принадлежит нарушению дренажной функции бронхов за счет увеличения внутригрудных лимфатических узлов, периваскулярной и перибронхиальной лейкозной инфильтрации, особенно у больных хроническим лимфолейкозом. Патологические процессы в полости рта, глотки, верхних дыхательных путях и желудочно-кишечном тракте, способствуя скоплению и размножению микробов, приводят к тяжелым септицемиям.[Теропия.с. 56]
Длительное применение цитостатиков, кортикостероидных препаратов и антибиотиков, изменяющее соотношение нормальной микрофлоры организма, благоприятствует диссеминации грибковой и грамотрицательной инфекции.
Диагностика
1. Первым шагом в диагностике является проведения клинического анализа крови путем взятия пробы крови из вены. В пробе крови определяется количество клеток крови (эритроцитов, лейкоцитов и их подтипов, а также тромбоцитов). При обнаружении в клиническом анализе крови более 20% бластных клеток может быть установлен диагноз острого лейкоза.
2. Аспирационная биопсия костного мозга. Исследование костного мозга включает исследование аспирата костного мозга (анализ миелограммы- цитологическое исследование), в редких случаях проводят трепанобиопсию костного мозга для проведения гистологического исследования костного мозга.
3. Цитохимическое исследование (миелопериксидаза, эстераза, гликоген)
4. Цитогенетическое исследование -- выявление хромосомных аномалий. [Болезни крови в амбулаторной практике.c.102]
Лечение
Острый лейкоз лечат в стационаре. При хроническом лейкозе лечение может проводиться амбулаторно. Больных помещают в стерильные боксы. Необходим строгий санитарно-дезинфекционный режим. Частая смена белья. Медицинская сестра в тамбуре бокса должна менять халат, одевать маску, бахилы, перчатки, перед тем как зайти к изолированному больному. Медицинская сестра должна осуществлять контроль: АД, ЧДД, Ps, массы тела, величины суточного диуреза. Необходимо следить за полостью рта больного (для предупреждения гингивита), профилактику пролежней, проводить гигиеническую обработку кожи, половых органов после физиологических отправлений. Необходимо брать кровь для анализа из пальца и вены, определять группу крови (для готовности переливания).
Так же медсестра должна обеспечить больному режим питания: пища должна быть высококалорийной и легкоусвояемой, богатая витаминами В1, С и Р. Следует ограничить потребление углеводов и сладкого.
Острый лейкоз лечат при помощи:
* Химиотерапии - уничтожение лейкозных (бластных) клеток в организме больного.
* Цитостатиков - Винбластин, Аминопретин, Преднизалон.
* Лучевой терапии - ионизирующее облучение.
* Гормонов - Преднизон, Триамсинолон, Дексаметазон.
* Общеукрепляющей терапии - витамины, препараты железа, рациональная диета.
Комплексное лечение продлевает период ремиссии и жизнь больных. При острых миелобластных лейкозах и при рецидивах всех острых лейкозов, в некоторых случаях проводится трансплантация. Если нет совместимых доноров, то используется аутотрансплантация костного мозга самого пациента периода ремиссии. При клинических проявлениях анемии, риске кровотечений, перед предстоящим введением цитостатиков проводят заместительную терапию, переливание эритроцитарной массы или свежей тромбоцитарной массы. При компенсированном состоянии больного следует ограничить показания к заместительной терапии.
В случае хронического лейкоза проводится:
* Консервативное лечение, данное лечение не меняет продолжительность жизни.
* Химиотерапия не используется на ранних стадиях, на поздних же применяется в сочетании с глюкокортикоидами или без них.
* При хроническом лейкозе лечение предполагает или облучение селезенки, или лекарственную терапию.
* Анаболические и стероидные гормоны - Миелосан, Циклофосфан, Хлорамбуцил.
* Острый лейкоз (лейкемия) - при отсутствии лечения приводят к смерти в течение нескольких месяцев. При хорошем лечении в ряде случаев удается оборвать развитие болезни и продлить жизнь больного до нескольких лет.
* Хронический лейкоз (лейкемия) - даже при отсутствии лечения больные могут прожить несколько лет.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
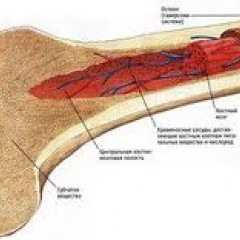
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
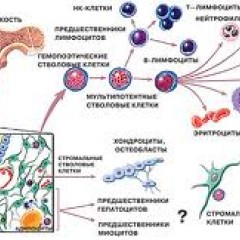
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.

-
3 минут на чтение

Лейкоз или лейкемия – это заболевание крови, при котором происходит образование и развитие злокачественных раковых клеток – метастазов. Из-за того, что они циркулируют по всему организму, заражённые участки будут попадать во все структуры тела. Вследствие этого появляются различные осложнения лейкозов, которые без своевременного диагностирования и лечения приводят к летальному исходу.
Анемия
Анемия – распространённый симптом при лейкозе. Характеризуется снижением концентрации гемоглобина в крови, нарушением процесса её образования. Поражённые клетки, в частности, лейкоциты и эритроциты, перестают выполнять свои функции и распространяются по всему организму.
К симптомам анемии относится: бледность, нарушение сердечного ритма, одышка, головокружения, слабость мышц и нарушения работы опорно-двигательного аппарата.
Тромбоцитопения
Данная патология характеризуется содержанием тромбоцитов ниже общепринятой нормы в 150-300 тысяч на мкл. Тромбоциты отвечают за свёртываемость крови, соответственно при их недостатке она перестаёт сворачиваться. Это может привести к большим кровопотерям в случае травмы или нарушения целостности кожного покрова.
Бластный криз
Относится к тяжёлым осложнениям лейкоза. Выражается усталостью, слабостью, бледностью, снижением веса и потере аппетита. Иногда наблюдается лихорадка.
Опасность заключается в том, что новые части костного мозга начинают постоянно делиться, что приводит к слишком большому количеству молодых и незрелых клеток крови. Далее может развиваться анемия или тромбоцитопения.
Инфаркт селезёнки
Это осложнение характеризуется отмиранием клеток и тканей селезёнки из-за образования тромбов или спазма сосудов. Основной симптом – острая боль в левом подреберье, тошнота, головокружение, реже температура, озноб и вялость. Встречается и бессимптомное протекание, поэтому из-за отсутствия лечения орган полностью перестаёт функционировать.
Повышенная чувствительность к инфекциям
При лейкозе в костном мозге вырабатываются только заражённые клетки крови, которые подавляют и поражают здоровые. Вследствие этого симптомы даже обычной простуды или ОРВИ будут протекать в острой форме, так как иммунитет ослаблен и не может дать реакцию на внешний или внутренний раздражитель.
При лейкозе больной испытывает сильные боли в костях и суставах. Также ощущается дискомфорт в мышцах и связках. Отмечаются головокружения, мигрени. У мужчин может появляться чувство болезненности в области мошонки и полового органа.
Увеличенные лимфоузлы
Из-за нестабильной концентрации лейкоцитов в крови могут увеличиваться лимфоузлы. Зачастую воспаление возникает в области подмышечных впадин или шеи. Однако оно заметно лишь визуально. Увеличенные лимфатические узлы при лейкозе не приносят боль.
Повышение температуры
Лихорадка, возникающая на протяжении длительного периода времени без проявления других симптомов, может означать поражение крови метастазами. Это связано с бесконтрольным увеличением лейкоцитов и их воздействием на область головного мозга, которая отвечает за температуру тела – гипоталамус.
Общее недомогание
Из-за снижения количества эритроцитов в крови человек постоянно чувствует недомогание, усталость, отсутствие аппетита и депрессию. Такое состояние не исчезает даже после сна или отдыха.
Вес также уменьшается, так как образование новых метастазов – энергоёмкий процесс. Как следствие, больной ощущает упадок сил.
Кровотечения
Большие потери крови связаны со снижением количеством тромбоцитов и, как следствие, нарушением процесса её свёртываемости. Поэтому любые травмы, порезы или кровотечения из носа очень опасны. У женщин отмечаются более сильные менструации и нарушения цикла.
Некроз
Из-за снижения защитной функции организма и слабого иммунитета возможно образование некроза – то есть отмирания клеток и тканей – слизистых оболочек. Обычно проявляется в ротовой полости: на миндалинах, языке, дёснах.
Некротическая область имеет синюшный цвет с белёсой окантовкой и гнилой запах. При глотании ощущается сильная боль. Также отмечается головокружения, мигрени и недомогания.
Уремия
Одно из опасных осложнений лейкоза – сепсис или заражение крови, вызывает нарушения в работе выделительной системы и почек. Как следствие развивается почечная недостаточность. Острая форма поражения этого органа и называется уремией.
Такое осложнение опасно тем, что нарушается баланс кислот и щелочей, продукты обмена не выделяются из организма, а попадают в кровь. Проявляется вялостью, сонливостью, сухостью и бледностью.
Белый налёт на кожных покровах и запах нашатыря изо рта – характерные проявления. Также постепенно теряется интерес к пище вплоть до полного отказа от еды.
Миелома
Характеризуется образованием метастазов в плазме крови. Такой процесс нарушает прочность костей, повышая их хрупкость и ломкость. В совокупности с лейкозом миелома поражает всю кровеносную систему организма.
К симптомам такого поражения относится: головокружение, слабость, трудности дыхания, потеря веса, костные и суставные боли.
Пневмония
При лейкозе угнетается нормальное функционирование иммунитета, поэтому любая инфекция быстро развивается и даёт осложнения. Бронхит и пневмония – часто возникающие осложнения.
К основным симптомам относится одышка, хрипы сухого характера, субфебрильная температура (37,1-37,5°), увеличенные лимфоузлы. При отсутствии антибактериальной терапии поражённые клетки разносятся с током крови по всему организму, вызывая сепсис и полную интоксикацию.
Лейкоз или лейкемия – опасное заболевание с множеством осложнений, которые без правильного и своевременного лечения могут привести к летальному исходу. Важно обращать внимание на первые тревожные симптомы и вовремя диагностировать болезнь.
Читайте также:


