Лечение половых инфекций в израиле

Венерология – это важный раздел медицины, сферой деятельности которого является изучение и устранение заболеваний, распространяющихся половым путем (ЗППП). Он занимает некоторую пограничную зону между такими разделами, как гинекология, урология, дерматология и сексология.
Среди большого количества ЗППП в современном мире чаще всего встречаются, согласно статистике, следующие:
- гонорея;
- герпес генитальный;
- генитальный кандидоз.
Немного реже наблюдается у пациентов сифилис. За последние несколько лет участились и другие венерические заболевания, в частности цитомегаловирусная инфекция, трихомониаз и хламидиоз. Следует помнить, что и столь серьезные болезни, как СПИД, вирусный гепатит, также переносятся от зараженного человека половым путем передачи параллельно с заражением через кровь (инъекции и так далее).
Венерология болезнь, вернее ее проявления опасны для человека не столько сами по себе, как теми осложнениями, которые появляются, вследствие жизнедеятельности патогенных микроорганизмов или условно-патогенных (возбудителей), при отсутствии специфического полноценного лечения.
Самыми сложными и серьезными последствиями являются необратимые разрушительные процессы во внутренних органах (особенно, если говорить о герпесе, сифилисе или цитомегаловирусной инфекции) и развитие бесплодия как женского, так и у мужчин.
Не менее опасно и то как проявляются зппп у беременных женщин. В данном случае поражается не только организм самой беременной женщины, но и ее, еще не родившегося ребенка. Возбудители инфекции негативно влияют на плод и способны вызвать врожденные патологии на любой стадии развития плода. В результате, инфицированный ребенок может иметь как несложные патологии, так и серьезные патологии, несовместимые с жизнью. Во многих случаях женщина не может выносить ребенка и беременность заканчивается преждевременными родами или спонтанным выкидышем.

Венерология симптомы общих инфекционных заболеваний
Во многих случаях, не зависимо от заболевания, на ранних стадиях симптоматика полностью отсутствует. При этом человек является носителем инфекции, что крайне опасно для его половых партнеров. Со временем, в процессе жизнедеятельности патогенных микроорганизмов, вырисовывается та или иная клиника.
В случае проявления симптомов, они являются неспецифичными, сходными с банальными воспалениями половых органов, как наружных, так и внутренних. Такая особенность затрудняет диагностирование наличия конкретного ЗППП.
Характерными симптомами практически любого из данной категории заболеваний являются:
- патологические выделения из влагалища или уретрального канала;
- болезненные ощущения внизу живота, в пояснице, в районе наружных половых органов;
- специфические высыпания на половых органах;
- жжение, зуд половых органов;
- болевые ощущения при мочеиспускании;
- болезненность во время полового акта или после него.
В некоторых случаях, при ведении беспорядочной половой жизни, наблюдается инфицирование сразу несколькими возбудителями.
Сифилис – ЗППП, опасное тем, что разрушаются здоровые ткани внутренних органов. Благодаря характерному для этого заболевания новообразованию, появляющемуся на коже больного (шанкру), сифилис можно выявить на ранних стадиях развития. Это дает возможность быстро устранить инфекцию, пока не произошли необратимые процессы.
Генитальный герпес – сложно поддается лечению. Для него характерны высыпания на половых органах в виде пузырьков, сопровождающиеся зудом, жжением, нередко гипертермией и ухудшением общего состояния пациента. Часто переходит в хроническую форму течения с периодическими обострениями состояния.
Опасными являются трихомониаз и цитомегаловирус. Они протекают практически без местной симптоматики и в большинстве случаев выявляются только уже после появления осложнений.
Диагностика и лечение венерических заболеваний
Современные методы диагностики зппп и наличие лечебных препаратов различного спектра действия дают возможность врачам выявлять заболевания, передающиеся половым путем на разных стадиях их развития.
Сложность диагностирования заключается в отсутствии клинической картины или же стертости и не ярко выраженном проявление зппп.
Израильские специалисты применяют комплексное обследование:
- микроскопические методы исследований материалов;
- имунофлюорисцентные методики;
- серологические исследования;
- гистологический метод;
- вирусологические методы;
- дифференциальный анализ и прочее.
Для лечения данной категории заболеваний препараты назначаются комплексно. Как правило, это:
- антибиотикотерапия;
- иммунотерапия;
- специфическая антимикробная терапия;
- специфическая антивирусная терапия;
- антибактериальная специфическая терапия.
Назначаются, также, и физиопроцедуры, и препараты местного наружного действия. Последние применяются только в качестве уменьшения симптоматики и облегчения состояния больного. Лечебного свойства на устранение самого заболевания они не оказывают.
Важно: нельзя игнорировать посещение специалиста и начинать лечение самостоятельно. больной не только не избавиться от проблемы, но и получит еще больше проблем со здоровьем.
При лечении следует полностью выполнять все назначения и рекомендации врача. Только в этом случае оно будет результативным и уменьшит вероятность заражения зппп в будущем.
Во избежание повторного инфицирования (иммунная система не вырабатывает антитела на перенесенное заболевание) следует проходить обследования и курс лечения всем половым партнерам без исключения. 
Профилактические мероприятия
Всем венерическим инфекциям свойственны одни и те же профилактические методы, способные надежно защитить от нежелательных проблем.
Постоянный партнер в сексе или защищенный секс при наличии нескольких партнеров. Надежной защитой является барьерный метод предохранения – использование презервативов.
Не менее важным пунктом в профилактике является и регулярное обследование у врача-венеролога, позволяющее выявить возбудителей инфекции в организме человека на ранних стадиях заболевания.

Инфекции или инфекционные болезни (так правильнее) – это и группа заболеваний, характеризующихся наличием возбудителя (бактерии или вируса) и способностью передаваться от человека (иногда и от животного) к человеку и раздел медицины, изучающий эти заболевания.
Еще одна характерная особенность инфекций – наличие инкубационного периода. Человек уже инфицирован, но проявлений болезни нет. И иммунного ответа нет (антител еще нет). Это представляет трудности для диагностики и лечения этих заболеваний.
Диагностика
Методы диагностики могут отличаться в зависимости от предполагаемого возбудителя и от проявлений заболевания.
Но общими для всех инфекций являются три группы исследований:
- иммунологические тесты (выявление антител)
- бактериологические (вирусологические) анализы: посев биологического материала на питательные среды с выращиванием (культивированием) возбудителя
- ПЦР – диагностика (выявление РНК возбудителя)
В зависимости от подозрения на то или иное заболевание могут выполняться другие диагностические методики. Например, при туберкулезе легких решающими методами диагностики являются рентгенография и СКТ легких и исследование мокроты. А при хронических гематогенных инфекциях определяют вирусную нагрузку (количественный анализ).

Многие ищут в интернете конкретные цены на лечение инфектологических заболеваний в Израиле, и, хотя мы стараемся дать максимум полезной информации посетителям нашего сайта, с нашей стороны было бы очень безответственно указывать какие-либо конкретные или приблизительные цены. Стоимость лечения формируется из множества параметров — врач, клиника, оборудование, тесты и т.д. — поэтому узнать конечную цену можно только по запросу. Получить общее представление о стоимости конкретных процедур или тестов можно из официального прайс-листа Министерства Здравоохранения Израиля, но указанные там цены носят рекомендательный характер, и в реальности могут существенно отличаться.
Группы заболеваний
- Инфекции органов дыхания (респираторные) – самые распространенные:
- грипп, аденовирусные инфекции
- ангина
- корь
- коклюш
- ветряная оспа
- бронхиты и пневмонии
- туберкулез
- Кишечные инфекции – заболевания, воротами которых и основной зоной повреждения является пищеварительный тракт . Их насчитывается более тридцати: дизентерия, холера, болезнь Боткина (гепатит А), паратифы А и Б, токсикоинфекции, эшерихиозы, сальмонеллез, амебиаз и другие.
- Гематогенные инфекции (передающиеся через кровь или лимфу). Среди них такие опасные заболевания:
- ВИЧ-инфекция, финальной стадией, которой является СПИД
- вирусные гепатиты В, С, D
- и другие
- Передающиеся контактным путем через кожу или слизистые. Среди них есть бактериальные, грибковые (микозы), вирусные и паразитарные заболевания. В том числе
- столбняк
- сибирская язва
- венерические заболевания (инфекции, передающиеся половым путем)
- и другие
- Передающиеся различными путями. Например, энтеровирусная инфекция может передаваться как воздушно-капельным путем, так и контактным; и проявления ее могут быть различны – от легкого недомогания до менингита.
Лечение
- Большинство бактериальных инфекций лечится антибиотиками. Причем антибиотики применяются в различных формах – для приема внутрь, для инъекций и внутривенных инфузий, наружные средства. Антибиотики подбираются с учетом вида возбудителя и его индивидуальной чувствительности. При кишечных инфекциях дополнительно используются энтеросорбенты, солевые препараты, возмещающие потерю электролитов и жидкости.
- Вирусные заболевания лечат противовирусными препаратами и иммуномодуляторами.
- Микозы – соответственно противогрибковыми препаратами.
- Для лечения паразитарных заболеваний разработаны специальные лекарственные средства.
- Другие средства и лечебные методики, в зависимости от конкретного заболевания
Большое значение в разработке принципиально новых антибиотиков имели работы израильской ученой Ады Йонат. Она оригинальными методами исследовала влияние антибиотиков на клеточные структуры – рибосомы. Ей удалось выяснить механизм развития устойчивости к антибиотикам. В 2009 году А. Йонат была награждена Нобелевской премией.
Также в Израиле разработан абсолютно новый метод лечения ВИЧ-инфекции, с помощью которого полностью уничтожаются вирусные клетки. Метод проходит клинические исследования.
Профилактика
Именно профилактика способствовала в свое время прекращению эпидемий особо опасных инфекций.
Сейчас применяются различные вакцины. Некоторые из них используются в обязательном порядке (при отсутствии противопоказаний), начиная с раннего детского возраста. Другие прививки делают людям, собирающимся в поездку в страны, где распространены те или иные инфекции.
Некоторые прививки делают людям из так называемых контингентов риска; например, медицинским работникам проводят вакцинацию от гепатита В. С 2011 года в Израиле начали прививать детей новой вакциной от пневмококка (от 13 видов этого возбудителя).
Усилия израильских врачей, работающих в тесном сотрудничестве с учеными, направлены на раннюю диагностику инфекционного заболевания, выявление возбудителя и целенаправленное, индивидуально подобранное лечение.
Исходя из результатов лабораторных анализов, типа вирусного заболевания, общего состояния пациента, врачи в рамках консилиума подбирают максимально эффективное для конкретного клинического случая лечение, составляют индивидуальный терапевтический протокол.
Израильские врачи эффективно лечат герпес у пациентов разных возрастов (от младенцев до пожилых людей) и с разными типами недуга. Для терапии специалисты используют инновационные препараты и эффективные физиотерапевтические методики.
Методы лечения герпеса в Израиле

Терапия герпеса разных типов и на разных стадиях, как правило, заключается в медикаментозном лечении . Иногда в зависимости от локализации патологии и степени активности вируса также в озможно использование различных вариантов физиотерапии и вакцинация для предотвращения рецидивов.
Медикаментозное лечение. Данный вид терапии позволяет комплексно воздействовать на патологию. Противовирусные препараты применяются для лечения и профилактики герпесвирусной инфекции и отличаются высокой эффективностью. При этом их можно использовать столько, сколько будет необходимо – фармацевтические средства последнего поколения абсолютно безопасны. Иммуностимулирующие препараты интерферона повышают сопротивляемость организма и угнетают развитие вирусной инфекции. Средства могут быть как в таблетированной, так и инъекционной форме.
Лазерная терапия. Высокоэффективный метод лечения герпеса. Терапия проводится путем воздействия лазерного луча на герпетические поражения на коже и слизистых оболочках. Мощность и длина лучей подбираются индивидуально в каждом конкретном случае. Таким образом достигается максимальный эффект воздействия на пораженные участки кожи и слизистых оболочек, а также ускоряется процесс их регенерации.
Магнитотерапия. Суть метода заключается в воздействии на организм высокочастотным магнитным полем. Магнитотерапию используют в острой фазе заболевания для оказания обезболивающего и противовоспалительного действия, а также для улучшения биохимических реакций и стимуляции восстановительных процессов в тканях.
Вакцинация. Как правило, ее проводят с профилактической целью для исключения вероятности развития рецидива. Введение вакцины позволяет достичь длительной ремиссии после лечения.
Диагностика герпеса в Израиле
Первые проявления герпесвирусной инфекции появляются на 2-7 день после инфицирования или после воздействия провоцирующего фактора (как правило, это переохлаждение, болезнь, стресс, истощение и т. д.). Каждый из типов вируса герпеса имеет свою симптоматику.
Хотя предварительный диагноз врач может поставить уже после осмотра, прохождение исследований необходимо для исключения вероятности развития аллергической реакции или другой вирусной инфекции, а также для подбора максимально эффективного метода терапии.
Диагностические процедуры проводятся с применением современных технологий и ультраточного оборудования.
По приезде в клинику пациент отправляется на прием к ведущему специалисту. В зависимости от клинической картины может потребоваться консультация иммунолога, дерматолога, инфекциониста, гинеколога и т. д.
После осмотра и постановки предварительного диагноза врач направляет пациента на исследования. Делается это для того, чтобы определить общее состояние, установить вид герпеса, оценить степень поражения тканей и подобрать действенный метод терапии.
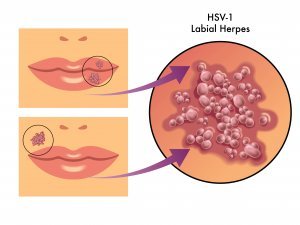
Для подтверждения диагноза необходимо проведение вирусологических (способствуют обнаружению вируса) и серологических (для определения антител) анализов. При высыпаниях неизвестного происхождения и при подозрении на генитальный герпес пациенту назначают лабораторные исследования крови:
- для определения ДНК вируса простого герпеса 1-го и 2-го типов;
- на ВИЧ, сифилис, гепатит В и другие инфекции, передающиеся половым путем;
- качественный или количественный иммуноферментный анализ для выявления вируса и оценки концентрации в крови человека антител lgM и lgG к вирусу герпеса 1-го и 2-го типов;
- иммунограмма (расширенный анализ) позволяет диагностировать нарушения в работе иммунной системы и определить, каких именно защитных клеток не хватает;
- метод полимеразной цепной реакции дает возможность выявить вирус независимо от времени заражения.
Кроме того, проводится исследование выделений из образовавшихся пузырьков с жидкостью. Для уточнения клинической картины может понадобиться сделать соскоб из глотки, мочеиспускательного канала или прямой кишки, а также мазки из влагалища или уретры на предмет наличия инфекций, передающихся половым путем.
На основании полученных лабораторных данных специалисты, которые будут проводить лечение, на консилиуме составляют индивидуальную схему терапии.
Сколько стоит лечение герпеса в Израиле
Стоимость медицинского обслуживания в клинике Ассута Комплекс зависит от количества диагностических процедур, которые необходимо будет пройти для подтверждения диагноза, назначенных доктором методов лечения.
В любом случае цена лечения герпеса в Израиле отличается демократичностью и значительно ниже, чем в клиниках стран Западной Европы и Соединенных Штатов Америки. В общей сложности можно сэкономить от 30 до 50% средств, выбрав Израиль для лечения герпесвирусной инфекции.
лечение в Израиле

- общаемся на русском
- консультируем бесплатно
- подбираем лучшего узкопрофильного специалиста
- бронируем билеты
- бронируем проживание
- оформляем приглашение
- осуществляем трансфер
- работаем без предоплаты
- осуществляем оплату в кассу клиник по ценам клиник
- организовываем экскурсии

Среди заболеваний половых органов на первом месте пребывают воспалительные процессы различной этиологии. Простатит, варикоцеле, аднексит, кольпит, эндометрит представляют серьезную угрозу мужскому и женскому здоровью. Они, как и инфекционные заболевания (трихомониаз, кандидоз, сифилис, гонорея, герпес на половых органах) требуют комплексной помощи специалистов во избежание тяжелых последствий необратимого характера. Компания NewMed Center приглашает пациентов на лечение половых органов в Израиль, где в приоритете не только эффективность терапии, но и моральный комфорт больного. Лечение импотенции, бесплодия, онкологических и доброкачественных патологий осуществляется с применением наиболее передовых методик. При этом цена программ с NewMed Center отличается доступностью. Узнать больше…
Инновационные методы обследования половых органов в Израиле
Современная аппаратура и лабораторные ресурсы дают возможность проводить высокоинформативную и персонализированную диагностику. Стоимостью лечения половых органов в Израиле могут предполагаться следующие проверки:
- Транвагинальное и трансректальное УЗИ
Качественная визуализация женских и мужских органов малого таза посредством проведения ультразвуковых датчиков по влагалищу и по прямой кишке. Подобные методики позволяют получить данные о патологиях матки, яичников, предстательной железы.
Лабораторный анализ, который проводится в рамках скрининга рака предстательной железы. Выявление данного маркера в крови свидетельствует о сильном воспалении, аденоме (доброкачественном образовании) либо раке.
Эндоскопический осмотр маточной полости изнутри с помощью трубчатого устройства, которое проводится через влагалище и цервикальный канал. С помощью камеры на монитор передается изображение стенок матки, визуализируются миоматические узлы, другие патологии, зоны рубцевания.
- Комплексное мужское сексологическое исследование
Оценка фертильности и потенции с помощью лабораторного анализа крови на гормоны, искусственной фармакологической эрекции, допплерографии и кавернозографии (проверки функциональности сосудов полового члена), электромиографии (проверки нейрогенной функции).
Новейшие методы лечения половых органов в Израиле
Мощные фармацевтические и санаторно-курортные ресурсы Израиля позволяют решить ряд проблем половой сферы консервативным путем. С высокой эффективностью удается восстановить гормональный баланс, избавить пациентов от воспалительных процессов, устранить расстройства потенции у мужчин.
Лапароскопическое оперирование дает возможность удалять различные патологии в малом тазу через несколько маленьких рассечений, после которых не остается заметных рубцов. Цена лечения половых органов в больницах помимо традиционной лапароскопии может предусматривать использование робота Да Винчи. Это самый высокотехнологичный способ оперирования на сегодняшний день.
Ответы докторов на вопросы пациентов
1. Как импотенцию лечат ультразвуком?
В данном случае подразумевается метод LI-ESWT – воздействие импульсами ультразвука малой мощности на разные зоны полового члена. Отзывы о лечении половых органов в клиниках Израиля свидетельствуют о том, что курс подобной терапии позволяет избавить пациентов от необходимости принимать медикаменты для восстановления эректильной функции.
2. Что такое эмболизация маточных артерий, и когда ее применяют?
Речь идет об искусственной блокировке кровоснабжения миоматического узла матки, посредством которого прекращается рост патологии. Процедура осуществляется без разрезов через прокол в бедренной артерии.
Женское и мужское здоровье для специалистов NewMed Centerв ранге высокого приоритета!

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое половые инфекции? Когда они появились?
В медицинской научной литературе под термином половые инфекции понимают совокупность инфекционных заболеваний, которые поражают органы мужской и женской половой системы и части мочевыводящего тракта (уретра, мочеточник, мочевой пузырь).
Как видно из определения, речь идет исключительно об инфекционных заболеваниях, которые вызываются определенным возбудителем – каким-либо патогенным микроорганизмом, поражающим мочеполовые органы, как мужчин, так и женщин. Довольно обширная группа половых инфекций включает в себя список заболеваний, передающихся половым путем (ЗППП), которые поражают те же органы. Инфекции, передающиеся половым путем, имеют синоним – венерические болезни.
Однако существенная разница между группой ЗППП и всеми половыми инфекциями заключается в том, что последние могут передаваться не только половым путем, но и контактным, и поражать другие органы и системы, кроме мочевыделительной системы (например, печень, иммунитет).
Поэтому довольно часто под половыми инфекциями подразумевают исключительно группу заболеваний, передающихся половым путем, что не совсем верно. Перечень половых инфекций достаточно широк, а возбудитель заболевания может передаваться как при половом контакте, так и при бытовом (например, несоблюдение личной гигиены, пренебрежение правилами стерильности в медицинских учреждениях, ранения и т.д.).
Время появления половых инфекций точно установить невозможно. Однако они известны с глубокой древности – еще врачи Китая, Рима, Греции, Египта и Индии описывали различные проявления данного вида заболеваний. Родиной многих половых инфекций считают Африку, где в дикой природе обнаруживаются микроорганизмы, генетически и морфологически сходные с патогенными возбудителями.
Возбудители половых инфекций – патогенные и условно-патогенные
микроорганизмы
Возбудителем половой инфекции может быть патогенный, или условно-патогенный микроорганизм. Что это значит?
Патогенный микроорганизм никогда в норме не обнаруживается в составе микрофлоры того или иного органа человека, а при попадании в организм вызывает развитие инфекционно-воспалительного процесса с особенностями, свойственными данному возбудителю. К основным патогенным микроорганизмам, которые вызывают развитие половых инфекций, относят:
- Бледная трепонема (Treponema pallidum) – возбудитель сифилиса;
- Нейссерия гонорея (Neisseria gonorrhoeae) – возбудитель гонореи;
- Трихомонада (Trichomonas vaginalis) – возбудитель трихомониаза (трихомоноза);
- Хламидия (Chlamydia trachomatis) – возбудитель хламидиоза;
- Вирус герпеса (Human herpesvirus);
- Вирус папилломы человека (HPV — Human Papillomavirus) – возбудитель папиллом, кондилом, эрозии шейки матки.
Мы перечислили лишь ряд основных патогенных микроорганизмов, которые способны вызывать половые инфекции. Все патогенные микроорганизмы способны передаваться половым путем, но некоторые из них имеют также контактный путь распространения.
Условно-патогенные микроорганизмы вызывают инфекции половых путей, но данные заболевания не являются венерическими. Условно-патогенные микроорганизмы присутствуют в норме в составе микрофлоры того или иного органа. Когда нарушается нормальное соотношение количества микроорганизмов микрофлоры человека, эти бактерии способны вызвать инфекционно-воспалительный процесс, локализованный в мочеполовых органах. К условно-патогенным микроорганизмам относят дрожжевые грибки (Candida Albicans), стафилококки, стрептококки, гарднереллу и ряд других, менее значимых. Данные микроорганизмы вызывают кольпиты, бактериальные вагинозы, неспецифические уретриты и т.д.
Классификация
Какие заболевания относят к половым инфекциям?
| Бактериальные половые инфекции | Вирусные половые инфекции | Грибковые половые инфекции | Протозойные половые инфекции | Паразитарные половые инфекции |
| Донованоз | СПИД | Кандидозы | Трихомониаз | Чесотка |
| Мягкий шанкр | Генитальный герпес | Фтириаз | ||
| Сифилис (Люис) | Папилломы | |||
| Венерическая лимфогранулема | Кондиломы | |||
| Гонорея (триппер) | Цитомегаловирусная инфекция | |||
| Хламидиоз | Контагиозный моллюск | |||
| Уреаплазмоз | Саркома Капоши | |||
| Микоплазмоз | Гепатит |
Синдром приобретенного иммунодефицита (СПИД) и гепатит являются социально значимыми заболеваниями, которые включаются в различные классификации патологий. Поскольку СПИД и гепатит передаются половым путем, то их относят к группе ЗППП, включенной в более общую – половые инфекции.
Мужские и женские половые инфекции – общая характеристика
Многие люди предпринимают попытки разделить половые инфекции на мужские и женские, руководствуясь различными проявлениями заболевания. Однако такая попытка основана лишь на различии симптомов у мужчин и женщин, которыми проявляется одна и та же половая инфекция. В целом их невозможно разделить на мужские и женские, поскольку оба пола страдают одними и теми же заболеваниями, которые передаются чаще всего при любовных контактах. Половые инфекции, как у мужчин, так и у женщин вызываются одними и теми же возбудителями, но течение заболевания различается в связи с разным строением половой системы.
Возбудитель поражает различные органы репродуктивной системы у женщин и мужчин, всегда вызывая воспалительный процесс. Следует помнить, что половая инфекция характеризуется тем, что имеется определенный возбудитель (патогенный микроорганизм), который внедряется в слизистую различных органов половой системы, вызывая воспаление последних. Данный воспалительный процесс может протекать по-разному, в зависимости от состояния иммунной системы, наличия других инфекций и т.д. Чтобы не писать диагноз, например, "гонорейный уретрит", "гонорейный вагинит" или "гонорейный аднексит", врачи приняли решение именовать заболевание просто гонорея, с уточнением пораженного органа (например, гонорея, уретрит и т.д.). Таким же образом поступают и в случае с другими половыми инфекциями - то есть указывают в качестве основного диагноза наименование заболевания и уточняют, какой орган поражен.
Следует помнить, что половые инфекции могут поражать несколько органов мочеполового тракта одновременно. Или же сначала развивается поражение одного органа, а затем вовлекаются другие. В данном случае речь идет о генерализации патологического процесса (осложнении), то есть о вовлечении в воспалительную реакцию других органов.
На основании поражаемых органов все половые инфекции можно условно разделить на женские и мужские. Так, к чисто "мужским" патологиям можно отнести следующие нозологии, вызываемые возбудителем половой инфекции:
1. Воспаление полового члена (например, баланит, баланопостит).
2. Воспаление предстательной железы.
Чисто "женскими" являются следующие заболевания, вызванные возбудителями половых инфекций:
1. Воспаление яичников.
2. Воспаление матки.
3. Воспаление маточных труб.
4. Воспаление шейки матки.
5. Воспаление влагалища (вагинит).
Уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), а также воспаление почек или мочеточников являются универсальными заболеваниями, при заражении половой инфекцией одинаково часто поражающими как мужчин, так и женщин.
Воспалительные очаги половой инфекции могут располагаться во рту, влагалище, уретре, в анусе, прямой кишке или области промежности, как у мужчин, так и у женщин. В данной ситуации расположение воспалительного очага зависит от типа контакта, в результате которого произошло заражение. Например, оральный секс может привести к развитию гонореи ротовой полости, а анальный контакт, соответственно, вызовет гонорею ануса или прямой кишки, и т.д.
Мочеполовые инфекции – общая характеристика
Практически любая половая инфекция сочетается с мочеполовой, поскольку уретрит является одним из основных, и наиболее часто встречающихся признаков развития ЗППП. Заражение мочевыделительных органов возбудителями половых инфекций происходит ввиду их анатомической близости. Так, уретра (мочеиспускательный канал) расположена рядом с влагалищем у женщин и семявыносящим протоком у мужчин.
Уретрит у мужчин является состоянием, более сложным для лечения, чем у женщин, поскольку длина канала гораздо больше. Так, длина мужской уретры составляет 12-15 см, а женской – лишь 4-5 см. В данной ситуации уретрит у женщин легче подвергается излечению, однако риск развития осложнений также более высок, поскольку возбудителю для перехода в иные органы нужно преодолеть небольшое расстояние. У мужчин же уретрит излечивается сложнее, но риск и скорость развития осложнений несколько ниже, поскольку возбудителю необходимо преодолеть значительное расстояние до других органов.
Общие симптомы всех половых инфекций
Пути заражения
Поскольку возбудители половых инфекций не приспособлены к жизни в природных условиях, их передача от одного человека к другому возможна только при непосредственном контакте. Инфицирование чаще всего происходит при незащищенном половом контакте, от больного человека к здоровому. Инфицирование происходит при любом виде полового контакта – вагинальном, оральном или анальном. Следует помнить, что использование различных эротических приспособлений (фаллоимитаторы и т.д.) в ходе полового сношения с больным человеком также приводит к инфицированию.
Помимо полового пути передачи возбудитель может передаваться при наличии тесного бытового контакта, или с зараженными инструментами. Например, папилломавирус или трихомонада могут передаваться при использовании общих полотенец, губок и других предметов гигиены. Чесоточный клещ или лобковая вошь инфицирует здорового человека просто при бытовых контактах с больным, через постельное белье, дверные ручки и т.д. Ряд половых инфекций может передаваться от больных матери или отца к ребенку, например, при родах.
Отдельная группа путей передачи половых инфекций – это нестерильные медицинские инструменты. В этом случае происходит перенос возбудителя при использовании инструмента сначала для инфицированного человека, а потом, без надлежащей обработки – для здорового. СПИД и гепатит могут передаваться при переливании зараженной донорской крови, которая не прошла необходимую проверку.
Могут ли половые инфекции передаваться при оральном сексе - видео
Какими анализами можно выявить половые инфекции?
Экспресс-тесты можно применять в экстренных случаях, когда необходимо в срочном порядке определить наличие или отсутствие половой инфекции (например, перед операцией и т.д.). Данные тесты напоминают таковые для определения беременности. Однако точность и чувствительность экспресс-тестов невысокая, поэтому для полноценной диагностики их использовать нельзя.
Мазок отделяемого мочеполовых органов можно выполнить быстро, однако его надежность определяется квалификацией врача-лаборанта и правильностью взятия биологической пробы.
Иммуноферментный анализ, реакция иммунной флуоресценции, серологический метод имеют довольно высокую чувствительность, однако надежность полученных результатов зависит от вида патогенного возбудителя и уровня лаборатории. Некоторые инфекции можно диагностировать при помощи данных методов очень точно, а для выявления иных половых заболеваний они обладают недостаточной чувствительностью и специфичностью.
Самыми точными, чувствительными и специфичными методами для выявления любой половой инфекции являются бактериологический посев на среду и молекулярно-генетические анализы – лигазная или полимеразная цепная реакция (ЛЦР или ПЦР).
Провокационные пробы проводятся специально для выявления скрытой хронической половой инфекции. В этом случае химическими веществами или приемом пищи вызывают кратковременную стимуляцию работы иммунной системы, забирают биологический материал и производят определение возбудителя с помощью посева на среду или полимеразной цепной реакции.
Принципы профилактики
Препараты для лечения половых инфекций

Сегодня фармакология может предоставить широкий спектр препаратов, которые используются для лечения половых инфекций. Основные группы медикаментов, эффективных в лечении половых инфекций:
1.Антибиотики:
- пенициллины;
- макролиды;
- системные хинолоны;
- аминогликозиды;
- метронидазол и т.д.
- ацикловир;
- вамцикловир;
- алпизарин;
- мази Госсипол;
- Мегасин;
- Бонафтон;
- Алпизарин и т.д.
- Флуконазол;
- Ламизил;
- Нафтифин и т.д.
- свечи с йодом;
- спринцевания и ванночки с хлоргексидином, раствором марганцовки и т.д.
- Генферон;
- Виферон;
- Циклоферон и т.д.
Многие из перечисленных препаратов можно свободно купить в аптеке, а на различных форумах получить заочную консультацию по способам и схемам лечения. Однако не стоит заниматься самолечением - лучше обратиться к врачу за квалифицированной помощью. Врач сможет детально обследовать человека, лабораторные тесты выявят конкретного возбудителя, и появится возможность назначить эффективную терапию, которая будет подходить пациенту с учетом всех его особенностей.
Помните, что при выявлении половой инфекции у мужчины или женщины необходимо в обязательном порядке обследовать, а в случае необходимости пролечить и полового партнера.
Какой врач поможет диагностировать и вылечить половую инфекцию?
Половые инфекции и способность к воспроизводству
Любая половая инфекция поражает ключевые для деторождения и зачатия органы, как мужчин, так и женщин. В зависимости от органа поражения, состояния иммунитета, течения инфекции и индивидуальных особенностей мужчины или женщины, на фоне хронического заболевания может наступить беременность. Если хроническая половая инфекция имеется у женщины, то после наступления беременности ее течение будет неблагоприятным, повышается риск развития уродств у будущего ребенка, развивается угроза выкидыша и преждевременных родов, а также другие осложнения. Если мужчина страдает хронической половой инфекцией, но после полового контакта с женщиной у нее наступила беременность, то в этой ситуации партнерша получает "свежую" инфекцию с высоким риском внутриутробного инфицирования плода, или выкидыша на ранних сроках.
Женщина, страдающая половой инфекцией, которая не была вылечена до, или в течение беременности, в родах подвергает риску ребенка и себя. В родах ребенок может быть заражен при прохождении по половым путям. Воспаленные ткани родовых путей плохо растяжимы, что ведет к разрывам в родах, а это способствует проникновению патогенных возбудителей в кровь, и развитию генерализованного воспаления с угрозой смертельного исхода или иных осложнений. Швы, наложенные на воспалительно-измененные ткани, плохо заживают, гноятся и т.д.
Мужчина, страдающий хронической половой инфекцией, может инфицировать беременную партнершу, что также неблагоприятно для развития будущего ребенка и протекания родового акта.
Длительное или массированное течение половой инфекции у мужчины или женщины часто приводит к бесплодию, обусловленному хроническим воспалением, которое препятствует нормальному протеканию процесса оплодотворения, и последующего внедрению зародыша в стенку матки. Следует помнить, что половая инфекция, как у мужчины, так и у женщины может приводить к бесплодию. В подавляющем большинстве случаев для восстановления способности к размножению достаточно пролечить имеющуюся половую инфекцию, и пропить курс витаминов в сочетании с правильным питанием и общеукрепляющими мероприятиями.
Юридическая ответственность за заражение половыми инфекциями

В Российской Федерации установлена уголовная ответственность за умышленное заражение кого-либо венерическими заболеваниями. Метод заражения в данном случае в расчет не принимается. Под умышленным заражением половыми инфекциями понимают два вида действий:
1. Активное действие.
2. Преступное бездействие.
Под активным действием юристы подразумевают нарочитый отказ от использования презервативов, совместное питье или еда из одной посуды и прочее. То есть активные действия, направленные на тесный контакт, в ходе которого возбудитель половой инфекции передастся партнеру с высокой степенью вероятности. Под преступным бездействием юристы понимают молчание и непредупреждение полового партнера об имеющейся половой инфекции.
Читайте также:


