Лечение гидроденита на фоне стафиликоковой инфекции
Патогенные микроорганизмы окружают нас везде, но при сильном иммунитете организм быстро с ними справляется. При ослабленной работе иммунной системы гноеродные бактерии на поверхности кожи быстро активизируются и приводят к развитию такого заболевания, как пиодермия стафилококковая. Избавиться от патологии можно, но только используя комплексный подход к терапии.
Особенности болезни
Чаще всего возбудителем заболевания является стафилококк. Эти бактерии довольно устойчивы, поэтому их можно встретить в воздухе, на предметах быта, коже человека. При ослаблении иммунитета патогенный микроорганизм быстро приводит к развитию заболевания.
Можно выделить несколько провоцирующих факторов стафилококковой пиодермии:
- Регулярное несоблюдение личной гигиены.
- Постоянные травмы, ссадины и порезы.
- Нарушенный метаболизм.
- Заболевания внутренних систем органов.
Почти 30 % людей являются носителем золотистого стафилококка. Подцепить возбудителя можно где угодно, возможно даже самозаражение, когда бактерия со здорового участка кожи попадает в ранку.
Часто встречается стафилококковая пиодермия у детей и протекает она гораздо тяжелее, учитывая, что у малышей иммунитет еще не полностью сформирован.
Независимо от формы заболевание считается заразным, поэтому требует срочного лечения.
Причины развития патологии
Стрептококковая инфекция попадает в организм через ранки и ссадины на коже, вызывая развитие воспалительного процесса. Патогенные микроорганизмы проникают в сальные и потовые железы, поражают волосяные фолликулы.
Активность размножения возбудителя и глубина проникновения инфекции зависят от силы иммунной системы.
Спровоцировать развитие стафилококковой пиодермии могут:
- Стоматологические проблемы.
- Лимфадениты.
- Гнойные поражения внутренних органов.
Если иммунитет ослаблен, то микроорганизмы размножаются бурно и быстро распространяются по организму. В ходе своей жизнедеятельности вырабатывают токсические вещества, которые и провоцируют развитие характерных симптомов интоксикации.
Важно начать терапию при появлении первых симптомов, чтобы снизить вероятность развития осложнений.
Разновидности патологии
Существует несколько типов стафилококковой пиодермии. Разновидности заболевания врачи выделяют следующие:
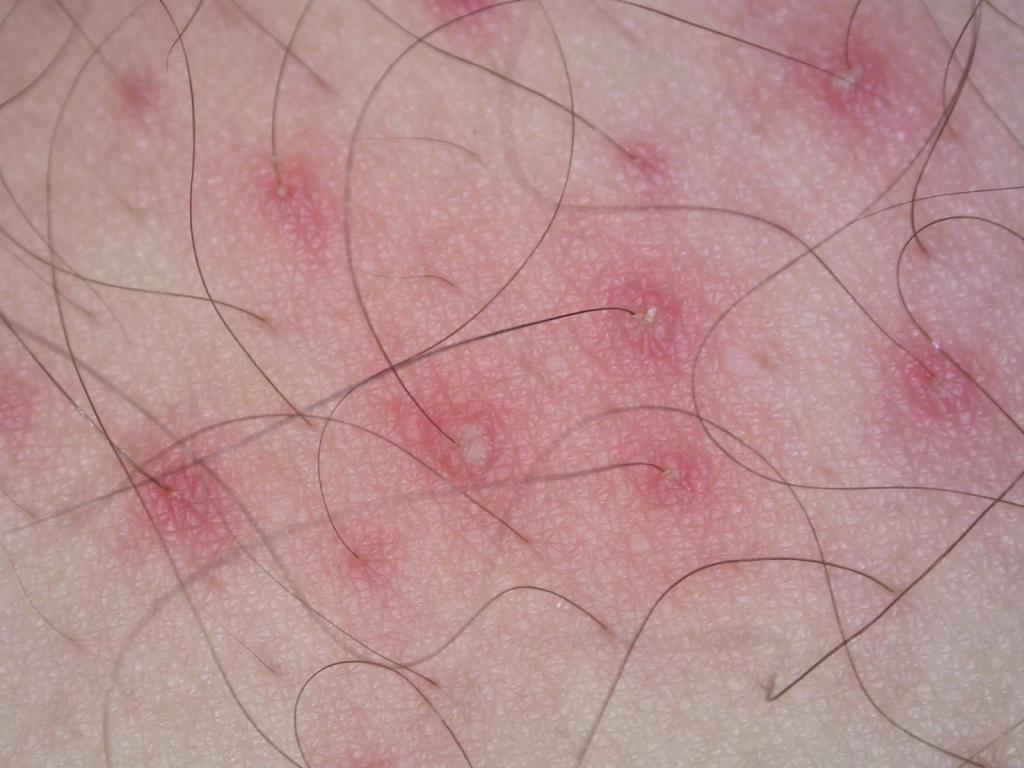
- Остиофолликулит. Локализуется патология в районе лица, может затрагивать волосистую часть головы. Поверхностная пиодермия часто проходит за короткий промежуток времени, не оставляя следов на коже. Если воспалительный процесс осложняется, то могут развиваться другие формы патологии.
- Стафилококковый фолликулит. При таком типе болезни воспаляется корень волоса. Из симптомов можно отметить покраснение вокруг фолликула, распространение инфекции на соседние ткани. При осложнении развивается абсцесс, который требует вскрытия. Пустула образуется размером с горошину с волоском в центре. Через несколько дней воспаление утихает, ранка подсыхает, а образовавшаяся корочка вскоре отваливается.
- Сикоз – это еще одна поверхностная форма патологии. Развивается часто на фоне остиофолликулита. Появляются множественные очаги воспаления чаще на лице, но могут затрагивать и подмышечные впадины.
- Фолликулит абсцедирующий. Хроническая форма гнойно-воспалительного процесса. Чаще всего диагностируется у представителей сильного пола. Патология сопровождается появлением угрей, воспалением волосистой части головы. Если вскрываются пустулы с гнойным содержимым, то образуются свищи. Лечение стафилококковой пиодермии сложное и длительное.
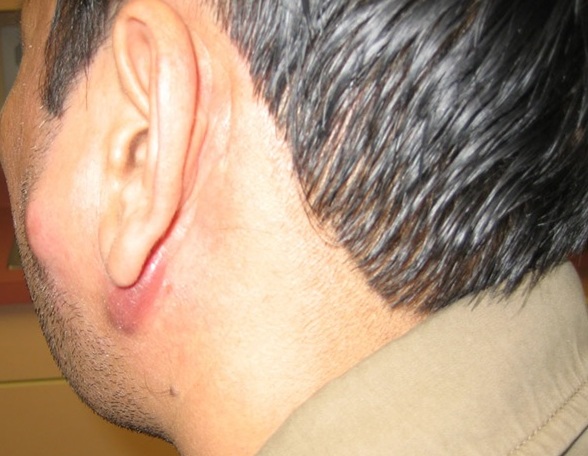
По мнению специалистов, наиболее сложными формами патологии считаются гидраденит и фурункулез. Эти разновидности пиодермии сопровождаются выделением большого количества гноя. В патологический процесс вовлекаются соседние ткани.
Если имеет место гидраденит, то появляется повышенное потоотделение. Чаще всего такая форма диагностируется у представительниц женского пола. Фурункулез может развиться после сильного переохлаждения на фоне ослабленной иммунной системы.
Проявления заболевания
Независимо от формы стафилококковая пиодермия проявляет похожие симптомы, которые можно наблюдать сразу после проникновения в организм возбудителя заболевания. Среди основных проявлений отмечаются следующие:
- Покраснение и болевые ощущения.
- Зуд и жжение кожи.
- В районе образования пустул чувствуется покалывание.
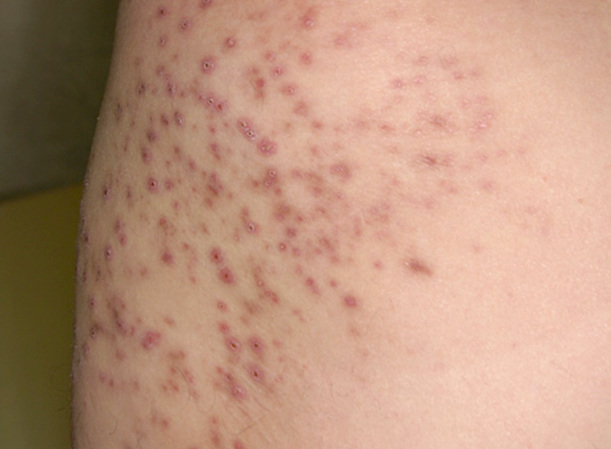
- Через несколько дней после заражения появляются множественные высыпания.
- Образуются гнойные пузырьки с красными краями.
- После разрыва пустул ранки заживают и исчезают.
Если патология затрагивает более глубокие слои кожи, то могут появляться рубцы после заживления.
К отличительным симптомам стафилококковой пиодермии можно отнести:
- Зуд кожных покровов.
- Множественные высыпания.
- Склонность к рецидивам.
Если заболевание переходит в хроническую форму, то болезненные ощущения становятся не такими выраженными. Кожные покровы становятся бугристыми, увеличивается выделение кожного сала и пота, что провоцирует появление новых образований.
Хроническая пиодермия характеризуется одновременным наличием заживающих ранок и образований с гнойным содержимым.
Стафилококковая пиодермия у взрослых женщин часто диагностируется на фоне гормональных нарушений. Патология может сопровождаться гинекологическими проблемами.
Постановка диагноза
Только тщательная диагностика стафилококковой пиодермии позволит выявить характер возбудителя и назначить адекватную терапию. Она включает следующие анализы и исследования:
- Общий анализ крови и мочи.
- Определение чувствительности возбудителя к антибактериальным препаратам. Для этого берут для исследования гнойное содержимое пустул.
- Обследование на сифилис.
- Если есть необходимость, потребуется консультация эндокринолога и невролога.
- Гормональные исследования на выявление сахарного диабета.
Для уточнения диагноза важно провести дифференциальную диагностику, чтобы отличить фурункулез от гидраденита и карбункула. Фолликулит можно перепутать с плоским лишаем или угревой сыпью.
Хроническую пиодермию необходимо дифференцировать от бромодермы, а сикоз - от трихофитии, но эта патология проявляется с более выраженными симптомами.
Патология у детей
Гнойно-воспалительные поражения кожи часто имеют место у младенцев первых месяцев жизни, что связано с низкой активностью местного иммунитета. Верхний слой кожи у малышей имеет щелочную среду, что является благоприятным для развития патогенной микрофлоры.
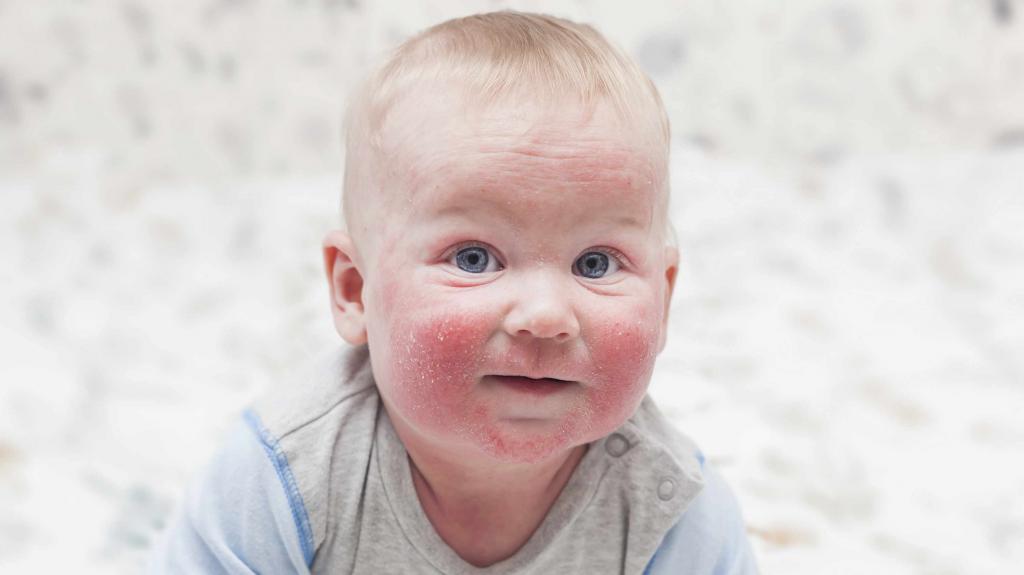
Кожные покровы ребенка еще не приспособились к перепадам температуры, функционирование потовых желез не налажено. Все эти факторы провоцируют развитие патологии, но можно выделить еще несколько причин:
- Нехватка витаминов в рационе мамы, если грудничок на естественном вскармливании или в смесях.
- Заболевания пищеварительного тракта.
- Опрелости на коже.
- Ссадины, ранки на теле малыша.
- Плохое соблюдение гигиены.
- Аллергия.
- Нарушение метаболизма.
- Заболевания нервной системы.
- Интоксикация организма.
- Сахарный диабет.
Многие родители не обращают внимания на симптомы стафилококковой пиодермии. Они отправляют малыша в ясли или сад, не задумываясь, что эта инфекция очень заразна.
Классическое лечение
Стафилококковая пиодермия обязательно лечится с использованием антибактериальных лекарств. Чаще всего их приходится наносить на кожные участки наружно, но при осложненном течении болезни врач назначает прием антибиотиков внутрь.
Если болезнь протекает в острой форме, то препараты принимают на протяжении недели. При переходе патологии в хроническую форму антибактериальная терапия длится не менее 15 дней. Специалисты предпочитают использовать в лечении препараты широкого спектра действия.
Среди наиболее популярных и эффективных лекарств можно назвать следующие:
Лечение стафилококковой пиодермии препаратами должно проводиться только под контролем врача.
Наружное лечение заболевания
Наравне с внутренним приемом антибиотиков каждому пациенту назначается наружное использование лекарственных средств. Эффективными являются:
Длительность терапии определяется лечащим врачом. Если после нанесения наружного средства симптоматика не уменьшается, а появляются признаки аллергической реакции, то необходимо сообщить доктору и подобрать другое лекарство.
Терапия для иммунитета и комбинированное лечение
Для повышения эффективности терапии врачи предпочитают чаще всего назначать пациентам комбинированные лекарства, которые одновременно снимают воспалительный процесс и уничтожают бактерии. С хорошей стороны зарекомендовали себя следующие препараты:
Для ускорения выздоровления показана иммуностимулирующая терапия. Для этого врач вводит пациенту специальную вакцину, которая стимулирует образование иммунных клеток для борьбы с инфекцией.
Иммуностимулирующая терапия показана в случаях, когда заболевание часто рецидивирует. Из препаратов, обладающих таким действием, назначают:
Классическое лечение можно усилить назначением гелий-неонового облучения. Процедуру назначают ежедневно на протяжении двух недель.
Хирургическое лечение
Если патологический процесс протекает с осложнением и налицо симптомы некроза ткани, то без хирургического вмешательства не обойтись. Суть операции заключается в следующем:
- Хирург вскрывает гнойник.
- Вычищает содержимое.
- Осуществляет обработку антисептическими средствами.
- Устанавливает дренаж.
Лечение пиодермии у детей
Если патология протекает без осложнений, то госпитализация малыша не требуется, терапию можно проводить амбулаторно. Правильно выбранная тактика лечения поможет быстро победить патологию. Терапия у детей включает следующие меры:
При осложнениях доктор назначает ребенку следующие препараты:
Для эффективного лечения важно ребенку правильно обрабатывать пораженные участки кожи. Первые процедуры лучше доверить специалисту и провести в поликлинике у дерматолога. Последующие можно проводить в домашних условиях по следующему алгоритму:
- Тщательно помыть руки.
- Надеть одноразовые перчатки.
- Обработать последовательно отдельно каждый пораженный участок, используя ватный тампон.
- Здоровую кожу обработать антисептическим средством.
- После подсыхания эпидермиса нанести прописанную врачом мазь.
- Надеть на ребенка тщательно проглаженную с двух сторон одежду.
По такому алгоритму обрабатывается кожа у детей разного возраста.
Народная медицина против пиодермии
Если заболевание протекает без осложнений, то можно воспользоваться рецептами народных лекарей. Они помогут устранить зуд кожи, приостановить размножение патогенной микрофлоры. Доказали свою эффективность в терапии следующие рецепты:
- Взять 20 г листьев чистотела и залить 100 мл растительного масла. Настоять несколько дней и использовать для обработки пораженных участков три раза в сутки на протяжении 3 недель.

- 2 ложки семян укропа залить кипящей водой в количестве 0,5 литров. После настаивания обрабатывать кожу до 5 раз в день.
- Из сырого картофеля отжать сок, пропитать им салфетку и прикладывать к воспаленной коже на 2 часа.
- Хорошо помогает укрепить организм, повысить его невосприимчивость к инфекциям отвар из корней и листьев одуванчика. Для его приготовления необходимо 2 ложки сырья залить стаканом воды и кипятить на слабом огне 10 минут, потом оставить на несколько часов для настаивания. Пить средство рекомендуется до еды по 100 мл.
Осложнения заболевания
Пускать на самотек или заниматься самолечением пиодермии опасно, так как патология может привести к серьезным последствиям. Среди осложнений могут быть следующие:
- Сепсис.
- Аллергическая реакция с отеком Квинке.
- Гангрена.
- Поражение инфекцией костной системы и внутренних систем органов.
- Лимфангит.
- Воспаление сетчатки глаза.
- Тромбоз сосудов в головном мозге.
- Воспаление мозговых оболочек.
- Медиастинит гнойной формы.
Профилактика заболевания
Любое инфекционное заболевание кожи проще предупредить, чем лечить. Особенно если имеется склонность к пиодермии. К мерам профилактики можно отнести следующие:
- Строго следить за правилами личной гигиены.
- Одежда должна быть из натуральных тканей и не тесная, чтобы не раздражать кожные покровы.
- Любые ссадины, порезы надо тщательно дезинфицировать.
- Использовать средства с антибактериальным эффектом для ухода за кожей.
- Следить за уровнем потоотделения.
- Регулярно стирать верхние вещи, а нижнее белье менять ежедневно.
- Укреплять иммунитет.
- Проводить закаливающие процедуры.
- Устранять своевременно любые очаги воспаления.
- Заниматься лечением патология в хронической форме: тонзиллит, пиелонефрит, холецистит. К мерам профилактики можно отнести следующие: Строго следить за правилами личной гигиены.
- Если кожа склонна к воспалительным реакциям, то любые ссадины, мелкие ожоги надо обрабатывать спиртом, а потом промывать перекисью водорода. После обработки наложить стерильную повязку.
Стафилококковая пиодермия не только портит внешний вид, но и опасна своими серьезными осложнениями. К лечению необходимо приступать сразу же, как болезнь будет обнаружена.

Механизм развития
Из курса биологии многие помнят, что кожа человека состоит из нескольких слоев. Верхний, эпидермис, выполняет защитную функцию. Часть его клеток ороговевают, отшелушиваются и замещаются новыми. Следом располагается дерма. В месте ее прилегания к эпидермису находятся нервные волокна и капилляры, а глубже есть потовые и сальные железы.
Последний слой кожи защищает ее от повреждений и перепадов температуры, обеспечивает запасание питательных веществ. Его называют жировой клетчаткой. Потовая железа располагается в глубине дермы, она выглядит как клубочек, из которого выходит прямой или извитой каналец, оканчивающийся протоком. Он может открываться на поверхность эпидермиса либо выводится в месте роста волос.
Различают два вида потовых желез: экриновые и апокринные. Экриновые расположены по всему телу, в большей степени они сконцентрированы на ладонях, подошвах, спине и выделяют прозрачный пот без запаха. Секрет апокринных желез содержит холестерин и остатки клеток. По размеру они крупнее, их отделяемое имеет специфический запах и является хорошей питательной средой для патогенной микрофлоры. Места очагов гидраденита определяются скоплением этого типа желез. Большая их часть локализуется в подмышечных впадинах, области половых губ и лобка у женщин, мошонке и пениса у мужчин, ягодичной складке, вокруг сосков.
На коже здорового человека в норме присутствуют многочисленные штаммы стрептококков и стафилококков, к патогенным относятся лишь 10% из них. В отличие от стрептококков, которые поражают поверхностные слои эпидермиса, стафилококки проникают в придатки кожи, в том числе и потовые железы. В итоге, при развитии острого гидраденита — воспалении, которое сопровождается образованием пустулы. Так называют полость, заполненную гноем.
Этиология (причины)
Определенную роль в развитии инфекции играют свойства самого возбудителя. Высокая вирулентность стафилококка, выделяемые им токсины облегчает его проникновение и размножение в полости потовой железы. Но ряд экзогенных и эндогенных факторов повышают риск развития воспаления. К причинам возникновения гидраденита относят:
- расчесы кожи при аллергическом зуде, укусах насекомых, порезы, царапины при неосторожном бритье;
- использование мыла, гелей для душа, косметики, нарушающий рН кожи, в норме его уровень находится в пределах 4,5 – 5,5, таким образом сдерживается размножение патогенной флоры, при повышении этого значения этот защитный механизм нарушается;
- изменение гормонального фона приводит к усилению выделения пота и кожного сала;
- гипергидроз, обусловленный длительной лихорадкой, пребыванием в жарком климате, напряженной физической работой, психологическим стрессом;
- врастание волос после эпиляции;
- опрелости, возникающие из-за неправильного подбора одежды, несоблюдения гигиены;
- использование дезодоранта и присыпок, закупоривающих поры кожи;
- особенности анатомического строения протоков потовых желез, слишком изогнутый каналец способствует скоплению ороговевших частиц эпидермиса и жирных кислот.
Клиническая картина
Доктора отмечают, что симптомы гидраденита в 90% случаев развиваются в области подмышечной впадины, причем с одной стороны. Гораздо реже очаги заболевания локализуются на половых органах и вокруг сосков на молочной желез у женщин. Патология вовсе не возникает на лице, руках или ногах. На ранней стадии болезни появляется уплотнение.
Сначала его размер не превышает 2 – 3 мм, но постепенно оно увеличивается и может достигать формы лесного ореха. Бугорок приподнимается, кожа приобретает специфический сине – красный оттенок. Нажатие, а на поздних стадиях простое движение рукой вызывает сильную боль. Гнойный гидраденит развивается остро. Спустя несколько дней (точный срок зависит от индивидуальных особенностей организма человека) в результате деятельности стафилококка ткани расплавляются с образованием густого белого экссудата.
Патологический процесс распространяется и на сальные железы. Поэтому на коже в очаге инфекции заметны черные точки закупоренных протоков. Дальнейшие симптомы гидраденита обусловлены развитием воспаления: появляется отек, боль чувствуется все время. Из-за токсических продуктов жизнедеятельности и метаболизма бактерий ухудшается общее самочувствие (повышается температура, отсутствует аппетит, развивается слабость).
Достигая определенного предела, растянутая кожа лопается, и происходит вскрытие гнойника. При этом выделяется гной с примесью крови. Самочувствие улучшается, и признаки заболевания проходят. Однако без соответствующего лечения, такое развитие гидраденита чревато осложнениями и распространением инфекции на близлежащие ткани.
Возможные последствия воспаления
Стафилококковые инфекции относят к одним из самых устойчивых и тяжело поддающихся терапии видам воспаления. Поэтому не стоит ждать, чтобы отек рассасывался сам собой. На форумах, посвященных вопросам заболеваний кожи, есть много фото, гидраденит показывающие при различной локализации. Поэтому при обнаружении у себя описанных симптомов, следует незамедлительно обратиться в клинику к доктору.
Дело в том, что в подмышечных впадинах, паху расположены лимфоузлы. А инфекция потовых желез имеет склонность к абсцедирующему течению. То есть не формируется твердый стержень, как, например, при фурункулах, а в процесс вовлекаются находящиеся рядом ткани. Попадание инфекции в лимфоузлы чревато развитием тяжелого лимфаденита.
Даже после вскрытия гнойника идти к врачу придется. В полости потовой железы все равно остается патогенная микрофлора. Она становится причиной хронического гидраденита, для которого характерно рецидивирующее развитие с периодами обострения. Кроме того, на ранней стадии с большой долей вероятности поможет курс антибиотиков. Однако при наличии обширного абсцесса требуется хирургическое вмешательство для предотвращения осложнений гидраденита.
Диагностика
Диагностика гидраденита начинается с опроса и осмотра пациента. В пользу этого заболевания говорит характерная область локализации, внешний вид отека и возможные сопутствующие симптомы. Врачу необходимо отличить поражение потовой железы от других патологий со схожей клиникой. Это:
- фурункул, особенностью служит наличие гнойного стержня;
- карбункул – скопление нескольких фурункулов на ограниченном участке;
- флегмона – гнойное воспаление глубоких слоев кожи – жировой клетчатки, иногда в процесс вовлекается соединительная ткань;
- осложненная атерома – инфекция сальной железы;
- лимфаденит, воспаление лимфоузлов.
Также стоит провести диагностику другой формы гидраденита – суппуративной. Она развивается на фоне выраженной угревой сыпи. Уплотнения в протоках сальной железы сдавливает потовую, что приводит к началу воспалительного процесса. Такой тип заболевания носит рецидивирующий характер, его лечение целесообразно проводить после устранения причины. В процессе лактации уплотнения на начальной стадии гидраденита также схожи с участками скопления молока из-за закупорки протока на соске.
Делают анализ крови, однако количественный состав на ранних этапах заболевания не изменяется. Позже, при распространении бактериальной инфекции возможно повышение уровня СОЭ и лейкоцитов. При остром гидрадените лечение чаще начинают без бакпосева. Делать такой анализ имеет смысл при хроническом воспалительном процессе и неэффективности стандартной схемы приема антибиотиков. При наличии сопутствующих симптомов (ухудшения самочувствия, угревой сыпи, расстройства менструальной функции у женщин, колебаний веса, повышенной потливости) рекомендуют проверить кровь на сахар и выявить возможные отклонения уровня гормонов половых щитовидной желез.
Антибактериальная терапия гидраденита
Лечение гидраденита при помощи медикаментов будет успешным, при начале в первые три дня с момента образования уплотнения. Для повышения эффективности одновременно назначают комбинацию средств для перорального и наружного применения и физиотерапии (УФ – облучение и рентгенотерапия). Проблема назначения антибиотиков состоит в том, что в связи с бессистемным самолечением антибактериальными препаратами изменилась восприимчивость патогенной микрофлоры к активным компонентам. Расширился спектр их устойчивости, произошла трансформация вырабатываемых микроорганизмами β-лактамаз, которые разрушают структуру действующих веществ препаратов.
Поэтому во избежание осложнений назначать антибиотики при гидрадените должен врач. При выборе конкретного медикамента доктор обращает внимание на его активность в отношении различных штаммов стафилококка. Не последнюю роль играет способность лекарства накапливаться в тканях кожи. Этим требованиям отвечает несколько групп антибиотиков:
- Тетрациклины (Доксициклин). Назначают только на основании результатов бакпосева, так как более 70% штаммов стафилококка проявляют к ним устойчивость. Принимать препарат следует по схеме: начальная дозировка составляет 200 мг, затем ее снижают до 100 мг (хотя при упорном течении количество лекарства остается неизменным).
- Макролиды (Азитромицин, Эритромицин) оказывают бактериостатическое действие, приостанавливая процесс размножения микроорганизмов. Это обуславливает их эффективность в активной стадии воспаления. Азитромицин назначают по 2 таблетки (500 мг) один раз в сутки, дозировка эритромицина – 2 г в день.
- Пенициллины (комбинация амоксициллина с клавулановой кислотой – Амоксиклав). Действие основано на уничтожении патогенной флоры. Принимать лекарство следует по 625 мг через каждые 12 часов.
- Фторхинолоны (Ципрофлоксацин или Ципролет). Проявляют бактерицидное действие в отношении стафилококков. Пить препарат следует в дозировке по 0,75 г дважды в сутки.
Из побочных эффектов на фоне лечения гидраденита антибиотиками чаще отмечаются боли в области живота, тошнота, рвота, расстройства стула. Для устранения этих симптомов параллельно назначают пробиотики. Продолжительность курса терапии – до двух недель. Однако если в течение первых 3 – 4 дней не виден заметный результат, ставят вопрос о проведении операции.
Препараты для местного применения
Для стимуляции выхода гнойного содержимого применяют линимент Вишневского или ихтиоловую мазь. С пораженного воспалением участка кожи состригают волосы и тонким слоем наносят лекарство. После этого рану закрывают стерильной повязкой. Менять ее следует три раза в день, намазывая одновременно препарат. После выхода гнойного содержимого нужно использовать такие средства:
- левомеколь, обладающий противомикробным, антисептическим и ранозаживляющим действием.
- примочки с 2% раствором клиндамицина (это антибиотик из группы линкозамидов с бактерицидным эффектом), которые меняют через каждые полчаса;
- повязки, смоченные в смеси раствора димексида и йода, спиртового хлорофиллипта или настойки календулы, стоит отметить, что если гидраденит локализован на участке с нежной кожей эти антисептические средства нужно развести кипяченой водой;
- офломелид, содержащий комбинацию антибиотика офлоксацина, ранозаживляющего вещества метилурацила и местного анестетика лидокаина, мазать этим кремом инфицированную кожу следует один раз в день, также препарат можно использовать в виде аппликации под стерильную повязку, закладывать в открытую рану после хирургического вмешательства.
Негнойный гидраденит можно лечить в домашних условиях или же на дневном стационаре. Однако если воспаление сопровождается высокой температурой и скоплением гноя, пациенту рекомендуют круглосуточно находиться под присмотром медицинского персонала. В некоторых случаях при выраженном инфекционном процессе антибиотики назначают в виде уколов в первые несколько суток. Затем больного переводят на прием таблеток с аналогичным составом.
Дополнительная терапия
При лечении гидраденита, особенно рецидивирующего, необходимы средства для стимуляции работы собственного иммунитета. С этой целью можно принимать препараты на основе эхинацеи (доктора рекомендуют гомеопатическое средство Эхинацея композитум от компании Heel), лекарства, содержащие рекомбинантный интерферон. Для устранения отека назначают антигистаминные средства (Телфаст, Кларитин, Диазепам). Показаны препараты на основе изотретиноина (ретиноевая мазь, раствор Ретасол, капсулы Роаккутан). Это вещество снижает продукцию кожного сала и угнетает активность потовых желез.
В схеме, как лечить хронический гидраденит, также присутствуют специфические макрофаги и стафилококковый иммуноглобулин. Однако целесообразность применения этих препаратов определяется врачом. Они также опасны во время беременности и грудного вскармливания. Для восстановления иммунитета важно восполнить дефицит необходимых для организма витаминов и минералов. Это достигается при помощи диеты.
Врачи рекомендуют отказаться от жирной и жареной пищи. Меню на 70% должно состоять из овощей и фруктов. Чтобы снизить потоотделение на время лечения необходимо обращать внимание на психосоматику и избегать стрессов, физических нагрузок. Важно, чтобы одежда была из натуральных материалов и соответствовала окружающим температурным условиям.
Горячая ванна может стать катализатором воспалительного процесса, поэтому необходимо дважды в день принимать душ с использованием детского мыла без ароматизаторов и отдушек. После гигиенических процедур пораженную кожу нужно протереть раствором марганцовки или настойкой календулы. До завершения курса терапии нельзя брить этот участок, делать эпиляцию и избегать травмирования кожи. И хотя инфекция не передается от человека к человеку, больному нужно выделить отдельное полотенце, которое следует менять дважды в день.
Хирургическое вмешательство
При гидрадените хирургическое лечение необходимо при неэффективности приема антибиотиков, когда инфекция распространяется на соседние ткани. При остром воспалительном процессе операцию делают под местным обезболиванием. Очаг поражения вскрывается, после чего полость железы очищают от гноя и обрабатывают раствором противомикробного препарата. Для предотвращения осложнения гидраденита в ране оставляют дренаж, который убирают после стихания инфекционного процесса.
Чтобы навсегда избавиться от запущенного хронического гидраденита, склонного к частым рецидивам, врачи рекомендуют полностью убрать пораженную воспалением потовую железу. Во время этой операции также вырезают и соединительную ткань, сформировавшиеся в результате частых воспалений. Удаление пораженного придатка кожи гарантирует, что патогенной микрофлоры не осталось, и вскрытия гидраденита больше не потребуется. Видео с описанием процесса операции и возможных последствий болезни, если ее вовремя не вылечить, есть в интернете.
Рецепты нетрадиционной медицины
Доктора считают, что лечение гидраденита народными средствами неэффективно, однако оно безопасно и сочетается с предлагаемой медикаментозной терапией. Кроме того, многочисленные отзывы пациентов подтверждают эффективность этих способов. Ингредиенты для таких рецептов просты и найдутся на кухне у каждой хозяйки. Для лечения гидраденита народными средствами в домашних условиях можно воспользоваться такими методами:
Профилактические меры
Профилактика гидраденита состоит в соблюдении правил личной гигиены. Это регулярное принятие душа, своевременная смена одежды и нательного белья. Также врачи советуют внимательно выбирать средства ухода за телом и антиперспирантов. Совсем отказаться от использования у многих не получится. Однако их необходимо смывать каждый вечер и ни в коем случае не оставлять на ночь.
После эпиляции советуют пользоваться смягчающими кремами и скрабами, чтобы предотвратить врастание волос в кожу. Особая профилактика гидраденита необходима людям, склонным к воспалению потовых желез. Им следует регулярно протирать проблемные места раствором марганцовки, отваром ромашки или использовать в гигиенических целях дегтярное мыло или антисептическое средство Цитеал.
При появлении уплотнения в области скопления потовых желез не стоит ждать, пока оно рассосется само собой. На начальных стадиях возможно медикаментозное лечение в домашних условиях. Поэтому необходимо обратиться к врачу. Это поможет избежать осложнений, перехода заболевания в хроническую форму и постоянных рецидивов.
Читайте также:


