L-sil что это за инфекция
Дисплазия шейки матки – это заболевание, сопровождающееся атипичным изменением клеток эпителия шейки матки.
С 2012 года в зарубежной медицине введен новый термин: SIL - плоскоклеточное интраэпителиальное поражение. SIL по-английски: squamous intraepithelial lesion.
Этот термин более четко отражает процесс изменения клеток шейки матки, отличный от рака. Если термин неоплазия означал "новообразование", то есть опухоль. То термин "поражение" - это именно поражение эпителиальных клеток вирусом, и до рака еще далеко.
Содержание:
Условимся в данной статье называть эту патологию обоими терминами. Но гинекологи, повторяю, ставят диагноз CIN.
Что это такое? Фото.
Дисплазия, или неоплазия шейки матки – это перерождение нормальных клеток эпителия влагалищной части шейки матки. Клетки становятся неестественными, перестают выполнять свою функцию. Такие клетки немного похожи на раковые клетки, но еще не являются раковыми целиком (см. на фото).
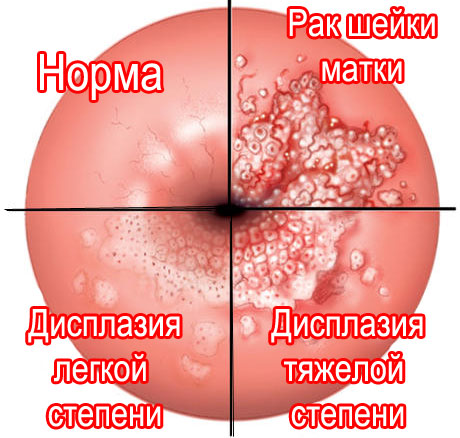
Запомните: дисплазия – это не рак шейки матки. Для развития рака требуется еще время: в среднем 10-20 лет.
Причины
Главная причина появления дисплазии шейки матки, или ЦИН – это вирус папилломы человека, его типы 6, 11, 16, 18, 31, 35, 39, 59, 33, 45, 52, 58, 67. Читать подробную статью про ВПЧ.
По последним данным зарубежных исследований, курение женщины повышает риск проникновения вируса в клетки эпителия шейки матки в РАЗЫ.
- В 73-90% случаях при раке шейки матки находят: 16, 18 и 45 тип ВПЧ
- В 77-93% случаях при раке шейки матки находят: 16, 18, 45, 31 и 59 тип ВПЧ
- В 80-94% случаях при раке шейки матки находят: 16, 18, 45, 31, 33 и 59 тип ВПЧ
- Предраковые состояния в урологии и гинекологии сочетаются часто с 61, 62, 68, 70, 73 типами ВПЧ.
- В мире каждый год выявляются 500 000 новых случаев рака шейки матки.
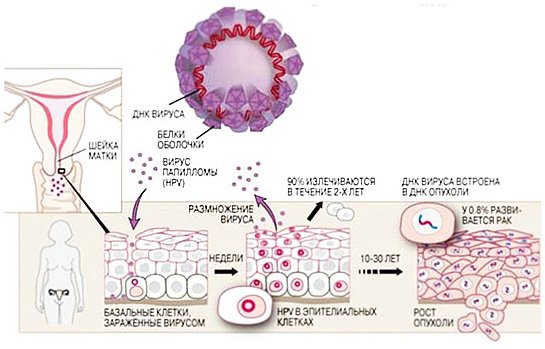
Проникая в эпителий шейки матки, этот вирус встраивается в ДНК клеток и нарушает их работу. В итоге клетки становятся неестественными, другими по форме и размерам, не выполняют свое предназначение, а в дальнейшем могут перерождаться в рак.
Симптомы
Симптомов дисплазии шейки матки (или неоплазии) практически нет. Чаще всего у женщины нет никаких признаков заболевания. И лишь в редких случаях при тяжелой степени дисплазии единственным признаком могут быть незначительные кровянистые выделения из влагалища после полового акта.
Классификация
Классификация цервикальной интраэпителиальной дисплазии следующая (см. также на фото):
-
Дисплазия шейки 1 степени (CIN I, легкая степень): клетки поражены на 1/3 толщины всего эпителиального слоя. Лечение в этом случае не требуется. Только наблюдение. Обычно у 90% женщин процесс проходит самостоятельно, без лечения. Обязательно: через 6 месяцев повторный осмотр и сдача анализов у гинеколога.
- LSIL, или Low grade SIL, или легкая степень (соответствует CIN 1 по старой классификации)
- HSIL, или Hight grade SIL, или тяжелая степень (соответствует CIN 2-3 по старой классификации).
- NILM. Это норма. По-английски означает "Negative for intraepithelial lesion or malignancy". То есть "отсутствует интраэпителиальное поражение".
- ASC-US. Есть атипичные плоские клетки неясного происхождения. По-английски: "Atypical squamous cells of undetermined significance".
- ASC-НSIL. Есть атипичные плоские клетки неясного происхождения, вероятнее всего за счет интраэпителиальных изменений.
- LSIL, или Low grade SIL, или интраэпителиальные изменения легкой степени.
- HSIL, или Hight grade SIL, или интраэпителиальные изменения тяжелой степени.
- AGS. Есть атипичные железистые клетки неясного происхождения. То есть это клетки из канал шейки матки.
- AGC, favor neoplastic. Есть атипичные железистые клетки, возможно развитие неоплазии.
- AIS. Это аденокарцинома in situ, то есть рак канала шейки матки in situ.
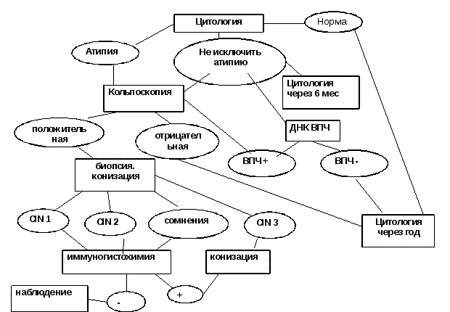
Как установить диагноз?
1) ПАП-тест.
Другое название - мазок по Папаниколау. Это цитологический тест, или "жидкостная цитология". Во время гинекологического осмотра врач проводит специальным инструментом по поверхности шейки матки, материал отправляют на исследование под микроскопом.
Если выявляются аномальные клетки, значит дисплазия имеет место, но надо еще установить степень. Женщине предлагают сделать биопсию.
2) Биопсия шейки матки.
Специальным прибором во время проведения кольпоскопии отщипывается микроскопический кусочек от шейки матки в зоне патологического участка и отправляется на исследование под микроскопом.
В результате оценивается степень дисплазии (неоплазии) эпителия на основании толщины пораженного слоя и тяжести поражения клеток.
3) Анализ на ВПЧ.
Берут мазок с поверхности шейки матки и отправляют на ПЦР. Если обнаруживают ВПЧ, то определяют их типы.
4) Иммуногистохимия с онкомаркерами.
Этот анализ проводится не всем женщинам, а только при подозрении на рак шейки матки. Если у пациентки имеется рак, то при связывании опухолевых белков со специальными реагентами этот анализ становится положительным.
Если рака шейки матки нет, то нет и специфических опухолевых белков (или маркеров), следовательно результат исследования будет отрицательным.
- Если у меня ВПЧ положительный, а у партнера отрицательный, как такое может быть и надо ли лечить партнера?
Главное: лечение назначается только тогда, когда есть проявления вируса на коже или на слизистых оболочках. Либо когда цитология или биоспия показала неоплазию. В ряде случаев, при планировании беременности лечение должны проходить оба партнера.
Теперь по причинам такого несоответствия в анализах. Основная причина: иммунитет партнера достаточно сильный, чтобы подавить вирус и не дать ему развиться.
- Почему жидкостная цитология показывает наличие дисплазии, а биопсия - нет?
Потому, что для жидкостной цитологии материал берется из многих участков слизистой, а при биопсии - с одного-двух. Вполне возможно, что при биопсии материал был взят со здоровых участков.
Лечение дисплазии шейки матки
Запомните: как, чем и когда лечить - ответ на этот вопрос может дать только врач. Нельзя вводить во влагалище никаких народных средств, иначе вы спровоцируете осложнения.
1) Лечение легкой степени.
Проводится общеукрепляющими препаратами. То есть используются препараты, в том числе народные средства, повышающие иммунитет. Специфического лечения, по современным рекомендациям, легкая степень не требует, так как в 90% случаев она сама проходит.
2) Лечение средней степени.
Необходимо медикаментозное лечение, хотя в некоторых случаях можно обойтись также общеукрепляющими препаратами.
Умеренная степень излечивается самостоятельно у 70% заболевших женщин. Если в анализах обнаруживают вирус папилломы человека, то лечение надо начинать сразу же.
3) Лечение тяжелой степени.
Обязательно медикаментозное лечение, в противном случае очень высокий риск перерождения неоплазии в рак шейки матки.
1) Противовирусные препараты местно - в виде спринцеваний, свечей, тампонов
2) Противовирусные средства общие - для подавления вируса в организме в целом:
3) иммунные препараты (полиоксидоний, ронколейкин, иммунал, виферон, генферон и другие препараты интерферона).
1) электрокоагуляция, или электроконизация, или петлевая электроэксцизия шейки матки. Проводится врачом-гинекологом. Специальной металлической петлей под действием электрического тока производится воздействие на эпителий шейки матки.
2) лазерная вапоризация, лазерная конизация шейки матки. Механизм действия тот же самый, только другой фактор воздействия – не электрический ток, а лазер.
3) лечение радиоволнами на аппарате Сургитрон. Метод воздействия похож на лазерный, но основной фактор – радиоволна. Читать статью про радиоволновое лечение
4) криодеструкция, или прижигание жидким азотом. Производится термическая деструкция пораженного эпителия, он отмирает и на его месте отрастает новый, не пораженный эпителий. Читать статью про жидкий азот
5) ультразвуковая деструкция. Механизм схож с воздействием радиоволны или лазера, только действующий фактор – ультразвук.
6) конизация скальпелем. Классическая операция с использованием скальпеля. В настоящее время редко используется, так как вышеперечисленные методы более эффективны.
7) ампутация шейки матки. Это уже расширенная операция. Используется при раке шейки матки.
Не рекомендуется ни одним специалистом.
Во влагалище вообще не рекомендуется вводить самостоятельно никаких лекарственных препаратов, кроме официальных аптечных препаратов, назначенных гинекологом. В противном случае вы можете получить серьезные осложнения, с которыми потом и врач не сможет справиться.
- наберитесь смелости и терпения, и идите к врачу!
- если вы сомневаетесь в компетенции врача, обратитесь к другому, к третьему врачу. Но сами домашними средствами не пытайтесь вылечить дисплазию шейки матки.
Представляем вашему вниманию экспертное мнение по данной проблеме. Смотрим видео:
Патологические изменения шейки матки могут протекать по доброкачественному и злокачественному сценариям. К неопухолевым процессам относят эрозии, полипы, эктропион, простую лейкоплакию, эктопию. Рак шейки матки имеет злокачественную природу. Промежуточное положение занимают предраковые изменения – дисплазии, которые еще называют цервикальными интраэпителиальными неоплазиями ЦИН (Cervical Intraepithelial Neoplasia-CIN).
Синонимом заболевания является плоскоклеточное интраэпителиальное повреждение ПИП (SIL). Частота патологии неуклонно растет, поражает молодых женщин, негативно влияет на процесс репродукции. Что приводит к поражениям шейки матки, как они проявляются, какие существуют современные методы терапии?
Ежегодно на планете регистрируется сорок миллионов случаев дисплазии шейки матки. Количество не обратившихся за помощью женщин неизвестно. При данном заболевании патологический процесс развивается в клетках покровного эпителия шейки матки (ШМ), проявляется нарушением созревания и дифференцировки клеток многослойного плоского эпителия, их нормального строения, изменением слоистости ткани. От рака отличается неспособностью к инвазивному (проникающему за пределы эпителиального слоя) росту, метастазированию.
Чаще всего располагается в зоне трансформации — на границе цервикального канала и влагалищной части шейки матки. По гистологическому строению эпителия еще нет признаков злокачественности, но уже изменена нормальная структура. Такое промежуточное состояние называют предраком. Ввиду отсутствия специфических симптомов и жалоб дисплазия может существовать на протяжении многих лет.
Цервикальная интраэпителиальная неоплазия диагностируется при наличии видимых изменений шейки матки и нарушений на микроскопическом уровне. Может быть сопутствующей патологией при доброкачественных процессах. Если заболевание протекает на фоне инфекций женских половых органов — проявляется выделениями из влагалища, зудом.
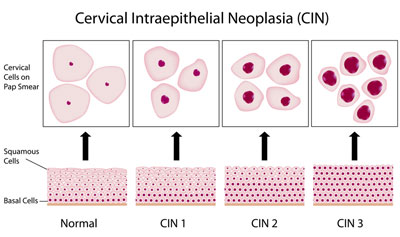
Классификация
Существует международная классификация, согласно которой CIN подразделяют на три степени – легкую, среднюю и тяжелую.
- Легкая CIN1 — патологические изменения происходят в нижней трети эпителиального слоя, к ним относят пролиферацию, митозы с сохранением нормального соотношения цитоплазмы и ядер.
- Средняя CIN2 — изменения нижней и средней трети эпителиального пласта.
- Тяжелая CIN3 — поражение всей толщи эпителия. Для нее характерны значительная пролиферация, гиперхроматоз ядер, нарушение ядерно-цитоплазматического соотношения в пользу ядра, многочисленные нормальные митозы.

Тяжелую степень принято называть CIS или рак in situ, это оправдано ввиду сложности их клеточной дифференцировки. Чем тяжелее степень дисплазии – тем выше вероятность развития злокачественного процесса. В новой классификации плоскоклеточное интраэпителиальное повреждение легкой степени обозначено как LSIL, умеренную и тяжелую стадии объединили в одну группу HSIL.
В литературе встречается термин CGIN low grade – цервикальная гландулярная интраэпителиальная неоплазия легкой степени, подразумевающий сочетание дисплазии 1 и 2 степени. Термин high grade имеет в виду тяжелую степень ЦИН или аденокарциному in situ. Это предшествующие раку шейки матки изменения эпителия.
Причины
На сегодняшний день доказана провоцирующая роль в развитии цервикальной интраэпителиальной неоплазии ВПЧ (вируса папилломы человека). Возбудитель считают основной причиной заболевания, определяют в девяноста восьми случаях при данной патологии. Он может внедряться в эпителиальную клетку при половом контакте, находиться в ней в свободном состоянии или встраиваться в геном.
Последний вариант вызывает опухолевые трансформации. Активное размножение вируса запускает выработку агрессивного эстрогена, который в свою очередь стимулирует синтез онкобелка. Белок провоцирует пролиферацию клеток, блокирует противоопухолевый иммунитет. Предрасполагающими факторами для реализации необратимых изменений являются:
- Раннее начало половой жизни, частая смена партнеров.
- Первая беременность в раннем возрасте.
- Большое количество родов.
- Интимные контакты с партнерами социальных групп высокого риска.
- Наличие заболеваний, передающихся половым путем.
- Нарушение правил защиты во время половых актов.
- Пассивное и активное употребление никотина.
- Иммунодефицит.
- Перенесенные ранее дисплазии влагалища, вульвы.
- Нарушение графика профилактических онкоосмотров.
Помимо перечисленных рисков имеют значение генетическая предрасположенность, семейный анамнез, высокий уровень эстрогенов. Особое место занимает курение – увеличивает вероятность развития ЦИН в четыре раза. Способствуют развитию патологии вирусные заболевания – простой герпес, цитомегаловирусная инфекция.
Диагностика
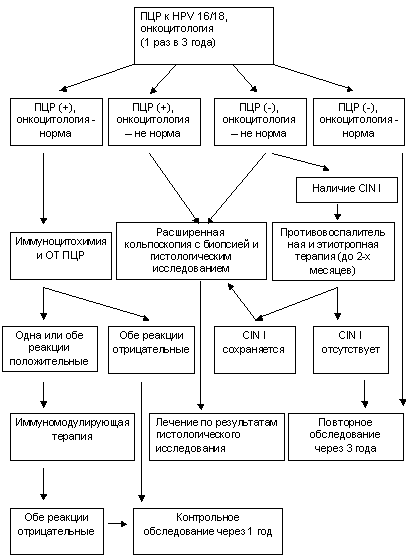
Патологией женской половой сферы занимаются гинекологи. При первичном обращении к врачу проводят опрос женщины, осматривают на гинекологическом кресле с помощью влагалищных зеркал, берут мазок (ПАП-тест) для исследования, который используют как скрининг заболеваний шейки матки.
При подозрении на патологию определяют ВПЧ, проводят расширенную кольпоскопию, прицельную биопсию, раздельное выскабливание полости матки для гистологического исследования. При микроскопии мазков отдают предпочтение жидкостной цитологии.
С помощью этого метода определяют наличие дисплазии. Жидкостная цитология позволяет исследовать клетки эпителия шейки матки иммуноцитохимическим методом для выявления специфического белка р16 (ІNK4 альфа), важного инициатора злокачественной трансформации шейки матки.
Во время кольпоскопии через окуляр микроскопа под увеличением рассматривают структуру ШМ, берут биопсию из подозрительных участков эпителия. Этот метод исследования не дает возможность определить степень CIN и исключить рак. Окончательный диагноз устанавливают на основании результатов гистологии. Наиболее информативным принято считать исследование биопсии после конизации шейки матки.
Лечение
На выбор тактики врача влияет степень тяжести заболевания, наличие сопутствующей патологии, ВПЧ, других инфекций половых органов, возраст женщины, реализация ее репродуктивной функции.
У молодых пациенток с легкой степенью CIN1, небольшим участком поражения проводят наблюдение в течение года с цитологическим контролем, медикаментозную терапию ВПЧ, нормализацию иммунной и эндокринной систем. При отсутствии регресса заболевания или его прогрессировании рекомендуют диатермокоагуляцию, лазерную коагуляцию, криодеструкцию или радио деструкцию шейки матки.
Умеренная и тяжелая степень поражения CIN2-CIN3 предусматривают конизацию с выскабливанием цервикального канала, ступенчатыми исследованиями срезов удаленной ткани. Ее проводят в первую фазу менструального цикла, под анестезией, в условиях стационара. Осуществляют с помощью скальпеля, электричества, радиоволн, лазерного излучения:
- Диатермоконизация.
- Радиохирургическая.
- Лазерная.
- Ножевая.
Женщинам в периоде менопаузы эту манипуляцию выполняют при легкой и средней степени заболевания. В тяжелых случаях рекомендуют экстирпацию матки. Всем пациенткам, независимо от возраста, с подтвержденным диагнозом ЦИН тяжелой степени рекомендуют срочную консультацию онкогинеколога.
При недостаточной визуализации границ патологического очага проводят конизацию с целью последующего исследования клеток во всех слоях удаленной влагалищной части ШМ и в цервикальном канале. Также она показана в случаях:
- Наличия умеренной и тяжелой дисплазии по результатам ПАП-теста и биопсии.
- Выраженной деформации ШМ независимо от степени тяжести ЦИН.
- Отсутствия эффекта от диатермо- или лазерной коагуляции.
Условием для проведения манипуляции является подтверждение диагноза методами цитологического и морфологического исследований. Исключение рака шейки матки по результатам биопсии обязательно.
После проведения конизации ШМ женщине рекомендуют в течение трех суток соблюдать домашний режим, выдают лист нетрудоспособности, рекомендации по гигиене, диспансерному наблюдению. Контрольный осмотр гинеколога при отсутствии осложнений рекомендуют через шесть или восемь недель.
Диспансеризация женщин с данной патологией шейки матки осуществляется на протяжении двух лет. При CIN1 каждые шесть месяце проводят осмотр с расширенной кольпоскопией, ПАП-тестом. Наличие CIN2-3 предусматривают ежеквартальное наблюдение на протяжении года.
В последующем году проводят два осмотра с интервалом в шесть месяцев. По прошествии этого периода времени и отсутствии рецидивов ВПЧ и ЦИН пациенток переводят на обычный режим наблюдений – профилактические онкоосмотры один раз в год.
Профилактика
Для предотвращения патологии устраняют факторы, способствующие ее развитию. Проводят просветительную работу среди школьниц, пропагандируют здоровый образ жизни, профилактические осмотры с использованием ПАП-теста в виде скрининга.
Выявляют ВПЧ при осмотрах, определяют его серотип, потенциальную опасность, делают профилактические прививки против вируса папилломы человека неинфицированным и детям. Лечат воспалительные заболевания женских половых органов.
Интраэпителиальные поражения шейки матки – предотвратимый процесс. Наличие патологии является поводом для своевременной, адекватной терапии. При соблюдении оптимальных сроков лечения, достаточном объеме терапии прогноз для выздоровления благоприятный.
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ – ЭТО ПРЕДРАКОВЫЙ ПРОЦЕСС, ХАРАКТЕРИЗУЮЩИЙСЯ НАРУШЕНИЕМ СОЗРЕВАНИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ В РЕЗУЛЬТАТЕ ДЛИТЕЛЬНОЙ ПЕРСИСТЕНЦИИ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА.
Синонимы: цервикальная интраэпителиальная неоплазия (CIN), плоскоклеточное интраэпителиальное поражение (SIL).
Если коротко, дисплазия шейки матки — это заболевание, которое в будущем может привести к раку. Вероятность этого тем выше, чем выше степень дисплазии. К дисплазии 1 степени (CIN 1, LSIL) относят любые изменения эпителия, порой даже минимальные и субъективные. Это позволяет взять женщину под контроль и не допустить прогрессирования процесса. На практике, для диагностики дисплазии 1 степени достаточно поражение эпителиальных клеток вирусом папилломы человека. Опасаться этого не стоит! Легкая степень дисплазии самостоятельно проходит у 70% женщин в течение нескольких лет. За это время собственная иммунная система уничтожает вирус и заболевание регрессирует. Обычно дисплазия 1 степени требует только наблюдения, в части случаев может назначаться прижигание. Дисплазия 2 и 3 степени (CIN 2-3, HSIL) — это уже предопухолевый процесс с высоким риском, поэтому требует серьезного лечения. В таких случаях показана широкая эксцизия или конизация шейки матки. Диагностировать дисплазию эпителия можно с помощью мазка на цитологию или биопсии. В принятии решения и тактике лечения важную роль играет тест на ВПЧ.
Подробнее читайте ниже, а также посмотрите комментарии, там Вы найдете ответы на свои вопросы.
Основной причиной развития дисплазии шейки матки является вирус папилломы человека, а именно его онкогенные штаммы — 14 серотипов, среди которых наиболее важными являются 16 и 18. Зрелый многослойный плоский эпителий, покрывая наружную часть шейки, создает непреодолимую преграду для вируса. Единственным же уязвимым местом является граница с железистым эпителием у наружного зева, называемая зоной трансформации . При эрозии (эктопии) шейки матки зона трансформации смещается на наружную часть шейки матки, что создает предпосылки для инфицирования.
Более 80% случаев дисплазии и рака шейки матки развивается именно в зоне трансформации.
Большинство женщин переносит ВПЧ-инфекцию без каких либо изменений со стороны организма. В течение нескольких лет иммунная система самостоятельно избавляется от вируса. Однако 10% женщин не могут уничтожить вирус, который в свою очередь встраивается в ДНК эпителиальных клеток и модифицирует их, приводя к опухолевой трансформации. Это может быть связано как с индивидуальной предрасположенностью, так и с иммунодефицитом или длительными стрессами. Также известно, что курение способствует снижению специфического иммунитета против ВПЧ.
Дисплазия шейки матки — это качественное изменение клеток плоского эпителия, которое указывает на возможное начало опухолевой трансформации.
Различают несколько степеней дисплазии шейки матки по тяжести, что обычно выражается в числовых значениях от 1 до 3. Каждая степень отражает прогноз патологического процесса и позволяет выбрать соответствующий алгоритм лечения. Так, дисплазия 1 степени имеет низкий потенциал к малигнизации и в большинстве случаев самостоятельно регрессирует в течение нескольких лет без какого-либо вмешательства. В противоположность, дисплазия 3 степени в течение одного года обязательно трансформируется в рак и требует уже специализированного хирургического лечения.

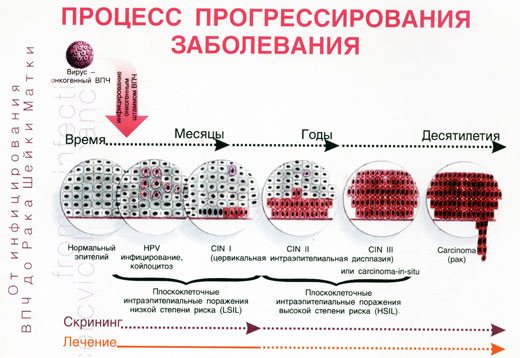
Прогрессирование дисплазии шейки матки
В международной практике термин “дисплазия шейки матки” имеет различные синонимы. Наиболее широко распространена аббревиатура CIN – цервикальная интраэпителиальная неоплазия, что означает развитие неоплазии (новообразования) в пределах эпителиального пласта. В отличие от рака, CIN не обладает способностью к инвазивному росту и метастазированию. На этом этапе можно предотвратить развитие злокачественной опухоли.
1) LSIL (low grade squamous intraepithelial lesion) — плоскоклеточное интраэпителиальное поражение легкой степени. LSIL соответствует CIN 1 или дисплазии 1 степени.
| Pap class System 1954 | Классификация ВОЗ 1956 | Классификация Bethesda 1988 |
| Class | Дисплазия/CIN (ЦИН — цервикальная интраэпителиальная неоплазия) | SIL (плоскоклеточное интраэпителиальное поражение) |
| Class 3 | Дисплазия 1 степени/CIN 1 | LSIL — плоскоклеточное интраэпителиальное поражение легкой степени |
| Class 4 | Дисплазия 2 степени/CIN 2 | HSIL — плоскоклеточное интраэпителиальное поражение тяжелой степени |
| Дисплазия 3 степени/CIN 3 | ||
| Рак in situ (рак в пределах эпителиального пласта, без инвазивного роста) |

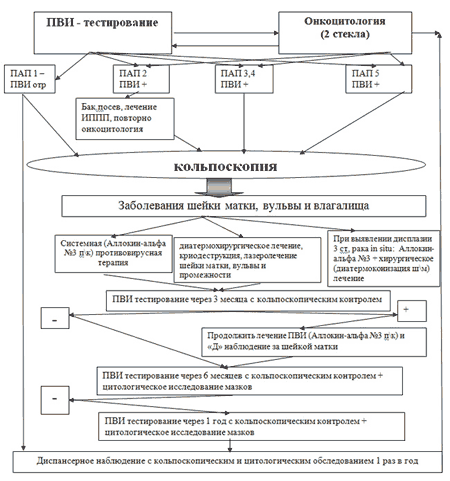
Первым методом в диагностике дисплазии шейки матки чаще всего является мазок на онкоцитологию . Это скрининговый метод для обследования большого количества женщин. Является самым простым и безопасным для женщины, однако не самым точным. Чувствительность метода составляет 60-70%, и только трехкратное исследование позволяет с высокой точностью определить или опровергнуть дисплазию эпителия. Кроме этого у молодых женщин часто бывают ложно-отрицательные результаты, когда дисплазия может быть пропущена; а у пожилых женщин часты ложно-положительные результаты, когда мазок показывает наличие дисплазии, в то время как более качественные методы ее исключают.
При определении LSIL в мазке необходимо только лишь активное наблюдение. Под этим диагнозом подразумеваются клеточные изменения с низким потенциалом опухолевой трансформации. К LSIL относятся различные дегенеративные изменения клеток при раздражении, воспалении или вирусном поражении. Гинеколог, получив такое заключение может порекомендовать проведение кольпоскопии с последующей точечной биопсией.
При наличии HSIL в мазке на цитологию проведение кольпоскопии с гистологическим подтверждением становится обязательным!
Кольпоскопия — это метод осмотра наружной поверхности шейки матки с помощью специального микроскопа. Кольпоскопия является достаточно субъективным методом диагностики, сильно зависящим от опыта и умения врача. Кольпоскопические картины дисплазии шейки матки размыты и очень часто ее можно спутать с банальными физиологическими процессами, такими как плоскоклеточная метаплазия, вирусным поражением или лейкоплакией. Несмотря на это, кольпоскопия позволяет определить подозрительные места на шейке матки и взять биопсию — участок ткани для дальнейшего гистологического исследования.
К кольпоскопическим признакам дисплазии относятся: ацетобелый эпителий, йод-негативные зоны, изъеденность или нерегулярность эпителиального покрова, атипичные сосуды, мозаика, пунктация, контактная кровоточивость и др. Гинеколог должен оценить не только степень, но и скорость наступления тканевой и сосудистой реакции при обработке уксусной кислотой или йодом.
Цель кольпоскопии — это определить анатомическую локализацию зоны трансформации, что имеет решающее значение для дальнейшей тактики диагностики и лечения.
Биопсия является “золотым” стандартом диагностики дисплазии и рака шейки матки. Гистологическое исследование позволяет определить качество плоского эпителия и степень его созревания. Биопсия может быть точечной, получаемой с помощью специального инструмента — конхотома, или широкой (эксцизионной), получаемой с помощью электропетли.
Изменения при дисплазии 1 степени обычно носят характер цитопатического действия вируса папилломы человека. В эту категорию так же относят остроконечную и плоскую кондиломы. Морфологические изменения при CIN 1 (LSIL) включают: нарушение стратификации плоского эпителия преимущественно в базальных отделах, нарушение поляризации клеток относительно базальной мембраны, единичные делящиеся клетки, незначительный дискариоз, а также признаки вирусного поражения — койлоцитарную атипию в поверхностных отделах эпителия, дискератоз, пара- и гиперкератоз эпителия.

Патологическая эпидермизация желез с CIN III
Морфологические изменения при CIN 2-3 (HSIL) носят уже неопластический характер, а цитопатическое действие вируса может проявляться слабо. Нарастает клеточная атипия, которая затрагивает весь пласт плоского эпителия с минимальными признаками созревания. Клетки активно делятся, замещая нормальный эпителий цервикальных желез, в ряде случаев пролиферирующий плоский эпителий может замещать выстилку цервикального канала. Характерно обилие как нормальных, так и патологических митозов.
Тяжелая дисплазия шейки матки отличается от рака отсутствием инвазивного роста.
Тест на ВПЧ помогает в диагностике дисплазии шейки матки и выборе тактики лечения в сложных ситуациях.
ВПЧ тест рекомендуется делать женщинам после 25 лет, поскольку имеется большая вероятность, что инфекция уже длительное время персистирует в организме и могла вызвать какие-либо изменения в шейке. В более молодом возрасте при нормальном мазке на цитологию ВПЧ-тистирование не дает полезной информации.
С возрастом ВПЧ-тестирование приобретает все большую значимость. К примеру, при наличии 16 или 18 штаммов ВПЧ у 50 летней женщины можно с высокой вероятностью утверждать, что у нее уже имеется тяжелое интраэпителиальное поражение эпителия. Мазок на цитологию менее эффективен в данном случае. Женщине тот час может рекомендоваться диагностическая биопсия и выскабливание цервикального канала.
Тактика лечения и ведения пациенток с дисплазией зависит от гистологического заключения, кольпоскопической картины, типа зоны трансформации, возраста и планирования беременности. Основными методами являются абляция (прижигание), или эксцизия (удаление тканей). Эти методы могут проводиться с помощью различных инструментов, использующих низкие или высокие температуры, электро-, лазеро- или радиоволновую энергию.
По западным протоколам LSIL необходимо динамически наблюдать. Так как LSIL обладает низким злокачественным потенциалом и часто регрессирует самостоятельно, женщине рекомендуется проходить цитологическое исследование не менее 2 раз в год. В отечественной медицине часто рекомендуют абляцию (прижигание), хотя это не всегда оправдано. С прижиганием связывают некоторое повышение риска невынашивания беременности. Однако, часть авторов, опровергает это.
Наиболее оптимальным является радиоволновая абляция Сургитроном. Патологический эпителий и подлежащая строма выпариваются радиоволнами, после чего пораженная зона эпителизируется заново. Минусом абляции является отсутствие материала для последующего гистологического исследования, плюсом — сохранение анатомического строения шейки матки и небольшое количество осложнений.
HSIL обладает высоким злокачественным потенциалом, поэтому в данном случае показано удаление патологически изменненых тканей. Обычно, рекомендуется широкая эксцизионная биопсия или конизация шейки матки — это конусообразное удаление тканей, включающая наружную часть шейки матки и ткани вокруг цервикального канала. Весь удаленный материал отправляется на гистологическое исследование для подтверждения и уточнения диагноза. В удаленном материале гистолог оценивает края резекции, так как важно, чтобы патологический эпителий был удален в пределах здоровых тканей. При наличии в краях резекции патологии, или глубоком поражении цервикального канала, а также наличии инвазивного роста может быть принято решение об ампутации шейки матки.
Изредка, если женщина молода и планирует беременность, допускается лечение HSIL абляцией. Это возможно только лишь в случае 1 или 2 типа зоны трансформации при кольпоскопии, когда гинеколог видит глазом все измененные ткани и может обеспечить полную их абляцию. Если зона трансформации смещена глубоко в цервикальный канал — показана только глубокая конизация или ампутация шейки матки.
Читайте также:


