Красная волчанка без гормонов
Что это такое
Системная красная волчанка (СКВ) — это аутоиммунное заболевание, в процессе которого организм начинает бороться сам с собой, а не с вирусами, инфекциями и воспалениями, как должно быть. Эта болезнь затрагивает весь организм, так как разрушает структуру ДНК. Больше всего от проявлений системной красной волчанки страдают соединительная ткань, почки и сердечно-сосудистая система. Согласно статистике ВОЗ, СКВ болеет 3,5 миллиона человек в мире. Кстати, системная красная волчанка была диагностирована у американской певицы Леди Гаги и актрисы Селены Гомес. Последней, к слову, потребовалась пересадка почки и последующая гормональная терапия для борьбы с болезнью.
Чем опасна
Системная красная волчанка — одно из самых опасных аутоиммунных заболеваний. Так как болезнь поражает практически все части тела — от кожи до сердца, то и урон распределяется между всеми органами. Больше всего достается суставам и хрящам — иногда даже появляется их видимая деформация, — а также почкам. Воспаление почек встречается у 55 % пациентов с СКВ, иногда развивается и почечная недостаточность. Впрочем, благодаря своевременной современной терапии воспаление почек можно вывести в ремиссию.
Нарушения работы сердечно-сосудистой системы становятся причиной летального исхода в 10 % случаях: каждая десятая смерть от СКВ связана с сосудами и сердцем. Риск ишемического инсульта возрастает в два раза, а восстановление организма усугубляется другими симптомами СКВ.
Еще одна опасность для женщин, страдающих от СКВ, — проблемы с рождением детей. Согласно статистике, риск рождения ребенка с синдромом Дауна у женщин с волчанкой повышается в два раза. СКВ также повышает риск потери плода во время беременности.
Кто в группе риска
Как мы уже сказали, системной красной волчанкой страдает порядка 3,5 миллионов человек по всему миру. Назвать точную причину развития болезни достаточно сложно. Впрочем, известно, что у женщин детородного возраста, от 15 до 40 лет, СКВ развивается в 6-10 раз чаще, чем у мужчин, а наиболее выраженные симптомы и тяжелая форма заболеваний бывают у представителей негроидной расы. Пол и этническая принадлежность, очевидно, играют некоторую роль.
Доктора отмечают, что существенную роль в появлении СКВ играет наследственная предрасположенность, в том числе родственники, пораженные данным синдромом.
Симптомы
Волчанку часто называют болезнью со множеством лиц, и это не случайно: ее проявлений настолько много, что усложняет постановку правильного диагноза. Впрочем, даже из всего этого многообразия можно выделить наиболее распространенные симптомы: повышенная температура, выпадение волос, красные шелушащиеся пятна на теле, утомляемость, увеличение лимфоузлов, покраснение кожи на лице в форме бабочки или в зоне декольте, которое обычно появляется после пребывания на солнце, боль в суставах и артрит.
Человек, пораженный волчанкой, но об этом не подозревающий, обычно приходит к ревматологу или дерматологу на первичный прием, при этом у больного зачастую наблюдается незначительное повышение температуры (до 38 градусов), боль в пальцах, алопеция и поражение кожи и слизистых язвами. Нервная система тоже часто поражена — люди с диагнозом СКВ страдают от депрессии или даже психоза, мигреней, постоянного упадка сил и потери работоспособности.
Диагностика и лечение
Для постановки диагноза придется сдать достаточно внушительный комплекс клинических исследования: общий анализ крови и мочи и иммунологические исследования на аутоантитела. Поставить диагноз СКВ можно только после консультации с врачом, делать это по набору признаков ни в коем случае нельзя.
Скажем сразу: пока что в мире не существует доказанной терапии, которая гарантирует полное излечение от волчанки. Задача врачей состоит в борьбе с симптомами и проявлениями СКВ, в облегчении нагрузки на организм в целом и на пораженные болезнью органы. Основа лечения — гормональная терапия глюкокортикоидами: в периоды обострений врачи увеличивают дозу, в периоды ремиссии снижают до необходимого количества. Стоит отметить, что гормонотерапия может привести к нарушениям работы эндокринной системы. При поражении почек иногда требуется трансплантация, как это случилось в случае с Селеной Гомес.
Главная проблема при терапии СКВ — высокая стоимость: лекарства, постоянное наблюдение и анализы стоят достаточно дорого и зачастую не покрываются ОМС, особенно в регионах, где число жителей с СКВ существенно меньше, чем в крупных региональных центрах Москве или Санкт-Петербурге, а значит, меньше и финансирование.
Текст: Дарья Солодовникова
Фото: Shutterstock
Исследования показали, что добавки витамина D могут помочь людям, страдающим волчанкой, облегчить их симптомы и уменьшить количество рецидивов.

Системная красная волчанка (СКВ) – это аутоиммунное заболевание, при котором иммунная система не отличает собственные здоровые клетки от микробов, бактерий и вирусов, из-за чего организм начинает атаковать свои собственные ткани – сосуды, кожу, суставы, внутренние органы (почки, легкие, сердце, печень, головной мозг и др.). Свое название волчанка получила из-за распространенного симптома, характерного признака — сыпи на переносице и щеках (поражённый участок по форме напоминает бабочку), которая, как считали в Средневековье, напоминает места волчьих укусов.
Факторы риска, повышающие вероятность развития волчанки
Около 5 миллионов человек по всему миру страдают от какого-либо типа волчанки. В основном СКВ встречается у женщин репродуктивного возраста, однако у мужчин и детей также могут обнаружиться симптомы этой болезни.
Существуют факторы риска, повышающие вероятность развития волчанки:
– Пол: 9 из 10 людей, болеющих волчанкой – женщины;
– Раса: афроамериканцы подвержены в три раза более высокому риску заболеть волчанкой, чем европеоиды. Латино-американцы, коренные американцы, американцы азиатского происхождения и народы Тихоокеанских островов также имеют повышенный риск;
– Возраст: волчанка обычно развивается у людей в возрасте от 15 до 45;
– Генетика: наличие в роду больных волчанкой увеличивает риск развития заболевания;
– Курение: исследования показали, что курение может увеличить вероятность развития волчанки.
Симптомы СКВ
Чаще всего болезнь начинается постепенно. Больных беспокоят слабость, похудание, повышение температуры без видимой причины, боли в суставах. Реже возникает острое начало заболевания (высокая температура, острое воспаление кожи, суставов). В дальнейшем СКВ течет волнообразно, причем при каждом обострении в процесс могут вовлекаться новые органы и ткани. Поскольку волчанка может поражать различные системы организма, спектр симптомов очень широк.

Большинство пациентов страдает от болей в суставах, чаще страдают мелкие суставы кистей рук и запястья. Суставные изменения могут сопровождаться повреждением мышц в виде диффузных миалгий.
При СКВ возникает LE-клеточный феномен, для которого характерно появление LE-клеток (клеток красной волчанки), — нейтрофильных лейкоцитов, содержащих фагоцитированные фрагменты ядер других клеток
Больные с СКВ подвержены сердечно-сосудистым заболеваниям. У части пациентов отмечается перикардит, миокардит, эндокардит. У больных СКВ чаще и быстрее развивается атеросклероз, чем у здоровых людей.
Нефрологические проявления чаще всего встречаются в форме люпус-нефрита.
Со стороны органов зрения симптомы СКВ проявляются как патологические изменения слезных желез и нарушение их функции; сухость глаз приводит к развитию конъюнктивита, эрозий роговицы или кератита с нарушением зрения.
Психические и неврологические проявления также широко распространены.
Причины заболевания
Исследователи считают, что волчанка вызвана совокупностью факторов, таких как генетика, гормоны и окружающая среда. Поскольку большинство людей, страдающих волчанкой, – женщины, вполне возможно, что эстроген также играет важную роль при возникновении СКВ.
Большинство исследователей считают, что волчанка возникает, когда человек, генетически предрасположенный к заболеванию, взаимодействует с триггером в окружающей среде. Иммунная система начнет вырабатывать белки, называемые аутоантителами, которые атакуют здоровые клетки организма, вызывая воспаление.
Наиболее распространенные триггеры, которые могут вызвать обострения волчанки по мнению многих исследователей:
– ультрафиолетовые лучи;
– инфекции или вирусные заболевания;
– истощение или эмоциональный стресс;
– стресс организма, вызванный хирургическим вмешательством, беременностью или травмой;
– некоторые лекарственные препараты.
Связь волчанки и витамина D
Исследования показали, что существует связь между витамином D и волчанкой. У людей, страдающих волчанкой, уровень витамина D зачастую ниже нормального. Кроме того, есть связь между тяжестью заболевания и низким уровнем витамина D. Это может объясняться тем, что люди, страдающие волчанкой, чувствительны к солнцу, поэтому они часто либо наносят солнцезащитный крем с высоким SPF, либо совсем избегают пребывания на улице.
Итак, исследователи считают, что недостаток получения витамина D также может рассматриваться как триггер и увеличивать риск возникновения рецидивов и вероятности развития волчанки.

Рецепторы витамина D находятся на поверхности клетки, где они ждут сигнальных молекул. Присоединяясь к рецептору, они передают клетке химические сигналы, побуждая ее действовать определенным образом, например поделиться или даже умереть.
На клетках иммунной системы обнаружены рецепторы к витамину D, и витамин D может связываться с этими рецепторами. Это может заставить аутоантитела ослабить или прекратить атаку на здоровые клетки. Поэтому считается, что витамин D может помочь предотвратить рецидивы волчанки, ослабляя воспалительный процесс в организме.
Кроме того, витамин D не ограничивает выработку В-клеток и Т-хелперов. В-клетки продуцируют антитела, которые связаны с активностью заболевания, а Т-хелперные клетки являются провоспалительными.
Таким образом достаточное количество витамина D может помочь предотвратить рецидивы у людей, страдающих волчанкой.
Протокол Коимбра
Исследования показали, что существует связь между витамином D и волчанкой. Люди с волчанкой, более вероятно, имеют низкий уровень витамина D, который связан с более серьезными симптомами и последствиями, такими как сердечные заболевания.
Три исследования показали, что добавки витамина D могут помочь людям, страдающим волчанкой, облегчить их симптомы и уменьшить количество рецидивов. Однако дозы витамина Д, которые применялись в этих исследованиях были очевидно низкими, часто введение витамина Д было не ежедневным, а лишь ежемесячным, что доказано снижает его эффективность.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
- 18222
- 14,3
- 4
- 4
Системная красная волчанка — это мультифакторное заболевание, развивающееся на основе генетического несовершенства иммунной системы и характеризующееся выработкой широкого спектра аутоантител к компонентам клеточного ядра. Молекулярно-генетические основы болезни изучены довольно плохо, в связи с чем специфического лечения до сих пор не создано, а в основе проводимой в клинике патогенетической терапии лежат иммунодепрессанты — глюкокортикостероиды и цитостатики. И вот, после более чем 50 лет попыток разработать специфическое лечение волчанки, произошел сдвиг: Управление по контролю за качеством пищевых продуктов и лекарств США официально утвердило в качестве лекарства от волчанки препарат Бенлиста (Benlysta) на основе моноклональных антител, специфически блокирующих B-лимфоцит-стимулирующий белок (BLyS).
Системная красная волчанка (СКВ) — одно из самых распространённых аутоиммуных заболеваний, в основе которого лежит генетически обусловленное комплексное нарушение иммунорегуляторных механизмов. При заболевании происходит образование широкого спектра аутоантител к различным компонентам ядра клеток и формирование иммунных комплексов. Развивающееся в различных органах и тканях иммунное воспаление приводит к обширным поражениям микроциркуляторного кровяного русла и системной дезорганизации соединительной ткани [1], [2].
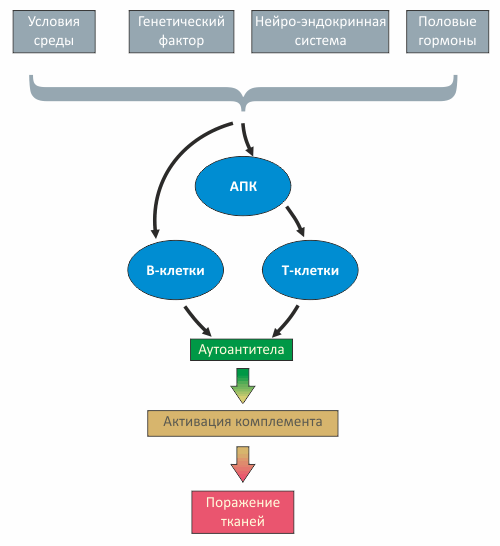
Рисунок 1. Патогенез СКВ
Волчанка во многом связана с нарушениями на уровне пролиферации различных клонов В-клеток, активируемых многочисленными антигенами, в роли которых могут выступать медицинские препараты, бактериальная или вирусная ДНК и даже фосфолипиды мембраны митохондрий. Взаимодействие антигенов с лейкоцитами связано либо с поглощением антигенов антиген-презентирующими клетками (АПК), либо с взаимодействием антигена с антителом на поверхности В-клетки.
В результате поочередной активации то T-, то B-клеток увеличивается продукция антител (в том числе, аутоантител), наступает гипергаммаглобулинемия, образуются иммунные комплексы, чрезмерно и неконтролируемо дифференцируются Т-хелперы. Разнообразные дефекты иммунорегуляции, свойственные СКВ, связаны также с гиперпродукцией цитокинов Th2-типа (IL-2, IL-6, IL-4, IL-10 IL-12).
Одним из ключевых моментов в нарушении иммунной регуляции при СКВ является затрудненное расщепление (клиренс) иммунных комплексов, — возможно, вследствие их недостаточного фагоцитоза, связанного, в частности, с уменьшением экспрессии CR1-рецепторов комплемента на фагоцитах и с функциональными рецепторными дефектами.
Распространённость СКВ колеблется в пределах 4–250 случаев на 100 000 населения; пик заболеваемости приходится на возраст 15–25 лет при соотношении заболевших женщин к мужчинам 18:1. Наиболее часто заболевание развивается у женщин репродуктивного возраста с увеличением риска обострения во время беременности, в послеродовом периоде, а также после инсоляции и вакцинации.
СКВ часто становится причиной инвалидности. В развитых странах в среднем через 3,5 года после постановки диагноза 40% больных СКВ полностью прекращают работать, — в основном, в связи с нейрокогнитивными дисфункциями и повышенной утомляемостью. К потере трудоспособности чаще всего приводят дискоидная волчанка и волчаночный нефрит.
Клинические проявления СКВ чрезвычайно разнообразны: поражение кожи, суставов, мышц, слизистых оболочек, лёгких, сердца, нервной системы и т.д. У одного пациента можно наблюдать различные, сменяющие друг друга варианты течения и активности заболевания; у большинства больных периоды обострения заболевания чередуются с ремиссией. Более чем у половины больных есть признаки поражения почек, сопровождающиеся ухудшением реологических свойств крови [4].
Поскольку молекулярные и генетические механизмы, лежащие в основе заболевания, до сих пор как следует не изучены, специфического лечения волчанки до недавнего времени не существовало. Базисная терапия основана на приёме противовоспалительных препаратов, действие которых направлено на подавление иммунокомплексного воспаления, как в период обострения, так и во время ремиссии. Основными препаратами для лечения СКВ являются:
Для лечения СКВ применяют также препарат моноклональных антител, селективно действующий на CD20 + В-лимфоциты, — ритуксимаб, зарегистрированный FDA для лечения неходжкинской лимфомы. Впрочем, высокая цена этого препарата не позволила ему получить широкого применения при лечении СКВ в нашей стране.
Исследователи, желая специфически блокировать BLyS, сделали ставку на человеческое моноклональное антитело, разработанное совместно с английской биотехнологической фирмой Cambridge Antibody Technology, и названное белимумаб (belimumab). В начале марта 2011 года американское Управление по контролю за качеством пищевых продуктов и лекарственных препаратов (FDA) впервые за 56 лет одобрило препарат, предназначенный для специфического лечения системной красной волчанки. Эти препаратом стал Бенлиста — коммерческое название антитела белимумаба, производством которого уже занимается компания GlaxoSmithKline. До того FDA одобряла для терапии СКВ гидроксихлорохин — лекарство от малярии; было это в 1956 году.
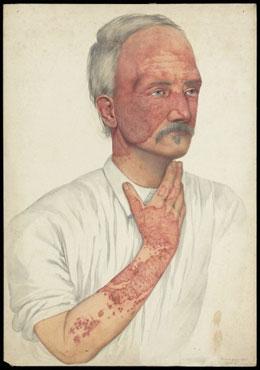
Рисунок 2. Человек, больной системной красной волчанкой (акварель 1902 года кисти Мэйбл Грин). Свое название заболевание получило ещё в средневековье, когда людям казалось, что характерная волчаночная сыпь на переносице напоминает волчьи укусы.
Целенаправленная терапия
Следующие на очереди
Летом многие хронические недуги отступают, давая больному возможность прийти в себя, почувствовать облегчение. Но только не этот. Обострение красной волчанки приходится как раз на летний период - солнце играет роль мощного катализатора болезни. И дело не только в поражениях кожи, напоминающих, по мнению лекарей позапрошлого века, следы волчьих укусов - отсюда и название. Медики определяют это заболевание как системное, то есть затрагивающее все органы человека. Тем не менее успешно лечить его вполне возможно, считает кандидат медицинских наук Александра Поскрёбышева. О том, как это делать эффективно и по возможности безопасно для больного, она рассказала в беседе с корреспондентом ЗОЖ Сергеем Кифуряком.
Александра Поскрёбышева: К сожалению, в последнее время, возможно, в силу плохой экологии, наблюдается устойчивый рост так называемых аутоиммунных заболеваний, когда организм воспринимает собственные ткани и органы как чужеродные и начинает с ними бороться. Процесс бывает локальным, а порой и глобальным, как, увы, и происходит в случае с системной красной волчанкой: поражаются почки, головной мозг, сердце, суставы, развиваются заболевания крови. Еще относительно недавно выживаемость таких больных в течение пяти лет составляла всего 25 процентов. Теперь же, если использовать все современные методы лечения в комплексе, - 93 процента. На практике это означает, что больной может жить вполне комфортно и благополучно многие десятилетия.
ЗОЖ: Видимо, чтобы поражения организма не зашли слишком далеко, очень важно вовремя распознать болезнь?
А.П.: Между тем сделать это порой весьма непросто. Сам больной зачастую не связывает кожную сыпь с занедужившими суставами, сердцем, почками, полагая, что на него разом навалились многочисленные хвори. С другой стороны, при красной волчанке не бывает только одного - двух симптомов, скажем, кожное поражение и больные почки. Должно быть что-то еще. Тем не менее должны насторожить так называемая "бабочка" - покраснение на скулах лица с переходом на переносицу и фоточувствительность кожи - возникновение поражений под воздействием солнечных лучей. Мелкие, но весьма тревожные показатели - прыщики, наполненные мутной жидкостью, на подушечках пальцев, язвочки у ногтей, напоминающие заусенцы, "мраморные" участки кожи на теле - часть синяя от проступающих затромбированных сосудов, часть белая там, где они поражены. Повод целенаправленно искать волчанку - если вдруг в моче обнаружены эритроциты, то есть кровь, а тем паче белок, или при осмотре, плановой флюорографии выявлены расширение границ сердца, жидкость в перикарде.
ЗОЖ: А кому в первую очередь грозит этот недуг или он поражает всех без разбора?
А.П.: В зоне риска находятся главным образом женщины. Они составляют 9 из 10 больных волчанкой. Причем заболеть можно и в подростковом возрасте, и в 40 лет. Назову, кстати, еще один типично женский признак болезни. Неоднократное невынашивание плода у беременных, ранние выкидыши при отсутствии явных акушерских патологий должны насторожить гинеколога, такую пациентку необходимо направить на более тщательное исследование причин.
ЗОЖ: Должны ли больные красной волчанкой вести какой-то особый образ жизни?
А.П.: В первую очередь, как уже говорилось выше, надо избегать солнечных лучей, носить закрытую светлую одежду. Нельзя допускать перегрева организма, а значит, исключены баня и сауна. Кроме того, больным нельзя делать никаких прививок, чтобы не стимулировать и без того "взбесившийся" иммунитет. В питании из-за возможных побочных поражений советую исключить жирное, сладкое и соль. Старайтесь больше есть фруктов и овощей, использовать при готовке растительное масло.
Поскольку волчанка обязательно поражает мелкие сосуды, тромбирует их, в качестве профилактики советую пить кроверазжижающий отвар либо настой красного клевера.
Для отвара 20 г соцветий варите 15 минут в 250 мл воды, дайте полчаса настояться, процедите, принимайте 3 раза в день по 50 мл за 30 минут до еды.
Настой готовится так. 30 г цветочных головок залить 300 мл кипятка, настаивать в термосе час, принимать так же.
Еще одно "классическое" проявление этого тяжелого недуга - раннее развитие атеросклероза. Чтобы воспрепятствовать этому, рекомендую ежедневно перед едой выпивать по 0,5 стакана сока свежей капусты. А вообще хорошие народные средства для снижения холестерина и очистки сосудов были опубликованы в ЗОЖ (№12 за 2007 год) в статье "Крепкие сосуды - ясная голова".
ЗОЖ: Вы упомянули, что лечение волчанки должно быть комплексным. В чем оно заключается?
А.П.: В одновременном сочетании нескольких групп препаратов и наиболее эффективном их применении. А также максимальном снижении нежелательных побочных воздействий этих лекарств. В первую очередь речь идет об использовании гормонов - кортикостероидов. По ряду причин нам подходят только два лекарства из этой категории - преднизолон и метипред. Второй, скажу сразу, обладает меньшими побочными эффектами. Суточная доза определяется в зависимости от веса больного (1-1,5 мг лекарства на килограмм), скажем, 12 таблеток преднизолона. Если возникнет желание перейти на метипред, то и его надо принимать такое же количество, хотя таблетки по весу разные. Но главный вопрос в том, как и когда пить эти лекарства. К сожалению, врачи зачастую назначают прием гормональных препаратов, как обычных лекарств, - 3 раза в день после еды. Это неправильно. Потому что организм, начиная с двух часов ночи и до девяти утра, сам вырабатывает (а в нашем случае пытается это сделать) необходимые гормоны. И значит, готов к их восприятию. Поэтому гормональные лекарства следует пить именно в этот период. Известно, что 5 мг преднизолона, принятые в два часа ночи, равны по эффективности 17 мг, выпитым во второй половине дня. Скажу проще: потребленные днем гормоны побочный эффект окажут обязательно, а вот лечебный - вряд ли.
ЗОЖ: Суточная доза довольно велика. 12 таблеток - это примерно на 60 кг веса больного, значит, может быть и больше. Обычно принято делить дозу на несколько приемов. Так что, всю ночь не спать, каждые 2-3 часа вскакивая по будильнику, чтобы принять лекарство?
А.П.: Совершенно не обязательно! Кто ложится поздно, может принять их все, например, с пятиминутным интервалом, в два часа ночи. Кто привык рано вставать, сделает это в 6-7 утра. Но не исключено, что придется и будильник заводить. Конечно, это не очень удобно, но тут уж ничего не поделаешь.
ЗОЖ: Гормоны больному красной волчанкой придется принимать пожизненно?
А.П.: Как правило, да. Вопрос в том, в каких дозах. На их количество влияют несколько факторов. Во-первых, правильное время приема, а значит, лучшая усвояемость, и оказываемое лечебное воздействие. А во-вторых, можно помочь организму усилить выработку собственных гормонов, используя такое народное средство, как корень солодки, воздействующий непосредственно на надпочечники.
Для приготовления отвара 6 г измельченного корня залейте стаканом горячей воды, кипятите в закрытой эмалированной посуде на водяной бане 30 минут, процедите горячим через 2-3 слоя марли и доведите объем кипяченой водой до исходного. Принимайте по 1 ст. ложке 3 раза в день после еды. Отвар храните в холодильнике. Кстати, не советую применять солодку страдающим гипертонией.
И если врач видит, что излечение идет успешно, можно постепенно снижать суточную дозу кортикостероидов.
Альтернативой постоянному приему гормонов является так называемая пульс-терапия, когда раз в месяц три дня подряд больному через капельницу вводят очень высокие дозы препарата - по 1000 мг. Раньше это считалось "терапией отчаяния", когда больной буквально находился при смерти. Но потом обнаружили, что такие "пульсы" весьма эффективны и для обычного лечения волчанки. К тому же в результате общее количество получаемых гормонов заметно уменьшается. Конечно, применять этот метод можно лишь в условиях стационара.
ЗОЖ: Но своего рода революцию в лечении красной волчанки произвели все-таки не гормоны.
А.П.: Действительно, ситуация кардинально улучшилась после того, как параллельно стали использовать лекарства из группы цитостатиков, те, что применяют в борьбе с опухолями. Иначе подавить "взбесившийся" иммунитет, увы, не получается. Препараты, что и говорить, серьезные. Но бояться не надо. Тем более что назначаются они не на всю жизнь, а на год-два. Наиболее действенный - циклофосфан. Он же, правда, и самый вредный. Поэтому его отменяют при инфекциях, например гриппе, и периодически контролируют состояние крови.
Многое зависит от того, как применять циклофосфан. И тут снова может помочь пульс-терапия. Минимальная доза приема этого препарата - 100 мг в сутки. В месяц получается 3000 мг. А если раз в месяц через капельницу разово вводить 1000 мг, то результат будет не хуже, а уровень побочных эффектов, которые в данном случае сильно зависят от количества принятого лекарства, резко уменьшатся.
Сейчас лечение красной волчанки пульстерапией получает все большее распространение. Но, думаю, не помешает, если сам больной, его родственники проявят инициативу и предложат врачу попробовать такой метод борьбы с недугом.
Кстати сказать, уменьшить вредное воздействие циклофосфана можно, опять-таки используя рецепты народной медицины, в частности те, что способствуют лучшему кроветворению.
10 г листьев крапивы залейте в термосе стаканом кипятка, настаивайте час, процедите. Принимайте по 1 ст. ложке 3-4 раза в день до еды.
3 ст. ложки размолотых корней одуванчика залейте 2 стаканами кипятка в эмалированной посуше, доведите до кипения и кипятите на слабом огне 15 минут. Пейте по 1 ст. ложке 2 раза в день за 30 минут до еды.
Хочу подчеркнуть, что корни одуванчика лучше всего заготавливать либо ранней весной до цветения, либо уже после увядания листьев.
Впрочем, сейчас появилась альтернатива циклофосфану - циклоспорин А (сандиммун). Он, конечно, дороже, но действует на клетки иммунной системы более избирательно, локально и менее вреден.
Наконец, третья группа препаратов, которую необходимо включить в комплексное лечение красной волчанки, - это лекарства, изначально предназначенные для борьбы с малярией: делагил и плаквенил. Первый значительно дешевле, но и настолько же токсичнее. Они самостоятельного значения не имеют, хотя некоторые врачи нередко начинают лечение волчанки именно с них. Дескать, вы пока попейте эти слабенькие лекарства, менее вредные, а там видно будет. Ничего хорошего при таком подходе не ждите! Только потеряем время. Принимать их надо обязательно в сочетании с первыми двумя группами, поскольку они позволяют снизить дозу гормонов, уменьшить уровень холестерина, а также разжижают кровь. Еще делагил и плаквенил полезны при выходе из активной терапии, когда улучшение очевидно, но совсем от лечения отказываться нельзя. Единственное "но".. При их приеме необходимо каждые полгода показываться окулисту, поскольку в результате побочного воздействия в роговице, конъюнктиве, а то и в сетчатке может откладываться желтый пигмент, что способно привести к проблемам со зрением.
Не могу не сказать о новейших и, увы, весьма дорогостоящих методах лечения красной волчанки. Речь идет о непосредственном воздействии на иммунную систему. Это введение внутривенного иммуноглобулина (ВИГ). Применяемый опять же в дополнение к основному лечению, он вызывает длительное улучшение здоровья. С его дороговизной способно примирить лишь то, что требуется его немного - обычно делают по три инъекции с интервалом в несколько месяцев.
Для подавления "неправильного" иммунитета сейчас применяют и так называемые моноклональные антитела. Если цитостатики, используемые в тех же целях, можно сравнить с дубиной, бьющей по иммунитету, что называется, со всей дури, то этот препарат точечно воздействует на его определенные звенья.
Впрочем, хочу еще раз подчеркнуть: в большинстве случаев можно успешно бороться с системной красной волчанкой при помощи общедоступных лекарств. Надо только правильно подобрать лечение и контролировать его ход, чтобы вовремя избегать побочных эффектов.
Лечение волчанки – сложный и трудоемкий процесс. К сожалению, полностью избавиться от этого недуга невозможно. Но существует немало терапевтических методов, которые помогают справляться с проявлениями болезни и в разы повысить качество больного. И прежде чем приступать к основным действиям, необходимо разобраться в причинах развития данного заболевания и факторах, которые провоцируют его прогрессирование.
Краткие сведения о болезни
Рассказывая о том, что за болезнь красная волчанка и как ее лечить, прежде всего следует сказать о том, что эта патология носит аутоиммунный характер. Она поражает все соединительные ткани организма и кожные покровы. В зависимости от того, какие органы были подвержены воздействию аутоантител, симптоматика заболевания может носить разный характер. Но есть признаки, которые выявляются практически у всех больных. Это:
- высыпания на лице по типу бабочки;
- выпадение волос (частичное или полное);
- отечность нижних конечностей;
- ломота в суставах и мышцах;
- повышение температуры, лихорадка, озноб;
- слабость, быстрая утомляемость;
- воспаление слизистых ротовой и носовой полостей;
- повышенная чувствительность кожи к солнечным лучам и т. д.
Что касается причин развития системной красной волчанки (СКВ), то учеными они изучены еще не до конца. Но нужно отметить, что у большинства больных наряду с этим заболеванием в крови были обнаружены антитела к вирусу Эпштейна-Барр, а также расстройства гормональной системы. Генетическая предрасположенность также имеет место быть. Как показывает практика, вероятность развития патологии у однояйцевых близнецов намного выше.
Провоцирующие факторы и их профилактика
Для СКВ характерно волнообразное течение. Симптоматика то стихает, то прогрессирует. Чаще всего обострения наблюдаются в летне-осенний период, когда солнечные лучи являются более активными. Также на ход развития патологии могут влиять и другие факторы:
- токсины;
- некоторые продукты питания;
- стрессы и т. д.
И чтобы не допустить вспышки волчанки, больному необходимо постоянно осуществлять профилактику.

Воздействие ультрафиолетовых лучей на организм человека, страдающего от красной волчанки, может являться причиной усиление высыпаний на лице и теле, а также возникновения других симптомов данного состояния, например, быстрой утомляемости или ноющих болей в суставах.
Американские ученые проводили исследования в 2014 году, которые показали, что светочувствительность – это один из распространенных факторов эритематозных высыпаний. А Американский колледж ревматологии и вовсе официально считает ее диагностическим критерием для СКВ.
И чтобы избежать вспышек, врачи рекомендуют больным отказаться от нахождения под открытыми солнечными лучами. А если это по каким-то причинам становится невозможным, то необходимо использовать солнцезащитные средства с SPF 50 и выше.
Бывают случаи, когда помимо СКВ у человека выявляются и другие заболевания, требующие приема специальных препаратов. Однако некоторые из них могут провоцировать усиление симптомов болезни, например:
- Мелатонин или Рамелтеон – это снотворные препараты, которые повторяют действие мелатонина;
- Бактрим или Септра – антибактериальные средства на основе сульфаметоксазола и триметоприма.
ВАЖНО ! Если лечение системной красной волчанки дополняется приемом каких-либо других препаратов и ваше состояние становится хуже, об этом сразу же надо сообщить лечащему врачу!
При красной волчанке иммунитет работает очень активно. И чтобы предупредить прогрессирование болезни, все терапевтические методы направляются на то, чтобы уменьшить выработку антител. А употребление некоторых продуктов питания, наоборот, повышает их синтез, например, чеснок, лук, ростки люцерны. Кушать их нужно очень осторожно, а лучше и вовсе отказаться от них. То же самое касается и растительных добавок, например, эхинацеи.
Подобные продукты и добавки многие люди часто употребляют при простудных заболеваниях. Однако, у больных красной волчанкой они могут стать причиной резкого ухудшения здоровья. Поэтому всем пациентам с СКВ рекомендуется строго придерживаться специальной диеты.
Сигаретный дым, алкогольные напитки, наркотические вещества запускают в организме генетические изменения, которые могут являться толчков в развитии волчанки и ее быстрого прогрессирования. По этой причине всем больным следует вести здоровый образ жизни и отказаться от вредных привычек.
Медикаментозное лечение
Лечение СКВ подбирается лечащим врачом в каждом случае индивидуально. Все препараты и их дозировки выбираются с учетом общего состояния больного, имеющихся у него противопоказаний, возраста и пола. Как правило, для лечения волчанки у взрослых применяются следующие группы медикаментов:
- глюкокортикостероиды;
- цитостатики;
- нестероидные противовоспалительные средства.
Это гормональные препараты, которые эффективно справляются с воспалительными процессами в организме и обеспечивают подавление деятельности иммунной системы. До того как глюкокортикостероиды начали использовать для лечения красной волчанки, продолжительность жизни пациентов составляла не более 5 лет. Сейчас же, благодаря этим препаратам, жизнь больных стала гораздо дольше.
Подбираются такие средства строго в индивидуальном порядке. Основной показатель того, что они помогают – длительная ремиссия при применении небольших доз препаратов, снижение активности процесса, устойчивая стабилизация состояния.
Но нужно отметить, что глюкокортикостероиды не всегда дают нужного эффекта. Существует ряд причин, по которым это происходит:
- нерегулярный прием медикамента;
- неправильно подобранная дозировка;
- позднее начало терапии;
- очень тяжелое состояние больного.
Многие пациенты, в частности, подростки и молодые женщины, отказываются от приема глюкокортикостероидов, так как бояться их побочных эффектов, среди которых находится быстрый набор веса. Но в случае с красной волчанкой отказ от этих препаратов является большой глупостью. Ведь без них продолжительность жизни больных очень низкая. А лишний вес появляется далеко не у всех, кто принимает гормональные средства.
Нужно отметить, что лечение красной волчанки глюкокортикостероидами помимо набора массы тела также может сопровождаться:
- повышением рисков инфицирования, так как происходит подавление деятельности иммунной системы;
- образованием стероидных эрозий, язв желудка и 12-перстной кишки;
- периодическими скачками артериального давления;
- повышением уровня сахара в крови.
Данные побочные эффекты от приема глюкокортикостероидов наблюдаются крайне редко. Их можно легко избежать, если строго следовать всем рекомендациям лечащего врача – не превышать дозировки, вовремя принимать препарат и т. д.
Как правило, данные средства назначаются одновременно с глюкокортикостероидами, когда гормоны дают небольшой эффект либо не действуют совсем. Их действие также направлено на подавление деятельности иммунитета.
Существует ряд показаний, когда прием цитостатиков является необходимым при СКВ. Это:
- быстрое прогрессирование заболевания;
- возникновение люпус-нефрита и нефритических синдромов;
- отсутствие эффективности от изолированной гормональной терапии;
- наличие необходимости снизить дозировку глюкокортикостероидов из-за плохой переносимости;
- возникновение зависимости от гормонотерапии.
Из цитостатиков для лечения системной красной волчанки чаще всего предпочтение отдают Азатиоприну или Циклофосфамиду. Об эффективности применяемых препаратов судят по:
- уменьшению симптоматики;
- снижению активности заболевания;
- продолжительности ремиссии.
Лечение системной красной волчанки нестероидными противовоспалительными средствами осуществляют с целью устранения неприятной симптоматики. Эти препараты эффективно устраняют суставную и мышечную боль, нормализуют температуру тела, способствуют купированию воспалений в организме и т. д.
ВАЖНО ! Необходимо понимать, что все лекарственные средства при СКВ должны приниматься под контролем лечащего врача. Их дозировка со временем может корректироваться – повышаться или понижаться в зависимости от самочувствия человека.
Легкое течение
При легком течении болезни или в стадии стойкой ремиссии, лечение красной волчанки и препараты, которые назначаются, преследуют одну цель – устранить неприятные симптомы. В данном случае чаще всего показаны:
- анальгетики – применяют их при выраженном болевом синдроме;
- аспирин – используется у лиц, склонных к тромбозам;
- противомалярийные средства – назначаются при выраженном поражении кожных покровов и суставов;
- витамины А, В6, В12, С.
Тяжелое течение
В случае если у пациента отмечается тяжелое протекание системной красной волчанки с поражением внутренних органов, то лечение включает в себя:
- Глюкокортикостероиды. Пьют их в течение месяца с постепенным снижением дозировки. Начинается лечение с 50 мг в сутки, затем дозировку уменьшают до 15 мг в сутки.
- Иммуносупрессанты. К таковым препаратам относятся Микофеналата Мофетил, Ащатиоприн, Циклофосфамид.
- Гепарин в сочетании с аспирином (водят препараты подкожно) и вафарин (пьется перорально) для снижения рисков тромбозов и эмболии сосудов.
- Метилпреднизолон или Циклофосфамидом. Вводятся капельным путем на протяжении 3 дней в максимальных дозировках.
- Гемосорбция и Плазмафарез. Способствуют выведению из организма токсичных иммуннокомпрексов из организма и трансплантацию стволовых клеток.
- Препараты кальция и витамин D3. Назначается для снижения рисков возникновения негативных последствий от приема глюкокортикостероидов.
Когда требуется госпитализация
Лечение красной волчанки осуществляется в домашних условиях. Но при возникновении некоторых признаков, больных сразу же госпитализируют. К таковым относятся:
- инфекции верхних дыхательных путей;
- боли, возникающие в грудной клетке;
- выраженные симптомы неврологических расстройств;
- почечная недостаточность;
- тромбоз.
Народные средства
При аутоиммунных заболеваниях способы нетрадиционной медицины применяются только при легких формах патологии или в стадиях ее ремиссии. Лечение красной волчанки народными средствами должно обговариваться с лечащим врачом и применяться только в качестве дополнительной терапии в сочетании с приемом медикаментов и диеты.
Для его приготовления потребуются следующие травы (смешивают их в равных частях, предварительно измельчив):
- корень кровохлебки;
- корень пиона;
- корень лопуха;
- цветки календулы;
- трава татарника;
- чистотел.
Данную смесь берут в количестве 4 ст. л., заливают 1 л кипятка, ставят на огонь и варят еще на протяжении 30 минут на медленном огне. После этого отвар процеживают и охлаждают. Принимают его в течение дня полностью, разделив на 3-4 порции, за полчаса до еды.
Лечить СКВ можно и при помощи настоя омелы. Для его приготовления потребуются только листья растения. Их предварительно высушивают и измельчают. Настой готовят следующим образом – 2 ч. л. сырья заливают стаканом воды, варят на медленном огне 1-2 минуты после закипания, настаивают 30-40 минут, процеживают. Готовую жидкость делят на 3 равные части и выпивают в течение дня сразу же после еды.
- оливковое масло – 1 стакан;
- свежие цветки фиалки – 1 ст. л.;
- свежая череда – 1 ст. л.
Для начала необходимо подогреть оливковое масло на медленном огне, после этого добавить к нему остальные ингредиенты и варит состав на протяжении 5-10 минут постоянно помешивая. После этого емкость, в которой готовилось средство, нужно накрыть крышкой и убрать в темное место на сутки. Затем масло следует процедить. Применяется оно для смазывания пораженных участков тела 3 раза в день.
Пчелиный подмор отлично справляется с проявлениями системной красной волчанки. Но если у вас имеет непереносимость продуктов пчеловодства, использовать данный метод лечения болезни нельзя!
Для его приготовления потребуется предварительно смешать в равных пропорциях следующие травы:
- листья брусники;
- листья березы;
- крапиву;
- пижму;
- зверобой;
- травы водяного перца;
- листьев подорожника;
- корни одуванчика;
- донник;
- душицу;
- тысячелистник;
- мать-и-мачеху.
Чтобы приготовить домашнее лекарство, необходимо взять 2 ст. л. подготовленного сырья, залить 1 л крутого кипятка и поместить полученный состав в термос. Настаивать средство нужно около 8 часов, после чего его следует процедить. Принимается по 1/3 стакана 3 раза в день вне зависимости от приемов пищи.
Диета
Какими бы методами ни осуществлялось лечение красной волчанки, больному следует обязательно придерживаться специальной диеты. Ранее уже говорилось, что некоторые продукты питания стимулируют деятельность иммунной системы, что негативным образом может сказаться на самочувствии пациента. Поэтому, всем, кто страдает от СКВ, необходимо точно знать, что им можно кушать, а что нельзя.
К списку разрешенных продуктов при системной красной волчанки относятся:
- супы – разрешаются только вегетарианские или те, что приготовлены на вторичном бульоне;
- нежирные сорта мяса (предпочтение следует отдавать птице, кролику, говядине);
- крупы;
- сухари;
- нежирные молочные и кисломолочные продукты;
- овощи и фрукты;
- нежирные сорта рыбы;
- яичный белок;
- зеленый чай, цикорий;
- отвар шиповника.
Категорически запрещается употреблять:
- насыщенные мясные и рыбные бульоны;
- жирные сорта мяса, рыбы, морепродукты, субпродукты;
- копчености;
- маринады;
- консервы;
- колбасные изделия;
- изделия из дрожжевого теста;
- какао, шоколад;
- кофе, черный чай;
- алкоголь;
- газированные напитки.
Подробный список того, что можно кушать при красной волчанке, а что нет, должен предоставить врач. Суточная калорийность рассчитывается индивидуально, в зависимости от массы, пола и возраста пациента.
Системная красная волчанка – серьезное заболевание. К его лечению нужно подходить со всей ответственностью. Только строго следуя всем рекомендациям врача, у больного есть шансы избежать осложнений и повысить качество своей жизни.
Читайте также:


