Конституционная лихорадка что это
В первой стадии лихорадки, соответствующей быстрому повышению температуры (stadium incrementi), теплообразование преобладает над теплоотдачей. При этом возникают ознобы разной интенсивности - ощущение холода при высокой температуре тела, мышечная дрожь, "гусиная кожа". Вторая стадия характеризуется стабилизацией температуры на высоких цифрах (stadium fastigii), установлением равновесия между образованием и потерей тепла. В третью стадию (stadium decrementi) происходит спад температуры, быстрый (критический), замедленный (литический, ступенчатый) или промежуточный (кризолитический). В эту фазу преобладают механизмы теплоотдачи. В связи с расширением периферических сосудов бледность кожи сменяется гиперемией, появляется обильное потоотделение. Быстрое, в течение одного дня или нескольких часов, снижение длительной высокой лихорадки до нормальных цифр называется критическим падением температуры (при крупозной пневмонии, внезапной экзантеме и др.). При таком критическом снижении температуры ребенку угрожает избыточная потеря хлоридов - "хлоридный кризис". Литическое падение температуры - постепенное снижение высокой температуры тела до нормальных показателей в течение нескольких дней.
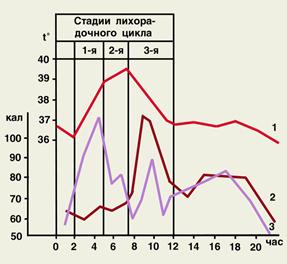
Рис. Изменение температуры тела (1), общей теплоотдачи (2) и теплопродукции (3) в зависимости от стадии лихорадки во время приступа малярии.
Некоторые варианты лихорадок, встречающиеся в практике
Конституциональная лихорадка бывает достаточно постоянной, может длиться месяцами, повышение температуры монотонное до 38 °С, особенно в период усиленного роста ("лихорадка роста"). Самочувствие ребенка при этом практически не ухудшается, основной обмен не меняется. У этих детей часто обнаруживаются признаки нейровегетативной дисфункции (дети чувствительны к раздражениям, плаксивы, возбудимы, трудно адаптируются ко всему новому - к новой пище, появлению новых людей, осмотру врача, у них холодные влажные руки, потливость, вазолабильность). Температура тела у них может повышаться после крика, усиленной физической нагрузки и обычно нормализуется после короткого отдыха (30 мин - 1 ч), в летние месяцы температура нормальная. В установлении диагноза помогает измерение у ребенка температуры каждые 3 ч во время отдыха, при нормальном режиме движений и усиленной физической нагрузке. Разновидностью конституциональной лихорадки является повышение температуры, возникающее при определенных переживаниях (страхе, возбуждении и т. п.). Психогенная лихорадка может быть вызвана интенсивным стрессовым воздействием. В этих случаях дети нередко склонны к продолжительной постинфекционной лихорадке, несмотря на ликвидацию очага инфекции. Следует предостеречь врача от необоснованно частой диагностики прорезывания зубов как причины лихорадки, так как известно, что в 99% случаев повышение температуры у детей в этот период обусловлено другими причинами. Интенсивное прорезывание зубов вызывает раздражение десен (воспаление), беспокойство (повышение мышечного тонуса), отказ от еды (дегидратация) и др.
Церебральная гипертермия (нейрогенная лихорадка). Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС (гидро- и микроцефалия, последствия энцефалита, травмы и операции в области гипоталамуса и третьего желудочка мозга, опухоли и кровоизлияния с той же локализацией, эпилептические приступы, мигрень). Высокая температура тела, как правило, имеет постоянный характер. Общее состояние ребенка практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Характерным признаком нейрогенной гипертермии является большая разница между показателями аксиллярной и ректальной температуры. Этот феномен свидетельствует о поражении не только центра терморегуляции, но и других вегетативных центров гипоталамуса. Неврологическую природу повышения температуры тела у таких больных подтверждает отсутствие нормального циркадного ритма и эффекта от терапии антипиретиками центрального действия. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе.
Ложная лихорадка. Этот термин используется в основном для обозначения умышленного завышения температуры тела детьми или их родителями по психологическим или эмоциональным соображениям (вариант синдрома Мюнхгаузена). Дети подросткового возраста могут симулировать повышение температуры трением термометра об одеяло, постельное белье, кожу или опустив термометр в горячую воду, положив его около источника тепла и др. При измерении оральной температуры перед введением термометра ребенок может прополоскать рот горячей жидкостью. Когда мы имеем дело с маленьким ребенком, то обманом занимается не он, а его родители.
Наибольшие затруднения в диагностике вызывает лихорадка неясной этиологии, для которой характерно повышение температуры тела до 38,3°С и более в течение 3 недель у больных с диагнозом, остающимся неясным после их пребывания в стационаре не менее 1 недели (после исключения инфекционных и неинфекционных причин лихорадки).
Наиболее частой причиной субфебрилъной лихорадки (субфебрилитета) являются очаговые инфекции разной локализации (хронический тонзиллит, холецистит, гинекологические заболевания, пиелит), туберкулез, ревматизм, инфекционно-аллер-гический миокардит. При длительном субфебрилитете важно исключить хронический процесс. Возможна и неинфекционная природа субфебрилитета.
Субфебрильная лихорадка по сравнению с другими типами лихорадки наименее очерчена. Чаще сочетается с клиническими проявлениями, субъективными и объективными, самых разных заболеваний, реже является единственным симптомом, побуждающим обратиться к врачу. Субфебрилитет является симптомом какого-либо заболевания, например холецистита, отита, пиелонефрита, тонзиллита и др.Субфебрилитет имеет и самостоятельное диагностическое значение. Диагностическими критериями длительного субфебрилитета являются:
§ повышение температуры тела в пределах 37-38 ° С в течение 3 недель;
§ отсутствие отклонений при тщательном и всестороннем обследовании, включающем общий и биохимический анализы крови, анализы мочи, рентгенологические исследования, ЯМР, КТ, постановку туберкулиновой пробы и др.;
§ отсутствие дефицита массы тела;
§ диссоциация между частотой пульса и степенью повышения температуры тела (нормокардия, у части больных брадикардия);
§ отрицательный аспириновый тест (при приеме терапевтических доз аспирина субфебрилитет сохраняется).
Основными методами выявления причин лихорадки независимо от ее продолжительности служат сбор анамнеза и тщательное физикальное обследование больного. Необходимо получить сведения о недавних поездках и путешествиях пациента, его отдыхе на природе, употреблении в пищу дичи, сырого мяса, рыбы. Нужно тщательно проанализировать все возможные контакты ребенка с животными, лекарственными препаратами, токсинами, потенциальными аллергенами, выяснить психологический климат в семье. Необходимо обратить внимание даже на "малосущественные" жалобы, сопровождающие лихорадку или предшествующие ей (небольшая утренняя скованность, редкий кашель, непостоянные боли в животе и т. д.). Именно недостаточная информативность физикальных данных и позволяет говорить о лихорадке неясной этиологии. Из параклинических исследований проводятся: общий анализ крови, общий анализ и посев мочи; посев крови; кожная туберкулиновая проба; рентгенография органов грудной клетки; серологический анализ крови на наличие предполагаемых возбудителей; биохимическое исследование крови (белковые фракции, печеночные пробы, показатели функции почек, электролиты и др.); иммунологические исследования (иммуноглобулины, комплемент и его фракции, показатели клеточного иммунитета, антинуклеарный и ревматоидный факторы, С-реактивный белок, антитела к стрептококку и т. д.). По показаниям используются также такие методы исследования, как УЗИ, компьютерная томография брюшной полости и черепа; ЯМР, внутривенная урография; лапароскопия с биопсией органов. Следует подчеркнуть необходимость периодического повторения некоторых исследований, так как их информативность может со временем увеличиваться пропорционально длительности заболевания.
Инвазивные методы исследования (например, биопсию) с помощью лапароскопии следует проводить только после применения более безопасных методов и в тех случаях, когда достаточно длительное наблюдение не позволило установить диагноз.
Определенную диагностическую ценность может иметь выявление характера температурной кривой с помощью дробной термометрии (измерение температуры тела каждые 3 ч). Для дифференциальной диагностики инфекционного и неинфекционного субфебрилитета предложен аспириновый тест. Результат теста является положительным, если после приема ацетилсалициловой кислоты температура нормализуется, частота пульса в 1-й день выше возрастной нормы и соответствует повышенной температуре, то есть субфебрилитет носит инфекционный характер. Результат теста считается отрицательным в том случае, когда, несмотря на прием аспирина в терапевтических дозах, субфебрилитет сохраняется, частота пульса в 1-й день измерения соответствует возрастным нормативам и не коррелирует с повышенной температурой.
Гипертермический синдром (ГС) - резкое повышение температуры тела выше 41 о С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отека мозга. ГС развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. Инициируется этот процесс рядом биологически активных веществ, образующихся при воспалительном ответе макроорганизма. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств (например, простагландина Е).
Не нашли то, что искали? Воспользуйтесь поиском:
Вопрос: Каковы причины повышения температуры тела?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
По каким причинам повышается температура тела?
Любое повышение температуры тела на медицинском языке называется лихорадкой или пирексией (febris). Лихорадка представляет собой защитно-приспособительную реакцию организма, направленную против негативного воздействия различных патогенных факторов, таких, как вирусы, бактерии, грибки, иммунные комплексы и т.д. Важнейшим проявлением лихорадки является поддержание температуры тела на более высоком уровне по сравнению с нормой.
Под влиянием повышенной температуры тела в организме человека происходит интенсификация иммунного ответа, стимулируется активность механизмов, уничтожающих патогенные бактерии, повышается выработка интерферонов, которые губительно действуют на вирусы. То есть, под воздействием температуры происходит активация различных иммунологических механизмов, которые препятствуют размножению патогенных микроорганизмов и приводят их к гибели. Таким образом, температура тела повышается при наличии какого-либо патологического процесса в организме человека, связанного с воспалительными факторами любого генеза.
Всю совокупность возможных причин повышения температуры можно разделить на две большие группы – инфекционного и неинфекционного генеза. Температура, вызванная инфекционными факторами, встречается очень часто. В условиях холодного климата умеренного пояса температура инфекционного генеза чаще всего связана с различными ОРВИ, поражающими органы дыхательной системы и провоцирующими, например, отиты, ларингиты, бронхиты, пневмонии и т.д. Кроме того, любые инфекции, спровоцированные различными патогенными микроорганизмами (бактерии, вирусы, микоплазмы, хламидии, паразиты, грибки), практически всегда сопровождаются повышением температуры. Также температура может повышаться при введении вакцин. Причем повышение температуры наблюдается, как при остром инфекционном процессе, так и при обострениях хронических заболеваний, таких, как бронхиты, циститы, пиелонефриты и т.д.
Температура инфекционного генеза в жарком климате чаще всего обусловлена кишечными токсикоинфекциями. Возбудители кишечных инфекций попадают в организм человека через дыхательные пути, органы пищеварения или парентерально (например, при переливании крови, внутривенных или внутримышечных инъекциях и т.д.).
Температура неинфекционного генеза может провоцироваться различными факторами, такими, как обезвоживание у новорожденных детей, аллергические реакции, аутоиммунные заболевания, эндокринные нарушения и т.д. Лихорадка неинфекционного генеза имеет огромное количество разнообразных причин и, в свою очередь, подразделяется на пять типов:
1. Соматическая неинфекционная лихорадка;
2. Посттравматическая лихорадка;
3. Конституциональная лихорадка;
4. Психогенная лихорадка;
5. Неврогенная (церебральная) лихорадка.
Соматическая лихорадка неинфекционного генеза связана с различными воспалительными процессами и злокачественными новообразованиями. Так, неинфекционная соматическая лихорадка наблюдается при следующих заболеваниях:
- Аллергические заболевания (многоморфная эритема, системная красная волчанка, синдром Стивенса-Джонсона, синдром Лайела);
- Заболевания суставов (дерматомиозит, ювенильный ревматоидный артрит, узелковый периартериит и др.);
- Васкулиты (болезнь Шенлейна-Геноха, артериит, аортит, болезнь Кавасаки, гранулематоз Вегенера);
- Иммунодефициты (агаммаглобулинемия, нарушения клеточного иммунитета и т.д.);
- Злокачественные опухоли крови (лейкоз, лимфома, лимфогранулематоз, острый гемолиз);
- Опухоли различной локализации (гистиоцитоз X, опухоль головного мозга, нейробластома);
- Эндокринные заболевания (сахарный диабет, феохромоцитома, болезнь Базедова, гиперлипидемия, болезнь Фабри и др.);
- Отравления ядами вследствие укусов насекомых (пчелы, осы, шмели, тарантулы и т.д.);
- Наследственные заболевания (семейная средиземноморская лихорадка, злокачественная гипертермия);
- Железодефицитная анемия;
- Поражение большой площади кожного покрова (ожоги, дисплазии).
Посттравматическая лихорадка развивается у человека после обширных переломов или больших операций. В таком случае повышение температуры связано с необходимостью интенсификации процессов заживления тканей, а также уничтожения патогенных микроорганизмов, которые оказались в ране.
Конституциональная лихорадка представляет собой повышение температуры в период усиленного роста у подростков или в ответ на большие психологические или физические нагрузки. Так, у детей и взрослых может подниматься температура после усиленной мышечной работы или на фоне сильных эмоциональных впечатлений. Причем на фоне высокой температуры, руки у человека остаются холодными. Конституциональная лихорадка характеризуется быстрой нормализацией температуры после получасового отдыха и пребывания в спокойной обстановке. Люди, страдающие конституциональной лихорадкой, легко возбуждаются, плаксивы, тяжело адаптируются к любым новым обстоятельствам.
Психогенная лихорадка является разновидностью конституциональной и характеризуется повышением температуры в ответ на сильные эмоциональные переживания, такие, как страх, возбуждение, нервозность, стресс и т.д.
Нейрогенная лихорадка наблюдается при острых и хронических заболеваниях центральной нервной системы, таких, как гидроцефалия, энцефалит, менингит, приступы эпилепсии, мигрень, травмы, опухоли и кровоизлияния в головной мозг. В таком случае температура держится постоянно и не снижается при приеме жаропонижающих препаратов.
Отдельно стоит выделить неинфекционное повышение температуры, спровоцированное приемом некоторых лекарственных препаратов. Наиболее часто повышение температуры в качестве побочного эффекта наблюдается при использовании Амфотерицина В, интерферонов, интерлейкинов, салицилатов и т.д.

Лихорадка у ребенка, детей
Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т. д.), важнейшим проявлением которой является перестройка терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и более высокой температуры тела.
Другими важнейшими проявлениями лихорадки являются усиление иммунного ответа организма, стимуляция бактерицидной активности полиморфноядерных лейкоцитов, повышение выработки интерферона фибробластами при некоторых вирусных инфекциях, а также стимуляция других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели.
Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нем патологического процесса.
В некоторых случаях лихорадка может не сопровождаться повышением температуры тела.
Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении (применении жаропонижающих средств).
Повышение температуры тела при лихорадке может играть адаптивную роль только при ее подъеме до определенного предела — 40-41 град С. При высокой гипертермии наблюдается усиление интенсивности обменных процессов, существенно увеличивается потребность тканей в кислороде, возрастает интенсификация кровотока для выноса большого количества тепла из тканей тела на его поверхность. Все это ведет к повышению нагрузки на дыхательную и сердечно-сосудистую системы. Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома — фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отек мозга, когда состояние ребенка резко ухудшается, нарастает угнетение центральной нервной системы, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свертывания крови и отека мозга.
В зависимости от величины подъема температуры тела лихорадка делится на субфебрильную (37-38 град С), умеренную (38,1-39 град С), высокую гипертермию (39,1-41 град С), гиперпиретическую (свыше 41 град С); по длительности повышения — на эфемерную (от нескольких часов до 2 дн), острую (до 15 дн), подострую (до 45 дн), хроническую (свыше 45 дн); по типу температурной кривой различаются постоянная, ремиттирующая, перемежающаяся, гектическая, возвратная, волнообразная и неправильная лихорадки.
Все причины возникновения лихорадки можно разделить на инфекционные и неинфекционные. В условиях умеренного и холодного климата она чаще связана с ОРВИ, в условиях жаркого — с кишечными инфекциями.
Известно, что при подъеме температуры тела увеличивается число сердечных сокращений. Однако такое соответствие при разных заболеваниях проявляется по-разному. Так, для классического течения брюшного тифа характерно известное отставание частоты пульса от степени повышения температуры (относительная брадикардия).
Поэтому целесообразно ориентироваться на сочетание лихорадки с другими симптомами.
Температура высокая (превышает 39 град С), с суточными колебаниями менее 1 град С. Протекает без ознобов, обильных потов, кожа горячая, сухая, белье не увлажнено. Такая температура характерна для крупозной пневмонии, рожистого воспаления, брюшного тифа классического течения, сыпного тифа.
Степень повышения температуры может быть разной. Суточные колебания составляют 1-2 град С, не достигая нормальных цифр. Характерны познабливания. В фазу снижения температуры наблюдается потоотделение. Типична для бруцеллеза, бронхопневмонии, ревматизма, вирусных заболеваний и др.
Характеризуется правильным чередованием повышения температуры с размахом в несколько градусов, чаще до высокого уровня с периодами нормальной или субнормальной температуры (1-2 дн). Подъем температуры сопровождается ознобом, жаром, спад — обильным потом. Следует учитывать, что иногда перемежающийся тип лихорадки устанавливается не сразу. В первые дни болезни ему может предшествовать так называемая инициальная лихорадка постоянного или неправильного типа. Типична для малярии, пиелонефрита, плеврита, сепсиса и др.
Суточные размахи температуры особенно велики, достигают 3-4 град С с падением до нормального или субнормального уровня (ниже 36 град С). Характерны сильные ознобы и обильные поты. Регистрируется при сепсисе, туберкулезе.
Отличается чередованием периодов высокой постоянной лихорадки в течение 2-7 дн. с безлихорадочными периодами такой же продолжительности. Температура снижается критически с обильным потоотделением. Типична для возвратного тифа.
Протекает с разными незакономерными колебаниями температуры. Характерны познабливание и потоотделение. Встречается при многих инфекциях, в частности при спорадическом брюшном тифе.
Характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами температуры (некоторые формы лимфогранулематоза и злокачественных опухолей, бруцеллез).
В большинстве случаев причина лихорадки проясняется при появлении типичных для той или иной инфекции симптомов, или температура нормализуется самостоятельно через несколько дней. В случаях острой лихорадки неясной этиологии требуются повышенное внимание врача, тщательный сбор анамнеза, неоднократное обследование ребенка. Чем продолжительнее у ребенка лихорадка без характерных симптомов той или иной инфекции, тем менее вероятно наличие последней.
Лихорадки неинфекционного генеза достаточно многочисленны, повышение температуры при них редко превышает 38-38,5 град С, часто они имеют возрастные особенности.
Причинами неинфекционной лихорадки могут быть прием лекарств, некоторые метаболические заболевания, наследственные факторы, железодефицитная анемия, обширные поражения кожи.
Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС. Высокая температура тела, как правило, имеет постоянный характер. Общее состояние ребенка практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе.
Наибольшие затруднения в диагностике вызывает лихорадка неясной этиологии, для которой характерно повышение температуры тела до 38,3 град С и более в течение 3 нед. Наиболее частой причиной субфебрильной лихорадки являются очаговые инфекции разной локализации (хронический тонзиллит, холецистит, гинекологические заболевания, пиелит), туберкулез, ревматизм, инфекционно-аллергический миокардит.
Гипертермический синдром (ГС) — резкое повышение температуры тела выше 41 град С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отека мозга. ГС развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. Инициируется этот процесс рядом биологически активных веществ, образующихся при воспалительном ответе организма. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств. ГС наблюдается в основном у детей раннего возраста с поражением нервной системы. Нередко сопровождается судорогами, беспокойством, пронзительным криком.
Группа наследственных заболеваний, характеризующихся резким повышением температуры до 39-42 град С в ответ на введение ингаляционных анестезирующих средств, а также миорелаксантов, кофеина, сердечных гликозидов и др. Она носит наследственный характер и обусловлена ферментными аномалиями мембран мышечных клеток. Злокачественная гипертермия требует интенсивного лечения.
Повышение температуры тела это самый частый симптом, с которым обращаются родители с детьми к педиатру, один из самых распространенных поводов для вызова врача на дом из поликлиники или из службы скорой помощи. Когда у младенца в первый раз поднимается температура, родителей обычно охватывает растерянность. Но паниковать не стоит, надо, прежде всего, попытаться разобраться, с чем с вязано повышение температуры тела. Ведь от этого во многом зависят действия, которые будет необходимо предпринять.
Как правильно определить температуру тела у ребенка?
Температуру у маленьких детей можно измерить в подмышечной впадине, в ротике и в прямой кишке. При этом следует знать, что температура в подмышечной впадине у детей примерно 3637°С, ректальная температура на 1°С больше, во рту выше, чем в подмышках на 0,5°С. В зависимости от степени повышения температура может быть: субфебрильной (37,138°С), умеренно фебрильной (38,139°С) и высокофебрильной выше 39,1°С. Для измерения температуры у детей первого года жизни рекомендуется пользоваться специальными термометрами. Обычно это электронные термометры с мягким и гибким наконечником, выдающие результат в течение 30 сек. 1 мин. Нередко у детей используются электронные термометры в виде соски. В настоящее время педиатры не рекомендуют родителям пользоваться стеклянными ртутными термометрами.
Причины повышения температуры
В норме организм поддерживает постоянную температуру тела за счет изменения соотношения процессов теплопродукции и теплорегуляции. Регуляция этих процессов осуществляется центром терморегуляции центральной нервной системы. Причины подъема температуры тела чрезвычайно разнообразны. Если повышение температуры тела возникает как ответ организма на болезнь или повреждение, то его называют лихорадкой. При этом не стоит забывать, что в норме в течение суток температура может претерпевать некоторые колебания в пределах 0,30,8 ° С в зависимости от условий окружающей среды, двигательной активности, эмоционального тонуса, энергетической ценности принимаемой пищи, т.е. тех факторов, которые способны влиять на основные виды обмена. Самая низкая температура тела отмечается в 3 часа ночи, самая высокая с 18 до 22 часов.
Инфекционные лихорадки
Большинство инфекционных заболеваний протекает с температурой, которая в данном случае является адекватной защитно-компенсаторной реакцией организма на воздействие различных повреждающих факторов. Регулируемое повышение температуры тела, представляющее собой координированный ответ организма на болезнь, принято называть лихорадкой. Инфекционные лихорадки чрезвычайно многочисленны. У детей наиболее часто встречаются следующие виды инфекционных лихорадок:
- острые респираторные и другие инфекции, которые поражают носоглотку, с развитием отитов, бронхитов, пневмоний;
- кишечные инфекции, которые попадают в организм к ребенку через дыхательные пути и пищеварительный тракт;
- внутриутробные инфекции (такие инфекции как цитомегаловирусная, герпетическая, энтеровирусная, токсоплазменная и другие, которые могут передаваться ребенку внутриутробно от матери).
- детские инфекции (корь, краснуха, ветряная оспа, скарлатина и другие), которые начинаются с высокой лихорадки, а остальные симптомы заболевания (сыпь, заложенность носоглотки и т.д.) проявляются позднее;
- воспалительные заболевания внутренних органов (пневмония, цистит, остеомиелит, аппендицит и т.д.);
- острые лихорадки неясного происхождения.
При развернутой клинической картине инфекционного заболевания диагностика обычно не представляет трудностей. При тех инфекциях, когда специфические симптомы проявляют не сразу, для правильной оценки ситуации очень важны сведения о контактах с людьми и больными животными, а также лабораторные и инструментальные методы исследования.
Тепловой удар
Повышение температуры связано в этом случае или с усиленным поступлением тепла в организм извне при высокой температуре окружающей среды (горячая ванна, сауна, продолжительные прогулки на солнце) или с нарушением теплоотдачи организмом (высокая влажность и температура окружающей среды, слишком теплая одежда). Проявляется тепловой удар повышением температуры тела при физической активности, потерей сознания.
Неинфекционные лихорадки. К ним относят повышения температуры при аллергических, эндокринных заболеваниях, различных отравлениях и укусах насекомых. Кроме того, температура один из симптомов при гипервитаминозе D. А при повышенной нервной возбудимости ребенка лихорадка также может быть следствием нейрогенного или психогенного повышения мышечного тонуса, а не заболевания.
Лихорадка неясного генеза
Так называется повышение температуры тела до 38,3° С и более в течение 3 недель без специфических проявлений заболевания. В этих случаях исключаются острые инфекции, наличие привычной температуры, которая бывает у здоровых людей, также проводится всестороннее обследование.
Конституционная лихорадка. Существует определенная группа детей, у которых лихорадка не является заболеванием, хотя температура достигает нередко субфебрильных цифр. Повышение температуры в этом случае может отмечаться после крика, усиленной физической нагрузки и обычно нормализуется после короткого отдыха. Разновидностью этого вида лихорадки является лихорадка при эмоциональных переживаниях (страхе, возбуждении и т.д.) и повышение температуры при прорезывании зубов. Интенсивное прорезывание зубов, вызывая раздражение десен, беспокойство, отказ от еды, может привести в отдельных случаях к повышению температуры тела.
В заключение хочется сказать, что повышение температуры тела симптом очень неспецифический и бывает при большинстве болезней, особенно инфекционной природы. Сама по себе высокая температура не представляет угрозы для жизни ребенка, но говорит о том, что в организме что-то не в порядке. Обычно лечат болезнь, а не само по себе повышение температуры. Главное в лечении помогать, а не мешать организму бороться с инфекцией.
Читайте также:


