Когда будет создана вакцина от лихорадки эбола
По данным Минздрава Демократической Республики Конго, на начало декабря этого года в стране зарегистрировано 3201 подтвержденных случаев заболевания лихорадкой Эбола, 2209 заболевших умерли.
Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
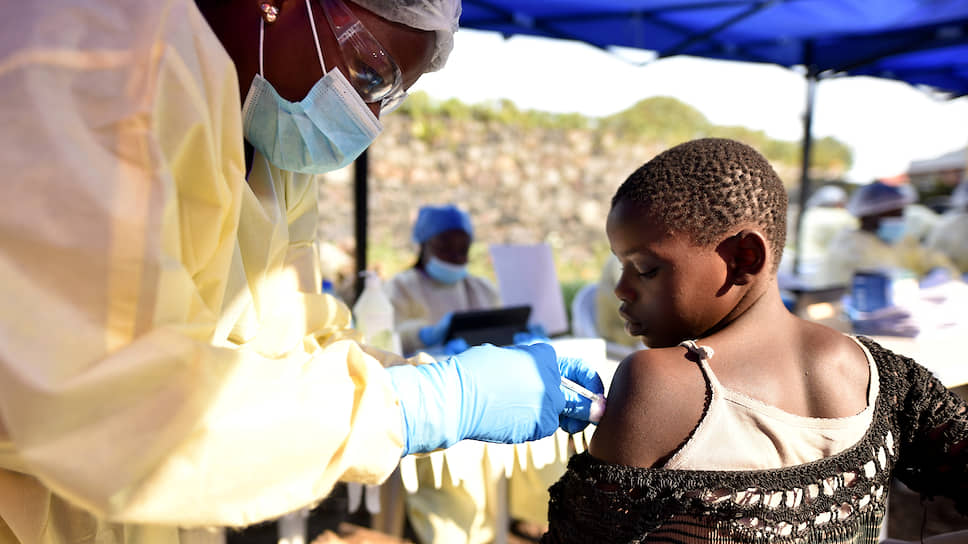
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
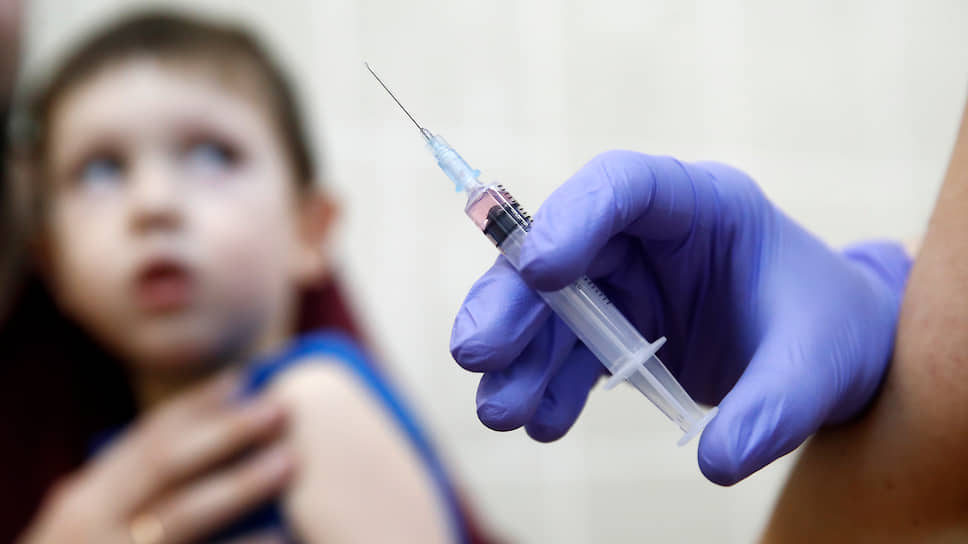
Фото: Артем Геодакян / ТАСС
Производит сейчас этот препарат под названием Ervebo всемирно известный фармгигант MSD (Merck, Sharp and Dohme). Вследствие этого Всемирная организация здравоохранения совместно с правительством ДРК приняли решение о начале клинических испытаний данной вакцины прямо в очаге инфекции.
В настоящее время выявлено пять таксономических видов вируса Эбола, которые отличаются друг от друга процентом летальности. Штаммы вида Заир, которые и циркулируют сейчас в Демократической Республике Конго, самые опасные — со смертностью до 80%.
К настоящему времени, по данным сайта promedmail.org, этой вакциной привито уже более 250 тыс. человек из числа контактных лиц. По имеющимся данным, ни один из вакцинированных не заболел. Однако вспышку пока остановить не удалось, поскольку она развивается в зоне военного межплеменного конфликта, и даже просто находиться там опасно: были случаи убийств местных и иностранных врачей, да и противодействие вакцинации части населения тоже имеет место.
Между тем американская же компания Johnson & Johnson довела до клинических испытаний другую, двухкомпонентную вакцину на основе рекомбинантных аденовируса и вируса осповакцины, производящих при инъекции в организм антигенно значимые белки вируса Эбола. И в середине ноября эта вакцина также была разрешена ВОЗ для проведения полевых испытаний в ДРК, которые в ноябре же и начались.
В России за последнее десятилетие не было ни одного больного эболавирусной инфекцией. В то же время за эти же годы у нас в стране были десятки тысяч больных другими, домашними вирусными инфекциями (ветряная оспа, ротавирус, респираторно-синцитиальный вирус, метапневмовирус, вирусы парагриппа и другие) и сотни умерших от них.
Может, пора вспомнить про эти патогены и начать, наконец, разработки и производство вакцин против них, гораздо более актуальных для России инфекций?
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
Две вакцины от вируса Эбола, разработанные в России, продемонстрировала в пятницу журналистам в Москве министр здравоохранения РФ Вероника Скворцова.
По ее словам, препараты будут официально представлены на заседании исполкома Всемирной организации здравоохранения, которое пройдет 25-30 января в Женеве.
Пока никакой документации по поводу российских разработок ВОЗ не получал.
О том, что препараты зарегистрированы, стало известно двумя днями ранее на заседании правительства России.
"Нами зарегистрировано лекарство от лихорадки Эбола, которое после соответствующих проверок показывает высокую эффективность, более высокую, чем те препараты, которые до сих пор в мире применяются", - объявил президент Владимир Путин.
Иностранные специалисты отреагировали с осторожностью, в первую очередь из-за нехватки конкретной информации. Тем временем разработчики российских вакцин обещают представить подтверждения их эффективности.
По данным ВОЗ, в результате эпидемии Эболы в Западной Африке погибли более 11 тысяч человек. Большая часть жертв пришлась на три страны - Гвинею, Сьерра-Леоне и Либерию.
Русская служба Би-би-си собрала основную информацию о российских вакцинах, которая известна на данный момент.
Что это за вакцины?
Два препарата - "Гам-Эвак" и "Гам-Эвак Комби" - были разработаны в Федеральном научно-исследовательском центре эпидемиологии и микробиологии имени Н.Ф.Гамалеи. Производятся они там же: у этого учреждения есть собственное производство.
Государственный заказ на изготовление вакцины ФНИЦ получил в сентябре 2014 года. В Государственном реестре лекарственных средств оба препарата были зарегистрированы 28 декабря прошлого года, то есть за две недели до того, как об их готовности объявили широкой публике.
По словам сотрудников центра, сам вирус, вызывающий лихорадку Эбола, при разработке вакцины не использовался. Это так называемые векторные вакцины, то есть созданные методом генной инженерии.
"Гам-Эвак" вводится одной дозой и предназначена для пациентов с иммунодефицитом (учитывая высокий уровень распространения ВИЧ и СПИДа в Африке, это немаловажная характеристика). "Гам-Эвак Комби" - это комбинированная вакцина, она вводится двумя дозами. Ее в минздраве характеризуют как наиболее эффективную и инновационную.
Какие другие вакцины существуют?
31 июля Всемирная организация здравоохранения заявила, что мир стоит на пороге того, чтобы получить первое эффективное средство против Эболы. Речь шла о вакцине VSV-EBOV, разработанной американской фармацевтической компанией Merck, Sharp & Dohme.
В настоящее время она проходит третью стадию клинических испытаний в Гвинее, в которых участвуют несколько тысяч человек. Предварительные результаты, опубликованные в июле в британском журнале Lancet, показывали 100-процентую эффективность.
Другие вакцины разрабатывают, в том числе, британская компания GlaxoSmithKline и Johnson & Johnson. Сейчас они проходят первую и вторую стадию клинических испытаний.
В России разработкой еще одной вакцины занимается государственный научный центр вирусологии и биотехнологии “Вектор” в Новосибирске.
Эффективны ли зарегистрированные в России вакцины?
В минздраве и ФНИЦ эпидемиологии и микробиологии уверяют, что да.
“Для нас принципиально важно, что через два месяца кровь людей, которые были вакцинированы, полностью нейтрализовала вирус в лабораторных условиях”, - заявила Скворцова.
Как утверждали Путин и Скворцова на заседании правительства 13 января, эффективность российской вакцины выше, чем у европейских и американских аналогов, в частности разработок Merck и GSK.
Такие заявления поставили в тупик некоторых западных исследователей. Так, американский биостатистик Айра Лонджини, участвовавший в разработке вакцины Merck, заявил ABC News, что без третьей стадии исследований, в которой задействовано как минимум 300 пациентов, нельзя делать выводов об эффективности любого препарата.
Российский минздрав заказал исследования на людях в августе, после тестирования препарата в лаборатории и на обезъянах. Однако охват исследований, которые проводились в России, был гораздо меньше тех, что идут в Гвинее.
Согласно сайту госзакупок, от медицинских учреждений требовалось провести испытания на 92 здоровых людях в течение 49 дней. Это были исследования лишь первой и второй фазы: то есть скрининг, задача которого удостовериться в безопасности применения препарата, а также проверка его эффективности в рамках группы около 100 человек.
Каждая из двух вакцин была предметом отдельного клинического исследования. Первый конкурс, на 18 млн рублей, выиграла Инфекционная клиническая больница №1 в Москве, второй, на 19,5 миллиона, Военно-медицинская академия имени С.М. Кирова.
Как рассказала Би-би-си врач-инфекционист московской больницы София Русанова, испытания вакцины “Гам-Эвак” проводились на группе из более чем 100 человек. Все требования, по ее словам, были соблюдены.
“Это все не голословно, проводились исследования in-vitro и in-vivo ["в пробирке" и "в живом организме"]. Существуют разные способы клинических исследований. Наши американские коллеги проводят так, мы - по-другому. Но эффективность этой вакцины подтверждена”, - сказала она.
По словам Скворцовой, Институт Пастера в Гвинее предложил минздраву присоединиться к клиническим испытаниям в стране, чтобы сравнить эффективность российской вакцины и разработки Merck.
Как оценивают вакцины иностранные специалисты?
Пока таких оценок нет, поскольку Россия пока ни с кем не делилась соответствующими данными.
"Первым человеком, которому мы предоставили эту информацию, был президент России Владимир Путин," - заявила в пятницу Скворцова, добавив, что на следующей неделе препараты будут представлены ВОЗ.
Как сообщила Би-би-си представитель пресс-службы Всемирной организации здравоохранения Даниэла Багоцци, никакой информации об эффективности и безопасности российских вакцин они не получали - ни напрямую, ни через публикации в международных научных журналах.
Руководитель ФНИЦ эпидемиологии и микробиологии Александр Гинзбург обосновал отсутствие таких публикаций тем, что создатели вакцины еще не получили все необходимые патенты.
"Прежде чем что-то публиковать в научных журналах, нужно получить патент, а иначе Вероника Игоревна меня уволит без выходного пособия", - сказал он.
Когда в пятницу журналистам демонстрировали упаковки с вакциной, сотрудники ФНИЦ были крайне аккуратны, чтобы на видео или фото не попала задняя часть коробки, где написан состав препарата.
Гинзбург заверил журналистов, что по завершении процесса патентования статьи о вакцине со всеми выкладками будут опубликованы в уважаемых научных журналах.
Вероника Скворцова заявила в пятницу, что теперь российские ученые будут держать ВОЗ в курсе, если вакцина будет проходить клинические испытания или каким-либо другим образом применяться в Африке.
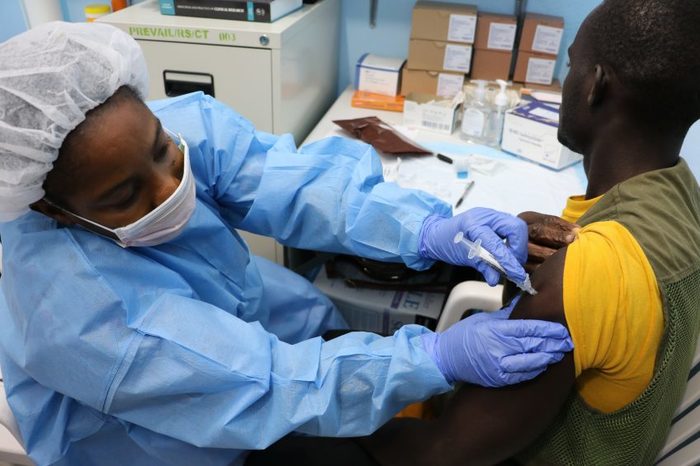
Регуляторные органы в Европе впервые в мире одобрили вакцину против лихорадки Эбола, и представители здравоохранения не тратят время на ее внедрение.
Нынешняя вспышка в ДРК убила почти 2200 человек с августа 2018 года, что привело к почти 3300 случаев заболевания. Вспышка является второй по величине зарегистрированной, опережает ее только вспышка в Западной Африке в 2014 году, которая привела к гибели более 11 000 человек и 28 000 случаев заражения.
Предварительные данные о вакцинах от текущей вспышки ДРК показали, что Ervebo на 97,5% эффективен в предотвращении разрушительного вирусного заболевания. Во время вспышки он защитил более 90 000 человек.
Вакцина защищает от одного из четырех видов лихорадки Эбола, которые, как известно, заражают людей, — от вируса Заира. Заир несет ответственность за текущую вспышку в ДРК, а также за вспышку в Западной Африке в 2014 году и почти все другие вспышки, зарегистрированные с момента обнаружения Эболы в 1976 году.
Первоначально вакцина была разработана исследователями из Агентства общественного здравоохранения Канадской национальной лаборатории микробиологии, которая впоследствии лицензировала ее для NewLink Genetics Corporation. Merck получила лицензию в 2014 году на фоне вспышки в Западной Африке и доработала ее.
Компания отпраздновала одобрение вакцины в понедельник.
Ожидается, что Управление по контролю за продуктами и лекарствами США примет решение об одобрении вакцины в марте 2020 года.
![]()
Предприятие готово к выпуску вакцины в размере 5 тыс. доз для стран Африки.
у нас же вроде разработали уже - и дешевле, и эффективнее
С них красть нечего

Это заговор фармацевтов вместо того чтобы залить напалмом всю Африку и выжечь эболу они свои вакцины впаривают несчастным неграм чтобы те не размножались

"начать новую игру"
"вирус"
"ебобола"
ждем новостей)
Врач Стэнли Плоткин, чья вакцина 1964 года отразила краснуху, работает над тем, чтобы победить новый коронавирус

![]()
В США начались испытания вакцины против COVID-19
В Сиэттле 45 здоровых добровольцев получили первую дозу экспериментальной вакцины от COVID-19. Через четыре недели им введут ещё одну. Препарат содержит матричную РНК коронавируса в липидной оболочке. Первая фаза клинических испытаний вакцины, созданной биотехнологической компанией Moderna совместно с Национальными институтами здравоохранения, призвана определить, безопасен ли этот препарат и вызывает ли нужный иммунный ответ. Предварительные результаты станут известны через три месяца, а окончательные — к июню 2021 года.
![]()
Влияет ли вакцинация против ВПЧ на фертильность?

Способность женщины к рождению здорового ребенка – чудо, достоинство, преимущество, да, как ни назови, - богатство практически любой женщины. Именно поэтому вопрос, может ли прививка от ВПЧ оказывать влияние на фертильность, волнует многих молодых девушек и их матерей в первую очередь. Причем только тех, кто следит за своим здоровьем, регулярно повышая свой уровень медицинской грамотности, остальные или не знают о ее существовании, или не задумываются о вероятности получения ВПЧ-инфекции.
Можно продолжать бесконечно… Так что же делать? Если верить всему, что написано, лично я вижу только один выход: не жить половой жизнью! Это, конечно же, шутка. Я сама мама и чуть позже, думаю, с нетерпением буду ждать от своего ребенка внуков! Поэтому давайте разбираться, будем ли мы с вами делать себе и своим дочерям прививку от ВПЧ?
Так что же, появилось еще больше сомнений?
В целом о вакцинации…
Анализируя сообщения в интернете, могу сказать, что сегодня люди настроены против любой профилактической прививки. Единичные случаи неблагоприятных исходов, не всегда имеющие прямую связь с перенесенной инъекцией, представлены кричащими, пугающими заголовками. Страшно читать об ужасных последствиях проведенных вакцинаций против АКДС, кори, полиомиелита… При этом вакцина от ВПЧ фигурирует в качестве виновника осложнений и неблагоприятных явлений намного реже, чем любая другая, что, возможно, связано с небольшим числом вакцинированных в нашей стране. Так что же теперь, не делать прививки вообще? Это добровольный выбор каждого, но, отмечу, что к родителям непривитых детей при устройстве в детский сад, школу, как правило, возникает намного больше вопросов. Политика государства ясна, прививкам – да! Отмечу, что большинство родителей за программу вакцинации, число непривитых детей в детских учреждениях в разы меньше.
Моя личная позиция
Своего ребенка прививаю согласно календарю профилактических прививок. В 3 месяца после вакцинации против дифтерии, коклюша, столбняка и гепатита В на фоне подъема температуры до 39 градусов, дочка выдала судорожный синдром. Страшно было так, что я и думать забыла о том, что я врач, превратилась в истеричную мамашу и измучила звонками педиатра. Да, понервничала, но я была предупреждена о возможной гипертермии. Инструкции были даны мне дежурным врачом и выполнены безукоризненно. Все обошлось, и далее мы выполняем программу без особых сложностей. У меня не сформировалось предвзятого отношения к вакцинации, во многом благодаря тому, что я была осведомлена о возможности осложнений и о тактике, которую необходимо предпринять в случае их возникновения.
В 70 странах мира прививка от ВПЧ включена в национальные программы вакцинации, что привело к снижению показателей заболеваемости и смертности от рака шейки матки. Как здравомыслящий человек, могу сказать одно, если бы риски вакцинации были велики, уверена, что от профилактики уже давно бы отказались. Остро стоит вопрос о включении вакцин от ВПЧ в национальный календарь прививок в России в связи с увеличением заболеваемости раком шейки матки. Всемирная организация здравоохранения и ведущие регуляторные организации настоятельно рекомендуют включение вакцинации против ВПЧ в национальные календари прививок всех стран мира.
Почему в России сегодня ситуация по раку шейки матки (казалось бы, визуальному, легко диагностируемому заболеванию), несмотря на достижения современной медицины, стала хуже, чем в СССР?
Во – первых, воспитание было иным. Понятно, что и в СССР секс был, но, позвольте, не в таких же количествах и разнообразии, как сегодня! И принять во внимание нужно тот факт, что не обязательно женщина должна быть крайне сексуально активной для высокой вероятности встречи с вирусом, вполне достаточно единственного незащищенного полового контакта с носителем ВПЧ.
В 60-х годах прошлого столетия в стране был организованный массовый скрининг. Существовала сеть цеховых, сельских и участковых врачей, велись активные работы по санитарному просвещению населения. Однако эффективная превентивная система здравоохранения была разрушена в 90-е годы.
Сегодня сократили большую часть фельдшерско-акушерских пунктов, катастрофически не хватает работников первичного звена системы здравоохранения, санитарно-просветительские работы вести некому. Вот и выходит, что осведомленность населения низкая. И несмотря на наличие в нашей стране бесплатного диспансерного наблюдения, далеко не все проходят программу диспансеризации. Уверена, что мои читатели к данной категории лиц не относятся.
Можно ли снизить заболеваемость, не прибегая к вакцинации?
В нашей стране уже реализовано 12 пилотных программ иммунизации с положительными результатами. Тяжелых побочных эффектов вакцинации, к которым и относятся бесплодие или смертельный исход, в Российской Федерации не наблюдалось.
А какие результаты вакцинации освещены в мире?
Подведем итоги вышеизложенному:
1. Прививка от ВПЧ не несет в себе больший риск, чем любая другая прививка, входящая в национальный календарь прививок.
2. Вероятность каких-либо нежелательных реакций – минимальная, но, к сожалению, она есть, как и после проведения любой другой прививки.
3. Вакцинация от ВПЧ в масштабах нашей страны – великое благо, которое однозначно приведет к снижению заболеваемости и смертности. Сейчас дела обстоят так: заболеваемость в РФ составляет 20 женщин на 100000, смертность – 9,6; в Швеции, где введена массовая вакцинация, данные показатели составляют 9,5 и 3,9 на 100000 женщин соответственно.
4. Решение о том, нужно ли делать прививку от ВПЧ, Вы принимаете самостоятельно. Мое дело, как врача, предоставить Вам информацию: польза перевешивает риски в сотни раз, опять – таки, как и при проведении любой другой прививки.
5. То, что Вы вакцинированы, не означает отсутствие необходимости посещения гинеколога: вакцина защищает не от всех типов вируса, и помимо плоскоклеточного рака, существует еще и аденокарцинома. Да и вообще, кроме шейки есть еще вульва, влагалище, матка и ее придатки.
А для тех, кто дочитал до конца и был терпелив, в качестве бонуса приведу свои скромные размышления о времени, когда лучше выполнить вакцинацию, и о том, как быть, если Вы боитесь ее больше, чем перспективы инфицирования.
Благополучным моментом вакцинации считаю время перед началом половой жизни. Единственное, для формирования стойкого иммунитета к вирусу необходим временной интервал в 6 – 12 месяцев. Поэтому данный подход оправдан только в случае, если
- у Вас доверительные отношения с ребенком,
- Вы являетесь для него авторитетом,
- подросток сознателен и терпелив.
Чаще бывает более печальный вариант: мама может не догадываться о том, что половой дебют уже произошел, а сегодня, когда молодые пациентки честно говорят, что половую жизнь начали в 13 лет, я уже и не удивляюсь. Поэтому, если Вы не уверены, что ребенок Вас посвятит в подробности своей личной жизни, то 13 лет, на мой взгляд, оправданный возраст.
Помните о цитологическом скрининге и ВПЧ - тестировании! Начало их должно быть привязано к половому дебюту. И, даже если у Вас один половой партнер, и Вы в нем уверены на все 100%, и чувствуете Вы себя замечательно, не игнорируйте ежегодные посещения гинеколога и цервикальный скрининг.
Конечно, хорошо, чтобы ничего не было найдено. Но, если уж найдено, помните, у ВПЧ есть право находиться в Вашем организме не более 2 лет, далее вероятность неблагоприятных последствий его присутствия возрастает в разы. Поэтому до 2 лет допустимо наблюдение со строгим цитологическим контролем и, возможно, биопсией, а далее – только активная тактика!
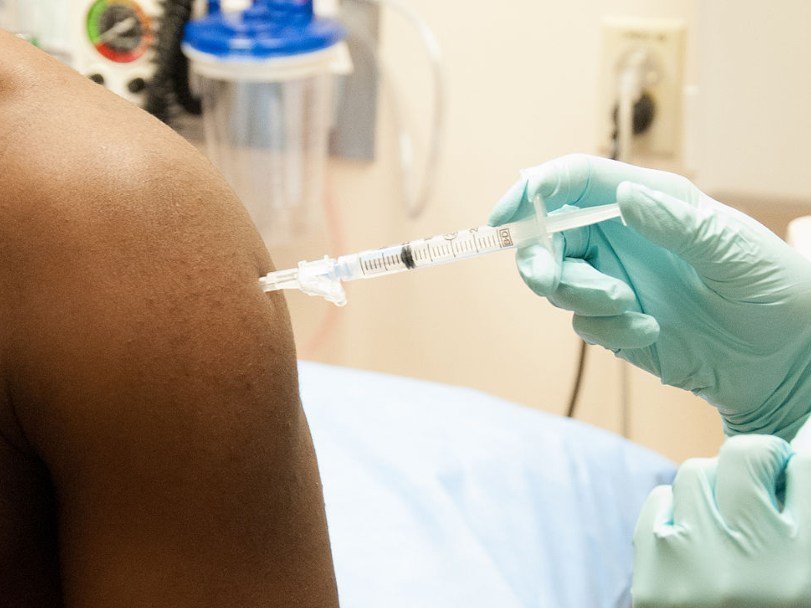
Клинические испытания вакцины от вирусной лихорадки Эбола, прошедшие в Западной Африке в этом году доказали, что она дает людям надежную защиту от болезни.
О результатах испытаний сообщается в научном журнале The Lancet. В 2015 году об эффективности вакцины было объявлено в публикации Всемирной организации здравоохранения, но тогда исследование было проведено на меньшем числе участников.
Хотя пока ни один регулирующий орган не лицензировал применение вакцины официально, уже объявлено о создании резерва в размере 300 тысяч доз на случай очередной вспышки.
Геморрагическая лихорадка Эбола впервые была зарегистрирована в 1976 году на территории Демократической Республики Конго (в те годы – Заир), в поселении возле реки Эбола. С этого момента до 2012 года в странах Африки наблюдалось около двух десятков вспышек болезни, в ходе которых погибло в общей сложности более 1600 человек. Но за все эти годы вакцина от болезни так и не была создана, поскольку для крупных фармацевтических компаний было невыгодным вкладывать средства в разработку вакцины от болезни, которая распространена в бедных государствах Африки.
Положение изменилось в результате масштабной эпидемии 2014 – 2015 года, охватившей Гвинею, Либерию, Сьерра-Леоне и Нигерию. Случаи болезни, занесенные из основного очага эпидемии, отмечались в некоторых других странах Африки, а также в Европе и США. По явно неполной статистике, лихорадкой Эбола переболели более 27 тысяч человек и более 11 тысяч умерли. Эти печальные события вызвали одно отрадное следствие. Надежная вакцина от болезни Эбола наконец-то появилась.
Но начала работу над ней не транснациональная фармацевтическая корпорация, а государственное учреждение – ли в Национальная микробиологическая лаборатория Канады, входящая в структуру Национального агентства здравоохранения. Для создания вакцины, получившей название VSV-EBOV, был использован вирус везикулярного стоматита коров (вирус типа Индиана). Люди переносят эту болезнь легко, чувствуя лишь незначительное недомогание. После перенесенного заболевания возникает иммунитет. Разработчики снабдили вирус везикулярного стоматита поверхностными белками вируса Эболы. Работы были начаты еще в первой половине 2000-х годов, а в 2005 – 2009 годах были проведены первые испытания вакцины на обезьянах.
В 2010 году Агентство национального здравоохранения Канады выдало небольшой американской компании NewLink Genetics лицензию на разработку вакцины VSV-EBOV для применения на людях. Роль этой компании заключалась в основном в организации клинических испытаний в США, достаточных мощностей для производства больших количеств вакцины она не имеет. Позднее лицензию у NewLink Genetics приобрела одна из крупных фармацевтических компаний Merck Inc. за 50 миллионов долларов. В октябре 2014 года Национальный институт аллергии и инфекционных заболеваний США (NIAID) набрал здоровых добровольцев для проведения первой фазы клинического испытания вакцины, в которой определялась ее оптимальная дозировка и проверялось наличие возможных побочных эффектов. Исследование было проведено NewLink Genetics на базе Исследовательского института имени Уолтера Рида (Walter Reed Army Institute of Research) – крупнейшего центра биомедицинских исследований министерства обороны США. Затем Агентство национального здравоохранения Канады передало 800 доз вакцины ВОЗ для более масштабных испытаний. Работы чуть было не прекратили, так как у участников испытания начали появляться побочные эффекты: повышение температуры, слабость и боль в суставах. Но потом из-за большой опасности лихорадки Эбола было решено продолжить исследование вакцины.
Следует помнить, что существует пять разновидностей вируса лихорадки Эбола. В идеале вакцина должна защищать от всех пяти, а также от близкородственного вируса лихорадки Марбург. Но, как говорит ведущий автор исследования Мария-Паула Кини (Marie-Paule Kieny), заместитель директора ВОЗ по системам здравоохранения и инновациям, такую вакцину создать пока невозможно. Нынешний вариант настроен на самый опасный штамм вируса, вызвавший западноафриканскую эпидемию. Более того, вряд ли стоит ожидать в ближайшее время применения вакцины VSV-EBOV в качестве профилактического средства. По мнению ВОЗ, риски, на которые можно пойти во время эпидемии, неприемлемы в обычной ситуации, а у данной вакцины все-таки есть достаточно сильные побочные эффекты.
Гэри Набель говорит, что сейчас вакцину от лихорадки Эбола, которая могла бы служить профилактическим, а не экстренным средством, разрабатывает фармацевтическая компания GSK (GlaxoSmithKline). В ней планируется использовать две инъекции. Одна на основе аденовируса шимпанзе с прикрепленными к его поверхностной структуре белками вируса Эбола, вторая использует ослабленный вирус оспы, как в противооспенной вакцине.
Глобальный альянс по вакцинам и иммунизации (GAVI) еще в конце 2014 года одобрил выделение 390 миллионов долларов на создание 12 миллионов доз вакцины против лихорадки Эбола. По словам директора альянса Сэта Беркли (Seth F. Berkley), к тому моменту несколько производителей создали вакцины-кандидаты, но ни одна из этих вакцин не была полностью проверена на людях. К началу 2015 года, когда стали известны первые результаты испытаний вакцины VSV-EBOV, их признали удовлетворительными, и Merck получила пять миллионов долларов, чтобы произвести 300 тысяч доз, которые будут использованы в качестве экстренной меры, если эпидемия повторится. Правда, пока неясно, когда этот план будет реализован, так как компания Merck теперь должна получить одобрение своей вакцины от Всемирной организации здравоохранения, которая сама по себе требует лицензирования со стороны крупного регулирующего органа, например, Управления по контролю пищевых продуктов и лекарственных препаратов США (Food and Drug Administration, FDA) или Европейского агентства по лекарственным препаратам.
Читайте также:


