Клинические проявления при острых инфекциях
Все о патологии
Клинические проявления инфекций
В патогенезе всех инфекционных заболеваний развиваются общие и местные морфологические изменения.
Общие изменения, характерные для всех инфекций, возникают в начале заболевания. Гиперергическая реакция — экссудативно-некротическая реакция стенок сосудов, чему способствует их сенсибилизация при циркуляции в кровотоке возбудителей уже в инкубационный период болезни, а также иммунных комплексов как выражение гуморального иммунитета при многих инфекциях. В результате этих воздействий развиваются васкулиты, фибриноидный некроз стенок мелких сосудов, геморрагии, геморрагический диатез, и, следовательно, сыпь — т.е. воспаление сосудов кожи с геморрагиями. Эти изменения микрососудов возникают не только в коже, но и во внутренних органах, в том числе, головном мозге, что обусловливает головную боль и неврологическую симптоматику при различных инфекционных болезнях.
Однако гиперергия — не только сосудистые изменения. Это также реакция лимфоидной и всей ретикуло-эндотелиальной системы. Микроорганизм — антиген, вызывающий выработку антител. Следовательно, в развитии инфекционного заболевания обязательно участвует иммунная система. Поэтому при любой инфекции бывает гиперплазия лимфатических узлов и селезёнки, где происходит трансформация B-лимфоцитов в плазматические клетки, возрастает количество и дифференцировка T-лимфоцитов, возникает гиперплазия костного мозга. При инфекционных заболеваниях всегда увеличены лимфатические узлы и селезёнка, а также печень, также играющая барьерную роль.
Гиперергия сопровождается интоксикацией, нарастающей по мере генерализации инфекции. Возникают обменные нарушения, прежде всего, жировая дистрофия паренхиматозных органов. Этому способствует и гипоксия, обусловленная васкулитами. Изменения, связанные с интоксикацией, различны: от реактивного серозного воспаления стромы органов (межуточный миокардит, серозный гепатит, межуточный нефрит и т.п.) до развития токсического (бактериального) шока и ДВС-синдрома. Интоксикация способствует, кроме того, гемолизу эритроцитов и развитию анемии, что также стимулирует гиперплазию костного мозга. Общие морфологические изменения, вызванные гиперергией:
гиперплазия лимфатических узлов;
сосудистые реакции (васкулиты, фибриноидный некроз стенок сосудов, геморрагии, сыпь);
дистрофические изменения паренхиматозных органов;
межуточное воспаление стромы.
Эти изменения протекают с неспецифическими клиническими проявлениями инфекционных заболеваний в виде повышения температуры тела, общего недомогания, головной боли, изменений в гемограмме и др.
Местные изменения возникают по мере снижения гиперергической реакции, смены её пониженной реактивностью, локализации инфекции обычно в области входных ворот в виде первичного инфекционного комплекса, клинических проявлений конкретной инфекционной болезни.
Если в развитии инфекционного заболевания преобладает гиперергическая реакция, то общие изменения представлены очень ярко, с ними может быть связан ряд осложнений. Однако по разным причинам возможно быстрое истощение реактивности, и организм становится беззащитным. В такой ситуации происходит развитие некроза тканей, нагноение, микробизм и эти изменения рассматривают как осложнения инфекционного заболевания. Таким образом, осложнения связаны со сменой реактивности в ходе инфекционного процесса.
Врачу важно знать, что картина любой инфекционной болезни состоит из общих и местных изменений. В период, когда ещё нет местных изменений, вряд ли можно поставить правильный диагноз, потому что начало всех инфекционных болезней — общие проявления, обусловленные нарастающей сенсибилизацией организма и гиперергией. Врач лишь может и должен поставить диагноз инфекционного заболевания и принять соответствующие меры, в том числе, карантинного характера. Только через несколько дней, после появления местных изменений и характерных симптомов, можно поставить правильный диагноз и назначить этиологическое лечение. Если у ребёнка есть только общие изменения (интоксикация, гиперемия зева), диагностика затруднена. Однако при появлении крупа диагноз дифтерии понятен. Развитие клинических и морфологических признаков дифтеритического язвенного колита на фоне интоксикации позволяет диагностировать дизентерию. В местных изменениях инфект проявляет свои особенности. Так, при скарлатине возникают характерные изменения в зеве, а возбудитель сибирской язвы вызывает серозно-геморрагическое воспаление.
В развитии инфекционных заболеваниях огромная роль принадлежит иммунитету. При благоприятном исходе он завершает болезнь и обеспечивает репарацию возникших повреждений. Становление иммунитета происходит по-разному, что зависит от возбудителя и реакции организма. Развитие иммунитета — либо возвращение к нормальным симбионтным отношениям или отношения между микро- и макроорганизмом на новом, нередко более высоком уровне — уровне невосприимчивости иногда пожизненной, иногда определяющейся более или менее длительным сроком. И.В. Давыдовский считал, что приобретённый иммунитет человечества как биологического вида стал возможен только благодаря тяжёлым эпидемиям инфекционных болезней с бесчисленным количеством жертв, но в результате люди получили врождённый иммунитет ко многим инфекциям.
Описанные закономерности свойственны патогенезу всех инфекционных болезней. Наряду с этим, особенности возбудителя создают специфические морфологические и клинические проявления конкретной инфекции, что позволяет проводить её диагностику.
1. Мотивация учебной деятельности.
2. Синдромы инфекционных заболеваний
• Синдром поражения кожи (экзантемы)
Клинические проявления ИБ разнообразны и специфичны для каждой инфекции. Инфекционное заболевание проявляется симптомами воспаления того или иного органа, симптомами отравления, аллергическими реакциями и т.д.
Медицинскому работнику важно уметь распознавать не только отдельные симптомы болезни, но уметь их объединить в синдромы. Синдром - сочетание отдельных признаков (симптомов) болезни, характеризующих нарушение функционального состояния определенных органов и систем.
Для чего это нужно?
• Синдром болезни четко указывает на поражение определенных органов и систем, что важно для установления предварительного диагноза и ранней изоляции больного, как источника инфекции;
• Первичное дифференцирование одних инфекционных болезней от других осуществляется на основании определенного сочетания симптомов и синдромов, выявляемых в различные периоды заболевания.
• Некоторые синдромы болезни указывают на угрозу жизни пациента, связанные с течением ИЗ и требуют срочного медицинского вмешательства по оказанию неотложной и реанимационной помощи не только в стационаре, но и на догоспитальном этапе (дома, во время транспортировки), несвоевременно распознанное такое состояние нередко приводит к смерти пациента;
• Знание синдромов болезни позволяет врачу правильно спланировать лечение, а медицинской сестре уход за пациентом.
Инфекционное заболевание проявляется клинически различными симптомами болезни.
Симптом - это любой признак, доступный определению независимо от метода, который для этого применяется. Существенные для диагностики признаки болезни выявляются как при непосредственном обследовании больного, так и с помощью лабораторно-инструментальных методов.
В инфекционной патологии большая часть симптомов относится к так называемым неспецифическим, или общим: повышение температуры тела, озноб, рвота, нарушение сна, снижение аппетита, слабость и т.д. все они в той или иной мере встречаются при всех ИБ, поэтому не могут иметь решающего значения в установлении диагноза.
Велика ценность патогномоничных (специфических) симптомов - свойственных только одной нозологической форме и не встречаются ни при каких других болезнях. Пример, пятна Бельского-Филатова-Коплика на слизистой оболочке рта при кори, судорожный кашель с репризами при коклюше, опистотонус при столбняке.
Типы температурной кривой:
• Постоянная (febris continua) - проявляется умеренно высокой или высокой температурой с суточными колебаниями в пределах 1°С); характерна для разгара заболевания брюшным и сыпным тифом, чумой, корью.
• Послабляющая, или ремитирующая (febris remittens) - суточные колебания превышают 1°С, нередко достигая 2-2,5°С). встречается при при гнойных заболеваниях, паратифе А, Ку-лихорадке и др.
• Перемежающая, или интермиттирующая (febris intermittens) - характеризуется большими размахами температуры с правильным чередованием приступов (пароксизмов) и периодов апирексии (2-3 суток). Типйчна для 3-х и 4-х дневной малярии.
• Гектическая, или истощающая (febris hestica) - характеризуется еще большими размахами, чем ремитирующая (3-5°С), с резким падением до нормы или ниже. Наблюдается при сепсисе, тяжелых формах туберкулеза.
• Возвратная (febris recurrens) - проявляется чередованием лихорадочных приступов продолжительностью в несколько дней с безлихорадочными периодами различной длительности. Приступ лихорадки начинается внезапно и также внезапно заканчивается. Бывает при возвратном тифе.
• Волнообразная лихорадка (febris indulans)- проявляется постепенным нарастанием температуры изо дня в день до высоких цифр с последующим постепенным снижением ее и повторным формированием отдельных волн (бруцеллез).
• Извращенная (febris inverse) - характеризуется более высокой утренней температурой по сравнению с вечерней (туберкулез, сепсис и др.).
• Неправильная лихорадка (febris irregularis et atipica)- проявляется высокой или умеренно высокой температурой с различными и незакономерными суточными колебаниями (менингит, грипп, сибирская язва и др.)
Стадии температурной кривой:
• Стадия нарастания температуры (stadium incremmti) - может продолжаться от нескольких часов (малярия, сыпной тиф, рожа и др.) до нескольких суток (брюшной тиф, бруцеллез и др.)
• Стадия разгара лихорадки (stadium fastigii) - длится от нескольких часов (малярия) до многих суток и даже недель (брюшной тиф, бруцеллез, серсис)
• Стадия снижения температуры (stadium decrementi) - может быть короткой илиболее прбДолжительной. При короткой стадии температура падает с высоких цифр до нормы критически в течение 1-3 часов (малярия). При некоторыз болезнях снижение до нормы происходит на протяжении 4-8 дней - литически (брюшной тиф). Встречаются варианты укороченного лизиса (2-3 суток) - сыпной тиф.
Повышние температуры тела, как правило, сопровождается ознобами, жаром, обильным потоотделением, головной болью, слабостью, раздражительностью и др. симптомами.
Кроме этих групп симптомов существует большая группа признаков, занимающая промежуточное место между ними. Они характерны для многих и в том числе неинфекционных заболеваний: увеличение размеров печени, спленомегалия, судороги, различные боли в животе, тенезмы, диарея и т.п.
Важным моментом при установлении полного диагноза следует считать выявление синдрома.
Синдром - сочетание признаков, обусловленных единым патогенезом. Помимо диагностической ценности, некоторые синдромы имеют большое значение для назначения терапии и особенностей ухода.
Различные синдромы имеют неодинаковую значимость. Например, интоксикационный синдром той или иной степени выраженности встречается при всех инфекционных болезнях. Большую роль синдром интоксикации играет и в оценке тяжести течения и прогноза заболевания.
Современной медицине известно около 1500 синдромов и более 5000 болезней.
К числу наиболее типичных синдромов ИБ относят:
1. Лихорадочный синдром или синдром лихорадки.
2. Интоксикационный синдром
3. Синдром поражения кожи - экзантемы
4. Синдром лимфаденопатии.
5. Гепатолиенальный синдром
6. Синдром желтухи
7. Диарейный синдром
8. Менингеальный синдром
9. Респираторный синдром и др.
Лихорадка - наиболее частое проявление ИБ. Неинфекционные лихорадочные заболевания встречаются редко.
В основе развития лихорадочной реакции лежит нарушение нейрогуморальной регуляции теплообразования и теплоотдачи, возникающих под воздействием микробных токсинов и пирогенных веществ (при распаде тканей, форменных элементов крови, и др. компонентов). В норме теплообразование и теплоотдача уравновешены. Температура тела человека в норме - около 37°С.
Известно, что лихорадочная реакция - это не только проявление болезни, но и один из путей ее купирования. В период лихорадки у человека активизируется деятельность различных органов и систем. Это обеспечивает работу организма как саморегулирующей системы в более измененных, трудных условиях. Установлено, что размножение микроорганизмов при повышении температуры резко снижается.
Лихорадочные реакции различаются: по продолжительности -
• острая (до 2 недель);
• подострая (до 6 недель); ,
• хроническая (свыше 6 недель; высоте (степени повышения) -
• умеренно высокая или фебрильная (38-39°С);
• высокая или пиретическая (39-41°С);
• сверхвысокая или гиперпиретическая (выше 41°С).
Лимфаденопатия. Увеличение периферических лимфатических узлов называется лимфаденопатией. Вариантами лимфаденопатий является либо регионарное (место входа инфекции) их увеличение, либо генерализованное. При этом размеры периферических лимфатических узлов могут достигать от 0,5 до 4 см и даже более. При объективном осмотре пациента необходимо обращать внимание на все группы периферических лимфатических узлов, отмечая их количество, величину, консистенцию, болезненность, подвижность, спаянность с кожей и окружающей клетчаткой. Увеличенные лимфатических узлы до 3 — 5 см в диаметре называются бубонами.
О генерализованной лимфадепопатии следует говорить только в том случае, если определяется увеличение не менее трех групп анатомически не связанных между собой лимфатических узлов. Обычно генерализованная лимфаденонатия выявляется при ин-фекционных заболеваниях, характеризующихся внутренней диссеминацией возбудителя: при инфекционном мононуклеозе, бруцеллезе, ВИЧ-инфекции и др. Кроме инфекционных заболеваний генерализованная лимфаденопатия может встречаться и при некоторых других заболеваниях неинфекционной природы (лимфогранулематоз, лимфолейкоз др.)- В неясных случаях с целью уточнения диагноза необходимо проводить биопсию пораженных лимфатических узлов.
Респираторный синдром. Под названием данного синдрома выделяют целую группу инфекционных заболеваний — острые респираторные заболевания, отличительным признаком которых является острое воспаление слизистых оболочек верхних дыхательных путей. Наиболее часто респираторный синдром наблюдается при вирусных инфекциях, таких как грипп, парагрипп, аденовирусная инфекция и др., но может вызываться микоплазмами и бактериями (стрептококковый фарингит, менингококковый назофарингит). При всех этих инфекциях слизистые оболочки верхних дыхательных путей служат входными воротами для возбудителя. Кроме характерных жалоб больных, в случае респираторного синдрома при их объективном обследовании выявляются типичная воспалительная реакция со стороны носо- и ротоглотки. Помимо инфекционных заболеваний, которые традиционно входят в группу ОРЗ, респираторный синдром может выявляться и при других заболеваниях (корь, краснуха, коклюш, ветряная оспа, паратиф А), что требует учета всего спектра клинических проявлений болезни для проведения дифференциального диагноза.
Гепатолиенальпмй синдром. Характеризуется увеличением размеров печени и селезенки и выявляется при многих инфекционных заболеваниях (бруцеллезе, лептоспирозе, брюшном тифе, малярии, инфекционном мононуклеозе и др.). Увеличение печени и селезенки происходит вследствие того, что эти органы богаты ретикулоэндотельными клетками, пролиферация которых происходит при поступлении в них возбудителей инфекционных болезней. В тех случаях, когда заболевание обусловлено возбудителями, которые обладают гепатотропным действием (например, возбудители вирусных гепатитов), помимо увеличения печени, у больных выявляется желтуха и другие признаки поражения печени. Увеличение печени не всегда сопровождается нарушением функции с развитием желтухи.
Увеличение печени и селезенки может быть выявлено с помощью обшеклинических методов обследования больных (пальпаторным и перкуторным методами), а также ультразвуковым методом.
Синдром желтухи. Характеризуется желтушным окрашиванием кожных покровов и слизистых оболочек вследствие нарушения пигментного обмена (обмена билирубина). Хотя данный синдром и относится к числу легко выявляемых признаков, более объективные критерии могут быть получены только при проведении биохимического исследования крови. В зависимости от механизма развития выделяют надпечепочную, печеночную и подпеченочную желтухи.
Острая кишечная инфекция – заболевание, вызванное микроорганизмами, попавшими в кишечник человека. Возбудители болезни – бактерии, вирусы, простейшие микроорганизмы или грибки. Источник заражения – больной человек, животное, предметы повседневного обихода и окружающей обстановки, продукты, вода.
Острые кишечные инфекции (ОКИ) характеризуются расстройством пищеварения, вызывают боли в животе, диарею, рвоту и интоксикацию организма. Тяжело протекает заболевание у детей: организм быстро обезвоживается и имеет слабый иммунитет.
Опасны кишечные инфекции во время беременности: обезвоживание и интоксикация организма женщины ведут к выкидышу или провоцируют кислородное голодание плода.
По МКБ 10 кишечные инфекции стоят на первом месте в перечне, их коды – А00-А09. Самым опасным заболеванием является холера (код по МКБ 10 А00). С неё и начинается список кишечных инфекций.
Что представляют собой острые кишечные инфекции
Для кишечных инфекций характерна быстрота распространения. Передача – орально-фекальным, алиментарным и воздушно-капельным путём. Инфекция передаётся от человека к человеку через немытые руки, предметы обихода, плохо вымытые фрукты и овощи, водным путём.
Патогенные микроорганизмы переносятся насекомыми (мухами, тараканами), больными сельскохозяйственные животными, птицами или грызунами.
Патогенные микроорганизмы избирают средой обитания кишечник человека.
Кишечные инфекционные заболевания схожи между собой клиническими проявлениями; этиология и эпидемиология различны.
Кишечные инфекции, список которых можно найти в медицинской литературе, различаются в зависимости от вида возбудителей и влияния на организм. Медицинские справочники, книги, журналы и интернет-издания предоставляют перечень ОКИ с описанием этиологии, патогенеза, клинических проявлений, методов диагностирования и лечения.
Этиология острых кишечных инфекций
- Бактериальная – возбудители – патогенные бактерии (дизентерийная палочка сальмонелла, синегнойная палочка и другие) и их токсины. К бактериальным инфекциям относятся: дизентерия, сальмонеллёз, эшерихиоз, ифекция, вызванная синегнойной палочкой, брюшной тиф, холера, ботулизм и другие.
- Вирусная – возбудители: реовирус, ротавирус, энтеровирус, аденовирус, короновирус и другие.
- Грибковая – возбудители – грибки вида Candida.
- Протозойная – вызывается паразитическими простейшими (амебами, лямблиями, паразитическими инфузориями Balantidium coli).
Независимо, какие типы микроорганизмов вызвали заболевание, его симптомы неприятны, период лечения длительный, исход не всегда благополучный.
Эпидемиология ОКИ
Причины возникновения и распространения острых кишечных инфекций в том, что микроорганизмы-возбудители заболеваний быстро передаются от заболевшего человека или носителя инфекции.
Патогенные микроорганизмы устойчивы к условиям окружающей среды, долго сохраняют вредоносные качества в холоде, остаются на предметах, с которыми контактировал заражённый человек.
Классификация эпидемий в зависимости от источника инфекции:
- Водные эпидемии. Характеризуются массовым заражением людей, использующих водный источник. При прекращении использования воды из источника или его дезинфекции эпидемия затухает.
- Пищевые эпидемии. В результате употребления в пищу продуктов, не прошедших термическую обработку, либо попадания патогенных микроорганизмов.
- Бытовые. Большое количество заболевших детей. Инфекции передаются через игрушки и предметы быта.
Эпидемии различаются интенсивностью и сезонностью.
Подвержены кишечным заболеваниям дети, которые не в силах соблюдать правила гигиены.
Если заболел один ребёнок, риску подвержена вся группа детей.
Клиническая картина ОКИ
Кишечные инфекции – распространённые заболевания.
Клиника всех острых кишечных болезней характеризуется общими проявлениями:
Первые симптомы заболевания проявляются через 6-48 часов после заражения.
Кишечный грипп – наиболее распространённая кишечная инфекция
Передаётся ротавирусная кишечная инфекция фекально-оральным путём. Триллионы бактерий уходят с калом заражённого человека, в то время как для инфицирования окружающих достаточно ста единиц. Ротавирусы живучи, устойчивы к низким температурам и остаются на тех предметах быта, с которыми контактировал больной или носитель вируса.
С этих предметов они и переносятся через плохо вымытые руки в ротовую полость здорового человека и расселяются на слизистых оболочках желудка и кишечника. При тесном контакте ротавирус передаётся через слюну заражённого человека.
Ротавирус попадает через некипячёную воду и продукты питания, плохо вымытые или непрошедшие достаточную тепловую обработку.
В случае массового заражения возникает эпидемия ротавируса. Вспышка заболевания происходит поздней осенью и в зимнее время. Очаги заражений – в местах массового скопления людей – детских садах, школах, домах престарелых, общежитиях.
Источники заражения – больные взрослые и дети, у которых симптомы заболевания уже себя проявили, или вирусоносители – лица, в организме которых находится вирус, но признаков заболевания нет.
Ротавирус со сточными водами попадает в водопроводную сеть, водоёмы, где купание ведёт к заражению.
Инкубационный период длится до шести суток.
Длительность болезни при кишечной ротавирусной инфекции – 2 недели. Болезнь проходит две фазы: острую и фазу выздоровления. Первая фаза длится 7 дней: организм борется с инфекцией, симптомы тяжёлые. На протяжении второй фазы организм вырабатывает иммунитет, и начинается постепенное выздоровление.
Клинические проявления кишечного гриппа схожи с ОРВИ в первые дни заболевания:
- повышение температуры до 39 градусов;
- головная боль;
- боль в горле и его покраснение,
- насморк, кашель, головная боль;
- болевые ощущения в области живота;
- диарея;
- приступы рвоты;
- отсутствие аппетита;
- вялость и слабость.
Отсутствие высокой температуры отличает пищевые отравления от кишечных инфекций, вызванных патогенными бактериями или вирусами.
Опасным проявлением в острую фазу болезни является обезвоживание организма. Больного обязательно поят.
Неуязвимыми к среде желудочно-кишечного тракта и ферментам кишечника ротавирусы делает трёхслойная оболочка. В процессе течения болезни вирус заражает энтероциты – клетки эпителия кишечника – и приводит к их гибели, видоизменяя эпителий. Возникают сильная диарея и мощная дегидратация организма; таков патогенез заболевания.
Кишечные инфекции опасны для детей, что связано с особенностями детского организма и иммунитета. ОКИ – распространённое заболевание среди малышей от полугода до двух лет.
Энтеровирусная и ротавирусная инфекции часто встречаются в детском возрасте и схожи между собой. Поначалу родители путают их с ОРЗ, так как отмечается скачок температуры, кашель, слезливость глаз, насморк. Затем присоединяются рвота и диарея.
Как при энтеровирусной, так и при ротавирусной инфекции симптомы – высокая температура, понос и рвота, боли в животе, отсутствие аппетита, слабость.
В отличие от ротавируса, энтеровирус поражает, кроме желудочно-кишечного тракта, печень, сердце и нервную систему ребёнка и влияет на зрение.
Обезвоживание и интоксикация – проявления болезни. Дегидратация организма происходит настолько быстро, что у ребёнка не происходит выделения мочи и слёз. Боли нарушают режим сна младенца.
Лечение сводится к поению подсоленной водой или введению жидкости внутривенно.
Дети, находящиеся на грудном вскармливании, менее подвержены желудочно-кишечным инфекциям благодаря качествам материнского молока.
Ввиду высокой детской смертности именно по причине кишечных инфекций, педиатрия уделяет особое внимание профилактике, диагностике и методам лечения ОКИ у детей.
На сегодняшний день существуют пособия и научные статьи, посвящённые проблемам питания детей, способам их безопасного вскармливания, методам лечения и профилактики кишечных инфекций, развитию иммунной системы.
Особенности проявления кишечного гриппа у взрослых – в том, что течение болезни происходит с менее выраженными симптомами. Это связано с защищённостью взрослого организма –кислой средой желудка и содержанием иммуноглобулина А в секрете, вырабатываемом энтероцитами кишечника.
Проявление болезни у взрослого – кишечное расстройство. Человек является разносчиком инфекции, не подозревая, что за слабыми симптомами скрывается кишечное заболевание.
Ротавирусная инфекция при беременности не представляет опасности для плода. Обезвоживание организма женщины провоцирует кислородное голодание плода. Поэтому важно при первых же признаках кишечного гриппа не допустить обезвоживания организма и соблюдать постельный режим. Профилактические меры и соблюдение гигиены помогут снизить риск кишечной инфекции.
Выявление признаков заболевания – путём осмотра пациента и беседы. Фиксируют данные о температуре тела, замеряется артериальное давление, пальпируется область живота. Проводят исследования мочи, кала и крови пациента, осмотр слизистых оболочек прямой кишки.
Дифференциальная диагностика – для сальмонеллёза, холеры, дизентерии, пищевых токсикоинфекций.
Определение вируса на основе анализа РСК или РТГА в первые дни невозможно: антитела вырабатываются у взрослого через несколько дней, у новорожденного – через несколько месяцев. Подтверждается диагноз на основании эпидемиологической обстановки и сезонности.
Особенности ухода за больными ОКИ в условиях стационара
В тяжёлых случаях болезни либо при отсутствии возможности изоляции больного в домашних условиях пациента с кишечными инфекциями помещают в стационар.
В процессе лечения важным является уход за пациентами с острыми кишечными инфекционными заболеваниями.
Профилактика осложнений кишечных инфекций – неотъемлемая часть сестринского ухода на пути пациента к выздоровлению.
Сестринские вмешательства обеспечивают:
- изоляцию поступившего больного от выздоравливающих;
- контроль за регулярным проведением влажных уборок с хлорной известью в палате больного и проветриванием помещения;
- обеззараживание фекалий;
- поддержку режима регидратации;
- контроль диеты и гигиены;
- контроль температуры тела, давления, состояния слизистых оболочек и кожных покровов.
Тщательным должен быть уход за больными с тяжёлыми симптомами (лихорадкой, делирием, помутнением сознания) и за детьми.
Заболевания, причинами которых являются патогенные микроорганизмы (грибы, вирусы, бактерии), называются инфекционными. Восприимчивость к ним человека зависит от многих факторов: возраста, хронических болезней, вакцинации, культуры питания. Чтобы распознать инфекцию вовремя, нужно знать, какие симптомы и синдромы ей соответствуют.
Основные клинические синдромы при инфекционных заболеваниях
Инфекционный процесс включает в организме человека взаимодействие трех факторов: окружающей среды, макроорганизма и возбудителя (паразитарный, грибковый, вирусный). Он проявляется на клеточном, субклеточном, органном, молекулярном тканевом уровне, закономерно заканчиваясь либо освобождением от возбудителя, либо гибелью человека. Основные клинические синдромы при инфекционных заболеваниях:
Резкое ухудшение состояния
Боль в глазах, затылке, мышцах, головная боль, пульсация, фебрильная температура до 39 °C
Не сильно выражены, общая слабость, головная боль, температура субфебрильная
Слабо выражены, температура отсутствует
Слабость, головная боль, температура длительная высокая
Сухой кашель, першение и сухость в горле, заложенность носа, внутричерепная гипертензия
С первых часов осиплый голос, сухой кашель, боли при глотании
Ринорея, чихание, насморк
Ярко выраженная ринорея, отек миндалин, налет на языке, гиперемия зева
Неврологические поражения, острый бронхит, патологии сердца, сосудов, почек, синдром Рейе
Обострение ХОБЛ и БА, острый бронхит
Лакунарная ангина, миокардит, отит, синусит
Воспаление и увеличение лимфатических узлов свидетельствует об активной пролиферации лимфоидных клеток. Помимо изменения лимфоузлов, при лимфаденопатии наблюдаются следующие клинические симптомы:
- беспричинная потеря веса;
- увеличение гепатомегалия и спленомегалия;
- приступы лихорадки;
- сильное потоотделение;
- гнойные высыпания на кожных покровах (волдыри, папулы, пузыри, язвы, пустулы);
- высокая температура тела.
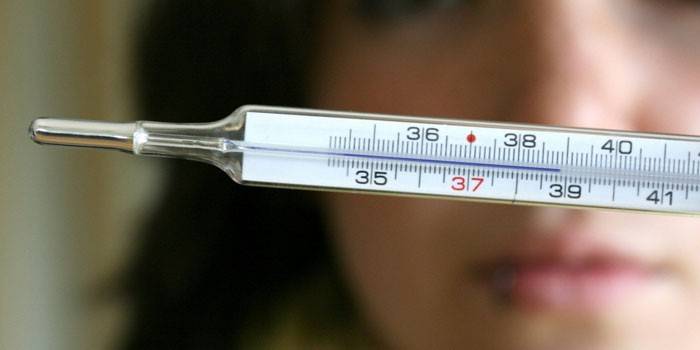
Неспецифическую реакцию организма человека на внутренний или внешний раздражитель с непроизвольным приступом мышечных сокращений называют судорожным синдромом. Судороги наблюдаются у пациентов с менингитом. Воспаление мозговых оболочек вызывают грибы, риккетсии, вирусы, бактерии. Клинический судорожный синдром характеризуется расслаблением мускулатуры, кратковременными спазмами. Они начинаются с лица, потом захватывают кисти, пальцы, предплечья, плечи, ноги.
Возникает вследствие раздражения внешними или внутренними факторами мозговых оболочек. Менингеальный синдром или менингизм возникает при интоксикациях, опухолях, гипоксиях, воспалительных заболеваниях. Общая гиперестезия сопровождается чувствительностью к световым и звуковым раздражителям, напряжением жевательных и ригидностью затылочных мышц, может произойти субарахноидальное кровоизлияние и другие ликворологические симптомы. При попытке согнуть голову больного настигает резкая боль. При разгибании одной ноги – вторая непроизвольно сгибается.
Суть лихорадочного синдрома состоит в том, что терморегуляция человека отвечает на пирогены – неспецифические вещества. В результате происходит смещение температуры на более высокий уровень, сохраняя механизмы терморегуляции. Самыми распространенными причинами высокой температуры являются паразиты, инфекционно-патогенные вирусы, микробы и продукты их жизнедеятельности. Общие симптомы синдрома лихорадки:
- спутанность сознания, бред;
- интенсивное потоотделение, дрожь, озноб;
- плохой аппетит;
- ломота в костях;
- немотивированное плохое настроение;
- учащенное дыхание;
- покраснение кожи лица;
- жажда.

Вирусная инфекция, которая проявляется у младенцев и детей раннего возраста. Первоначально синдром экзантемы при инфекционных заболеваниях характеризуется лихорадкой без местных симптомов. После появляются краснухоподобные высыпания на коже. Экзантема имеет и другие названия: псевдокраснуха, розеола, шестая болезнь. Вирусные экзантемы проявляются сыпью, которая возникает при снижении температуры. Высыпания появляются на туловище, постепенно распространяясь на шею, лицо, верхние и нижние конечности. Симптомы сохраняются до 3 дней, после чего бесследно исчезают.
Симптомы и синдромы инфекционных заболеваний в основном проявляются высокой температурой и интоксикацией. Эпидемиологический анамнез указывает на основные признаки болезней: возбуждение или заторможенность пациентов, везикулезно-пустулезные высыпания, бледный носогубной треугольник, увеличение селезенки или печени. Катаральный синдром при инфекционных заболеваниях является признаком острого тонзиллита (ангины), трахеита, фарингита, ларингита, гриппа. Его клинические проявления соответствуют диффузному катару дыхательных путей (верхних).
Бактериологические методы диагностики инфекционных болезней помогают выявить возбудителя (биохимический анализ крови), но быстрее врач поставит диагноз, опираясь на проявления общетоксического синдрома. Для патологического состояния больного с инфекцией характерны такие симптомы, как озноб, сонливость, лихорадка разного типа. Общетоксический синдром при инфекционных заболеваниях характерен для следующих инфекций:
- энцефалит;
- чума;
- корь;
- брюшной тиф;
- псевдотуберкулез;
- мононуклеоз;
- токсоплазмоз.
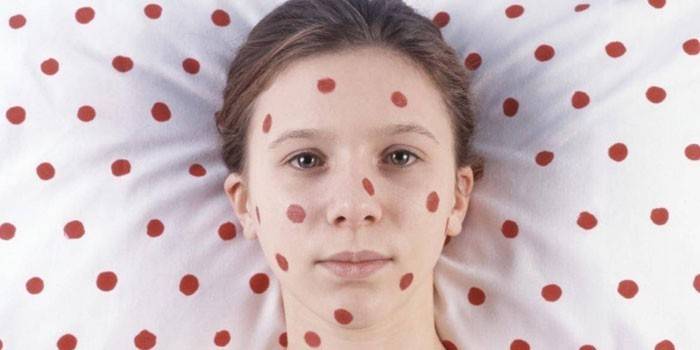
При многих инфекционных заболеваниях проявляется синдром желтухи. Печеночные патологии любой этиологии сопровождаются этим симптомом (гепатиты А, В, С, Е, гепатозы, циррозы). Больной при желтушном синдроме имеет оранжево-красный или шафраново-желтый пигмент кожи, так как патологический процесс локализуется в гепатоцитах. Субъективно выражено недомогание и печеночная недостаточность разной степени.
Самый распространенный симптом, сопровождающий многие болезни. Синдром диареи характеризуется увеличением объема стула водянистой консистенции, обратным всасыванием газов. При затруднении поступления жирных кислот в желудочно-кишечный тракт испражнения приобретают жирный блеск, становятся ахоличными. Молниеносно начавшаяся диарея дает основания предполагать острые кишечные инфекции. Кровавый жидкий стул является первым проявлением болезни Крона, дифтерии или язвенного колита. Хроническая диарея наблюдается при патологиях органов пищеварения.
Симптомы инфекционных заболеваний
Независимо от типа возбудителя, признаки инфекционных заболеваний проявляются примерно одинаково. Началу болезни предшествует интоксикация, объединяющая в себе недомогание, боли мышцах, высокую температуру, мигрень. Все болезненные симптомы инфекционных заболеваний начинаются из-за:
- ослабленного иммунитета;
- малоподвижной деятельности;
- недостатка витаминов;
- дисбактериоза;
- сезонного переохлаждения;
- регулярного беспокойства, стресса;
- несбалансированного питания;
- гемотрансфузии;
- контакта с зараженным человеком.

Неотъемлемым признаком попадания в организм инфекции является наличие инкубационного периода. Длительность инкубации зависит от типа возбудителя, и бывает различной. При ОРВИ и гриппе она составляет 1-2 дня при ВИЧ – 10 лет. Первые симптомы инфекционного заболевания проявляются по окончании инкубационного периода, который определяется характером иммунного ответа и агрессивностью агента. После инкубации наступает продромальный период, при котором больной уже знает, что нездоров. Эта фаза болезни может длиться от 1 до 10 дней. Поставить диагноз на этом этапе трудно.
По классификации инфекции делятся на кишечные, вирусные, бактериальные, грибковые и паразитарные. Часто их разделяют по месту локализации возбудителей и способу заражения. Начинаются инфекции всегда одинаково, но период разгара болезни может проходить по-разному, что зависит от типа возбудителя. К примеру, если увеличиваются лимфоузлы, то врач может рассматривать мононуклеоз или венерическое заболевание. Рвота развивается при таких заболеваниях, как скарлатина, рожа, сыпной тиф. Общие симптомы инфекционных заболеваний проявляются только на первой фазе болезни.
Ребенок всегда заражается от больного человека. Поскольку сведения о состоянии здоровья получить от него трудно, то диагностировать заболевание можно, опираясь на симптомы детских инфекционных заболеваний. К примеру, флегмонозный омфалит педиатр распознает по шелушению и коркам (струпам) кожи вокруг пупка, а подмышечный лимфаденит – по воспаленным лимфоузлам. В последнее время часто среди детей встречаются нетипичные ротавирусные штаммы, обладающие такими признаками:
- застойные каловые массы;
- пигментация кожи;
- пятна на слизистой рта;
- поражение ротоглотки.

К опасным инфекциям, которые могут привести к смертельному исходу, относят гемолитическую анемию, менингококковый сепсис, столбняк, коклюш, геморрагию. Симптомы опасных инфекционных заболеваний разные, но все они имеют высокие риски осложнений. На первом месте по смертности в мире стоит ВИЧ инфекция, на втором – туберкулез, на третьем – дифтерия.
Патологии половой системы опасны своей бессимптомностью на первой фазе после заражения. К примеру, сифилис может не проявляться полгода, а стафилококковая инфекция – до 10 дней. Общие симптомы половых инфекционных заболеваний:
- слизь и творожистые выделения;
- лимфоузлы в паховой области;
- кожные нагноения;
- кровотечения из половых органов;
- боль при мочеиспускании;
- зуд, жжение, болезненность в мочевыделительной системе.
Видео: диагностика инфекционных заболеваний
Читайте также:


