Клещевой возвратный тиф реферат
Введение
Возвратный тиф (лат. typhus recurrens ) — собирательное название, объединяющее эпидемический (переносчик возбудителя — вошь) и эндемический (переносчик возбудителя — клещ) спирохетозы, протекающие с чередованием приступов лихорадки и периодов нормальной температуры тела.
1. История понятия
2. Эпидемиология
Возвратный тиф встречается во всем мире, за исключением Австралии, в виде спорадического, эпидемического или эндемического заболевания. Наибольшая заболеваемость и самые тяжёлые формы возвратного тифа отмечены в Африке. Так, только в Судане в течение десяти лет после Первой мировой войны в результате этого заболевания погибло около 100 000 человек – почти 10 % всего населения страны. Возвратный тиф свирепствует также в Индии, крупные эпидемические вспышки отмечались на территории России и в странах Балканского полуострова. В Индии, Иране, странах Юго-Восточной Азии возвратный тиф относится к эпидемическим инфекциям. В европейских странах и США заболевание встречается реже и протекает в более легкой форме. Скученное проживание и антисанитарные условия способствуют распространению болезни. В странах Африки, Азии, Европы и Южной Америки заболевание передается вшами рода Pediculus, которые паразитируют на человеке. Клещевой возвратный тиф, встречающийся как эндемическое заболевание в странах Африки, Азии и Европы, в Северной Америке (включая Канаду и Мексику), в Центральной Америке и некоторых регионах Южной Америки, передается клещами рода Ornithodorus.
3. Возбудители и переносчики
Возбудители возвратного тифа относятся к спирохетам рода Borrelia, в частности, один из наиболее распространённых возбудителей тифа эпидемического — бореллия Обермейера Borellia Obermeieri, открытая в 1868 году Отто Обермейером.
Клещевой возвратный тиф — зоонозное трансмиссивное заболевание. Возбудителями являются многие виды боррелий: В. duttonii, В. persica, В. hispanica, В. latyschewii, В. caucasica, распространенные в определенных географических зонах. Эти боррелии сходны с возбудителем эпидемического возвратного тифа по морфологии, резистентности к действию факторов окружающей среды, биологическим свойствам.
Клещевой возвратный тиф является облигатно-трансмиссивным заболеванием. Переносится клещами семейства Argasidae, такими как Ornitodorus papillares (поселковый клещ), Argas persicus (персидский клещ). Клещи являются резервуарными хозяевами спирохет. Резервуаром боррелий различных видов в природных очагах являются также разные виды грызунов. Зараженность клещей сохраняется в течение всей их жизни (около 10 лет). Имеет место и трансовариальная передача возбудителей, которые проникают в яйцевод и яйцеклетки членистоногих. В природных очагах происходит постоянная циркуляция возбудителя от грызунов к клещам и обратно. Животные и паразитирующие на них клещи обычно накапливаются в норах, пещерах, но находят для себя обитание и в различных хозяйственных строениях в населенных пунктах.
Человек заражается при укусах клеща. На месте инокуляции возбудителя образуется папула (первичный аффект). Патогенез и клинические проявления клещевых возвратных тифов сходны с эпидемическим. Заболевания чаще возникают в теплое время года с активизацией жизнедеятельности клещей.
Население эндемичных по клещевому возвратному тифу районов приобретает определенную степень невосприимчивости к циркулирующим возбудителям — в сыворотке крови у них обнаруживаются антитела к боррелиям, распространенным в этом регионе. Заболевают же главным образом приезжие.
Переносчики эпидемического возвратного тифа — вши Pediculus humanus capitis (головная), P. humanus humanus (платяная). Вошь, насосавшись крови больного, становится способной заразить человека в течение всей своей жизни, так как для вшей боррелии непатогенны, а в гемолимфе насекомого микроорганизмы хорошо размножаются. Трансовариальной передачи боррелий у вшей не существует. Человек заражается, втирая содержащую боррелий гемолимфу вшей (при расчёсывании укуса, раздавливании насекомого) (контаминативное заражение). В окружающей же среде боррелии быстро погибают. При действии температуры 45—48 °С гибель наступает через 30 мин. Эпидемическим возвратным тифом болеют только люди.
4. Течение болезни. Патогенез
Попав во внутреннюю среду организма, боррелии внедряются в клетки лимфоидно-макрофагальной системы, где размножаются, а затем поступают уже в большем количестве в кровь. Под влиянием бактерицидных свойств крови они частично разрушаются и при этом освобождается эндотоксин, повреждающий кровеносную и центральную нервную систему. Токсикоз сопровождается лихорадкой, а в селезенке и печени возникают очаги некроза. За счет образующихся под влиянием антител агрегатов из боррелий, которые задерживаются в капиллярах внутренних органов, нарушается местное кровоснабжение, что приводит к развитию геморрагических инфарктов.
Первый лихорадочный период болезни завершается образованием антител против боррелий первой генерации. Под влиянием этих антител возникают микробные агрегаты с нагрузкой тромбоцитов и большая часть боррелий погибает. Клинически это выражается наступлением ремиссии. Но часть возбудителей меняют антигенные свойства и становятся устойчивыми к образовавшимся антителам, сохраняются в организме. Эта новая генерация боррелий размножается и, наводняя кровяное русло, дает новый приступ лихорадки. Образующиеся антитела против второй генерации возбудителя лизируют значительную часть из них, но не полностью. Устойчивые возбудители, изменившие антигенную специфичность, размножаясь, вновь дают рецидив болезни. Так повторяется несколько раз. Выздоровление наступает только тогда, когда в крови появляется спектр антител, лизирующих все антигенные варианты боррелий.
Перенесенное заболевание не оставляет прочного иммунитета. Образовавшиеся антитела сохраняются непродолжительное время.
5. Клиническая картина
Первый приступ начинается внезапно: кратковременный озноб сменяется жаром и головной болью; появляются боли в суставах и мышцах (главным образом икроножных), тошнота и рвота. Температура быстро поднимается, пульс частый, кожа сухая. В патологический процесс вовлекается нервная система, часто возникает делирий. На высоте приступа появляются различной формы высыпания на коже, увеличиваются селезенка и печень, иногда развивается желтуха. Во время лихорадки могут отмечаться признаки поражения сердца, а также бронхит или пневмония. Приступ продолжается от двух до шести дней, после чего температура падает до нормальной или субфебрильной и самочувствие больного быстро улучшается. Однако через 4—8 суток развивается следующий приступ с теми же симптомами. Случаи заболевания без повторных приступов редки.
Для вшиного возвратного тифа характерны один-два повторных приступа, которые заканчиваются полным выздоровлением и временным иммунитетом. Для клещевого возвратного тифа характерны четыре и более приступов лихорадки, они короче и легче по клиническим проявлениям, хотя второй приступ может быть тяжелее, чем первый.
6. Лабораторная диагностика
Во время приступа, на высоте лихорадки возбудитель сравнительно легко может быть обнаружен в крови больного. Для этого готовят препараты толстой капли или мазка крови, окрашивают по Романовскому — Гимзе или фуксином и микроскопируют. Можно микроскопировать капли крови в темном поле, наблюдая подвижность боррелий. Метод серологической диагностики состоит в постановке реакций лизиса, РСК.
Дифференциацию эпидемического от эндемического возвратного тифа проводят в биологическом опыте: морской свинке вводят кровь больного. Боррелии эпидемического возвратного тифа в отличие от эндемического не вызывают заболевание животного. При клещевом тифе свинка заболевает на 5—7 день, и в её крови обнаруживаются боррелии.
7. Профилактика
Профилактика эпидемического тифа сводится к борьбе с вшами, избегании контакта с завшивленными больными. В настоящее время в нашей стране и во многих других эпидемический возвратный тиф не встречается. Профилактика клещевого возвратного тифа состоит в защите людей от нападения клещей, уничтожении грызунов и насекомых в природных очагах.
8. Лечение
Для лечения эпидемического возвратного тифа используют антибиотики (пенициллин, левомицетин, хлортетрациклин) и мышьяковистые препараты (новарселон). При лечении клещевого тифа используются антибиотики тетрациклинового ряда, левомицетин, ампициллин.
9. Прогноз
В большинстве районов мира, за исключением некоторых стран Центральной Африки, заболевания возвратным тифом редко заканчиваются летальным исходом, особенно у здоровых, полноценно питающихся людей. Эпидемии возвратного тифа среди ослабленных групп населения в условиях плохой медицинской помощи могут сопровождаться высокой смертностью среди заболевших — до 60—80 %. К осложнениям возвратного тифа относятся миокардит и воспалительные поражения глаз, инфаркты и абсцессы селезенки, дерматит, пневмония, временные параличи и парезы, разнообразные психические нарушения от сумеречного сознания до маниакальных состояний.

Возвратный тиф – острое инфекционное заболевание. Возбудителями возвратного тифа являются вши (эпидемический возвратный тиф) или клещи (эндемический возвратный тиф). Протекает заболевание с чередованием приступов лихорадки и периодов ремиссии.
Заболеть возвратным тифом можно во всех регионах, за исключением Австралии. Наибольшая вероятность заболеть тифом, причем в самых тяжелых его формах – в Африке. Так, в Судане после Первой мировой войны за десять лет от этой болезни умерло около 100 тысяч человек.
Распространен возвратный тиф и в Индии, на территории России и в странах Балканского полуострова. В Иране, Индии, Юго-Восточной Азии более распространен эпидемический возвратный тиф, обусловленный скученным проживанием людей в антисанитарных условиях. В странах Европы, Азии, Африки, Южной Америки переносчиком возвратного тифа являются вши рода Pediculus, паразитирующие на человеке.
В странах Европы, Азии, Африки, Северной и Центральной Америки встречается клещевой возвратный тиф. Переносчиком возвратного тифа являются клещи рода Ornithodorus.
Какие факторы провоцируют возвратный тиф?
К возбудителям возвратного тифа относятся спирохеты рода Borrelia. Клещевой возвратный тиф является зоонозным трансмиссивным заболеванием, возбудителями которого являются различные виды боррелий: В. сaucasica, В. latyschewii, В. hispanica, В. persica, В. duttonii.
По своим биологическим, морфологическим свойствам эти боррелии схожи с возбудителями эпидемического тифа.
Переносчики возвратного тифа
Переносчиками клещевого возвратного тифа являются клещи семейства Argas persicus, Argasidae, которые являются резервуарными хозяевами спирохет. Кроме того, резервуаром боррелий могут быть различные виды грызунов. Клещи являются заразными на протяжении всего периода жизни (примерно 10 лет). Как правило, заражение человека происходит вследствие укуса клеща. Чаще всего это происходит в теплое время года в период активации жизнедеятельности клещей.
Переносчиками эпидемического возвратного тифа являются вши P. humanus humanus (платяная), Pediculus humanus capitis (головная) и Phtirius pubis (лобковая). Эпидемическим возвратным тифом могут болеть только люди.
Патогенез возвратного тифа
Боррелии при попадании в организм человека внедряются клетки лимфоидно-макрофагальной системы, где начинают размножаться и уже в значительно большем количестве поступают в кровь. Под воздействием бактерицидных свойств крови они начинают частично разрушаться с высвобождением эндотоксина, который поражает центральную нервную и кровеносную систему. Поражение систем сопровождается лихорадкой, а в печени и селезенке возникают очаги некроза. Боррелии, задерживаясь в капиллярах внутренних органов, нарушают местное кровоснабжение, вследствие чего развивается геморрагический инфаркт.

Первый период болезни, сопровождающийся лихорадкой, завершается выработкой организмом антител к боррелиям первой генерации. В результате большая часть боррелий погибает, что клинически выражается в наступлении периода ремиссии. Однако часть боррелий меняет свои антигенные свойства и становится устойчивой к антителам. Они снова начинают размножаться, и при попадании в кровь вызывают новый приступ лихорадки. Антитела, образующиеся против второй генерации боррелий, также уничтожают большинство из них, но не все. Это снова провоцирует рецидив заболевания. Полное выздоровление наступает только в том случае, когда в крови появляется полный спектр антител, уничтожающих все мутации баррелий. При этом после выздоровления стойкого иммунитета к данному заболеванию не возникает, так как антитела сохраняются в организме непродолжительное время.
Симптомы возвратного тифа
Первый приступ возвратного тифа начинается внезапно. Пациент ощущает кратковременный озноб, который сменяется повышением температуры. Появляется головная боль, боль в мышцах и суставах, рвота, тошнота. Температура быстро поднимается, кожа становится сухой, пульс учащается, возникает делирий. Пик приступа сопровождается появлением высыпаний на коже, развитием желтухи и увеличением печени и селезенки. Во время лихорадки может развиться пневмония или бронхит, отмечаются признаки поражения сердца. Первый приступ длится 2-6 дней. После чего наступает период ремиссии, самочувствие пациента улучшается. Но через несколько суток развивается второй приступ болезни, имеющий схожие симптомы.
Для эпидемического возвратного тифа характерны несколько подобных приступов, которые, как правило, заканчиваются полным выздоровлением и наступлением временного иммунитета к болезни. Для клещевого возвратного тифа характерно четыре и даже более подобных приступов, которые, правда, имеют более легкую симптоматику и продолжаются меньше. Но, случается, что второй приступ протекает гораздо более тяжело, чем первый.
Возвратный тиф чреват развитием осложнений: увеиты, менингиты, синовиты, разрыв селезенки, иридоциклиты, ириты.
Диагностика возвратного тифа
Диагностика заболевания опирается на эпидемиологические данные и клинические проявления. Важное значение в диагностике возвратного тифа играет исследование периферической крови. Во время приступа в крови больного довольно легко обнаружить возбудитель.
Лечение возвратного тифа
Лечение эпидемического возвратного тифа заключается в применении антибиотиков (левомицетин, пенициллин, хлортетрациклин), а также препаратов мышьяка (новарсенол).
Для лечения эндемического возвратного тифа используют антибиотики тетрациклиновой группы, ампициллин, левомицетин.
Профилактика возвратного тифа
Профилактика заболевания сводится к борьбе с возбудителями. Следует избегать контакта с завшивлеными больными. В настоящее время в нашей стране и в ряде других стран эпидемический тиф является довольно редким заболеванием.
Профилактика эндемического возвратного тифа заключается в защите людей от контакта с клещами, а также в уничтожении грызунов и других переносчиков в природных очагах.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Возвратный тиф – название, которое объединяет эндемический (клещевой) и эпидемический спирохетозы, протекание которых характеризуется чередованием приступов повышения и снижения температуры до нормальных значений.

Возбудителем возвратного тифа является спирохета рода Borrelia.
Переносчиками возвратного тифа являются:
эндемического - клещи семейства Argasidae;
эпидемического - вши (головная, платяная, лобковая).
Диагноз ставится на основе клинической картины заболевания, эпидемиологического анамнеза и подтверждается обнаружением спирохеты в мазке и взятой в период лихорадки толстой капле крови.
При данном заболевании пациенты подлежат госпитализации с назначением антибиотиков и проведением дезинтоксикационной и симптоматической терапии.
Причины возвратного тифа
Возвратный тиф делят на: клещевой и эпидемический.
Возбудителем возвратного тифа выступает спирохета Borrelia
Эпидемический возвратный тиф вызывается бореллией Обермейера, которая была открыта Отто Обермейером в 1868 году.
Клещевой возвратный тиф вызывают различные виды боррелий, которые распространены на определенных географических территориях (В. duttonii, В. hispanica, В. persica, В. caucasica В. latyschewii).
Клещевой возвратный тиф переносится преимущественно клещами, относящимися к семейству Argasidae: поселковым клещом (Ornitodorus papillares) и персидским клещом (Argas persicus). Резервуаром для боррелий также являются грызуны. Клещи остаются переносчиками возвратного тифа на протяжении всей своей жизни. Заражение человека происходит при укусе клеща. Чаще всего заболевание возникает в теплое время года, когда клещи наиболее активны.
Лица, проживающие в эндемичных по клещевому возвратному тифу районах с течением времени приобретают определенную степень невосприимчивости к возбудителям возвратного тифа.
Переносчиками возвратного тифа эпидемического являются вши: платяная (P. humanus humanus), головная (Pediculus humanus capitis), лобковая (Phtirius pubis).
Насосавшись крови больного, вошь способна к заражению человека в течение всей своей жизни, поскольку боррелии хорошо размножаются в гемолимфе насекомого. Заражение человека происходит при расчесывании укуса насекомого, раздавливании его.
Боррелии быстро погибают в окружающей же среде. При температуре 45-48° они гибнут через полчаса.
Симптомы возвратного тифа
Первый приступ заболевания начинается резко с кратковременного озноба, который сменяется головной болью и жаром; возникают боли в мышцах и суставах (чаще икроножных), тошнота с последующей рвотой. Происходит быстрое нарастание температуры, пульс учащается, кожа становится сухой.
На пике приступа возникают высыпания на коже, происходит увеличение печени и селезенки, в некоторых случаях возникает желтуха. В лихорадочный период могут возникать симптомы поражения сердца, пневмония и бронхит. Приступ длится 2-6 дней, затем температура снижается до субфебрильной или нормальной, самочувствие пациента улучшается. Но уже через 4-8 дней развивается новый приступ заболевания с такими же симптомами.
Эпидемический возвратный тиф протекаетс одним-двумяповторными приступами, заканчивающимися полным выздоровлением и приобретением временного иммунитета. Клещевой возвратный тиф протекает с четырьмя и более лихорадочными приступами, но они более короткие и имеют более легкие клинические проявления. Но второй приступ может протекать тяжелее первого.
Осложнениями болезни могут быть: ириты, менингиты, увеиты, иридоциклиты, синовииты, разрыв селезенки.
Диагностика возвратного тифа
Диагностика эпидемического и клещевого возвратного тифа основывается на клинической картине заболевания, эпидемиологических данных. Диагностическое значение также имеют результаты исследования периферической крови, которые выражаются в умеренном лейкоцитозе, анэозинофилии, нарастающей анемии, повышении СОЭ, тромбоцитопении.
Также применяется серологическая диагностика.

Лечение возвратного тифа
Лечение данного заболевания должно проводиться в условиях стационара.
Для лечения эпидемического возвратного тифа применяют антибиотики (левомицетин, пенициллин, хлортетрациклин) и новарселон.
В лечении клещевого возвратного тифа применяют тетрациклиновые антибиотики, ампициллин, левомицетин.
После введения больным новарсенола температура быстро начинает снижаться и через 6-8 часов становится нормальной или субнормальной.
Применение новарсенола на пике приступа не предотвращает развитие новых приступов болезни. Наиболее эффективными считаются вливания новарсенола на 4-5 день после первого приступа, кроме случаев особенно тяжелого течения возвратного тифа.
Недостаток применения новарсенола заключается в том, что он вызывает резкое снижение температуры, которое сопровождается массовой гибелью микроорганизмов и резким снижением функций сердечно-сосудистой системы.
Для предупреждения новых приступов данный препарат вливают через 6 дней повторно.
Применение пенициллиновых антибиотиков при возвратном тифе дает хорошие терапевтические результаты. Лечение беременных женщин и маленьких детей проводят только пенициллином.
Одновременно с названными средствами в лечении данного заболевания могут использоваться препараты симптоматической терапии, например, для того, чтобы поддержать работу сердечно-сосудистой системы.
Выписка пациента из стационара производится не ранее 21-го дня после завершения последнего приступа болезни.
После перенесения болезни у человека развивается иммунитет к данному заболеванию, но не очень прочный. В некоторых случаях человек может снова заразиться через несколько лет.
Профилактика возвратного тифа
Мероприятия по предотвращению случаев заболевания сводятся к:
- ранней диагностике заболевания;
- изоляция заболевших;
- проведению противоэпидемических мероприятий в очаге инфекции.
Если хотя бы предположительно ставится диагноз возвратного тифа, то заболевшего срочно госпитализируют, а место его проживания дезинфицируется.
Также производится дезинсекция его одежды и белья в дезкамерах. Санитарная обработка очага проводится два раза с промежутком в 7-8 дней.
В очаге заболевания лицам, окружавшим больного, в течение 12 дней каждый день измеряют температуру, чтобы выявить новые случаи заболевания, как можно раньше.
Профилактических прививок против возвратного тифа не разработано.
Меры профилактики клещевого тифа заключаются в защите от нападения клещей и уничтожении насекомых в их природных очагах.
Возвратный тиф – инфекционное заболевание с эпидемическим распространением, которое передается человеку от клещей и блох. При своевременно начатом лечении оно не представляет опасности для жизни и имеет благоприятный прогноз.
В развитых странах, где у населения хорошо развиты санитарно-гигиенические навыки, случаи возвратной лихорадки практически не встречаются.
Министерство образования и науки Российской Федерации
Новосибирский Государственный Университет
Выполнила: студентка гр 9451
Проверил: Бугров А.Г.
1)Общие сведения. 3
5)Лабораторная диагностика. 4
7)Профилактика и меры в очаге. 4
8)Список использованной литературы. 5
Клещевой возвратный тиф (Синонимы: клещевая возвратная лихорадка, эндемический возвратный тиф, американский возвратный тиф, африканский возвратный тиф.) - острое инфекционное заболевание из группы зоонозов, вызываемое боррелиями, проявляющееся лихорадочными рецидивирующими приступами и явлениями общей интоксикации. Главным резервуаром инфекции в природе и переносчиками являются аргасовые клещи.
Возбудители клещевого возвратного тифа относятся к роду Borrelia. В настоящее время известно около 30 видов боррелий, из которых более половины патогенны для человека. Во внешней среде возбудитель клещевого возвратного тифа сохраняется непродолжительное время. При окраске по Романовскому прокрашивается в фиолетовый цвет.
Клещевой возвратный тиф эндемичен практически для всех районов с умеренным, субтропическим и тропическим климатом и встречается на всех континентах, за исключением Австралии и Антарктиды, для этой инфекции свойственна природная очаговость, т.е. существование очагов вне зависимости от человека. Для человека, наибольшую опасность представляют орнитодоровые клещи (род Ornithodoros, сем. Argasidae). При отсутствии прокормителей клещи способны длительно голодать (половозрелые особи до 10 лет и более), при этом в их организме боррелии сохраняются.
Нападение клещей происходит непосредственно в жилище, где они прячутся в трещинах, за предметами домашней обстановки, в норах крыс и мышей. Местами нападения клещей могут служить и помещения для домашних животных, заброшенные строения, развалины, пещеры. Нападение орнитодоровых клещей на людей отмечается и на открытой местности, изобилующей норами грызунов.
Во время сосания крови вместе со слюной клеща боррелии попадают в ранку на месте присасывания.
Попав в организм человека, боррелии внедряются в клетки лимфоидно-макрофагальной системы, где размножаются, а уже затем поступают в большом количестве в кровь. Под влиянием бактерицидных свойств крови они частично разрушаются и при этом освобождаются эндотоксины, повреждающие кровеносную и центральную нервную систему. Токсикоз сопровождается лихорадкой, а в селезенке и печени возникают очаги некроза. За счет образующихся под влиянием антител агрегатов из боррелий, которые задерживаются в капиллярах внутренних органов, нарушается местное кровоснабжение, что приводит к развитию геморрагических инфарктов.
Первый лихорадочный период болезни завершается образованием антител против боррелий первой генерации. Под влиянием этих антител возникают микробные агрегаты с нагрузкой тромбоцитов и большая часть боррелий погибает. Клинически это выражается наступлением ремиссии (ослабление). Но часть возбудителей меняет антигенные свойства и становится устойчивой к образовавшимся антителам, сохраняется в организме. Эта новая генерация боррелий размножается и, наводняя кровеносное русло, дает новый приступ лихорадки. Образующиеся антитела против второй генерации возбудителя ликвидируют значительную часть из них, но не полностью. Устойчивые возбудители, изменившие антигенную специфичность, размножаясь, вновь дают рецидив болезни. Так повторяется несколько раз. Выздоровление наступает только тогда, когда в крови появляется спектр антител, способных ликвидировать все антигенные варианты боррелий.
Летальные случаи встречаются как исключение и, как правило, при африканском типе заболевания (возбудитель - Borrelia duttoni).
Местное население обычно приобретает довольно длительный иммунитет после однократно или многократно перенесенного заболевания в детстве.
Осложнения наблюдаются редко и чаще всего связаны с поражением органа зрения - ириты, иридоциклиты. Данные литературы свидетельствуют также о таких осложнениях, как острый токсический гепатит, пневмония, менингит, инфекционный психоз, невриты.
На месте укуса клеща через несколько минут появляются гиперемия, побагровение кожи и образуется узелок диаметром до 1 мм. Спустя сутки узелок превращается в темно-вишневую папулу, окруженную красно-синим геморрагическим кольцом диаметром до 30 мм, ширина кольца 2-5 мм. Папула постепенно приобретает розовый цвет и сохраняется на протяжении 2-4 нед. Появление сопровождается зудом, который начинает беспокоить человека на 2-5-й день после нападения клеща, и сохраняется на протяжении 10-20 дней. Нередко из-за выраженного зуда при расчесах присоединяется вторичная инфекция, в результате чего образуются долго незаживающие язвы.
Первый приступ начинается внезапно: кратковременный озноб сменяется жаром и головной болью, отмечаются слабость, разбитость, тошнота, рвота. Температура быстро поднимается до 40 градусов, пульс частый. Увеличивается селезенка и печень, иногда развивается желтуха. Иногда наблюдается кратковременная потеря сознания. Приступ продолжается от 2 до 6 дней, после чего состояние улучшается. Однако через 2-8 суток развивается следующий приступ.
Характерны 4-12 и более приступов лихорадки, чаще они короче и легче, но иногда тяжелее, чем первый.
Диагноз. Основывается на эпидемиологическом анамнезе, данных осмотра кожных покровов, клинической картине болезни - наличие характерных лихорадочных приступов, сменяющихся периодами апирексии. Клещевой возвратный тиф необходимо дифференцировать от малярии, лихорадки паппатачи, европейского (вшивого) возвратного тифа. Окончательная диагностика возможна только при лабораторном исследовании.
Лабораторная диагностика клещевого возвратного тифа проводится путем микроскопического изучения окрашенных по Романовскому мазков. Иногда заражают животных белых мышей кровью больного. Кровь вводят внутрибрюшинно или наносят ее на слизистую носа или конъюнктиву. На 1-5й день после заражения исследуют кровь зараженных животных на боррелии.
Лечение. Боррелии чувствительны к широкому спектру антибактериальных препаратов. Для воздействия на возбудителя чаще используют пенициллин или антибиотики тетрациклинового ряда. На фоне лечения температура у больных обычно нормализуется в первые сутки применения антибиотиков.
Профилактика и меры в очаге . Специфическая профилактика не разработана. Основные меры профилактики прежде всего направлены на предотвращение нападения клещей на человека.
Список использованной литературы:
Клещевой сыпной тиф – инфекционное заболевание, провоцируемое бактериями группы риккетсий, спирохетоз, боррелий. Выделяют эпидемический, эндемический тиф. Первый распространяют платяные, головные вши, второй – иксодовые клещи. Еще одной разновидностью болезни является клещевой возвратный тиф. Заболевания встречаются в некоторых регионах Дальнего Востока, Сибири.
Отличия сыпного, возвратного, брюшного тифа
Отечественные медики выделяют сыпной, возвратный, брюшной тиф. Возбудителями инфекции являются риккетсии, боррелии, сальмонеллы, спирохетозы. Симптоматика отличается несущественно. Разница в длительности течения болезни.
Провокаторами являются риккетсии. Болезнетворные бактерии попадают в организм человека во время укуса клеща вместе со слюной, фекалиями. Основными носителями являются крысы, мыши, в социально неразвитых странах – больные люди. Упоминания о болезни встречаются в период Гиппократа. От бактерий погибало больше людей, чем от врагов. В современном мире болезнь встречается редко, хорошо поддается терапии на любой стадии.
Возбудитель сыпного тифа устойчив к условиям внешней среды, но заражение происходит в большинстве случаев через укусы клещей.
К данной группе относят заболевания, провоцируемые спирохетами, боррелиями. Патологические бактерии находятся в слюне клеща. Носителями инфекции являются крысы, мыши, больные люди. Возбудитель клещевого возвратного тифа долго сохраняется в организме человека. Острые приступы без квалифицированного лечения повторяются 4 раза. Болезнь поражает нервную систему, мышцы, внутренние органы. При своевременном диагностировании хорошо поддается терапии. Иммунитет сохраняется ненадолго.
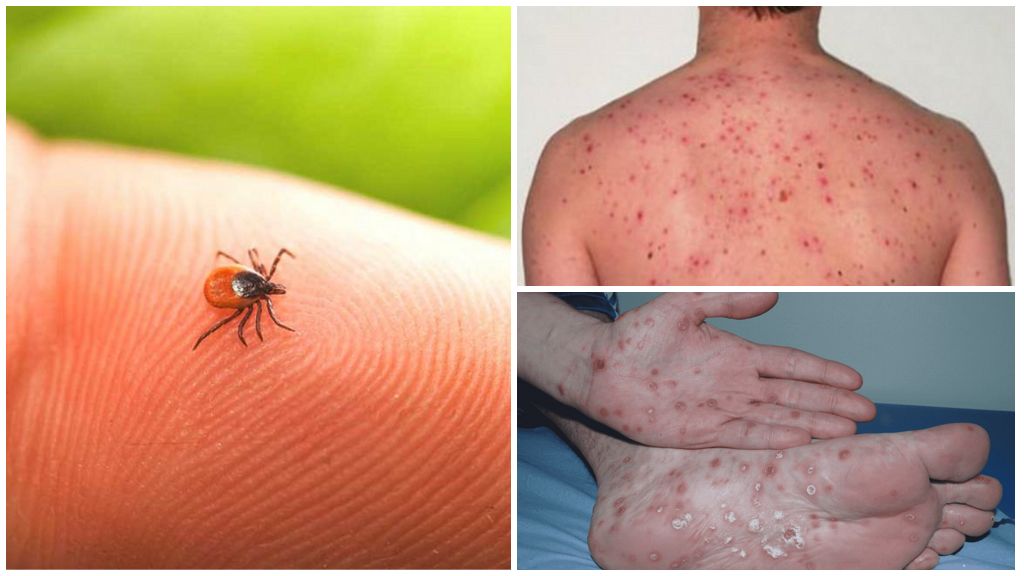
Сыпной и возвратный клещевые тифы
Провокаторами являются сальмонеллы тифи. Симптомы несколько отличаются от предыдущих видов тифа. Заражение происходит через воду, немытые продукты, грязные руки. Малая часть инфицированных начинает болеть после укуса иксодового клеща. Частный случай сальмонеллеза хорошо поддается лечению при своевременном обращении к специалистам.
Сибирский клещевой тиф ежегодно диагностируется у жителей Сибири, Дальнего Востока. В 2017 году официально зарегистрировано 700 случаев заражения. Летального исхода нет. А вот от клещевого сыпного тифа в Северной Азии, Африке люди продолжают умирать.
Этиология, патогенез
Возбудители инфекции – риккетсии, спирохеты, боррелии проникают в организм человека в процессе присасывания клеща, через ранку. Изначально локализуются на месте укуса. Появляется воспаление, припухлость, редко нагноение.
Постепенно болезнетворные бактерии попадают в общий кровоток, лимфатические узлы, начинают активно размножаться. Процесс в среднем длится 14 суток. Затем микроорганизмы погибают, выделяют токсическое вещество. Появляются первые яркие симптомы болезни. Возвратный, сыпной тиф развивается одинаково. Клиническая картина схожа. Определить вид возбудителя инфекции можно лабораторным путем, но только через 4-7 суток после ярких признаков заболевания.
Клиническая картина
Отличается многообразием симптомов, проявлений. Сыпной, возвратный тиф поражает нервную систему, кровеносную, сосуды, мышцы, затем внутренние органы – легкие, печень, селезенку, желчный пузырь, сердце, др.
Появляются спустя 7-14 суток после присасывания клеща. Начинаются остро с повышения температуры тела до 40 градусов Цельсия. Затем появляется:
- боль в мышцах, суставах;
- лихорадка;
- высыпания на коже до 1 см в диаметре, потемнение живота, лица, ног, других участков тела;
- тошнота;
- головная боль;
- рвота;
- заторможенное сознание;
- дезориентация во времени;
- бессвязная, торопливая речь;
- слабость.

Симптомы клещевого сыпного тифа
Лихорадка с высокой температурой продолжается 2 недели. Увеличивается печень, в сосудах образуются тромбы. Повышается риск развития геморрагического инфаркта. Лабораторные анализы покажут достоверный результат через 2 недели, при отсутствии терапии человек может умереть. Диагностику усложняет схожая клиническая картина со многими другими болезнями – клещевой энцефалит, боррелиоз. Лечение сыпного тифа несколько отличается.
После длительной болезни в течение 2 недель вырабатывается стойкий иммунитет, который защищает от повторного заболевания до 5 лет. Однако соблюдать осторожность при массовом размножении клещей необходимо.
Инкубационный период продолжается 10-14 суток. Болезнь начинается с лихорадки, которая быстро сменяется жаром, высокой температурой до 40 градусов. К концу дня появляются иные симптомы тифа:
- боль в мышцах;
- тошнота;
- рвота;
- горечь во рту;
- смятение сознания;
- сыпь на теле;
- бронхит;
- ринит.
Часто развивается пневмония, реже – желтуха. Наблюдаются проблемы с сердцем, легкими, меняется артериальное давление.
Острые приступы длятся 2-6 дней, наступает улучшение. Однако через неделю болезнь возвращается с более яркими симптомами. Протекает тяжелее, дольше.
Для клещевого возвратного тифа характерны 4 острых приступа, после чего наступает выздоровление. Иммунитет вырабатывается нестойкий, уже на следующий год человек может заболеть повторно. Лабораторное исследование крови покажет достоверный результат через 6 дней острых проявлений.
Лечение
Основными препаратами для терапии сыпного тифа, возвратного являются антибиотики тетрациклиновой группы. При индивидуальной непереносимости активных компонентов, ярких симптомах поражения ЦНС назначают Левомицетин.
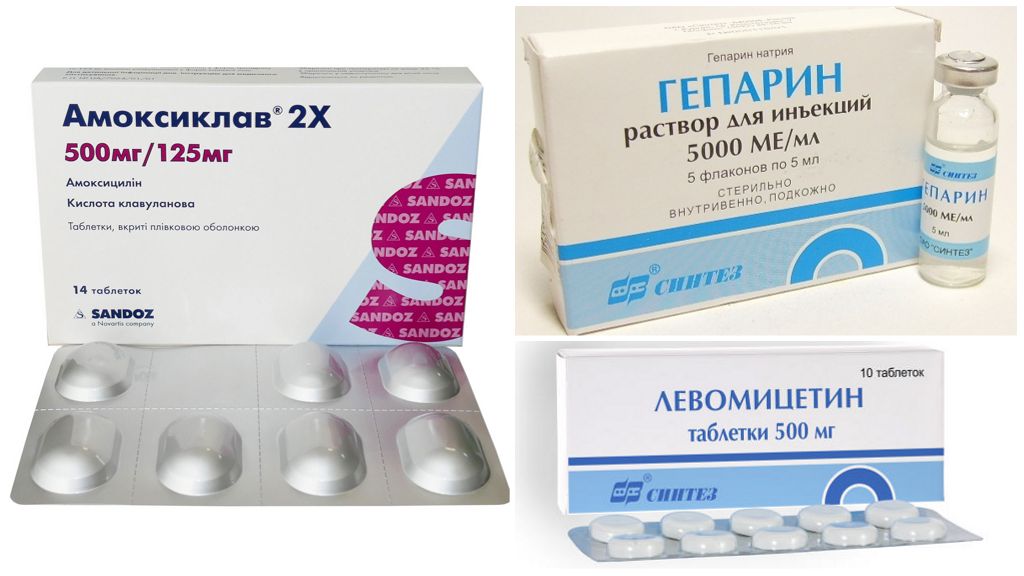
Лечение клещевого сыпного тифа
При лечении сыпного тифа длительность антибиотикотерапии 5-7 дней. Дозировка подбирается индивидуально в зависимости от возраста, наличия хронических заболеваний, веса. Принимают таблетки 4 раза за сутки. Для предупреждения образования тромбов назначают антикоагулянты, чаще всего Гепарин.
Лечение сыпного тифа уже с первых дней дает положительный результат – снижается температура тела, улучшается психоэмоциональное состояние, больной начинает ориентироваться во времени, пространстве.
Для терапии возвратного тифа назначают Пенициллин, Левомицетин, Хлортетрациклин, Амоксиклав. При наличии осложнений мышьяковистые препараты – Новарсенол.
Лечение осуществляется под строгим контролем специалистов. При своевременной терапии желаемый результат наступает за 7 суток.
Прогнозы, осложнения
Тяжелые формы заболевания с 80% летального исхода встречаются в странах Африки с низким социально-экономическим развитием. При осуществлении антибиотикотерапии сыпной, возвратный тиф вылечивается без осложнений. В противном случае возникает:
- пневмония;
- миокардит;
- воспаление глаз;
- дерматит;
- абсцесс селезенки;
- инфаркт;
- парезы;
- паралич;
- психические расстройства.
Если один антибиотик не дает желаемого результата, назначают другой с иным действующим веществом. Лечение должно осуществляться под контролем специалистов. При первых проявлениях сыпи на коже нужно вызывать врача.
Человек заразный в первых 3-4 суток острых симптомов. Затем становится безопасным для окружения, даже если не просматривается стойкая тенденция к выздоровлению.
Профилактика
От клещевого сыпного, возвратного типа имеется вакцина. В прошлом веке препарат остановил эпидемию, помог побороть болезнь. В современном мире прививки делают редко, больше внимания уделяют использованию инсектицидных препаратов, с помощью которых уничтожают грызунов, клещей.

Предотвращение укусов клеща
Основные профилактические мероприятия по предупреждению вспышки тифа возложены на государство, местные власти. В эпидемиологически опасных зонах ежегодно дважды за сезон проводится дезинсекция зеленых зон, дератизация свалок, подвальных помещений, др. Помнить об опасности, придерживаться некоторых правил нужно всем гражданам страны.
- Не посещать природу в пик активности клещей.
- Пользоваться репеллентами – спреи, аэрозоли, концентраты, народные средства.
- В лес надевать кофту с длинным рукавом, манжетами, брюки вправлять в носки. Обязательно должен быть головной убор.
- Осматривать тело каждые 2 часа, контрольный осмотр дома. Затем нужно принять душ, постирать одежду.
Клещи чувствуют приближение человека по запаху. Прячутся в высокой траве, на нижних ветках кустарников, молодых деревьев. Цепляются за одежду, пробираются на открытые участки тела. В течение 30-120 минут отыскивают благоприятное место для присасывания – подмышки, пах, грудь, шея со стороны роста волос.
Клещ способен находиться на теле человека до 14 суток. Вероятность заражения увеличивается при длительном пребывании паразита. При обнаружении клеща рекомендуется обратиться за помощью к специалистам – любой санпропускник, травмпункт. Неправильное извлечение приводит к отрыву головы, повышает риск заражения. Через кровь передается еще одно опасное заболевание – клещевой энцефалит. Рекомендуется сразу обследовать клеща в лаборатории. При наличии вируса назначают противовирусные препараты, вводят иммуноглобулин, бактерий – антибиотики.
Читайте также:
- Дифференциальная диагностика кератита и иридоциклита
- Бешенство инфекционные болезни клинические рекомендации
- Сборник тестовых заданий доврачебная медицинская помощь инфекционная безопасность и инфекционный контроль
- Профилактика краевой патологии описторхоз дифиллоботриоз клещевой энцефалит
- Профилактика норовирусной инфекции в детском саду


