Кератит глаза у ребенка что это такое
Кератит у детей – воспалительное заболевание, поражающее прозрачную оболочку глаза (роговицу). Возникает под влиянием бактериальных, вирусных инфекций, механических травм, авитаминоза. Если не проводится лечение, кератит может спровоцировать ухудшение зрения, вплоть до его потери.

Причины
Причины, вызывающие кератит у детей, бывают инфекционного (вирусы, грибки, бактерии), механического (ожоги, царапины), аллергического и травматического происхождения. В зависимости от источника, выделяют различные виды болезни, имеющие общие и индивидуальные симптомы.
Симптомы
- режущая боль в глазах;
- слезотечение;
- ощущение инородного тела;
- бледность роговицы;
- инфильтраты различных оттенков (от светло-серого до гнойного желтого).
Основные виды кератита, которые встречаются в детском возрасте: бактериальный, герпетический, аллергический, обменный (авитаминозный) и посттравматический.
Бактериальный кератит характеризуется появлением язв в глазу ребенка. В детском возрасте встречается редко. Возбудителем обычно является кокковая инфекция, но иногда болезнь возникает из-за полученной травмы глаза. Заболевание сопровождается болью, жжением, после устранения воспалений на белой части глазного яблока появляется бельмо.
Токсико-аллергический кератит имеет сложную форму течения. Обычно встречается у детей от рождения до 14 лет и подростков. Причинами возникновения токсико-аллергической формы являются ранее не долеченные заболевания (ОРЗ, ОРВИ), переохлаждение, глистные инвазии.
Отличить токсико-аллергический кератит можно по характерным бугоркам с сосудами, пересекающих глазное яблоко. Расширение сосудов вызывает помутнение прозрачной оболочки глаза (роговицы) и безвозвратное ухудшение зрения.
Авитаминозный кератит возникает из-за дефицита витаминов в организме ребенка:

Такая форма заболевания является самой распространенной среди маленьких детей. Возникает из-за активности герпесного вируса в организме. Возбудитель болезни наиболее часто активизируется на фоне: переохлаждения, психологических расстройств (стресс), травмирования глаз, лихорадочных проявлений (высокая температура, озноб).
Течение заболевания возможно в легкой и тяжелой формах, с проявлением осложнений: развитие вторичной глаукомы, катаракты, появление прозрачности хрусталика.
Первичный герпетический кератит встречается среди малышей до 5 лет. Основная причина – не до конца сформированный детский иммунитет. Характеризуется сложным течением, сопровождается герпетическими пузырьками на глазном яблоке и по телу (руках, ногах, туловищу, лице).
Постпервичный герпетический кератит возникает, как и первичный, на фоне ослабленного иммунитета. Проявляется следующими симптомами: резь и боли в глазах, судорожные спазматические сокращения век, сыпь на теле отсутствует.
Дисковидный герпетический кератит охватывает глубокие области роговицы, в центре которой возникает воспаление в форме диска. Глаза краснеют, появляется отек роговицы, век, конъюнктивы, возникает повышенное внутриглазное давление.
- Возможно, вы искали: как вылечить покраснение глаз у ребенка
Посттравматический кератит у детей развивается из-за неосторожной царапины, попадания и удаления инородного тела с роговицы, ультрафиолетовых, термических или химических ожогов. Заболевание характеризуется прямым врастанием ответвлений сосудов в роговицу, судорожным спазмом век, желтыми гнойными выделениями из глаз.

Лечение
Безотлагательное лечение под наблюдением специалиста необходимо для любого типа заболевания. Кератит – заразное заболевание, лечение больных детей проводится в условиях госпитализации.
Для выявления возбудителя болезни офтальмолог обследует пациента, назначая ряд анализов. Ассистенты проводят промывание глаз, берут мазок инфильтрата, собирают общий анализ крови. После того, как будет получен результат, назначается комплексное лечение.
Мази при кератите применяют один раз в день на ночь, противомикробными средствами рекомендуется капать в глаза не менее 4 раз.
- 1 % эритромициновая мазь;
- 1 % тетрациклиновая мазь;
- 0,3% мазь или раствор ципрофлоксацина;
- мазь или раствор колистиметат, ролитетрациклин;
- 0,01 % раствор мирамистин;
- 0,3 раствор ломефлоксацина.
Противовоспалительные препараты используют для снижения воспалительных процессов – 0,1 % раствор диклофенака, 4 раза в день по 1 капле. Для снижения риска возникновения внутренних синехий используют растворы: 0,5 циклопентолат, 1% атропин, 0,5 % тропикамид.
Лечение кератита проводится совместно с постановкой инъекций – антибиотиков. Лечение проводится уколами внутримышечно и внутривенно.
Самым распространенным и эффективным является лечение, с применением пенициллинов. Уколы ставятся не менее 5 раз в сутки, иногда могут назначить 10 инъекций.
Внутривенно проводится дезинтаксиционное лечение 5 % раствором глюкозы, 200–400 мл раствора гемодеза, 2 г. по 200–400 мл аскорбиновой кислоты. При долгом заживлении назначают препараты, стимулирующие иммунитет. Лечение осуществляется метронидазолом 500 мг в сутки, либо через день.

Профилактика
Поскольку кератит заразен, главной профилактической мерой является, изолирование ребенка от больных людей. Гигиена также является главной частью в профилактике болезни.
- Побеспокойтесь о безопасности и предотвращении травмирования глаз.
- Оградите малыша от острых предметов (карандаши, ручки).
- Приучайте малыша чаще умывать лицо, следите, чтобы он не тер глаза грязными руками.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диагноз обычно устанавливают на основании данных микроскопического исследования и посева мазков или соскобов с роговицы. Если больной получает лечение, целесообразно за 24 часа до проведения исследования временно отменить его.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
Интерстициальный кератит
Монетовидный кератит
Множественные мелкие помутнения в передних отделах стромы роговицы:
- аденовирусный кератит;
- простой герпес;
- ветряная оспа - herpes zoster,
- вирус Эпштейна-Барра;
- саркоидоз;
- онхоцеркоз.
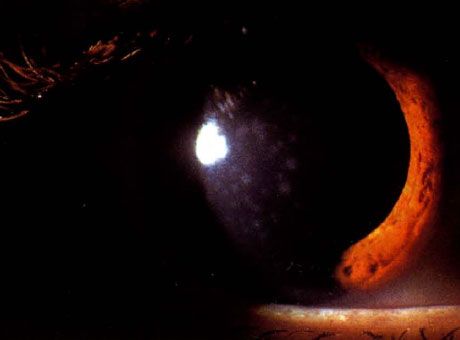

[11], [12], [13], [14], [15]
Бактериальный кератит
На возбудителя заболевания могут указывать определенные клинические проявления.
- Pseudomonas вызывает появление быстро прогрессирующих язв роговицы с явлениями лейкомаляции. Процесс особенно часто поражает детей меленького возраста и больных, пользующихся контактными линзами.
- Moraxellaвызывает конъюнктивит наружного угла глазной щели.
- Staphylococcus spp.
- травма, хирургическое вмешательство или длительное воздействие неблагоприятных факторов;
- Staph, aureus может провоцировать возникновение язвы роговицы с сопутствующим гипопионом.
- Streptococcus:
- использование контактных линз;
- локальные повреждения ткани роговицы;
- хронический дакриоцистит;
- быстро прогрессирующие язвы роговицы с подрытым краем.
- Gonococcus.
- Грамотрицательная флора:
- Е. coli;
- Aerobacter,
- Proteus spp.;
- Klebsiella spp.
Имеют тропность к роговице, особенно при наличии фоновых заболеваний.
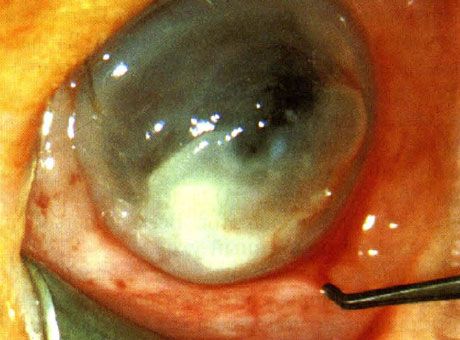
Кератит, вызванный Pseudomonas у новорожденного. Предрасполагающие факторы не выявлены

[16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Инъекция глазного яблока в раннем детстве
Вирусный кератит
Основным проявлением вирусного кератита, вызванного вирусом простого герпеса являются точечные помутнения роговицы. Иногда, при острой первичной инфекции помутнения трансформируются в древовидный кератит, как правило, сочетающийся с поражением кожных покровов. Назначают такие противовирусные препараты, как идоксуридин, трифлуротимидин или ацикловир.
Встречаются кератиты, характеризующиеся образованием глубоких инфильтратов без признаков гнойного воспаления (например, дисковидный). В этих случаях лечение проводят антивирусными средствами в сочетании со стероидными препаратами.
К другим вирусным кератитам, не склонным к гнойному воспалению и изъязвлению, относят аденовирусный кератит, кератит при контагиозном моллюске, папилломатозную и бородавчатую формы заболевания и вирус Эпштейна-Барра.
Кератит грибковой этиологии
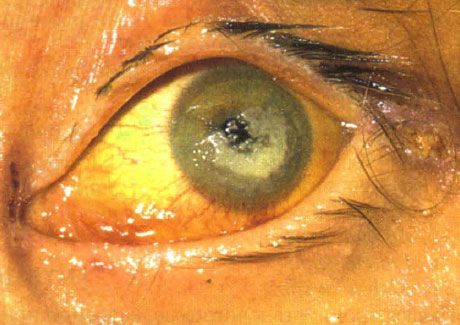
Двусторонний кератит, вызванный Candida, у ребенка с тяжелой формой иммунодефицита
Характерные признаки - лейкомаляция, торпидное течение, устойчивость к антибиотикам и возникновение очагов-саттелитов.
Кератиты, вызванные простейшими
Acanthamoeba кератит возникает у людей, пользующихся контактными линзами и у любителей купаться в соленой воде. Acanthamoeba вызывает хронические, медленно заживающие язвы и инфильтраты стромы роговицы в сочетании с передним увеитом. Эффект оказывают инсталляции 0,1% пропамидина изетионата, 0,15% дибромопропамидина, а также применение миконазола или неомицина.
Кератит — это общее название для ряда болезней зрительного анализатора, отличительная характеристика которых — воспаление роговицы глаза.
Из-за скопления инфильтрата возникает помутнение, которое в случае гнойной инфекции сопровождается некрозом тканей роговицы. Патология может возникнуть как самостоятельное заболевание, так и стать следствием уже существующих нарушений в организме.
Кератит глаза приводит к снижению остроты зрения, глаукоме и даже потере глазного яблока. Чем скорее пациенту будет оказана медицинская помощь, тем больше шансов избежать нежелательных последствий.
Это статья поможет Вам разобраться с тем, что такое кератит, опишет его симптомы и лечение.
Причины возникновения кератита
Кератиты имеют разнообразную этиологию. Но в большинстве случаев (около 70%) возбудители болезни – вирусы простого и опоясывающего герпеса (опоясывающий лишай). Среди остальных причин выделяют:
- инфекции:
- вирусная (возбудителями выступают: аденовирусы, вирус ветряной оспы,кори);
- бактериальная. Вызывает гнойный кератит глаза (возбудители: стрептококки,стафилококки, синегнойная и кишечная палочки, возбудители туберкулеза,дифтерии,сифилиса);
- грибковая (кандиды, аспергиллы, грибы фузариум);
- хламидийная инфекция (хламидии);
- паразитарная (амебы, лейшмании, глисты).
- Травмы. Развитие болезни провоцируют повреждения роговицы. Это могут быть микроповреждения из-за контактных линз, повреждения глаза острыми предметами, химические ожоги, операции на зрительном анализаторе;
- аллергические реакции (аллергический конъюнктивит,аллергический ринит);
- избыток ультрафиолета (фотокератит);
- ревматоидный артрит, узелковый периартериит, синдром Шегрена.
К факторам, которые благоприятствуют развитию патологии, относят:
- авитаминозы;
- снижение иммунитета;
- нарушение работы тройничного нерва;
- сахарный диабет;
- наличие подагры в анамнезе.
Симптомы кератита
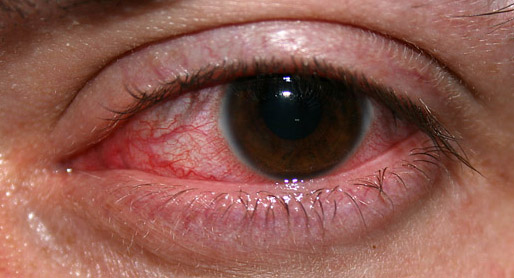
Главным и общим симптомом для всех кератитов является роговичный синдром. Он характеризуются:
- светобоязнью (фотофобией);
- чрезмерным выделением слезы;
- рефлекторным смыканием века (блефароспазмом).
Роговичный синдром возникает из-за давления инфильтрата на нервные окончания. Скопление лейкоцитов, плазмоцитов и гистиоцитов приводит к уменьшению прозрачности роговицы, нарушению ее формы и помутнению.
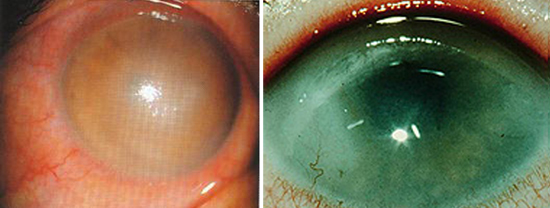
На этом фоне возникают ощущения инородного тела в глазу, дискомфорт и болевые ощущения. Роговица глаза приобретает шероховатость и краснеет (см. фото выше). Больные отмечают ухудшение зрения.
Прогрессирующий кератит глаза приводит к отслаиванию и слущиванию эпителия роговицы, а затем появлению поверхностных язв. Без правильной терапии эти нарушения превращаются в язвы с экссудатом. Даже после выздоровления ткани не восстанавливаются, и на этом месте образуется бельмо.
Очень часто кератиты протекают параллельно с конъюнктивитом и воспалением сосудистой оболочки глаза (кератоувеит) и склеры (кератосклерит). В случаях, когда наблюдаются гнойные воспаления большей части оболочек зрительного анализатора, возрастает вероятность некроза органа в целом.
Стоит отметить, что степень выраженности симптомов и скорость развития воспалительного процесса у человека напрямую зависят от состояния здоровья и индивидуальных особенностей.
Классификация кератитов
Кератиты классифицируют по нескольким критериям.
- По причине возникновения:
- бактериальный кератит (отдельно выделяют врожденный паренхиматозный кератит, развитие которого вызывает возбудитель сифилиса);
- вирусный кератит;
- аллергический;
- грибковый кератит;
- вызванный простейшими, чаще всего амебами;
- фотокератит;
- травматический кератит;
- нейропаралитический кератит, возникает из-за поражения тройничного нерва;
- невыясненной этиологии (идиопатический кератит).
- В зависимости от природы причины, которая вызвала воспаление роговицы глаза, кератиты разделяют на две группы:
- эндогенные, или развившиеся вследствие внутренних причин (авитаминоз, ревматизм, аллергические реакции и т.д);
- экзогенные, или развившиеся из-за внешних факторов (инфекции, травмы).
- По степени поражения:
- поверхностный (воспаление локализовано в верхнем слое);
- глубокий (поражены все слои роговицы).
- По способу скопления воспалительного инфильтрата:
- центральный (у зрачка);
- парацентральный (напротив радужки);
- периферический (у лимба).
Паренхиматозный кератит является крайним этапом врожденного сифилиса. Он проявляется даже через несколько поколений. Особенно подвержены ему люди до 20 лет.
Патология характеризуется цикличностью, двухсторонним поражением, покраснением сосудистой оболочки и отсутствием роговичных изъявлений.
Диагностика
Роговичный синдром — первый признак, который поможет офтальмологу диагностировать у пациента воспаление роговицы глаза.
Для проведения дальнейшего исследования специалист закапывает больному анестезирующие капли. Это поможет снять спазм и разомкнуть веки.
Следующим этапом станет сбор анамнеза, общий осмотр и проверка остроты зрения.
Для уточнения диагноза офтальмологи прибегают к таким дополнительным методам исследования как:
- биомикроскопия (исследование структур зрительного анализатора посредством щелевой лампы);
- офтальмоскопия (позволяет оценить изменения, возникшие вследствие воспалительного процесса);
- окрашивание тканей роговицы флуоресцеином для лучшей визуализации структурных изменений;
- УЗИ.
После постановки диагноза, чтобы назначить индивидуальную терапию, доктор назначает дополнительные анализы. Цель – выяснить причины болезни. Пациент сдает:
- аллергопробы;
- ревмопробы;
- кровь на ПЦР (для выявления вируса герпеса) и на антитела к возбудителям сифилиса;
- мазок на бактериологический анализ.
На основании результатов исследований врач назначает лечение. Часто кератиты лечат специалисты нескольких направлений. Например, в тех случаях, когда у пациента диагностирован паренхиматозный кератит, к терапии подключается венеролог, если источник недуга возбудитель туберкулеза — фтизиатр.
Лечение кератита
Лечение кератита глаза в обязательном порядке проводится в стационаре и длится пять дней. При необходимости продолжается дома. Если у больного параллельно с кератитом обнаружен кератоувеит, симптомы болезни могут сохраняться до нескольких месяцев.
Для достижения скорейшего выздоровления применяют местную и системную терапию.
Системная терапия обязательно подразумевает:
- прием препаратов, призванных уничтожить возбудителей болезни. При гнойном воспалении назначают антибиотики (Ципрофлоксацин, Цефтриаксон, Моксифлоксацин). При вирусной природе кератита — Ацикловир. Грибковый кератит лечат Вориконазолом, Флуконазолом, Итраконазолом;
- пероприятия по дезинтоксикации (капельницы с физраствором или Реосорбилактом, обильное питье);
- назначение антигистаминных препаратов для уменьшения отечности (Зиртек, Зодак, Дезлоратадин).
Дополнительно больному назначают прием экстракта алоэ для улучшения трофики пораженных тканей и поливитаминные комплексы.
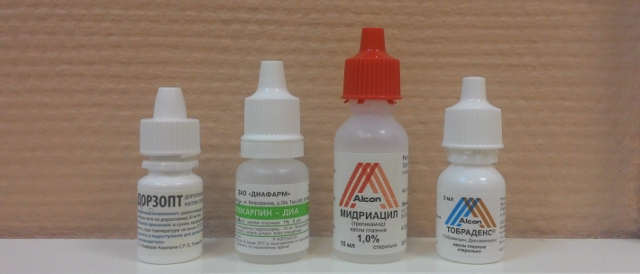
Кератиты любой природы требуют местного лечения. С этой целью применяют:
- глазные капли, содержащие антибиотики (Тобрекс, Флоксал);
- глазные капли с антисептиком (Офтамирин, Окомистин, Альбуцид), которые будут не только пагубно воздействовать на патогенные микроорганизмы, но и предупредят присоединение вторичной инфекции;
- капли Окоферон, если причиной болезни стал вирус;
- Зовиракс (мазь), если возбудителем кератита является вирус ветряной оспы или герпеса;
- капли с кортикоидами (Максидекс, Софрадекс, Тобрадекс), которые предупреждают поражение глубоких слоев роговицы;
- мази или гели, ускоряющие процессы регенерации (Лакропос, Корнерегель, Видисик).
Медикаментозное лечение кератита глаза, как правило, дополняют физиотерапией (фонофорез, электрофорез, магнитотерапия).
Паренхиматозный кератит требует специфического лечения. Первый этап — подготовка — прием йодистых препаратов, затем введение внутримышечно Биохинола.
Второй этап — лечение пенициллином в течение 14 дней. Вместе с антибиотиком местно назначают мидриатики (Атропин, Ирифрин, Цикломед), желтую ртутную мазь, раствор дионина и кортикостероидные препараты.
Показанием к хирургическому вмешательству является наличие язв на роговице глаза. Для устранения дефектов ткани применяют современные методы микрохирургии: лазерокоагуляцию и криоаппликацию. Если сформировался рубец, проводят кератопластику.
При запущенных формах болезни, когда воспалительный процесс не удается остановить консервативными методами, прибегают к удалению глазного яблока.

Заболевания роговицы глаза народная медицина предлагает лечить с помощью компрессов, примочек, паровых ванночек.
Важно помнить, что не стоит рисковать здоровьем и заниматься самолечением! Любая терапия должна проводиться только под наблюдением врача!
Профилактика кератита
Предупредить воспаление роговицы глаза можно, если внимательно относиться к своему здоровью и следовать простым правилам:
- соблюдать гигиену глаз;
- правильно подбирать контактные линзы и ухаживать за ними;
- избегать попадания инородных тел и травм;
- своевременно лечить любые заболевания, а в особенности, зрительного анализатора;
- сбалансировано питаться.
Прогноз
Исход болезни главным образом зависит от характера поражения тканей, места расположения инфильтрата и возникших осложнений.
Терапия на начальных стадиях патологии показывает хорошие результаты — инфильтрат рассасывается без последствий либо возникают незначительные помутнения.
Если лечение не было оказано вовремя, исходом болезни могут стать:
- бельмо;
- глаукома;
- атрофия зрительного нерва;
- атрофия глазного яблока;
- потеря зрительной функции.
Видеозаписи по теме
Так как дети в силу своего любопытства хотят изведать всё и поэтому суют свой нос и ручки куда попало, под угрозой всегда находятся слизистые их рта и глаз. Они очень нежные, чувствительные и моментально реагируют на любую попавшую на них грязь. Происходит это довольно часто, и у родителей не всегда получается тут же промыть пострадавшие органы. В результате может начаться воспаление, которое потребует определённого лечения. Именно так развивается кератит у детей — одно из самых распространённых заболеваний органов зрения.
Сущность заболевания

Когда ребёнку ставят такой диагноз, многие родители даже не знают, что это такое, хотя заболевание достаточно распространённое именно для детского возраста. Согласно медицинскому справочнику, кератит — это воспалительный процесс в роговице глаза (передней, наиболее выпуклой прозрачной части глазного яблока). Имеет разную природу происхождения, в зависимости от которой различается несколько видов и форм заболевания.
Причины
Чтобы избежать данного заболевания, родители должны знать причины возникновения кератита у детей. Тогда они смогут оградить ребёнка от опасных факторов, провоцирующих развитие воспаления глазной роговицы. Они могут брать своё начало внутри детского организма (эндогенные) и атаковать извне (экзогенные).
Эндогенные факторы:
- заболевания век и мейбомиевых желез;
- эрозия роговицы;
- инфекции бактериальной природы;
- грибок;
- аллергия;
- нейропаралитические заболевания и употребление психотропных веществ;
- ослабленный иммунитет;
- авитаминоз;
- некоторые аутоиммунные заболевания: сахарный диабет, псориаз;
- ОРЗ, ОРВИ;
- глистные инвазии.
Экзогенные факторы:
- физическая, механическая, химическая, лучевая травма глаза (ожоги, царапины);
- несоблюдение правил личной гигиены, загрязнение слизистой глаза;
- переохлаждение организма;
- неправильное ношение контактных линз.
В зависимости от причин, кератит у детей может быть разных видов. В офтальмологии существует целая классификация этого заболевания. Каждая форма отличается своими особенностями, может проявляться неодинаково и требует отдельного, индивидуального лечения.
Полезный совет. Во избежание кератита родителям нужно внимательнее следить за состоянием глаз ребёнка. Они должны быть всегда чистыми.
Классификация
В офтальмологии существует следующая классификация кератитов у детей.
- Аллергический кератит
Представляет собой реакцию детского организма на какой-то аллерген. Это может быть пыльца растений, шерсть животных, употреблённые в пищу цитрусовые, бытовая пыль и многое другое. Включает в себя весенний кератоконъюнктивит и онхоцеркозный кератит.
Причины — такие заболевания, как псориаз или сахарный диабет.
Причины — травма, ношение контактных линз. Активные бактерии — Staphylococcus aureus, синегнойная палочка, кокковая флора (стафилококк, пневмококк, стрептококк). Разновидность — амёбный кератит вследствие раннего или неправильного ношения контактных линз ребёнком. Основной симптом — в центре глаза образуется инфильтрат (кровяной сгусток) серого цвета с последующим пожелтением (накапливается гной). Разновидности этой формы кератита у детей:
- стафило-пневмо-дипло-стрептококковая;
- туберкулёзная;
- сифилитическая;
- малярийная;
- бруцеллёзная.
При отсутствии необходимого лечения в перспективе такая форма заболевания может спровоцировать слепоту.
- Весенний кератоконъюнктивит
Симптомы — сильное воспаление (покраснение) и изъязвление роговицы глаза. Причина — аллергия.
Причина — вирусы, в 70% это герпес. Разновидности:
Последствия — понижение зрения.
Причина — вирус простого или опоясывающего герпеса. Внутри этой группы различают ещё несколько форм кератитов:
- Первичный диагностируется у детей до 5 лет. Причина — слабый иммунитет. Протекает тяжело, проявляется герпетическими пузырьками.
- Постпервичный. Причина — слабый иммунитет. Симптомы — резь и боль в глазах, судорожные сокращения век.
- Дисковидный. Симптомы — воспаление в центре роговицы в форме диска, покраснение глаза, отёк век, конъюнктивы, повышается внутриглазное давление.
- Посттравматический. Причины — неосторожная царапина, попадание инородного тела, ультрафиолетовые, термические или химические ожоги. Симптомы — врастание сосудов в роговицу, судорожный спазм век, желтые гнойные выделения из глаз.
Причина — паразитические грибки. Симптомы — корнеальный синдром, боль, смешанная гиперемия глаза, изъязвление поверхностных и глубоких слоёв роговицы. Поражается сосудистая оболочка. Прогноз — появление бельма и существенное снижение зрения. Диагностика данной формы кератита у детей часто затруднена, что может привести к ошибкам в лечении.
Причина — заражение роговицы вирусами, аденовирусами, грибками, амёбами, хламидиями. Включает в себя вирусный, герпетический и грибковый кератиты.
- Краевой поверхностный
Причина — инфекционные заболевания глаз: блефарит или конъюнктивит. Роговица поражается только с края. Образуются серые мелкие вкрапления, которые с течением времени либо рассасываются, либо образуют язву.
Отличительный симптом — отёк эпителия без образования язв на роговице. Причина — попадание в глаз грамм-отрицательных бактерий.
Причина — нарушение обмена веществ, авитаминоз. Чаще всего начинается в результате нехватки витамина А (ретинола). Формы данного кератита:
- аминокислотная (белковая);
- авитаминозная.
Последствие — ослабление иммунитета.
Причина — аллергические реакции. Поражаются передний и задний отделы глаз. Прогноз — склероз оболочек глаз, снижение зрения, слепота. Ранний признак — конъюнктивально-роговичный синдром: слезотечение, зуд, светобоязнь, блефароспазм. Диагностируются также гиперемия, отёк конъюнктивы, образование валика вокруг лимба.

- Ползучая язва роговицы
Причина — поверхностная травма мелкими инородными телами, дакриоцистит (нередкое у детей гнойное воспаление слёзного мешка). Обычно течение болезни тяжёлое. Среди опасных осложнений — прободение роговицы.
- Токсико-аллергический
Причина — переохлаждение, ОРЗ, грипп, глистные инвазии. Основные симптомы — отёки и краснота роговицы с появлением воспалённых бугорков с кровеносными сосудами, пересекающими слизистую, помутнение. Разновидности:
- фликтенулёзная (скрофулёзная);
- аллергическая.
Данная форма кератита детьми и подростками переносится очень тяжело.
- Травматический кератит
Причина — различного рода травмы глаза.
Причина — ожог роговицы после долгого пребывания ребёнка на солнце или от сварочного аппарата.
Существует классификация кератитов у детей по локализации (расположению воспалительного процесса):
- центральный;
- парацентральный;
- ограниченный;
- периферический;
- диффузный.
Данная форма кератита выявляется только в лабораторных условиях.
Ещё одна классификация детских кератитов — по форме воспалительных инфильтратов на роговице глаза:
- ландкартообразный;
- точечный;
- в виде веточек;
- монетовидные.
Все эти формы кератита у детей отличаются своими симптомами и причинами. Классификация нужна для того, чтобы правильно выбрать курс терапии. Если травматическая форма лечится обычными противовоспалительными препаратами, то для вирусных и бактериальных разновидностей потребуются более мощные средства, направленные на уничтожение зловредной микрофлоры, попавшей на роговицу глаза. Родителям же не обязательно разбираться во всех этих группах: им нужно своевременно заметить первые признаки кератита у своего ребёнка и обратиться к врачу.
Симптоматика

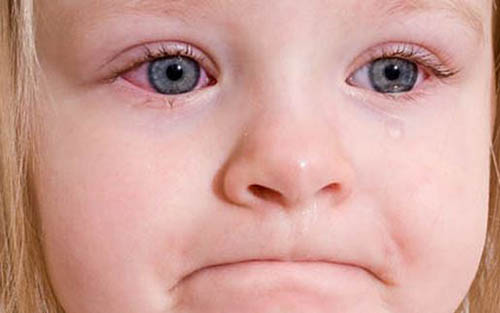
Изучив классификацию, можно заметить, насколько многообразны симптомы кератита у детей, и каждый из них может указывать на определённую форму заболевания. Несмотря на эти нюансы, есть типичные признаки, по которым можно распознать воспалительный процесс роговицы глаза ещё на начальном этапе его развития. К ним относятся:
- светобоязнь;
- гиперемия (покраснение) конъюнктивы;
- слезотечение;
- режущая боль;
- жалобы на инородное тело в глазу;
- снижение остроты зрения: ощущение пелены, тумана перед глазами;
- сосуды на поверхности глаза приобретают ярко-красный цвет и похожи на разветвлённое дерево;
- блефароспазм: непроизвольное сокращение мышцы глаза, что приводит к спазматическому смыканию век;
- зуд;
- отёк, сухость, помутнение роговицы;
- образование инфильтрата (помутнения), на месте которого со временем образуется язва;
- нитчатая слизь в конъюнктивном мешке.
Иногда родители тревожатся, заразен или нет кератит, так как в семье могут быть ещё дети, и нужно ли изолировать их от больного малыша. Да, он передаётся контактно. Многие симптомы кератита схожи с проявлениями аллергического конъюнктивита. Даже врачам требуется многоступенчатая и тщательная диагностика, чтобы развести эти два заболевания и назначить в итоге правильное лечение. Поэтому важную роль здесь играет современная диагностика.
Полезный совет. Есть категория родителей, которая, увидев покраснение или помутнение слизистой оболочки глаза у ребёнка, не придают этому особого значения. Промывают глаз, применяют первые попавшиеся в аптечке капли, считают, что это из-за переутомления или бессонницы. Любые проблемы с глазами у детей должны заставлять родителей немедленно идти на консультацию к офтальмологу.
Диагностика
Чтобы не ошибиться в диагнозе, врач проводит целый ряд диагностических мероприятий. Среди них:
- сбор анамнеза (опрос родителей);
- соскоб инфильтрата и его микроскопическое исследование;
- лабораторные и общие исследования на выявление других внутренних заболеваний у ребёнка, которые могли послужить причиной развития воспалительного процесса в роговице глаза;
- биомикроскопия глаз с применением щелевой лампы;
- мазок с конъюнктивы;
- иммунологические методы исследования;
- диагностические пробы с различными антигенами;
- зеркальная микроскопия заднего эпителия роговицы.
После того, как будут получены и проанализированы все данные в ходе диагностики, врач сможет поставить точный диагноз и определить у ребёнка тип кератита. От этого будут зависеть методы и длительность лечения.
Ликбез для родителей. Одним из приборов для диагностики кератита у детей является щелевая лампа. Она представляет собой аппарат для проведения микроскопического анализа частей глаза — конъюнктивы, век, склеры, радужки, роговицы, хрусталика.
Лечение
Сколько лечится кератит, будет зависеть от запущенности заболевания и своевременности обращения к офтальмологу. Родители должны неукоснительно соблюдать все его рекомендации после подтверждения диагноза. Это могут быть как медикаментозные препараты, так и народные средства.
Медикаментозное лечение кератита у детей предполагает назначение следующих препаратов:
- мази (1 раз в сутки, на ночь): эритромициновая, тетрациклиновая, ципрофлоксацин, колистиметат, ролитетрациклин, ацикловир, зовиракс;
- глазные капли (до 4-ёх раз в сутки): мирамистин, ломефлоксацин, ципрофлоксацин, колистиметат, ролитетрациклин, диклофенак, циклопентолат, атропин, тропикамид, офтальмоферон, полудан, актипол;
- внутримышечные инъекции пенициллина, нестероидных противовоспалительных средств (диклофенака натрия), витаминов группы В, аскорбиновой кислоты;
- НПВС могут вводить ректально (суппозитории Вольтарен) или перорально (таблетки Индометацин);
- внутривенные инъекции растворов глюкозы, гемодеза, аскорбиновой кислоты;
- препараты для укрепления иммунитета;
- метронидазол;
- одновременно проводится лечение заболеваний, которые послужили толчком к развитию кератита;
- механическое туширование язвы спиртовым раствором бриллиантового зелёного, спиртовым раствором йода, крио- , термо, диатермокоагуляцией;
- лазерстимуляция, магнитотерапия с применением 20% гелей актовегина или солкосерила;
- электрофорез с лидазой и коллализином;
- промывание противомикробными препаратами;
- лечебная кератопластика.
Самолечение кератита у ребёнка исключается, иначе это может привести к необратимым и опасным последствиям.
Очень эффективным считается лечение кератита народными средствами, но они оказываются действенными лишь в том случае, если разрешены офтальмологом и идут как вспомогательные для основного курса терапии.
- закапывание масла облепихи, 1% водного экстракта прополиса, настоя мокрицы;
- контрастные компрессы: прикладывание к глазам салфеток, смоченных то в холодной, то в горячей воде;
- примочки с настоями из цветков донника, очанки прямостоячей, календулы, ромашки.
Ответы на вопрос, как долго лечится кератит у детей, могут быть разными, так как длительность курса терапии зависит от многих факторов. Это и общее состояние здоровья малыша, и запущенность заболевания, и его тип. В среднем это 2-4 недели в стационарных условиях. Если вовремя не спохватиться и не обратиться к врачу, последствия могут быть самыми печальными.
Особое внимание! Очень часто в рецептах народных средств против кератита предлагается использовать сок чеснока или чистотела. Знайте, что они очень раздражающе действуют на слизистую оболочку глаза и могут вызвать ожог.
Последствия

Опасные осложнения кератита у детей могут быть необратимыми, если лечение было начато слишком поздно или родители занялись самолечением болезни без консультации у офтальмолога. К ним относятся:
Чтобы последствия кератита у детей были не такими опасными, нужно вовремя предпринимать профилактические меры. Они снизят риск заболеваемости, а если воспаление всё-таки начнётся, его форма будет не настолько тяжёлой.
В утешение. Несмотря на то, что последствия кератита очень опасны для здоровья детей, они диагностируются лишь в 4-5% случаев. Современная медицина и забота родителей не допускают развития столь страшных осложнений.
Профилактика
Профилактика кератита у детей заключается в следующих мерах, которые должны предпринимать родители с самого рождения ребёнка. Их основная цель — защита роговицы глаза от занесения на неё инфекций, бактерий, вирусов. Вот что рекомендуют для этого офтальмологи.
- Изоляция от носителей кератита.
- Соблюдение правил личной гигиены.
- Предотвращение травмирования глаз.
- Своевременное лечение любых заболеваний.
- Устранение аллергенов из обихода ребёнка.
Кератит диагностируется у детей не так уж и редко, хотя всё-таки конъюнктивит более распространён. Однако его последствия могут быть настолько серьёзны, что в состоянии изменить жизнь ребёнка. Родители всегда должны помнить об этом, быть начеку, предпринимать все возможные профилактические меры, а при первых подозрениях на воспаление роговицы глаза немедленно обращаться за помощью к врачам.
Блин,у ребенка кератит герпесный,сделала настойку по вашему рецепту,глазик отек и покраснел,ожег видимо. пока попредержусь. Господи,устала от рецидивов не могу,бедный мой сынок. что же дальше
В течение 15 лет у меня были частые рецидивы герпетического кератита (глазной герпес, офтальмогерпес). Лечение амбулаторно и в стационаре клиники глазных болезней не помогало и рецидивы кератита продолжались. Не помогло и капание в глаза алоэ и меда. Тогда я обратил внимание на природное противовирусное средство- чеснок, который в народной медицине применяется для лечения герпеса на губах. Непосредственное введение сока чеснока в глаза невозможно из-за сильного жжения и раздражения глаз. Экспериментируя на себе, я установил, что чеснок можно безопасно вводить в глаза через кожу век закрытых глаз путем смачивания их соком чеснока, разбавленным водой. Фитонциды чеснока через кожу век попадают в глаза и препятствуют размножению вируса герпеса. В глазах нет жжения и они остаются спокойными.
Применяю такой рецепт настойки чеснока: Долька чеснока раздавливается над столовой ложкой; сок и кашица помещаются в пузырек из-под жидкого лекарства объемом 30 или 40 мл и заливаются столовой ложкой кипяченой охлажденной воды. Срок годности 3-4 дня при хранении ее в условиях комнатной температуры и до 10 дней при постоянном хранении в холодильнике.
После изготовления настойку можно применять сразу; настаивание (выделение сока чеснока из кашицы) будет происходить при ее хранении.
Пальцем закрыть открытое горлышко пузырька, взболтать и тем, что осталось на пальце, смочить веки закрытых глаз. Выждать 1,5-2 мин для впитывания жидкости в кожу и повторить смачивание век.
За одну процедуру расходуется несколько капель настойки, в которых содержится микроскопическое количество чеснока, не представляющее опасности для глаз. Для полной безопасности после смачивания век достаточно подержать глаза закрытыми 1,5-2 мин, чтобы веки высохли.
Для предотвращения рецидива кератита ЕЖЕДНЕВНО не менее 3 раз в день смачиваю веки настойкой чеснока. При появлении признаков начала рецидива болезни эту процедуру провожу через 1 час днем и через 2 часа ночью. Действуя таким образом, я уже более 17 лет живу без рецидивов кератита, успешно отражая попытки рецидивов. При этом не придерживаюсь никаких ограничений, накладываемых врачами на больных рецидивирующим кератитом- не переохлаждаться, не перегреваться, не ходить в баню, не загорать и т.д. — живу жизнью здорового человека.
Мне повезло в том, что помутнения роговицы после всех кератитов происходили на периферии глаз вне зон зрачков и на зрение не повлияли. Многолетнее ежедневное применение чеснока никак не отразилось на веках и глазах- у меня нормальная кожа век и нормальное зрение. В Интернете есть сообщения от других людей, успешно применяющих этот метод.
Читайте также:


