Карта эпидемиологического обследования инфекционного заболевания форма 23
Рекомендации к заполнению "Карты эпидемиологического обследования очага инфекционного заболевания"
Заполнению подлежат все предусмотренные картой пункты за исключением п.п.31, 34-37, 40, 41. Нижеследующие разъяснения даны к отдельным пунктам согласно их номерам в связи со специфическими особенностями этого заболевания или носительства.
1. Окончательный диагноз. Дать классификацию случая с указанием видовой формы (трехдневная, тропическая, четырехдневная, овале ), происхождения (завозной из-за рубежа, завозной из России, вторичный от завозного, прививной) и форм проявления (ранние, поздние проявления, рецидив, паразитоносительство).
2. Вид, тип возбудителя. Указать латинское название вида возбудителя или видов смешанной инфекции.
3. Больной: местный, приезжий. Подчеркнуть. Для приезжих указать дату прибытия и откуда (страна, область.)
10. Лечебное учреждение по месту жительства. Указать полное название лечебного учреждения, куда обратился или где был выявлен больной.
12. Кем направлено. Указать полное название учреждения, сообщившего о больном (лаборатория ЦГСЭН, поликлиники или больницы).
13. Диагноз по экстренному извещению. Указать первоначальный диагноз при обращении больного.
15. Больной выявлен. Указать соответствующий метод выявления (подворный или поквартирный обход, вызов на дом, амбулаторный прием, стационар).
17. Дата заболевания. Указать дату заболевания со слов больного.
21. Дата окончательного диагноза. Указать дату лабораторно подтвержденного диагноза заболевания.
25. Лабораторные исследования. Подчеркнуть соответствующее.
26. Диагноз подтвержден. Указать даты взятия препаратов крови, доставки в лабораторию (куда), исследования в лаборатории, также вид, формы возбудителя.
27. Данные о последней иммунизации. Указать препарат и сроки проведения химиопрофилактики в месте заражения, регулярность и длительность приема препарата, соблюдение дозировок.
27.А. Вакцинация. Указать сроки проведения лечения, препараты, дозы.
29. Обстоятельства и условия, в которых находился больной в пределах сроков заражения. Подчеркнуть соответствующий пункт, где могло произойти заражение. Указать страну, область, район, город или село и даты пребывания.
В разделе "прочие" отметить, болел ли ранее малярией, каким видом, где, когда?
30. Лица, которые могли явиться источником заражения. Указать предполагаемых источников заражения (больные малярией, паразитоносители или доноры) или дать число больных малярией в очаге за последние 2 года.
38. Наличие других насекомых. Указать основные виды переносчиков малярии в очаге.
39. Прочие факты. Указать наличие и примерную площадь анофелогенных водоемов в очаге и на примыкающей к нему территории в радиусе 3 км.
42. Факторы, способствующие заболеванию. Указать начало сезона передачи малярии в очаге в текущем году и дату окончания спорогоний, а при выявлении малярии до начала сезона передачи указать даты начала и окончания сезона передачи в предыдущем году.
43. Лабораторные исследования материала из внешней среды. Указать наличие малярийных комаров в жилых и подсобных помещениях в очаге, плотность на 1 помещение. Отметить результаты обследования водоемов - возраст и обилие личинок малярийных комаров на пробу.
44. Наблюдение за лицам общавшимися с больным. Указать число обследованных лиц в каком числе домов в очаге и результаты паразитологического обследования членов семьи больного и лиц, обследованных по эпидпоказаниям.
45. Специфическая и другие виды профилактики данных лиц. Указать число лиц, получивших предварительное лечение делагилом в очаге (однократно до получения исследования препарата крови.). В очаге местной трехдневной малярии (указать даты начала и окончания сезонной химиопрофилактики делагилом, межсезонной химиопрофилактики примахином, а также число лиц, подлежащих и фактически охваченных этими мероприятиями).
46. Меры по разрыву механизма передачи инфекции в очагах. В строках:
- текущая дезинфекция - указать препарат, которым были обработаны помещения, дату проведения обработок при выявлении больного;
- заключительная дезинфекция - указать препарат и даты последующих обработок;
- дезинфекция - указать препарат, примененный для ларвицидных обработок, даты этих обработок.
Выводы из эпидемиологического обследования.
1. Указать полный адрес места, где произошло заражение.
2. Наиболее вероятное место заражения. Обвести соответствующие пункты: 01, 02, 03, 09, 11, 13.
3. Вероятный источник инфекции. Обвести соответствующее: 01, 02, 05.
4. Основные факторы передачи возбудителя инфекции. Обвести соответствующее: 20, 23.
5. Условия, способствующие заражению. Обвести соответствующее: 01, 02, 13, 17.
В конце карты указать должности, фамилии обследователей и поставить подписи.
Откройте актуальную версию документа прямо сейчас или получите полный доступ к системе ГАРАНТ на 3 дня бесплатно!
Если вы являетесь пользователем интернет-версии системы ГАРАНТ, вы можете открыть этот документ прямо сейчас или запросить по Горячей линии в системе.
[youtube.player]Что должен сделать медицинский работник, который выявил у пациента инфекционную болезнь?
Как регистрируются инфекционные заболевания в Москве?
ФЕДЕРАЛЬНЫЕ ТРЕБОВАНИЯ К МЕДИЦИНСКИХ РАБОТНИКАМ ИНФОРМИРОВАТЬ ОБ ИНФЕКЦИОННЫХ (ПАРАЗИТАРНЫХ) БОЛЕЗНЯХ
Медицинские работники в случае выявления у пациента инфекционной (паразитарной) болезни, носительства возбудителей инфекционной (паразитарной) болезни или подозрения на инфекционную (паразитарную) болезнь, а также в случае смерти от инфекционной (паразитарной) болезни, обязаны:
- в течение 2 часов сообщить о нем по телефону;
- затем в течение 12 часов представить экстренное извещение в учреждение, осуществляющее федеральный государственный санитарно-эпидемиологический надзор[1].
Таким образом, в случае постановки инфекционного диагноза или подозрения на заболевание медицинский работник обязан сделать запись о выявленном случае в Журнале учета инфекционных заболеваний (форма № 060/у), которая также утверждена Приказом № 1030, и информировать об этом учреждение, осуществляющее государственный санитарно-эпидемиологический надзор.
В дальнейшем полученная информация систематизируется, группируется по временному, территориальному, социально-возрастному признаку, проводится анализ данных, в том числе с применением статистического инструментария.
Обратите внимание!
Выявленные закономерности в характере течения эпидемического процесса учитываются в принятии управленческих решений, направленных на снижение рисков возникновения и распространения новых случаев инфекционных заболевания среди населения.
При больших объемах поступающей информации о случаях инфекционных и паразитарных заболеваний среди населения (например, среди жителей крупного мегаполиса) специалисты неизбежно сталкиваются с трудностями своевременной и корректной обработки полученных данных, сопряженных с ограничением времени и большими трудозатратами. Расскажем о том, как проводится такая работа в Москве.
ИНСТРУКЦИЯ О ПОРЯДКЕ РЕГИСТРАЦИИ СЛУЧАЕВ ИНФЕКЦИОННЫХ И ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ В МОСКВЕ
Москва — крупнейший город Европы, численность постоянного населения приближается к 13 млн чел.
В связи с этим в Москве регистрируется высокая заболеваемость инфекционными болезнями.
Порядок регистрации в Москве случаев инфекционных заболеваний определен Приказом Управления Роспотребнадзора по городу Москве от 16.03.2018 № 29.
Приказом утверждена Инструкция о порядке регистрации случаев инфекционных и паразитарных заболеваний в Москве ( далее — Инструкция).
Инструкция предназначена и обязательна к исполнению:
• для всех медицинских организаций;
• медицинских работников учреждений иного профиля, в том числе учреждений начального общего, основного общего, среднего (полного) общего образования, учреждений начального профессионального, среднего профессионального, высшего профессионального и послевузовского профессионального образования, специальных (коррекционных) для обучающихся, воспитанников с отклонениями в развитии, учреждений для детей-сирот и детей, оставшихся без попечения родителей, учреждений социальной защиты, других учреждений независимо от форм собственности и ведомственной принадлежности.
Рассмотрим общие положения Инструкции.
1. Ответственным за полноту, достоверность и своевременность регистрации инфекционных заболеваний, а также оперативное сообщение о них в установленном порядке является руководитель организации, выявившей больного. Если организация крупная и имеет несколько подразделений (филиалов) — руководитель подразделения (филиала).
2. В каждой медицинской организации (филиале) приказом руководителя назначается лицо, ответственное за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений об инфекционном заболевании и ведение Журнала учета инфекционных и паразитарных заболеваний (ф. № 060/у).
Обратите внимание!
Приказом должен быть также определен сотрудник, заменяющий ответственное лицо на время его отсутствия. Приказ обновляется ежегодно, а также при смене ответственного лица.
3. В образовательных и других организациях ответственность за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений и ведение Журнала учета инфекционных и паразитарных заболеваний возлагается на медицинского работника, обслуживающего данное учреждение.
4. Журнал учета инфекционных заболеваний — основная учетная форма в организации, предназначенная для персонифицированной регистрации больных инфекционными заболеваниями и последующего контроля полноты и сроков передачи информации.
Обратите внимание!
Вести Журнал учета инфекционных заболеваний можно и в электронном виде.
Нумерация записей ведется с начала года раздельно по каждой нозологической форме. На каждое инфекционное заболевание (или носительство одного типа возбудителя) отводятся отдельные листы журнала. На массовые заболевания могут быть заведены отдельные Журналы.
Обратите внимание!
В медицинских учреждениях в Журнал должны быть внесены сведения не только о случаях заболевания, выявленных в самом учреждении, но и случаях заболевания у прикрепленного населения, выявленных в других учреждениях, в том числе в стационарах.
Все данные о больном, включая эпидемиологический анамнез и сведения о контактных, заносят в основную медицинскую документацию медицинской организации или иную медицинскую документацию, соответствующую специфике учреждения.
5. В Инструкции определен Порядок регистрации и оперативного оповещения о заболеваниях, подлежащих индивидуальной регистрации.
• инфекционного и паразитарного заболевания;
• подозрения на эти заболевания;
• носительства возбудителей инфекционных и паразитарных заболеваний, поствакцинальных осложнений;
• укусов, ослюнений и оцарапываний животными;
• укусов (присасываний) клеща;
• инфекций, связанных с оказанием медицинской помощи (далее — инфекционные заболевания).
Регистрации подлежит не только случай заболевания, но и подозрение на случай инфекционного заболевания. Инструкция регламентирует в ряде случаев передачу положительных результатов лабораторных исследований, но об этом далее.
Обратите внимание!
Информация передается вне зависимости от места проживания (регистрации, прописки) больного, т. е. регистрации подлежат в том числе случаи у иногородних, иностранцев, мигрантов, лиц без определенного места жительства и др.
Мы уже говорили о том, что в Москве регистрируется высокая заболеваемость инфекционными болезнями — ежегодно около 3 млн случаев, а число случаев персонифицированного учета — порядка 1500 в день.
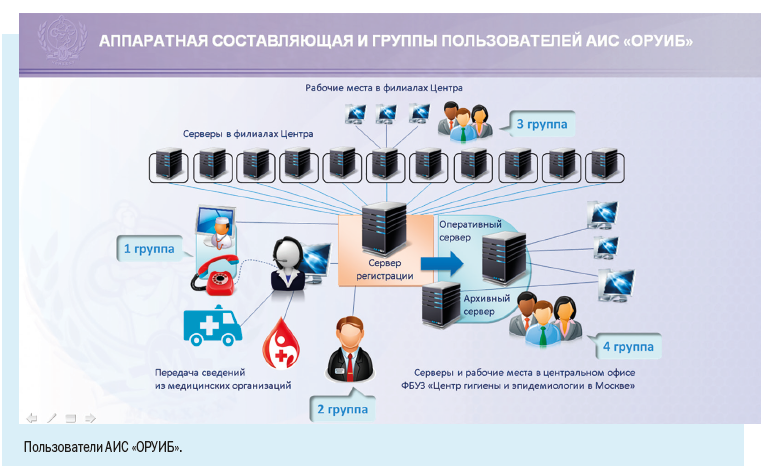
При наличии столь многочисленного и постоянно растущего населения и как следствие — высокой заболеваемости основным направлением совершенствования обеспечения эпидемиологического надзора в мегаполисе является широкое внедрение информационных технологий в повседневную работу врача-эпидемиолога.
Установка рабочих мест информационной системы позволила ввести ряд полезных функций для самой медицинской организации: регистрировать случаи заболевания можно в круглосуточном режиме, что позволяет соблюдать регламентные жесткие сроки передачи информации, создавать собственный реестр больных, вести статическую обработку сведений и их анализ.
Суммарному (количественному) учету подлежат только острые респираторные вирусные инфекции, кроме госпитализированных случаев и случаев с летальным исходом — для них предусмотрена персонифицированная регистрация.
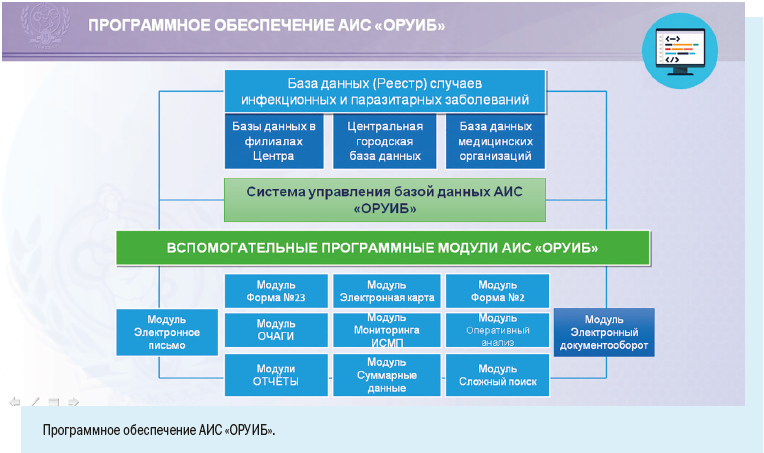
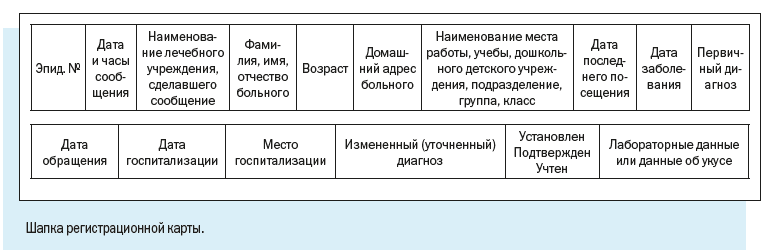
Персонифицированный учет болезней ведут с помощью специально разработанной Регистрационной карты инфекционного больного.
В отличие от Экстренного извещения Регистрационная карта предусматривает более широкий набор учитываемых признаков.
Как видим, в электронной регистрационной карте есть следующие регистрационные блоки:
1. Эпидемиологический номер — идентификатор, который в обязательном порядке присваивается регистрационной карте/случаю патологического состояния;
Эпидномер состоит из 8 цифр: первые две указывают на год регистрации случая, следующие 6 — порядковый номер случая в текущем году.
2. Имя текущего пользователя, дата и время работы с картой.
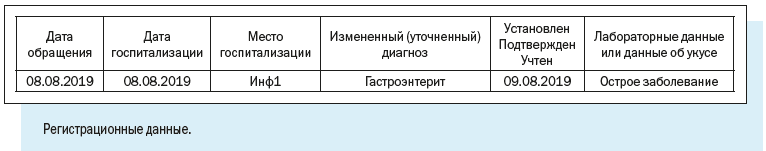
3. Регистрационные данные — наименование медицинской организации, где зарегистрирован случай, даты заболевания и обращения в медицинскую организацию, фамилия и номер телефона регистратора, дата и время регистрации случая.
4. Диагноз — текущий и окончательный диагнозы, даты установления, характер течения и тяжести заболевания.
5. Информационный блок, содержащий сведения о пациенте, — паспортные данные, принадлежность к социально-возрастной, профессиональной группе, место работы или учебы больного, место жительства с указанием признака проживания.
Регистрационная карта содержит также блок ссылок на дополнительные окна, содержащие сведения о больном.
Например, при заболевании в медицинской организации, кроме даты госпитализации больного и наименования медицинской организации, регистрируются такие сведения, как диагноз при поступлении, наличие парентерального вмешательства и его суть, характер заражения, принятые меры.
В случае летального исхода учитываются данные медицинского свидетельства о смерти с подробными сведениями о результатах секции и патологоанатомических диагнозах.
Состав и объем регистрируемых данных зависит от конкретной инфекционной болезни, например:
• при регистрации острых кишечных инфекций в Карте фиксируется информация о подозрительных пищевых продуктах и месте их приобретения;
• при инфекциях, управляемых средствами специфической иммунопрофилактики, — данные прививочного анамнеза;
• при зоонозных инфекциях и укусах — сведения о животном и сырье;
• при поствакцинальном осложнении — подробные сведения о характере реакции, препарате и условиях его применения.
Таким образом, в основу перечня учитываемых показателей положена привязка оценки эпидемического процесса к конкретной группе инфекционной патологии, что определяет структуру эпидемиологического надзора.
Важно!
Все регистрируемые сведения носят официальный характер и должны быть основаны на первичной документации медицинских организаций.
1. В амбулаторно-поликлиническом учреждении.
Если больной госпитализируется с направлением от врача амбулаторно-поликлинического учреждения, случай заболевания регистрируется также сотрудниками амбулаторно-поликлинического учреждения.
2. В стационаре.
3. На вызове к больному бригадой скорой помощи.
Сведения о диагнозе, а также информация о передаче сообщения в территориальное амбулаторно-поликлиническое учреждение заносятся в Карту вызова скорой медицинской помощи (ф. № 110/у).
4. В школе или ДДУ медицинским работником.
5. В оздоровительных учреждениях, а также в студенческих, строительных и иных коллективах медицинскими работниками.
Порядок регистрации и оперативного оповещения о случаях заболевания туберкулезом, заразными кожными инфекциями, венерическими заболеваниями, инфекцией, вызванной ВИЧ, имеет ряд особенностей, так как может быть установлен только врачом-специалистом, а также при регистрации и учете данных нозологий имеются дополнительные утвержденные регистрационные формы.
Регистрация случаев (подозрения) на заболевание парентеральными вирусными гепатитами В, С, D, TTV, G (далее — ПВГ) осуществляется в описанном выше порядке, однако есть одна особенность.
- персонала организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов;
- персонала центров, отделений гемодиализа, трансплантации органов, гематологии;
- персонала клинико-диагностических и биохимических лабораторий;
- персонала хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник (в том числе перевязочных, процедурных, прививочных);
- персонала диспансеров, перинатальных центров, станций и отделений скорой помощи, центров медицины катастроф, фельдшерско-акушерских пунктов, здравпунктов;
- персонала учреждений с круглосуточным пребыванием детей или взрослых;
- доноров крови (ее компонентов), костного мозга, органов и тканей, спермы;
- лиц, относящихся к группам риска (потребители инъекционных наркотиков).
Регистрация инфекций, связанных с оказанием медицинской помощи (далее — ИСМП) также имеет ряд особенностей.
Важным критерием отнесения инфекционного заболевания к ИСМП является срок его возникновения после пребывания в медицинской организации. Так, регистрация внутрибольничных гнойно-воспалительных заболеваний осуществляется в течение 30 дней после операционного вмешательства и 1 года после установления имплантата. Регистрации подлежат заболевания родильниц гнойно-воспалительными заболеваниями, связанными с родами, выявленные в период пребывания в акушерском стационаре и/или в течение 30 дней после родов. Регистрации подлежат заболевания новорожденных, выявленные в период пребывания в акушерском стационаре и/или в течение 7 дней после выписки, независимо от предполагаемого характера инфицирования (внутрибольничного, внутриутробного, интранатального). Генерализованные формы (сепсис, остеомиелит, менингит) подлежат регистрации, если заболевание выявлено в течение месяца после рождения.
[youtube.player]Содержание и организация противоэпидемических мероприятий в ЧС и в военное время. Санитарно-эпидемическая разведка.
СЭР (санитарно-эпидемическая разведка)-непрерывное и своевременное получение достоверных сведений о санитарно-эпидемическом состоянии территории, на которой действуют войска или им предстоит действовать. Выяснение эпидемической обстановки у соседей и в войсках противника с целью организации предупреждения заноса инфекции в войска.
1. Выявить уровень инфекционной заболеваемости среди местного населения
Изучить условия возможного распространения инфекционных заболеваний.
Наличие природных очагов инфекций и их активность.
Эпизоотии среди домашних животных.
2. Определение санитарного состояния населенных пунктов: система сбора и удаления мусора, отходов, характеристика водоисточника и качества воды, питание и прочее.
3. Обнаружение насекомых – переносчиков инфекционных болезней.
4. Оценка системы и организация противоэпидемического обслуживания населения, местные ресурсы противоэпидемического обеспечения (СЭС, дезинфекционные камеры, больницы).
5. Определение санитарного состояния крупных гарнизонов противника, средства и методы профилактики и борьбы с инфекцией.
1.Войсковая - захват территории от передовой до тыла дивизии. Ответственность за проведение несет начальник медицинской службы дивизии, исполнители – медицинские работники в полку дивизии.
Задачей является выявление очагов инфекционных заболеваний, очагов применения БС.
2.Армейская – от тыла дивизии до тыла армии. Ответственность – начальник медицинской службы армии. Исполнители - личный состав медицинской службы полков и дивизий армейского подчинения, ОСО армии.
Задачи: выявление, локализация очагов инфекционных заболеваний, очагов БС.
3. Фронтовая – от тыла армии до тыла фронта. Ответственность – начальник военно-медицинского управления фронта, исполнители – личный состав медицинской службы полков, соединений, госпиталей, СЭЛ фронта.
Задачи: выявление, локализация и ликвидация в полосе фронта, вследствие чего она называется завершающей.
Проводится всеми медицинскими работниками, специалистами санитарно-эпидемических учреждений, в роте – сан-инструктор, в батальоне – фельдшер, в полку – врач. Они выполняют элементы медицинской разведки, действуют самостоятельно ил в составе групп.
СЭР проводится пре передислокации войск, в военных условиях при подготовке к боевым действиям, в ходе боевых действий, после них.
Требования к СЭР: Непрерывность Своевременность Достоверность Преемственность (обмен информацией между теми кто производит и теми кто оценивает) Действенность Целенаправленность – определение цели в каждой конкретной ситуации. астонированность
Этапы проведения СЭР: Р
I. Подготовительный - предварительное ознакомление с растоном представителей разведки, формирование задачи.
II. Планирование проведения разведки:
1. Составление разведывательной группы
2. Маршрут и объекты СЭР (населенные пункты, конкретные дома, квартиры, участки территории).
3. Задачи разведывательных групп
4. Время отводимое на проведение СЭР
5. Средства передвижения
6. Оснащение санитарно-эпидемических разведчиков.
7. Порядок связи и донесения
III. Методы проведения СЭР:
1. Непосредственное обследование (обход, осмотр) районов и отдельных объектов.
2. Опрос местных жителей.
3. Получение данных от медицинских работников и местных органов власти (изучение отчетов и прочее).
4. Взятие проб и проведение лабораторных исследований.
5. Дополнительные методы: этезотологичесуий, энтомологический, паразитолигический.
1. Личный доклад исполнителя.
2. Письменное донесение
3. Отчетная карточка с объяснительной запиской
Сведения полученные в результате СЭР, докладываются старшему медицинскому начальнику и медицинским начальникам соседних частей. В соответствии с полученными данными проводится оценка санитарно-эпидемического состояния войск, районов их размещения на основе критериев:
Отмечается при единичных, спорадических случаях контагиозных инфекций среди личного состава войск и среди местного населения в районе расположения при их удовлетворительном санитарно-гигиеническом состоянии.
При единичных заболеваниях солдат части с тенденцией к их росту, при единичном ранее не встречавшимся заболевании в части, при групповых заболеваниях среди местного населения или эпизоотий среди домашних животных.
При групповых заболеваниях в части и среди местного населения, их дальнейшее распространение, наличие единичных случаев ООИ.
При росте инфекционной заболеваемости в течении короткого периода времен результате чего часть становится не боеспособной. Наличие повторных случаев ООИ среди местного населения. Наличие эпидемии инфекционных заболеваний или групповых заболеваний ООИ или развитие эпизоотий и чумы среди животных со слухами заболевания среди людей.
Органы и мероприятия проводимые в частях зависят от санитарно-эпидемической обстановки войск и районов их размещения. При благоприятном состоянии проводить планово-профилактические и противоэпидемические мероприятия, установленные в приказе по медицинскому обеспечению части.
При неустойчивом состоянии начальник медицинской службы полка докладывает командиру полка об эпидемической обстановке и определяют перечень противоэпидемических и профилактических мероприятий в отношении конкретной инфекции с целью предупреждения ее дальнейшего распространения.
При неблагополучном состоянии начальник медицинской службы полка докладывает командиру части и вышестоящему начальству, при этом полк, как правило, переводится на режим обсервации приказом командира части. Для проведения режимно – ограничительных мероприятий привлекаются силы и средства СЭО армии.
Чрезвычайное состояние объявляют приказом командующего фронтом (армии), часть обычно выводится на карантин с привлечением фронтовых санитарно - эпидемических учреждений.
Эпидемиологическое обследование очага инфекционных заболеваний имеет цель выявить источник инфекции или механизм передачи с целью предупреждения дальнейшего распространения заболевания. Проводится врачом части или эпидемиологом и на каждый случай инфекционного заболевания заполняется карта №23.
1. Уточнение эпидемической обстановки в части.
Врач эпидемиолог СЭЛ получает все сведения об инфекционной заболеваемости в частях от начальников медицинской службы полков, об эпидемической заболеваемости среди местного населения данной территории по СЭР или из медицинских учреждений, а также данные о характере и изменениях боевой обстановки в частях от командования. Наличие случаев подобных инфекций в самой части, случаи аналогичных инфекций среди местного населения, среди домашних животных, наличие природных очагов позволяет получить необходимые данные для проведения эпидемиологической диагностики.
2. Опрос и обследование больного.
Выясняются подробные данные эпидемиологического анамнеза больного, в зависимости от пути заражения, выясняют условия жизни и быта, характер питанияи водоснабжения, наличие насекомых-переносчиков, отлучение из части (командировка, разведка), контакты с местным населением.
3. Опрос и обследование контактных лиц.
Проводится с целью выявления возможного источника инфекции и случаев контактных заражений. Определяется зависимость от вида инфекции и способа ее распространения. При кишечных инфекциях обследуют отделение в котором служит больной. При ООИ контактными являются все военнослужащие части. За контактными устанавливается тщательный контроль: термометрия, иногда необходимо проведение лабораторных исследований.
4. Осмотр и обследование внешней среды.
Проводится обследование эпидемического очага и дается оценка его санитарного состояния. Наличие и состояние жилого фонда (землянка, палатка), виды водоисточников и их санитарная характеристика. При необходимости проводят лабораторные исследования.
5.Анализ и синтез собранных данных, уточнение границ очага и мероприятия по его ликвидации.
При наличии достаточных данных делается вывод об источнике инфекции и путях передачи возбудителя, определяются границы очага в соответствии с конкретной инфекции, обосновываются мероприятия по ее ликвидации.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Купить Инструкция — бумажный документ с голограммой и синими печатями. подробнее
Цена на этот документ пока неизвестна. Нажмите кнопку "Купить" и сделайте заказ, и мы пришлем вам цену.
Распространяем нормативную документацию с 1999 года. Пробиваем чеки, платим налоги, принимаем к оплате все законные формы платежей без дополнительных процентов. Наши клиенты защищены Законом. ООО "ЦНТИ Нормоконтроль"
Наши цены ниже, чем в других местах, потому что мы работаем напрямую с поставщиками документов.
- Срочная курьерская доставка (1-3 дня)
- Курьерская доставка (7 дней)
- Самовывоз из московского офиса
- Почта РФ
Оглавление
IV. Выводы из эпидемиологического обследования
| Дата введения | 01.02.2020 |
|---|---|
| Добавлен в базу | 01.01.2019 |
| Актуализация | 01.02.2020 |
- Раздел Экология
- Раздел 11 ЗДРАВООХРАНЕНИЕ
- Раздел 11.020 Медицинские науки и условия по обеспечению охраны здоровья в целом
- Раздел 11 ЗДРАВООХРАНЕНИЕ
| 27.04.1990 | Утвержден | Минздрав СССР | 171 |
|---|
Чтобы бесплатно скачать этот документ в формате PDF, поддержите наш сайт и нажмите кнопку:
№ 171 27 апреля 1990 г.
ОБ ЭПИДЕМИОЛОГИЧЕСКОМ НАДЗОРЕ ЗА МАЛЯРИЕЙ
Приложение 3 к приказу Министерства здравоохранения СССР от 27.04,1990 г. № 171
Карта эпидемиологического обследования заполняется эпидемиологом (паразитологом) на каждого больного малярией или паразитоиосителя. Заполнению подлежат все предусмотренные картой пункты за исключением пп. 31, 34, 35, 36, 37, 40, 41. Разъяснения даны к отдельным пунктам в связи с специфическими особенностями малярии.
Пункт 1. Окончательный диагноз. Дать классификацию случая с указанием видовой формы (трехдиевная, тропическая, четырехдневная, овале-малярия), происхождения (местный, вторичный от завозного, завозной из-за рубежа, завозной из других районов страны или республики, прививной) и формы проявления (ранние — первичные проявления короткой инкубации, поздние — первичные проявления длительной инкубации, рецидив, паразитоносптельство).
Пункт 2. Вид, тип возбудителя. Указать латинское название вида возбудителя или видов при смешанной инфекции.
Пункт 3. Больной: местный, приезжий. Подчеркнуть, для приезжих указать дату приезда и откуда прибыл.
Пункт 10. Лечебное учреждение по месту жительства. Указать все лечебные учреждения, куда обратился или где выявлен больной.
Пункт 12. Кем направлено. Указать полное название учреждения, приславшего сообщение о больном.
Пункт 13. Диагноз по экстренному извещению. Указать первоначальный диагноз при обращении больного.
Пункт 15. Больной выявлен. Указать как выявлен (при подворном обходе, вызове на дом, амбулаторном приеме, в стационаре).
Пункт 17. Дата заболевания. Указать дату заболевания со слов больного,
Пункт 21. Дата окончательного диагноза. Указать дату лабораторного подтверждения диагноза заболевания.
Пункт 2G. Диагноз подтвержден. Указать даты взятия препаратов крови, доставки в лабораторию (куда), просмотра в лаборатории. Вад, формы возбудителя.
Пункт 27. Данные о последней иммунизации. Указать препарат и сроки проведения больным химиопрофилактики за рубежом и в СССР, качество проведения (регулярность, длительность, соблюдение дозировок).
Пункт 27 Л. Вакцинация. Указать сроки проведения лечения примахииом в СССР, качество проведения.
Пункт 29. Обстоятельства и условия, в которых находился больной в пределах срока заражения. Подчеркнуть соответствующий пункт, где могло произойти заражение. Указать страну (для завозных из-за рубежа случаев) или полный адрес (республика, область, район, город, село) и даты пребывания.
Пункт 30. Лица, которые могли явиться источником заражения. Для завозных случаев не заполняется. Указать число больных малярией в очаге за последние два года с указанием предполагаемых источников заражения (больные малярией, паразитоноентели, доноры) как местных, так и завозных.
Пункт 38. Наличие других насекомых. Указать основные виды переносчиков малярии в очаге.
Пункт 39. Прочие факты. Указать наличие и примерную площадь анофелогеиных водоемов в очаге и примыкающих к нему территориях в радиусе 3 км.
Пун кт 42. Факторы, способствующие заболеванию. Указать начало сезона передачи малярии в текущем году в очаге (на основании данных территориальной метеостанции) от даты вылета 1-ой генерации комаров и дату окончания спорогонии. При выявлении больного малярией до начала сезона передачи в текущем году.указать дату окончания спорогонии в предыдущем году.
Пункт 43. Лабораторные исследования материала из внешней среды. Указать наличие и вид малярийных комаров в жилых и подсобных помещениях, их плотность на одно помещение. Отметить вид, возраст и обилие личинок малярийных комаров на пробу.
Пункт 44. Наблюдение за лицами, общавшимися с больным. Указать результаты паразитологического исследования препаратов крови и лиц, обследованных по эпидпоказаниям.
Сколько человек обследовано и в каком количестве хозяйств, квартир?
Пункт 45. Специфическая и другие виды профилактики данных лиц. Указать число лиц, получивших предварительное лечение тимдурином или делагилом в очаге. Указать даты начала и окончания в очаге профилактического лечения примахином и сезонной химиопрофилактики, число лиц, подлежащих и фактически охваченных мероприятиями.
Пункт 46. Меры по разрыву механизма передачи инфекции в очагах:
IV. Выводы из эпидемиологического обследования.
1. Указать полный адрес, где произошло заражение (для завозных из-за рубежа указать страну и место пребывания).
2. Наиболее вероятное место заражения. Соответствующий пункт обвести (01, 02, 03, 09, 11, 13).
3. Вероятный источник инфекции. Соответствующий пункт обвести (01, 02, 05).
4. Основные факторы передачи возбудителя инфекции. Соответствующие пункты обвести (20, 23 — с указанием видов переносчика).
5. Условия, способствующие заражению. Соответствующие пункты обвести (01, 02, 13, 17).
6. Заболевания в очаге. Указать тип очага в соответствии с классификацией:
— псевдоочаг — наличие завозных случаев, нет условий для передачи малярии;
— потенциальный — наличие завозных случаев, есть условия для передачи малярии;
— активный новый — появление случаев местного заражения, произошла передача малярии;
— активный стойкий — наличие случаев местного заражения в течение 3-х лет и более без перерыва передачи;
— неактивный — передача малярии прекращена, в течение последних двух лет случаев местного заражения не было.
Начальник Главного эпидемиологического управления
[youtube.player]Читайте также: