Какие лекарства принимать при красной волчанке
Лечение красной волчанки не всегда приносит ожидаемый результат. В первую очередь потому, что редко удается распознать причины этого аутоиммунного заболевания, поражающего сосуды и соединительные ткани. Изучением данной проблемы занимаются специалисты разных медицинских областей. Установить диагноз без проведения качественной диагностики практически невозможно, так как врачей обычно сбивают с толку вторичные заболевания, развивающиеся на фоне системной красной волчанки. Симптомам и лечению этого недуга посвящена данная статья.
Причины недуга
Судя по большинству фото, в лечении красной волчанки чаще нуждаются женщины. На этот факт указывает и медицинская статистика: мужчины страдают данным заболеванием намного реже, крайне редко болезнь диагностируется и среди молодых парней.
Одни исследователи утверждают, что наследственная предрасположенность – основная причина красной волчанки. Лечение заболевания, спровоцированного мутированными генами, по их мнению, не принесет стабильного результата. Нарушения, возникнувшие на генетическом уровне, негативно влияют на иммунную систему, заставляя ее действовать не в защиту, а против организма.
Существует еще одна форма красной волчанки – дискоидная. Лечение этой патологии отличается от терапии, к которой прибегают в случае диагностирования системной волчанки. Дискоидная форма на сегодняшний день признана инфекционно-аллергическим аутоиммунным недугом, несмотря на то что патогенез заболевания до конца не изучен. В крови больных с этим заболеванием определяется чрезмерное количество гамма-глобулинов. При этом в заключениях специалистов о лабораторных исследованиях костного мозга часто упоминается о наличии специфических патологических клеток. Таким пациентам необходимо срочное лечение – дискоидная красная волчанка угнетает функции коры надпочечников, вызывает нарушения в работе репродуктивной, эндокринной систем, метаболических процессах.
Как проявляется внешне
Заболевания развиваются по одинаковому для всех больных сценарию, вне зависимости от его истинной причины. Симптомы системной красной волчанки и лечение этого заболевания во многом зависят от индивидуальных особенностей организма пациента, его возраста, наличия дополнительных хронических заболеваний и других факторов.

Выраженность признаков патологии влияет не только на самочувствие, но и на образ жизни пациента. Состояние больного быстро ухудшается без должного лечения. Симптомы системной красной волчанки, которые возникают на ранней стадии развития болезни:
- Воспаление мелких суставов. Внешне заболевание напоминает артрит, для которого характерна припухлость, сильная боль в руках и ногах, кисти рук при этом деформируются, отекают и краснеют. Крупные суставы (тазобедренные, коленные) гораздо реже вовлекаются в патологический процесс.
- Выраженный остеопороз. Поступающий в организм кальций практически не усваивается. О дефиците его содержания в костной ткани специалисты узнают из рентгенографического снимка.
- Сыпь на эпидермисе – еще один симптом красной волчанки у взрослых. Лечения высыпаний, как правило, не требуется. Изменения на коже становятся визуально заметными после пребывания больного на солнце. По мере прогрессирования болезни небольшие очаги разрастаются, сливаясь в единое большое пятно, покрытое чешуйками отслаивающейся кожи. Эпидермис становится тоньше, на нем формируются мелкие рубцы, которые впоследствии довольно непросто устранить.
Помимо поражений суставов, хрящей и костей, больные часто жалуются на субфебрильное повышение температуры тела, утомляемость, которая не проходит даже после отдыха, общую слабость, стремительное похудение. При красной волчанке на щеках, носу, волосистой части головы может выступить эритема.
Помимо внешних симптомов, которые доставляют больному скорее психологический дискомфорт, нежели физический, стоит отметить и другие клинические признаки этого аутоиммунного заболевания. К ним относят проявления миокардита, перикардита, плеврита – воспалительных процессов, протекающих в сердце и легких. На фоне данных нарушений возникает аритмия, развивается хроническая сердечная недостаточность. Нередко патологии сопутствуют расстройства ЦНС и желудочно-кишечного тракта.
Способы диагностики
- высыпаниях на коже;
- воспалительных процессах в сердце, легких;
- остеопорозе и поражении суставов.
Без лабораторных и инструментальных исследований невозможно подтвердить диагноз и начать лечение. Диагностика красной волчанки на ранних этапах включает в себя:
- Клинический анализ крови. Для острой стадии заболевания характерно увеличение скорости оседания эритроцитов (СОЭ), снижение показателей лейкоцитов и лимфоцитов. У больного с красной волчанкой иногда обнаруживают гемолитическую или гипохромную анемию, которая бывает вызвана хроническим воспалением, интоксикацией, внутренними кровотечениями.
- Общий анализ мочи. У больных с волчанкой в моче выявляют белок, кровь, лейкоциты в разной степени выраженности, свидетельствующие об изменении в работе почек.
- Биохимический анализ крови. Такое исследование проводят, как правило, чтобы объективно оценить степень функциональности внутренних органов и систем.
Помимо лабораторных, не менее важными являются инструментальные методы диагностики:
- рентгенография и КТ органов грудной клетки;
- ЭхоКГ для выявления легочной гипертензии;
- электрокардиограмма, мониторирование ЭКГ по Холтеру;
- УЗИ органов брюшной полости, эзофагогастродуоденоскопия;
- электроэнцефалография, КТ, МРТ головного мозга.
Основные принципы терапии
Буквально несколько десятилетий назад прогноз для лиц, страдающих волчанкой, нельзя было назвать утешительным. Но за последние годы медики сделали огромный прорыв. При условии проведения ранней диагностики, назначения и приема эффективных препаратов пациенты приобретают неплохие шансы вести полноценную жизнь.
Схема лечения красной волчанки медикаментами составляется сугубо индивидуально для каждого пациента, в зависимости от течения заболевания, стадийности недуга, выраженности симптомов. Терапия осуществляется в амбулаторных условиях, но госпитализация больному может понадобиться в том случае, если:
- на протяжении длительного времени наблюдается стойкая лихорадка, которая не сбивается жаропонижающими средствами;
- у него предынфарктное или предынсультное состояние, подозрение на пневмонию, опасные нарушения ЦНС;
- сознание пациента угнетено;
- стремительно падает уровень лейкоцитов в крови;
- прогрессируют другие симптомы.
Лечение красной волчанки нередко подразумевает участие узкопрофильных специалистов (кардиолога, нефролога, пульмонолога, ревматолога). Основной целью терапии этого заболевания является не только устранение симптомов, но и сохранение полноценной жизнеспособности организма. На данный момент продолжительность жизни пациентов с этим аутоиммунным недугом намного дольше, чем та, которой можно было достичь, к примеру, 20 или 30 лет назад. Успех в большей мере зависит от адекватности терапии и ответственного подхода пациента к выполнению всех врачебных предписаний.

Гормонотерапия
Поскольку в основе патологии лежит патологическая аутоиммунная реакция организма, добиться более-менее стабильных результатов и улучшить состояние пациента можно, только подавив ее. Лечение красной волчанки у взрослых подразумевает применение препаратов из нескольких групп. Одними из них являются гормоносодержащие лекарства.
Считается, что именно глюкокортикостероиды помогли совершить огромный скачок в лечении красной волчанки. Гормональные препараты отлично борются с воспалением и угнетают иммунитет. Если верить статистике, то задолго до введения в терапевтическую схему кортикоидов, больные не преодолевали даже пятилетний порог выживаемости после установления диагноза.
Гормоны способны помочь при внезапных обострениях заболевания, которые негативно отражаются на функциональности почек. Вместе с тем кортикостероиды обладают массой побочных эффектов, среди которых плохое настроение, потеря веса, нарушения в работе эндокринной системы. Кроме того, гормоносодержащие препараты при длительном применении вызывают привыкание, они же повышают риск поражения костной ткани и развития остеопороза, артериальной гипертензии, сахарного диабета. Стероиды в лечении красной волчанки принимают внутрь.
По некоторым причинам лечение гормонами оказывается неэффективным. В частности, действие препаратов нейтрализуется, если принимать таблетки нерегулярно. Не принесут пользы стероиды и в том случае, если была неправильно подобрана доза или лечение было начато слишком поздно.
Побочные эффекты от гормонов
Так как волчанкой болеют преимущественно представительницы женского пола, многие из них переживают о вероятных побочных эффектах этих стероидных препаратов. Чаще пациенток волнует риск возможного набора веса. Здесь важно понимать, что без лечения гормонами прогноз не будет внушать оптимизма. К тому же очень часто страхи и домыслы о приеме гормонов преувеличены. Многие люди вынуждены принимать стероиды на протяжении не одного десятилетия кряду, при этом побочные эффекты развиваются далеко не у каждого.
Помимо набора веса, более вероятными осложнениями после приема стероидов можно считать:
- язвенную болезнь органов желудочно-кишечного тракта;
- повышенный риск инфицирования;
- развитие артериальной гипертензии;
- повышение уровня сахара в крови.
Цитостатики
По отзывам, лечение красной волчанки не обходится без применения препаратов этой фармакологической группы, но они назначаются в сочетании с гормонами в том случае, если использования одних только кортикостероидов оказывается недостаточно для позитивной динамики выздоровления. Цитостатики, так же как и кортикоиды, обладают иммуносупрессивными свойствами. Решение о применении этих средств врач принимает при волчанке с прогрессирующим течением, а также в случае диагностирования нефритического или нефротического синдромов, свидетельствующих о вовлечении почек в патологический процесс.
Нестероидные противовоспалительные лекарства

Выбор лекарства либо комбинации препаратов зависит от каждого индивидуального случая. Некоторым пациентам вполне достаточно приема только нестероидных противовоспалительных средств для того, чтобы контролировать течение болезни и подавлять симптомы.
Народная терапия
С помощью нетрадиционных методов лечения красной волчанки можно достичь неплохих результатов. Довольно часто в дополнение к медикаментозной терапии специалисты советуют фитосборы и домашние рецепты. Народное лечение красной волчанки является неплохой альтернативой консервативному при наличии противопоказаний, но, несмотря на это, заниматься самолечением и бездумно принимать все средства подряд нельзя. Прежде чем прибегнуть к нетрадиционным способам терапии, необходимо проконсультироваться с лечащим врачом.
Одни лекарственные травы обладают иммуномодулирующими и противовоспалительными свойствами, другие растения оказывают мочегонное и ранозаживляющее действие, стимулируют выработку гормонов в организме, снижают высокое давление. При грамотной комбинации компонентов удается снизить выраженность симптомов и обогатить организм витаминами и незаменимыми микроэлементами. Особой популярностью пользуются несколько рецептов эффективных народных средств для лечения красной волчанки.
Травяной настой
Для приготовления этого средства понадобится:
- пустырник (2 ст. л.);
- зверобой (2 ст. л.);
- чистотел (1 ст. л.);
- шиповник (3 ст. л.);
- кора белой ивы (1 ст. л.);
- березовые почки (2 ст. л.);
- корень лопуха (1 ст. л.).
Смесь необходимо тщательно измельчить, пропустив через мясорубку или кофемолку, перемешать и отправить в темное сухое место. Перед каждым приемом необходимо готовить свежий настой, для которого понадобится 10 г этого растительного сбора. Сырье заливают 500 мл крутого кипятка и, накрыв крышкой, оставляют на 5-7 часов. По истечении времени нужно процедить напиток и для усиления лечебного эффекта добавить чайную ложку спиртовой настойки софоры. Принимать по 250 мл настоя натощак и перед ужином. Курс лечения составляет 2 недели. Употреблять напиток нужно регулярно в течение шести дней, после чего сделать однодневный перерыв и продолжить лечение.

Масло зверобоя
Лечение красной волчанки народными средствами подразумевает не только пероральный прием отваров и настоев. Для терапии кожной сыпи на лице используют масло зверобоя. Приготовить его можно в домашних условиях. Понадобится пара столовых ложек цветков растения и стакан оливкового или подсолнечного масла. Для настаивания средства необходимо убрать его в отдаленное прохладное место на 2-3 недели, но при этом каждый день встряхивать содержимое. Когда масло зверобоя будет готово, им смазывают пораженные участки кожи с утра и перед сном. Аналогичным образом можно приготовить масло из облепихи – оно также отлично справляется с проблемными местами на эпидермисе.
Другие народные рецепты
- От болей в суставах, вызванных системной красной волчанкой, можно использовать настойку каштана. Такое средство продается в аптеке и стоит недорого. Чтобы снять отечность и боли, нужно каждый день втирать настойку в сустав, после чего обязательно бинтовать или укутывать теплой тканью. Курс лечения составляет 1-2 недели.
- Еще один вариант народного средства, которое помогает при поражении суставов. Для его приготовления понадобится сушеная вишня (100 г плодов), корень петрушки (20 г), цветки черной бузины (2 ст. л.). Все ингредиенты смешивают и заваривают литром горячей кипяченой воды, затем ставят на медленный огонь и доводят до кипения. Как только отвар остынет, его нужно хорошо профильтровать. Принимать средство нужно за полчаса до приема пищи по стакану.
- Пациентам с нарушениями работы почек можно использовать такой фитосбор: 100 г смородиновых листьев, столько же кукурузных рыльцев и плодов шиповника. Готовится отвар по такой же схеме, как и предыдущее средство.
Как жить с этим диагнозом
Однако, чтобы успешно преодолевать обострения недуга, важно соблюдать примитивные, но в то же время очень важные рекомендации специалистов:
- Избегать стрессовых ситуаций, психоэмоциональных нагрузок, волнений и переживаний.
- Сбалансированно питаться.
- Ограничивать пребывание на солнце, отказаться от посещения солярия.
- Заниматься спортом, но не допускать чрезмерных физических нагрузок.
- Не запускать хронические заболевания, до конца вылечить простуду.
- Не пользоваться гормональными средствами контрацепции.
- Вести здоровый образ жизни, в котором нет места употреблению алкоголя и курению.
- Отдавать предпочтение натуральной косметике.

В целом прогнозировать полное выздоровление от красной волчанки невозможно. Процент летальных случаев среди больных этим недугом по-прежнему высокий. Но в большинстве случаев причиной гибели становится не сама волчанка, а осложнения, вызванные инфекцией или глубоким поражением внутренних органов. В случае своевременного обнаружения болезни и составления грамотного лечебного плана волчанку удается держать под контролем, не позволяя ей разрушить здоровье и жизнь.

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика красной волчанки
Диагноз системной красной волчанки выставляется на основании особых разработанных диагностических критериев, предложенных Американской ассоциацией ревматологов или отечественной ученой Насоновой. Далее, после выставления диагноза на основании диагностических критериев, производят дополнительные обследования – лабораторные и инструментальные, которые подтверждают правильность диагноза и позволяют оценить степень активности патологического процесса и выявить пораженные органы.
В настоящее время наиболее часто используют диагностические критерии Американской ассоциации ревматологов, а не Насоновой. Но мы приведем обе схемы диагностических критериев, поскольку в ряде случаев отечественные врачи для диагностики волчанки используют именно критерии Насоновой.

Диагностические критерии Американской ассоциации ревматологов следующие:
- Высыпания в области скул на лице (имеются плоские или слегка приподнимающиеся над поверхностью кожи красные элементы сыпи, распространяющиеся на носогубные складки);
- Дискоидные высыпания (приподнятые над поверхностью кожи бляшки с "черными точками" в порах, шелушением и атрофическими рубцами);
- Фотосенсибилизация (появление высыпаний на коже после пребывания на солнце);
- Язвы на слизистой оболочке ротовой полости (безболезненные язвенный дефекты, локализованные на слизистой рта или носоглотки);
- Артрит (поражение двух или более мелких суставов, характеризующееся болью, припухлостью и отеком);
- Полисерозит (плеврит, перикардит или неинфекционный перитонит в настоящем или прошлом);
- Поражение почек (постоянное присутствие в моче белка в количестве более 0,5 г в сутки, а также постоянное наличие в моче эритроцитов и цилиндров (эритроцитарных, гемоглобиновых, зернистых, смешанных));
- Неврологические расстройства: судороги или психоз (бред, галлюцинации), не обусловленные приемом лекарственных средств, уремией, кетоацидозом или дисбалансом электролитов;
- Гематологические нарушения (гемолитическая анемия, лейкопения с количеством лейкоцитов в крови менее 1*10 9 , лимфопения с количеством лимфоцитов в крови менее 1,5*10 9 , тромбоцитопения с количеством тромбоцитов менее 100*10 9 );
- Иммунологические нарушения (антитела к двуспиральной ДНК в повышенном титре, наличие антител к Sm-антигену, положительный LE-тест, ложноположительная реакция Вассермана на сифилис в течение полугода, наличие антиволчаночного коагулянта);
- Повышение титра АНА (антинуклеарных антител) в крови.
Критерии красной волчанки Насоновой включают в себя большие и малые диагностические критерии, которые приведены в таблице ниже:
| Большие диагностические критерии | Малые диагностические критерии |
| "Бабочка на лице" | Температура тела выше 37,5 o С, держащаяся дольше 7 дней |
| Артрит | Беспричинное похудение на 5 и более кг за короткий срок и нарушение питания тканей |
| Люпус-пневмонит | Капилляриты на пальцах |
| LE-клетки в крови (менее 5 на 1000 лейкоцитов – единичные, 5 – 10 на 1000 лейкоцитов – умеренное количество, и больше 10 на 1000 лейкоцитов – большое количество) | Высыпания на кожном покрове по типу крапивницы или сыпи |
| АНФ в высоких титрах | Полисерозиты (плеврит и кардит) |
| Синдром Верльгофа | Лимфаденопатия (увеличение лимфатических протоков и узлов) |
| Кумбс-положительная гемолитическая анемия | Гепатоспленомегалия (увеличение размеров печени и селезенки) |
| Люпус-нефрит | Миокардит |
| Гематоксилиновые тельца в кусочках тканей различных органов, взятых в ходе биопсии | Поражение ЦНС |
| Характерная патоморфологическая картина в удаленной селезенке ("луковичный склероз"), в образцах кожи (васкулит, иммунофлуоресцентное свечение иммуноглобулинов на базальной мембране) и почек (фибриноид капилляров клубочков, гиалиновые тромбы, "проволочные петли") | Полиневриты |
| Полимиозит и полимиалгии (воспаление и боли в мышцах) | |
| Полиартралгии (боли в суставах) | |
| Синдром Рейно | |
| Ускорение СОЭ более 200 мм/час | |
| Уменьшение количества лейкоцитов в крови менее 4*10 9 /л | |
| Анемия (уровень гемоглобина ниже 100 мг/мл) | |
| Уменьшение количества тромбоцитов ниже 100*10 9 /л | |
| Увеличение количества глобулиновых белков более 22% | |
| АНФ в низких титрах | |
| Свободные LE-тельца | |
| Положительная реакция Вассермана при подтвержденном отсутствии сифилиса |
Диагноз красной волчанки считается точным и подтвержденным при сочетании каких-либо трех больших диагностических критериев, причем один из них обязательно должен быть или "бабочка", или LE-клетки в большом количестве, а два других – любые из вышеуказанных. Если у человека имеются только малые диагностические признаки или они сочетаются с артритом, то диагноз красной волчанки считается только вероятным. В этом случае для его подтверждения необходимы данные лабораторных анализов и дополнительных инструментальных обследований.
Вышеприведенные критерии Насоновой и Американской ассоциации ревматологов являются основными в диагностике красной волчанки. Это означает, что диагноз красной волчанки выставляется только на их основании. А любые лабораторные анализы и инструментальные методы обследования являются только дополнительными, позволяющими оценить степень активности процесса, количество пораженных органов и общее состояние организма человека. На основании только лабораторных анализов и инструментальных методов обследования диагноз красной волчанки не выставляется.
В настоящее время в качестве инструментальных методов диагностики при красной волчанке могут использоваться ЭКГ, ЭхоКГ, МРТ, рентген органов грудной клетки, УЗИ и т.д. Все эти методы позволяют оценить степень и характер повреждений в различных органах.
Среди лабораторных анализов для оценки степени интенсивности процесса при красной волчанке используются следующие:
- Антинуклеарные факторы (АНФ) – при красной волчанке обнаруживаются в крови в высоких титрах не выше 1 : 1000;
- Антитела к двуспиральной ДНК (анти-dsДНК-АТ) – при красной волчанке обнаруживаются в крови у 90 – 98% больных, а в норме отсутствуют;
- Антитела к гистоновым белкам – при красной волчанке обнаруживаются в крови, в норме отсутствуют;
- Антитела к Sm-антигену – при красной волчанке обнаруживаются в крови, а в норме отсутствуют;
- Антитела к Ro/SS-A – при красной волчанке обнаруживаются в крови, если имеется лимфопения, тромбоцитопения, фоточувствительность, фиброзлегких или синдром Шегрена;
- Антитела к La/SS-B – при красной волчанке обнаруживаются в крови при тех же условиях, что и антитела к Ro/SS-A;
- Уровень комплемента – при красной волчанке уровень белков комплемента в крови снижен;
- Наличие LE-клеток – при красной волчанке обнаруживаются в крови у 80 – 90% больных, а в норме отсутствуют;
- Антитела к фосфолипидам (волчаночный антикоагулянт, антитела к кардиолипину, положительная реакция Вассермана при подтвержденном отсутствии сифилиса);
- Антитела к факторам свертывания VIII, IX и XII (в норме отсутствуют);
- Повышение СОЭ более 20 мм/час;
- Анемия;
- Лейкопения (снижение уровня лейкоцитов в крови менее 4*10 9 /л);
- Тромбоцитопения (снижение уровня тромбоцитов в крови менее 100*10 9 /л);
- Лимфопения (снижение уровня лимфоцитов в крови менее 1,5*10 9 /л);
- Повышенные концентрации в крови серомукоида, сиаловых кислот, фибрина, гаптоглобина, С-реактивного белка циркулирующих иммунных комплексов и иммуноглобулинов.
Диагностика красной волчанки, анализы. Как отличить красную волчанку от псориаза, экземы, склеродермии, лишая и крапивницы (рекомендации врача-дерматолога) – видео
Лечение системной красной волчанки
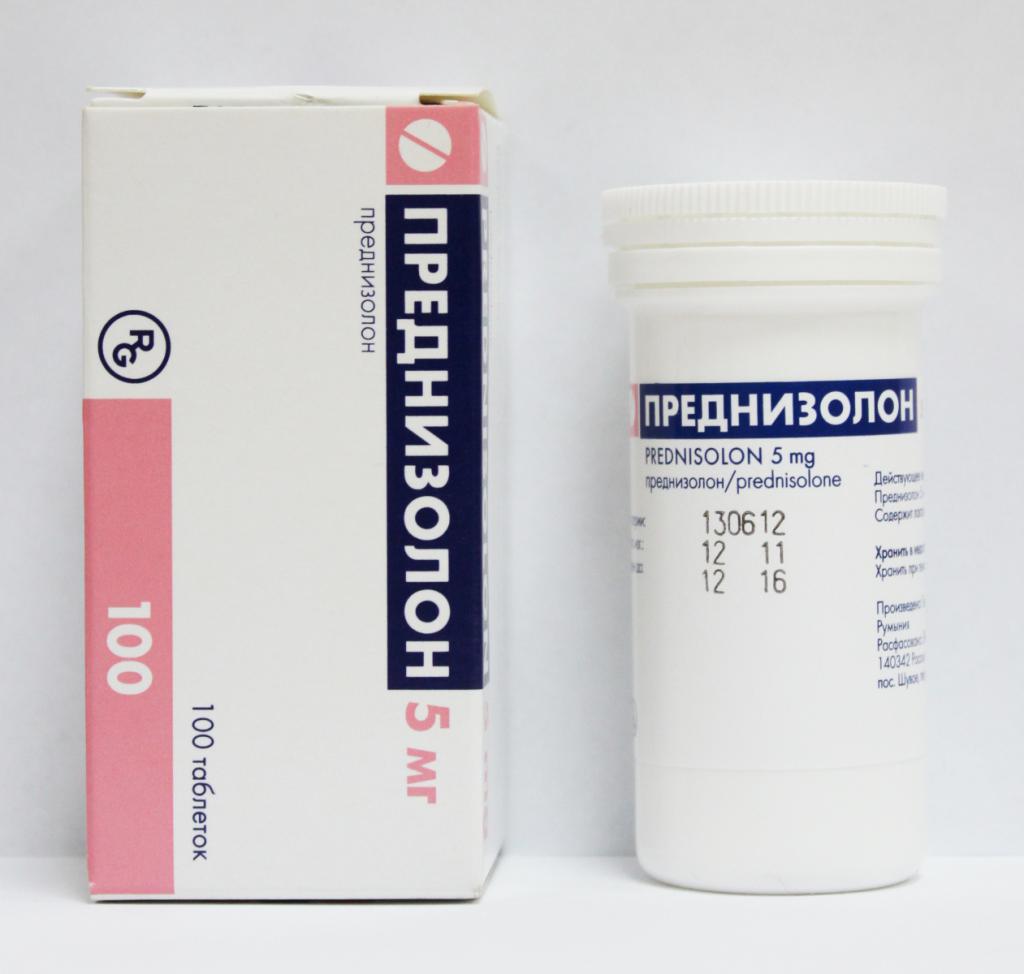
Основными препаратами в терапии красной волчанки являются глюкокортикостероидные гормоны (Преднизолон, Дексаметазон и др.), которые применяются постоянно, но в зависимости от активности патологического процесса и тяжести общего состояния человека изменяют их дозировку. Основным глюкокортикоидом в лечении волчанки является Преднизолон. Именно этот препарат является средством выбора, и именно для него рассчитаны точные дозировки для различных клинических вариантов и активности патологического процесса заболевания. Дозировки для всех остальных глюкокортикоидов вычисляются на основании дозировок Преднизолона. Ниже в списке приведены дозировки других глюкокортикоидов, эквивалентные 5 мг Преднизолона:
- Бетаметазон – 0,60 мг;
- Гидрокортизон – 20 мг;
- Дексаметазон – 0,75 мг;
- Дефлазакорт – 6 мг;
- Кортизон – 25 мг;
- Метилпреднизолон – 4 мг;
- Параметазон – 2 мг;
- Преднизон – 5 мг;
- Триамцинолон – 4 мг;
- Флурпреднизолон – 1,5 мг.
Так, при первой степени активности патологического процесса Преднизолон применяют в лечебных дозировках 0,3 – 0,5 мг на 1 кг массы тела в сутки, при второй степени активности – по 0,7 – 1,0 мг на 1 кг веса в сутки, а при третьей степени – по 1 – 1,5 мг на 1 кг массы тела в сутки. В указанных дозах Преднизолон применяют в течение 4 – 8 недель, а далее снижают дозировку препарата, но полностью его прием никогда не отменяют. Дозировку сначала снижают по 5 мг в неделю, затем по 2,5 мг в неделю, еще через некоторое время по 2,5 мг в 2 – 4 недели. В общей сложности дозировку снижают таким образом, чтобы через 6 – 9 месяцев после начала приема Преднизолона его доза стала поддерживающей, равной 12,5 – 15 мг в сутки.
При волчаночном кризе, захватывающем несколько органов, глюкокортикоиды вводят внутривенно в течение 3 – 5 дней, после чего переходят на прием препаратов в таблетках.
Поскольку глюкокортикоиды являются основными средствами терапии волчанки, то их назначают и применяют в обязательном порядке, а все остальные лекарственные препараты используют дополнительно, подбирая их в зависимости от выраженности клинической симптоматики и от пораженного органа.

Так, при высокой степени активности красной волчанки, при волчаночных кризах, при тяжелом люпус-нефрите, при выраженном поражении ЦНС, при частых рецидивах и нестойкости ремиссии, помимо глюкокортикоидов, применяют цитостатические иммунодепрессанты (Циклофосфамид, Азатиоприн, Циклоспорин, Метотрексат и др.).
При тяжелом и распространенном поражении кожного покрова применяют Азатиоприн в дозировке 2 мг на 1 кг массы тела в сутки в течение 2 месяцев, после чего дозу снижают до поддерживающей: 0,5 – 1 мг на 1 кг веса в сутки. Азатиоприн в поддерживающей дозировке принимают в течение нескольких лет.
При тяжелом люпус-нефрите и панцитопении (уменьшении общего количества тромбоцитов, эритроцитов и лейкоцитов в крови) применяют Циклоспорин в дозировке 3 – 5 мг на 1 кг массы тела.
При пролиферативном и мембранозном волчаночном нефрите, при тяжелом поражении ЦНС применяют Циклофосфамид, который вводят внутривенно в дозировке по 0,5 – 1 г на м 2 поверхности тела по одному разу в месяц в течение полугода. Затем в течение двух лет препарат продолжают вводить в той же дозировке, но по одному разу в три месяца. Циклофосфамид обеспечивает выживаемость больных, страдающих люпус-нефритом, и помогает контролировать клинические симптомы, на которые не действуют глюкокортикоиды (поражение ЦНС, легочные кровотечения, легочной фиброз, системный васкулит).
Если красная волчанка не поддается терапии глюкокортикоидами, то вместо них применяют Метотрексат, Азатиоприн или Циклоспорин.
При низкой активности патологического процесса с поражением кожи и суставов в терапии красной волчанки применяют аминохинолиновые препараты (Хлорохин, Гидроксихлорохин, Плаквенил, Делагил). В первые 3 – 4 месяца препараты применяют по 400 мг в сутки, а затем по 200 мг в сутки.

При волчаночном нефрите и наличии антифосфолипидных тел в крови (антитела к кардиолипину, волчаночный антикоагулянт) применяют препараты группы антикоагулянтов и антиагрегантов (Аспирин, Курантил и др.). В основном используют ацетилсалициловую кислоту в маленьких дозах – 75 мг в сутки в течение длительного времени.
Лекарства группы нестероидных противовоспалительных средств (НПВС), такие, как Ибупрофен, Нимесулид, Диклофенак и др., применяются в качестве препаратов для облегчения боли и купирования воспаления при артритах, бурситах, миалгиях, миозитах, умеренной выраженности серозита и лихорадке.
Помимо лекарственных препаратов, для лечения красной волчанки применяют методы плазмафереза, гемосорбции и криоплазмосорбции, которые позволяют удалить из крови антитела и продукты воспаления, что существенно улучшает состояние больных, снижает степень активности патологического процесса и уменьшает скорость прогрессии патологии. Однако данные методы являются только вспомогательными, и потому могут применяться исключительно в сочетании с приемом лекарственных средств, а не вместо них.
Для лечения кожных проявлений волчанки необходимо наружно использовать солнцезащитные крема с UVA и UVB-фильтрами и мази с топическими стероидами (Фторцинолон, Бетаметазон, Преднизолон, Мометазон, Клобетазол и др.).
В настоящее время, помимо указанных способов, в лечении волчанки применяют препараты группы блокаторов фактора некроза опухоли (Инфликсимаб, Адалимумаб, Этанерцепт). Однако данные препараты применяют исключительно в качестве пробного, экспериментального лечения, поскольку на сегодняшний день они не рекомендованы Минздравом. Но полученные результаты позволяют считать блокаторы фактора некроза опухоли перспективными препаратами, так как эффективность их применения выше, чем глюкокортикоидов и иммунодепрессантов.
Помимо описанных препаратов, применяемых непосредственно для лечения красной волчанки, при данном заболевании показан прием витаминов, соединений калия, мочегонных и гипотензивных препаратов, транквилизаторов, противоязвенных и других средств, уменьшающих выраженность клинической симптоматики со стороны различных органов, а также восстанавливающих нормальный обмен веществ. При красной волчанке можно и нужно применять дополнительно любые препараты, которые улучшают общее самочувствие человека.
При красной волчанке рекомендуется избегать курортного и физиотерапевтического лечения, поскольку они могут провоцировать обострение заболевания.
Лечение системной красной волчанки. Обострение и ремиссия болезни. Препараты при красной волчанке (рекомендации врача) – видео
Прогноз при системной красной волчанке
Прогноз при системной форме красной волчанке с подострым и хроническим течением – благоприятный. В течение 10 лет после постановки диагноза выживают 80% пациентов, а в течение 20 лет – 60%. Прогноз при системной форме волчанки с острым течением – неблагоприятный, поскольку выживаемость в течение 5 лет составляет 60%.
Прогноз при кожных формах волчанки – благоприятный, поскольку в течение 20 лет выживают примерно 80% пациентов.
Однако следует помнить, что смертность среди людей, страдающих красной волчанкой, в среднем в три раза выше, чем в популяции. Причем в первые годы после выявления заболевания смерть, как правило, наступает вследствие тяжелого поражения внутренних органов или инфекций, а при длительном течении – от атеросклероза и закупорки сосудов.
В целом при своевременном распознавании волчанки и адекватной терапии прогноз для жизни – благоприятный.
Красная волчанка – продолжительность жизни
В среднем люди живут после постановки диагноза "красная волчанка" по 10 – 15 лет, однако имеются случаи выживаемости и по 25 – 30 лет.
Красная волчанка: пути заражения, опасность болезни, прогноз, последствия, продолжительность жизни, профилактика (мнение врача) – видео
Читайте также:


