Какие инфекции могут быть при воспалении седалищного нерва
Воспаление седалищного нерва – достаточно распространенное заболевание, которое может возникать у пациентов разного пола и возраста.
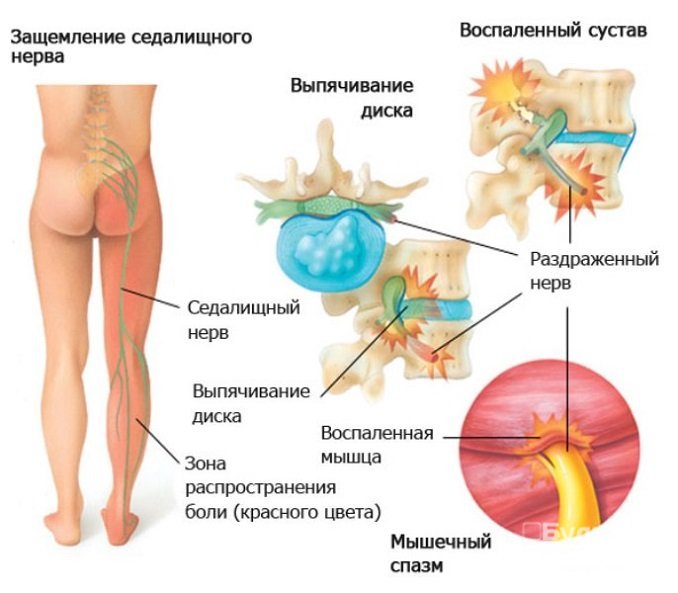
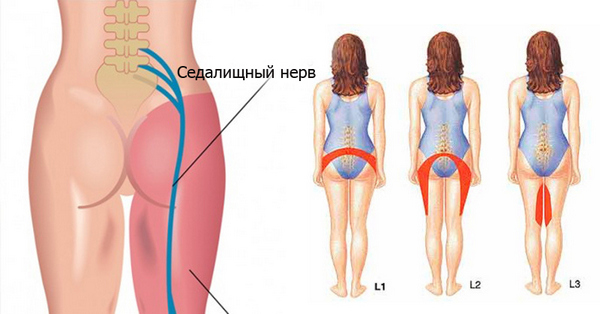
Седалищный нерв является самым крупным нервом во всем теле. Он продолжает крестцовое сплетение, содержащее волокна всех корешков. Нерв выходит из тазовой полости через большое седалищное отверстие, стекает по задней стороне бедра, а в верхней части подколенной ямки делится на медиальную и латеральную ветви.
Воспалительный процесс повреждает структуру нерва, вызывая неврит. При невралгии происходит раздражение чувствительных волокон нерва, что сопровождается болевыми ощущениями.
Причины воспаления седалищного нерва
К причинам воспаления седалищного нерва относятся:
- Позвоночные грыжи.
- Травмы тазобедренного сустава или ног.
- Инфекционные заболевания.
- Интоксикация организма.
- Атеросклероз.
- Остеохондроз.
- Стеноз спинномозгового канала.
- Нарушение тонуса мышц.
- Стрессовые ситуации.
- Болезни органов малого таза.
- Синдром грушевидной мышцы.
- Болезнь Лайма.
- Некоторые инфекционные заболевания – туберкулез, опоясывающий лишай, генитальный герпес.
Спортивные упражнения при воспалении седалищного нерва необходимо выполнять в период ремиссии.
Факторы, влияющие на развитие заболевания:
- Частые переохлаждения.
- Беременность.
- Нарушения работы иммунной системы.
- Тяжелый физический труд.
- Регулярные спортивные нагрузки.
- Рассеянный склероз.
- Отравления ядами или лекарственными препаратами.
- Нарушения работы сердечно-сосудистой системы.
- Системные заболевания.
- Нарушение обмена веществ.
- Наличие злокачественных или доброкачественных опухолей в области органов малого таза и поясницы.
- Злоупотребление алкоголем или наркотическими средствами.
- Инъекции в область позвоночника.
Симптомы воспаления седалищного нерва
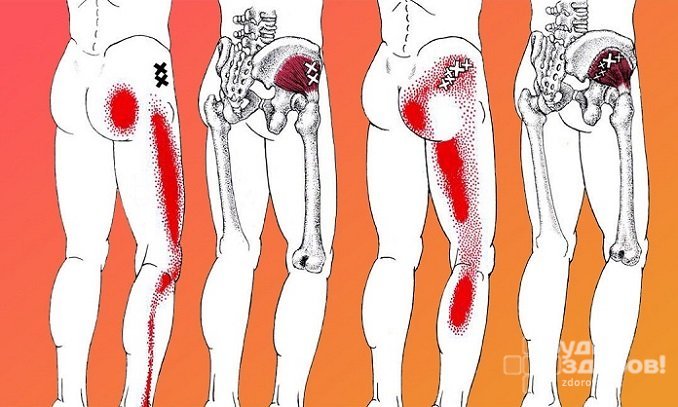
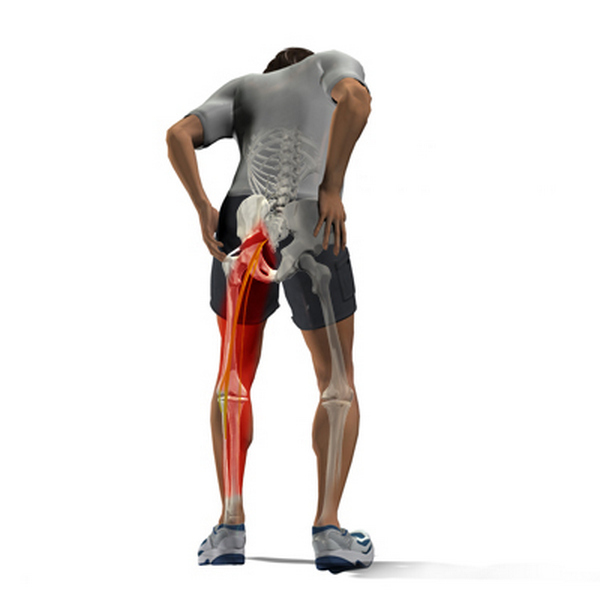
Наиболее выраженным симптомом воспаления седалищного нерва является боль в ноге. В зависимости от степени поражения болевые ощущения могут отличаться. Боль может быть колющей, режущей, ноющей, приступообразной; возникать периодически, наблюдаться постоянно, усиливаться в ночные часы или при движении и физических нагрузках.
При воспалении седалищного нерва боль зарождается в области поясницы, а затем спускается по ходу нерва в ягодицы, заднюю поверхность бедра, голень и стопу, пронзая всю ногу до самых пальцев. Во второй ноге она не ощущается, но может появляться чувство онемения или покалывания.
При неврите бедренного нерва боль возникает в области наружной поверхности бедра, она усиливается при ходьбе или резких движениях.
Болевой синдром при воспалении седалищного нерва может быть настолько сильным, что человек оказывается практически парализованным, он не может передвигаться, а при попытке сменить положение тела у него возникают болезненные приступы. Возникают проблемы со сном, он теряет трудоспособность.
Если болезнь переходит в хроническую форму, боль становится ноющей и может наблюдаться постоянно.
В зависимости от того, в какой именно области возникло поражение, могут наблюдаться следующие симптомы:
- Нарушение чувствительности в области задней или передней поверхности бедра, голени или стопе.
- Парестезия (ощущение мурашек на коже).
- Жжение и онемение.
- Нарушение подвижности и частичный паралич разгибателей стопы и пальцев.
- Атрофия мышц стопы и голени.
- Непроизвольное выделение мочи или дефекация.
- Покраснение и отек кожных покровов.
- Бледность кожных покровов в области поражения.
- Повышение температуры тела.
При пальпации может обнаруживаться дряблость мышц ягодицы и задней поверхности бедра. В некоторых случаях опущение ягодичной складки на пораженной стороне видно невооруженным глазом.
При обследовании возможно выявление следующих нарушений:
- Ослабление подошвенного рефлекса. При проведении молоточком по подошве больного выявляется, что реакция, заключающаяся в сгибании пальцев и стопы, ослабевает.
- Ослабление коленного рефлекса. Чаще всего возникает при воспалении седалищного нерва, которое вызвано межпозвоночной грыжей, располагающейся между позвонками L1–L4.
- Ослабление ахиллова рефлекса. Заключается в сокращении икроножной мышцы при ударе по ахиллову сухожилию. В результате воспаления реакция уменьшается или вовсе отсутствует.
Диагностика
Для диагностики заболевания используют следующие методы:
- Общий и биохимический анализ крови.
- Тест Ласега. Пациента просят поднять выправленную ногу вверх, если боль по ходу нерва усиливается, это указывает на его воспаление.
- Проба Вальсавы. Пациента просят закрыть рот и нос и делать частые глубокие вдохи через силу, что способствует повышению давления в брюшной полости. В результате этого интенсивность болей уменьшается, и начинают появляться другие неврологические симптомы – нарушение рефлексов, снижение чувствительности или нарушение двигательной функции конечности.
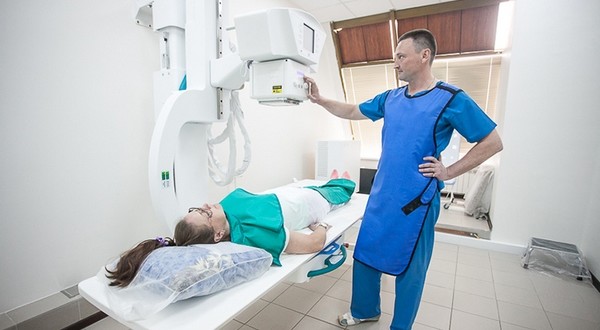
- Компьютерная томография.
- Магнитно-резонансная томография.
- Электронейромиография. Это комплексное исследование, позволяющее определить состояние периферической нервной системы и мышц и выявить на ранних стадиях патологические изменения.
Если седалищный нерв воспалился в результате стрессовых ситуаций, интоксикации или переохлаждения, то при правильном и своевременном лечении за достаточно короткий период возможно полное выздоровление.
Воспаление седалищного нерва нужно отличить от следующих заболеваний:
- Гематомы и опухоли, расположенные в области малого таза.
- Болезни мочеполовой системы.
- Радикулопатия.
- Аневризмы бедренной и подколенной артерии.
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва проводит невролог. Могут быть назначены препараты следующих групп:
- Нестероидные противовоспалительные средства. Они купируют воспалительный процесс в области пораженного нерва и существенно снижают болевые ощущения. Препараты могут быть назначены в виде инъекций, таблеток или мазей. Это зависит от тяжести воспалительного процесса и интенсивности болей.
- Миорелаксанты. Препараты этой группы позволяют устранить спазм мышц, расслабляя их, тем самым уменьшая интенсивность воспалительного процесса и помогая устранить болевые ощущения. Чаще всего миорелаксанты назначают в комбинации с нестероидными противовоспалительными средствами.
- Кортикостероиды. Это гормональные препараты на основе дексаметазона или преднизолона с выраженным противовоспалительным действием. Также они способствуют уменьшению отека.
- Витамины группы В. Они очень важны для нормального функционирования нервной системы. В комплексных препаратах, используемых для лечения воспаления седалищного нерва, сочетаются витамины В1, В6 и В12. Чаще всего в начале терапии их применяют в виде инъекций, в дальнейшем пациента переводят на пероральный прием.
- Транквилизаторы. Бензодиазепины применяют в комплексе с другими средствами для того, чтобы снять тревожность и улучшить сон пациента.
- Гомеопатические препараты. Могут быть назначены в составе комплексного лечения для уменьшения интенсивности воспаления.
- Противовирусные средства. Эти препараты назначают в том случае, если причиной воспаления седалищного нерва является вирус герпеса или оспы.
- Антибиотики. Они применяются в случае, если к воспалению седалищного нерва привели инфекционные заболевания, вызванные бактериями.
При воспалении седалищного нерва назначаются местные и наружные средства, которые наносятся на кожу в области воспаления. Они применяются для уменьшения болевых ощущений и интенсивности воспалительного процесса. В основу этих препаратов могут входить нестероидные воспалительные средства, пчелиный или змеиный яд, анестезин или ментол.
В остром периоде заболевания пациенту рекомендуется постельный режим на кровати с жестким матрасом. Двигательную активность нужно ограничивать до тех пор, пока интенсивность воспалительного процесса не уменьшится.
При малоподвижном образе жизни, особенно при выполнении сидячей работы, для предотвращения застойных явлений необходимо периодически проводить разминку.
Дополнительные методы лечения:
- Физиотерапия. Может назначаться электрофорез (с миорелаксантами, спазмолитиками или витаминами), фонофорез, УВЧ, лазерная терапия, магнитотерапия, парафиновые аппликации. Процедуры позволяют улучшить кровообращение в пораженной области, уменьшить отек, купировать болевые ощущения и уменьшить воспалительный процесс.
- Массаж. Эту процедуру выполняют после того, как острый период заболевания уже пройден. С помощью массажа можно улучшить кровообращение и лимфоток, а также предотвратить атрофию мышц.
- Рефлексотерапия. К таким методам относят иглоукалывание. При раздражении биологически активных точек происходит улучшение функционального состояния нервной системы. Также в качестве терапии можно использовать аппликатор Кузнецова.
- Водолечение. При воспалении седалищного нерва большую пользу приносит плаванье. При остром воспалении для того, чтобы устранить спазм мышц и немного уменьшить боль, можно принять в ванну с теплой водой.
- Лечебная гимнастика. Спортивные упражнения при воспалении седалищного нерва необходимо выполнять в период ремиссии. К ним относится ходьба на ягодицах, велосипед и др. Они помогают укрепить мышцы, снизить избыточное напряжение мышечных групп, улучшить кровообращение. Выполнять их нужно плавно, медленно, без особого напряжения, чтобы не спровоцировать появление новых болевых ощущений. Помимо традиционной лечебной физкультуры также рекомендованы упражнения в бассейне и восточные методики (включая йогу, китайскую гимнастику цигун).
- Санитарно-курортное лечение. При воспалении седалищного нерва особую пользу приносят радоновые или сероводородные ванны или лечебные грязи. Процедуры можно проводить только в период ремиссии.
Осложнения
Если лечение воспаления седалищного нерва не начать вовремя, возможно появление следующих осложнений:
- Недержание мочи.
- Атрофия мышц.
- Паралич.
- Нарушение осанки.
Немедленное обращение к врачу требуется в следующих случаях:
- Очень сильная боль, постепенно распространяющаяся на другие участки ноги.
- Повышение температуры тела выше 37 °C.
- Покраснение кожи в области поражения седалищного нерва и появление отека.
- Сильное онемение ноги, мешающее передвижению.
- Чувство жжения во время акта мочеиспускания или непроизвольная дефекация.
Прогноз
Прогноз заболевания зависит от того, что именно стало причиной воспаления седалищного нерва. Если к развитию болезни привели межпозвоночные грыжи, остеохондроз или хронические инфекционные заболевания, избавиться от воспаления будет очень сложно. Болезнь может переходить в хроническую форму и регулярно обостряться, доставляя пациенту серьезный дискомфорт.
Если седалищный нерв воспалился в результате стрессовых ситуаций, интоксикации или переохлаждения, то при правильном и своевременном лечении за достаточно короткий период возможно полное выздоровление. При этом в дальнейшем особое внимание нужно уделять методам профилактики заболевания.
Профилактические меры
Для того чтобы предотвратить воспаление седалищного нерва, необходимо:
- Избегать переохлаждений, одеваться по погоде.
- Вовремя обращаться к врачу для своевременного начала лечения воспалительных процессов, что позволит не допустить их перехода в хроническую форму.
- Заниматься спортом и выполнять специальные упражнения при воспалении седалищного нерва для укрепления мышц.
- Избегать травм и чрезмерных физических нагрузок.
- Правильно питаться и следить за тем, чтобы в рационе было достаточное количество витаминов группы В.
- Следить за осанкой.
- Избавиться от вредных привычек.

При малоподвижном образе жизни, особенно при выполнении сидячей работы, для предотвращения застойных явлений необходимо периодически проводить разминку.
Видео с YouTube по теме статьи:
[youtube.player]

Острые простреливающие, жгучие или тянущие боли в нижних конечностях, их онемение или потеря двигательных функций – эти симптомы знакомы многим из тех, кому за 40. Очень часто причина состояния заключается в воспалении седалищного нерва (ишиасе). Что же это за болезнь, и как следует проводить ее лечение?
Описание болезни
Седалищные нервы – самые толстые и длинные во всем организме. Они выходят из спинного мозга и идут вплоть до нижних частей ног. В районе колена седалищный нерв разделяется на две части, одна из которых отвечает за иннервацию голени, другая – за иннервацию стопы. Седалищные нервы также обеспечивают иннервацию органов малого таза. Они отвечают как за чувствительность, так и двигательные функции мышц ног.
Если болезнь затрагивает данные нервы, то она начинает проявляться различными симптомами – болью, отеками, потерей чувствительности ног.
Болезнь преимущественно поражает пожилых людей и людей среднего возраста. Считается, что ей страдают 10% людей старше 40 лет. Однако в последнее время болезнь изрядно помолодела. Сейчас не редкость встретить 20-30 летних людей, а то и подростков, страдающих болями, вызванными ишиасом.
Симптомы
Основным признаком заболевания является боль. В первой фазе воспаления седалищного нерва обычно ощущается боль в области поясницы. В дальнейшем болевой синдром может распространяться вниз по ноге – к задней поверхности бедра, голени, стопе и пальцам.
Боль при поражении нерва может иметь разнообразный характер – быть ноющей, жгучей, колющей, стреляющей, резкой или тупой. Иногда она разливается по всей поверхности ноги, а иногда может наблюдаться лишь в ее отдельной части. Время от времени боль может проходить, но спустя небольшой период времени снова возвращаться. Обычно боль затрагивает лишь одну ногу, однако во многих случаях может наблюдаться и в обеих ногах. Замечено, что у женщин чаще всего страдает правая нога, а у мужчин – левая.
Разница в характере боли зачастую может объясняться тем, какие слои нервов поражены воспалением – внешние или внутренние. В первом случае боль называется дизестезической, во втором – трункальной. Дизестезическая боль возникает благодаря воспалению малых нервных волокон. Она описывается больными, как стреляющая и саднящая, колющая и жгучая, напоминающая удар электрического тока.
Трункальный тип боли возникает в результате компрессии спинномозговых корешков (например, из-за остеохондроза), при некоторых нейропатиях. Такой тип боли – давящий, тянущий, ноющий и ломящий.
Кроме боли, встречаются и ряд других признаков воспаления седалищного нерва. Это онемение ног, жжение, бегание мурашек. Иногда наблюдаются набор таких признаков воспаления, как отеки ног, чрезмерная потливость стоп или, наоборот, отсутствие потоотделения, покраснение кожи. Возможен такой симптом, как повышение температуры тела в месте поражения, или же, наоборот, его цианоз и похолодание.
Осложнения ишиаса
Если лечение патологии проводилось неверно или вообще не проводилось, то это может привести к различным осложнениям. Результатом воспаления может быть скованность в движениях при ходьбе, нарушение походки, невозможность некоторых движений пальцами ног или стопой. Например, часто больные ишиасом не способны встать на носки или пятки. В тяжелых случаях воспаления больной теряет возможность вставать на ноги, ходить или сидеть. Острый болевой синдром может привести к неврозам, стрессам, обморокам, бессоннице. Также возможна атрофия некоторых мышц ноги. Если повреждены нервные отростки, обеспечивающие функциональность органов малого таза, то могут наблюдаться нарушения мочеиспускания и дефекации.
Причины заболевания
Лечение болезни осуществляется таким образом, чтобы устранить ее причины или же свести к минимуму их воздействие на нерв. Существует несколько разновидностей непосредственных предпосылок болезни:
- воспалительный процесс в нервном волокне;
- ущемление корешков седалищного нерва в позвоночном столбе;
- защемление седалищного нерва при мышечном спазме, прежде всего, спазме грушевидной или большой ягодичной мышцы.
Характер боли при этих разновидностях ишиаса обычно несколько отличается.
Какие дополнительные факторы могут быть ответственны за защемление седалищного нерва либо за воспалительную патологию седалищного нерва:
- переохлаждение или перегрев организма ;
- стрессы;
- заболевания позвоночника, приводящие к воспалению или защемлению нервов (остеохондроз, грыжи дисков, артрит, костные разрастания вокруг позвоночника, смещения позвонковых дисков);
- травмы позвоночника;
- инфекционные заболевания (грипп, ОРЗ, опоясывающий лишай, туберкулез);
- поднятия тяжестей;
- сидячая работа, малоподвижный образ жизни;
- алкоголизм;
- отравления тяжелыми металлами;
- подагра;
- сахарный диабет;
- беременность.
Во многих случаях за воспалением стоит сочетание нескольких факторов.
Повышен риск заболевания седалищного нерва у представителей некоторых профессий, например, фермеров, водителей, операторов станков, у тех, кто не имеет удобного рабочего места, у курящих людей.
Болезнь может развиваться либо мгновенно (в случае травм), либо постепенно прогрессировать (при постоянной тяжелой работе, усугублении сопутствующих заболеваний, например, остеохондроза, артрита, развитии инфекционного процесса).
Защемление седалищного нерва
Защемление седалищного нерва – это одна из разновидностей ишиаса, которое иногда отделяют от собственно воспаления нервного волокна. Это явление может происходить в случае спазмов мышц, между которыми проходит нерв, что приводит к его защемлению. Либо же предпосылкой явления может быть защемление корешков нервов в позвоночном столбе. Ишиас в большинстве случаев вызывается именно защемлением нервного волокна.
Диагностика ишиаса
Пациент может долгое время жить с умеренными симптомами ишиаса, небольшой болью в ногах или пояснице, и не обращаться к врачу. Такую позицию можно понять, ведь, с одной стороны, болезнь вроде бы не угрожает жизни, хотя и доставляет немало неприятностей. Однако лечение болезни необходимо, ведь при прогрессировании она может приводить к инвалидности. Кроме того, внезапные приступы боли могут свидетельствовать о более серьезных проблемах, а не только о защемлении нервов. Схожие признаки могут наблюдаться, например, при травмах позвоночника, наличии новообразований.
При постановке диагноза (ишиас), от данной болезни следует отделять болевой синдром, вызванный опухолями позвоночника, миеломной болезнью, болезнью Бехтерева, спондилитом.
При наличии симптомов, напоминающих ишиас, следует обратиться к невропатологу.
Обследование больного начинается со сбора информации о симптомах, характере боли, анамнезе. Для ишиаса характерно наличие нескольких определяющих диагностических синдромов:
- синдром Легаса,
- синдром Сикара,
- синдром посадки.
Синдром Сикара заключается в том, что больному трудно согнуть стопу в тыльном направлении из-за усиления боли в ноге. При синдроме Легаса пациенту трудно поднять ногу в положении лежа на спине. Синдром посадки заключается в том, что пациенту трудно сесть с разогнутой ногой.
Самые часто используемые диагностические процедуры при ишиасе – УЗИ, МРТ, КТ, рентген. С их помощью определяется степень защемления корешков или распространения воспалительного процесса. Самой безопасной процедурой является УЗИ, поскольку во время ее не происходит облучения организма. Однако для большей информативности может понадобиться проведение компьютерной томографии. Какую процедуру выбрать – этот вопрос находится в компетенции лечащего врача.
Как лечить воспаление седалищного нерва
Лечение может включать как медикаментозные, так и немедикаментозные методы. Методика лечения зависит от того, насколько далеко зашло заболевание, в чем заключается его исходная причина – обусловлено ли оно защемлением нервного волокна либо его воспалением. Не исключены и хирургические методы лечения патологии нерва. Они проводятся в том случае, если консервативные методы лечения не привели к успеху.
В число немедикаментозных методов терапии входят:
- физиотерапия,
- массаж,
- лечебная физкультура,
- занятия на тренажерах,
- водолечение.
Нетрадиционные, но хорошо себя зарекомендовавшие себя при ишиасе методы лечения:
- мануальная терапия,
- баночный массаж,
- точечный массаж,
- иглоукалывание (рефлексотерапия),
- озонотерапия,
- гирудотерапия (лечение пиявками),
- грязелечение.
Чем лечить воспаление седалищного нерва: медикаментозное лечение
Тем не менее, лечение ишиаса медикаментозными методами остается основным.
Основные группы препаратов, применяемые при медикаментозном лечении ишиаса.
| Тип | Принцип воздействия | Примеры препаратов |
| витамины и витаминные комплексы | улучшение функционирования нервной системы | комбилипен, мильгамма, витамины группы В |
| миорелаксанты и спазмолитики | снятие спазмов мышц | корисопродол, мидокалм, дротаверин, папаверин |
| глюкокортикостероиды | противодействие воспалительным процессам, снятие боли | дексаметазон, преднизолон |
| нестероидные противовоспалительные средства (НПВП) | противодействие воспалительным процессам, снятие боли | ибупрофен, индометацин, диклофенак, фенилбутазон, лорноксикам, ортофен, напроксен |
| анальгетики | снятие боли | кеторолак, парацетамол, морфин, трамадол |
Следует отметит, что, хотя глюкокортикостероиды используются для той же цели, что и НПВП, методика их применения значительно отличается от методики применения последних. Симптоматическое лечение стероидными препаратами можно осуществлять лишь под контролем врача. То же самое можно сказать и про наркотические средства для облегчения болей (морфин, трамадол).
Больному в отдельных случаях могут быть назначены препараты из разных категорий.
Чаще всего используются местные формы препаратов – в виде кремов и мазей. При острой форме болезни, при сильных болях, некоторые обезболивающие и противовоспалительные препараты, а также витаминные комплексы могут вводиться парентерально.
Если возникает необходимость в использовании таблетированных форм препаратов, то перед их применением лучше всего проконсультироваться с врачом. Ведь многие НПВП известны своими побочными явлениями. В частности, они могут негативно воздействовать на ЖКТ, вызывать язвы и кровотечения, особенно при длительном применении. Поэтому НПВП обычно принимают лишь в период острой фазы болезни, когда необходимо эффективно бороться с болью. Максимальный срок их приема варьируется от 5 до 14 дней, в зависимости от препарата.
Нередко при ишиасе применяются и народные средства – настойки из трав (чистотел, горький перец, алоэ), мед, пчелиный воск, мази из конского каштана. Они прекрасно снимают боли и воспалительные процессы. Однако лечиться подобным образом можно лишь в том случае, если диагноз точно установлен врачом. Оказывают пользу при заболевании и ванны с лечебными экстрактами, например, хвойным.
Диета при заболевании седалищного нерва
Режим питания при ишиасе должен быть организован таким образом, чтобы не происходила бы перегрузка желудочно-кишечного тракта. Лучше всего принимать пищу 5-6 раз в день, но понемногу. Рацион в обязательном порядке должен включать клетчатку, магний, кальций, железо, витамины А, С, Е.
Кальций в большом количестве содержится в рыбе и морепродуктах, в молочных продуктах, печени орехах. Магний можно найти в бобовых, фисташках, авокадо. Из рациона следует убрать соленые, острые и жирные продукты, легкие углеводы, способствующие быстрому набору лишнего веса.
Физиотерапия
Высокую эффективность при ишиасе продемонстрировал метод физиотерапии. Он заключается в воздействии на пораженный нерв или ткани мышц при помощи различных физических факторов – электрического тока различной частоты, ультразвука, магнитного поля, лазерного и ультрафиолетового излучения. Физиотерапия улучшает кровообращение в пораженном месте, снимает отеки и боли. При помощи одной из разновидностей физиотерапии – электрофореза, в организм могут вводиться различные препараты – спазмолитики, миорелаксанты, противовоспалительные средства. Физиотерапия может проводиться как в период обострения, так и в период ремиссии заболевания. Необходимую процедуру назначает врач.
Лечебная физкультура
В период обострения заболевания физические упражнения противопоказаны – они могут лишь усугубить состояние больного, усилить боли. Однако в период ремиссий, то есть, когда болевой синдром стихает, многие упражнения будут полезны. Особенно в том случае, если ишиас вызван проблемами с мышцами или позвоночником. Например, это вращательные движения тазом, езда лежа на велосипеде, растяжки, ходьба на ягодицах по полу. Хотя конкретный комплекс упражнений должен подсказать лечащий врач.
Особенности лечения при обострении заболевания седалищного нерва и в периоды ремиссии
В острый период заболевания, когда усиливаются болевые ощущения, пациенту показан постельный режим, а физические нагрузки противопоказаны. Лежать следует на твердом основании. В период ремиссии, наоборот, рекомендуется выполнять физические упражнения. Особенно это касается тех случаев, когда первопричиной ишиаса является остеохондроз.
Можно ли снимать боли при помощи тепла? Это во многом зависит от первопричины болезни. Некоторым больным помогает ношение теплых вещей и носков, укутывание ног, прикладывание грелки к больному месту. Другим, наоборот, помогает лишь холод.
Больным в период ремиссий показано санаторно-курортное лечение, прежде всего, на курортах с лечебными грязями. Также эффективны радоновые, сероводородные ванны.
Еще один эффективный способ борьбы с болезнью седалищного нерва в период ремиссии – водолечение, плавание в бассейне. Этот метод можно считать разновидностью лечебной гимнастики, поскольку вода облегчает движения больного, снимает спазмы, способствует разгрузке позвоночника.
Профилактика заболеваний седалищного нерва
После того, как ишиас в первый раз заявит о себе, он с трудом поддается лечению. Да и полное излечение от данного синдрома вряд ли возможно. Однако вполне реально не допустить возникновения данной болезни, а если она все же дала, о себе знать, то сделать так, чтобы она не проявлялась в виде острых болей. Для этой цели необходимо соблюдать несколько правил:
- не переохлаждаться;
- следить за своим здоровьем, вовремя лечить инфекционные заболевания;
- не перенапрягаться;
- избегать механических травм спины и позвоночника;
- избегать стрессов, ведь ишиас нередко может быть следствием неврозов.
Ишиас нередко связан с болезнями позвоночника, поэтому необходимо заботиться о том, чтобы спине всегда было комфортно, чтобы при сидении не возникали бы болевые ощущения. Необходимо оборудовать место сна так, чтобы позвоночник находился бы на жестком основании. Также, если у больного сидячая работа, то следует заботиться о том, чтобы при сидении на стуле не происходил бы чрезмерный изгиб позвоночника, следить за своей осанкой. После 60-90 минут работы за столом необходимо делать перерыв и выполнять простейшие упражнения, позволяющие размять мышцы ног и спины.
[youtube.player]Немало людей, достигших сорока лет, не понаслышке знают, что такое тянущие боли в ногах, а также их онемение, паралич. Нередко это происходит из-за воспаления седалищного нерва.
В статье рассмотрим, что такое воспаление седалищного нерва: симптомы и лечение, факторы развития и диагностику патологии.
Данное явление представляет собой защитную реакцию организма на какой-либо раздражающий фактор. Это сильные боли в пояснице, ягодицах, а также ногах.
Седалищный нерв входит в число крупнейших нервов в человеческом организме. Он очень чувствителен, и воспаления у него случаются чаще, чем у других. От него зависит подвижность ног.

Седалищный нерв — пучок нервных волокон. Их покрывает оболочка — эндоневрий. Через нее проходят капилляры — микроскопические сосуды, по которым идет кровь. Под эндоневрием находится еще один слой — перинервий. Тот тоже пропитан сосудами, уже покрупнее. Также на них расположен слой соединительной ткани, выполняющей защитную и амортизирующую задачи.
Нерв пролегает в нервной трубке. Ее покрывает соединительная ткань — эпиневрий.
Воспаление
По статистическим показателям, в большей части случаев ишиасом заболевают те, кому уже исполнилось тридцать лет. Каждый четвертый житель земного шара испытывает боли в спине. И каждый пятый случай подобных болей как раз происходит из-за воспаления седалищного нерва.
Данная патология имеет и более короткое название — ишиас. Он же неврит, ишиалгия, невропатия. Все эти термины обозначают одно. Между прочим, это не сама болезнь, а только синдром — сигнал организма о заболеваниях в пояснице и крестце.
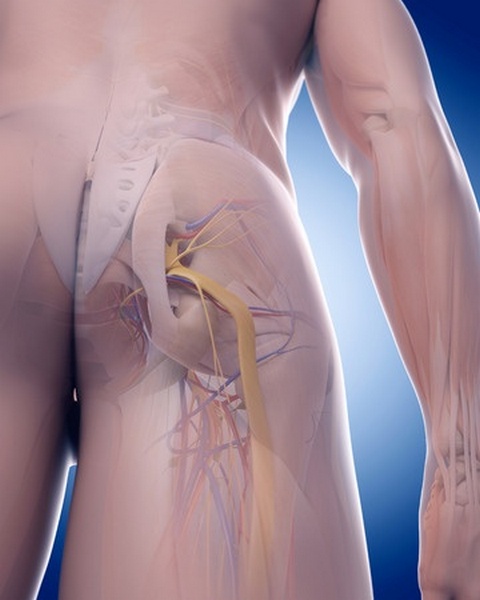
Местоположение седалищного нерва
Данный нерв начинается в малом тазу, в поясничном отделе позвоночного столба. Он очень длинный, благодаря чему охватывает большую долю отделов внизу организма. Из крестца его ветвь выходит через подгрушевидное отверстие в таз. Затем он идет под ягодичную мышцу, дальше разделяется на части помельче, которые пронизывают мускулатуру ягодиц и бедер. Седалищный нерв попутно затрагивает каждый сустав из тех, что располагаются в данном районе.
Спускаясь до подколенной ямки, он расходится на два отростка: большеберцовую и малоберцовую ветви. Без этих самых ветвей нерва ни один участок кожи ног не имел бы чувствительности. Также без него немыслима чувствительность мускулатуры и суставов ног.
Седалищный нерв идет вдоль всей ноги. Именно потому какое угодно его повреждение, в том числе и воспаление, обязательно отдается в ней болью.
Почему начинает развиваться ишиас?
Воспаление данного нерва вполне могут вызвать следующие факторы:
- некомфортная температура окружающей среды;
- стрессовые ситуации;
- патологии позвоночника, из-за которых нерв может воспалиться или защемиться;
- травмы позвоночника;
- диабет;
- инфекции;
- подъем слишком тяжелых грузов;
- недостаток физической активности;
- беременность;
- употребление спиртного;
- отравление каким-либо тяжелым металлом;
- подагра.
Причем вовсе необязательно ишиас начинается всего из-за одного-единственного фактора.
Есть профессии, при которых вероятность получить данную патологию несколько выше, чем на других работах. К примеру:
Еще он превышен у тех, у кого рабочее место недостаточно удобное, а также у курящих.
Также ишиас может как появиться резко, к примеру, при травме, так и развиваться постепенно, что получается в результате трудной работы и/или осложнений от других патологий.
Как заподозрить начавшийся ишиас?
Если ишиас начался, на него невозможно не обратить внимание. Вот список симптомов ишиалгии:
- боли в ягодичной мышце и задней части ноги. Обычно ощущение двустороннее, однако ощутимее с пораженной стороны;
- боли двигаются сверху вниз, при этом начинают болеть ягодицы, бедра, голень, поясница;
- трудности с тем, чтобы разгибаться, причем тяжелее всего это сделать, наклонившись вперед: в такой позе боли слабее;
- попытка поворота усиливает боли;
- невозможность опереться на ту ногу, где возник ишиас, из-за острой боли при попытке это сделать;
- случается так, что человек страдает от недержания кала или мочи;
- обычно поднимается температура, при этом она не становится выше 38. Вместе с этим происходят спазмы, боли в мышцах;
- покраснение и отечность кожи по ходу пораженного нерва;
- мышцы могут атрофироваться/медленно слабеть.
Пациенту нужна срочная консультация в следующих случаях:
- повышение температуры тела до 38 градусов в сочетании с болями;
- покрасневшая/отекшая спина;
- понемногу захватывающая все новые зоны боль;
- онемение в тазу, бедрах и ногах, причем настолько сильное, что ходить получается хуже;
- жжение при справлении малой нужды, кал удерживать труднее обычного.
Боли при ишиасе
Вызываемые ишиасом боли достаточно разнообразны. Бывают жгучие, стреляющие. Есть колющие, тянущие. А случаются и ноющие. Но обычно они случаются приступами. Другими словами, нестерпимая боль и периоды относительного покоя сменяют друг друга.
Боли при ишиасе характерны направлением своего появления. Они появляются в пояснице, а затем понемногу опускаются все ниже, и понемногу поражают всю ногу целиком.
При острой форме воспаления седалищного нерва человек изматывается болями, которые очень сильно мешают ему решать какие-либо повседневные задачи. Когда ишиалгия переходит в хроническую форму, боли становятся ноющими, ноги начинают неметь, в них появляется покалывание.
Каким образом диагностируют ишиалгию?
Долго оставаться безо всякого внимания могут не слишком выраженные симптомы ишиаса в виде терпимой боли в ногах/пояснице. При этом человек может и не обратиться к специалисту. В каком-то смысле это даже понятно: ощущения не смертельны, обследоваться как бы и необязательно. Но вот лечить эту болезнь как раз таки строго необходимо. В противном случае можно стать инвалидом. А еще воспаление нервов — не единственная стоящая внимания проблема, сигналом которой бывают резкие болевые приступы. Таковые случаются, помимо прочего, при новообразованиях и при травмах позвоночника.
Диагностируя ишиас, необходимо помнить, что он может быть похож на боли от опухолей позвоночника, миеломного заболевания, болезни Бехтерева, а также спондилита.
Если заметны похожие на ишиас симптомы, нужно обследоваться у невропатолога. Тот прежде всего расспросит пациента о том, какие у него симптомы, на что похожи боли, каков анамнез. При ишиасе заметны следующие диагностические синдромы:
- синдром Сикара;
- синдром посадки;
- синдром Легаса.
При синдроме Сикара больной испытывает усиленные боли при сгибании стопы вверх, что мешает ему сделать такое движение. При синдроме посадки пациенту тяжело садиться, когда нога разогнута. Синдром Легаса — когда человеку в положении лежа на спине трудно поднимать ногу.
При диагностировании ишиаса шире всего применяются:
Данные методики позволяют выяснить, насколько защемлены корешки, а также как далеко успело распространиться воспаление. Безопаснее всего из них УЗИ. Эта процедура не облучает организм. С другой стороны, она не дает полной картины, необходимой для точной диагностики, а значит и для правильного назначения лечения. И здесь на выручку может прийти КТ. Но окончательный выбор процедуры для обследования должен делать врач.
Терапия ишиаса
При терапии ишиаса могут использоваться лекарственные и нелекарственные методики. Каким образом ее проводить, определяется степенью патологии, а также исходной причиной — то есть, воспален нерв или защемлен. При необходимости врачи могут прибегнуть к оперативному вмешательству. Но операцию делают только в крайнем случае, при выявленной безуспешности остальных методов борьбы с заболеванием.
Вот список немедикаментозных методик лечения ишиаса:

Существуют и нетрадиционные, однако все равно эффективные терапевтические методики:
При терапии ишиаса главная ставка делается именно на медикаментозные методики. Поговорим о главных группах лекарств, которые используются для того, чтобы вылечить ишиас.
Несмотря на то что цели применения глюкокортикостероидных средств совпадают с НПВП, методика их использования довольно серьезно различается. Использовать какие-либо стероиды для избавления от симптомов следует только в том случае, если это тщательно контролирует специалист. Равно как и применять любые наркотические препараты, призванные купировать боль, например, морфин и трамадол.
Иногда пациенту назначают лекарства, относящиеся к различным категориям.
Обычно применяют медикаменты местного действия, выпускаемые в форме мазей, кремов. Есть и такие витамины и препараты от боли и воспалений, которые во время обострения и/или сильных болей можно использовать в виде ингаляций или инъекций.
Сегодня можно найти множество различных мазей, которые можно применить для борьбы с ишиасом.
Все эти мази делятся на пять групп, причем у каждой есть собственные достоинства и недостатки.
Обезболивающие мази. Такие улучшают кровообращение, благодаря чему пораженные зоны получают больше кислорода, благодаря чему боль облегчается или вовсе уходит. Если ишиас начался из-за декомпрессии и/или воздействия холода, эта группа прекрасно поможет его вылечить. Действующие компоненты могут быть природного (пчелиный яд, перцовая настойка) либо искусственного происхождения. Беременность является противопоказанием. Также они не рекомендованы к использованию для лечения детей. Использовать эти мази более, чем на 10 суток дольше терапевтического курса, не рекомендуется. Вот примеры таких мазей:

Хондропротекторные мази. Полезны, если ишиас начал развиваться из-за остеохондроза. Основными действующими компонентами являются сульфат хондроитина, а также глюкозамин. Из-за затрудненного проникновения в очаг патологии они почти не действуют. А еще от них возможна местная аллергическая реакция. Существуют такие мази-хондропротекторы:

Обезболивающие мази с НПВП. Если седалищный нерв воспален, они оказываются весьма полезными. Однако применять их следует исключительно по рекомендации специалиста и не более четырех дней. Противопоказаниями являются:
- детство;
- беременность;
- сахарный диабет;
- желудочная язва;
- заболевания кожи.
Примеры обезболивающих мазей с НПВП:

Все эти мази отпускаются без рецепта в любой аптеке. Однако это обстоятельство не означает, что они не представляют опасности, и уж тем более того, что их можно использовать безо всякого контроля. Перед терапией ишиаса, в том числе при помощи мазей, следует посоветоваться со специалистом.
ЛФК — тоже полезная методика для борьбы с ишиасом, а также для его предупреждения. Но она поможет только в том случае, если выполнять упражнения каждый день. Так можно дать надлежащую тренировку мышцам, предотвратив при этом возможные будущие боли. Здесь важна постепенность нагрузок. Их следует наращивать по мере натренированности. Дискомфорт и боли при ЛФК недопустимы. Упражнения делаются для поддержания активности мускулатуры, восстановления кровообращения в мышцах, а также снятия воспаления. ЛФК полезно сочетать с другими умеренными нагрузками — пешими прогулками, велосипедной ездой, плаванием.
Выполняя комплекс ЛФК, можно достичь успехов в терапии ишиаса. Лечебная физкультура не зря отнесена к методикам его лечения. Так что она требует большой ответственности. Следует тренировать каждую группу мышц, спровоцировавших зажатие нерва. Необходима гимнастика для следующих мест:
- ноги;
- ягодицы;
- внешняя и внутренняя стороны бедра.

Здесь есть и другие нюансы:
- в начале упражнений следует проявлять аккуратность;
- при малейшей боли необходим перерыв для отдыха;
- если же ЛФК не снимает боль или вовсе делает ее сильнее, нужно прервать занятия и проконсультироваться со специалистом;
- подбирая самые лучшие упражнения, следует учитывать и другие патологии, иначе можно невольно вызвать острую фазу;
- лучше всего не составлять комплекс самостоятельно, а обратиться за этим к врачу либо инструктору по ЛФК. Так можно получить подсказки насчет правильных движений и даже дыхания, после чего делать лечебную гимнастику у себя дома.
Поговорим об упражнениях, которые наиболее часто рекомендуют специалисты.
Таблица. Упражнения для лечения воспаления седалищного нерва.
| Описание упражнения | Количество повторений |
|---|---|
| Лечь на спину, но обязательно на что-либо твердое. Поднять и подтянуть к груди ноги. В процессе придерживать ягодицы при помощи рук. Продержаться так минимум полминуты. Выпрямить ноги. | Минимальное количество повторов данного упражнения — десять. |
| Лежа на том же месте, перевернуться набок. Согнув ноги, прижать их к груди, а носки вытянуть. Ноги вернуть в исходную позицию. Проделывая это быстро, можно разогреть мышцы для подготовки к дальнейшим упражнениям. | Выполнить упражнение нужно минимум 10 раз. |
| На том же месте лечь на живот. Поднять верх туловища как можно выше, не сгибая ног. | Из-за высокой сложности, для начала хватит пяти повторов. Потом можно понемногу наращивать количество. |
| Теперь сесть на стул, поставив ноги крест-накрест. Спину выпрямить, руки держать за головой. Поворачивать туловище из одной стороны в другую. | Десять поворотов. |
| После этого, уже на полу, встать на колени. Пальцы рук сцепить в замок над головой. Это исходная позиция. Из нее наклоняться вперед, вытягивая руки как можно дальше. Коснувшись пола ладонями, возвращаться в исходную позу. | Повторять минимум 10 раз. |
| Передохнуть, а затем сесть на пол. Исходная позиция: поднятые на уровень плеч руки развести в стороны, ноги вытянуть. При помощи легких пружинистых движений отводить руки как можно дальше назад, после чего возвращать в исходную позицию. | Проделать как минимум пять раз. |
| Все еще сидя на полу, принять следующую исходную позицию: лежа на спине, широко развести ноги, поднять конечности. Руки следует положить за голову, лопатки должны быть прижатыми к полу. Потянуться ногами к потолку. Поднять их как можно выше, и так продержаться несколько секунд. Вернуться в исходную позицию. | Проделать пять раз или больше. |
| Чуть передохнуть, после чего встать так, чтобы ноги были на ширине плеч. Одна рука должна быть опущена, другая — вытянута вверх. Наклониться как можно ниже в сторону поднятой руки. После проделать это же упражнение, сменив опущенную и поднятую руку, а также сторону наклона. | Наклоны проделать десять раз. |
Предупреждение ишиаса
По мнению невропатологов, профилактика ишиаса может предотвратить развитие данной патологии в четырех случаях из пяти.
При подострой фазе лечить ишиас можно при помощи массажа.
Чтобы предотвратить это заболевание, необходимо поддерживать спинные мышцы в тонусе. Здесь нужны укрепляющие упражнения, а также правильная осанка. Занимаясь сидячей деятельностью, надо регулярно прерываться, чтобы размяться.
Еще нельзя подвергаться травмам и перегрузкам. Не занимаясь профессиональным спортом, нельзя подготовить позвоночник к поднятию больших тяжестей. А если структура седалищного нерва хоть раз будет нарушена, дальше будут частые болевые приступы. Так что перед тем, как поднимать слишком тяжелые сумки или другие тяжести, следует хорошо подумать, действительно ли это необходимо.
Нельзя, чтобы на поясницу воздействовали слишком низкие температуры. Седалищный нерв воспаляет воздействие холода на поясницу, а не на организм вообще. И потому поясницу следует утеплять.
Следует с детства контролировать осанку. В положении сидя спину нужно держать ровно, параллельно спинке стула. Асимметричные положения спины, а также переноска тяжестей на одном плече тоже вредны.
Чуть заподозрив ишиас или патологию, могущую оказаться его причиной (особенно остеохондроз и опухоли), нужно сразу обследоваться у врача. Самолечение здесь противопоказано.
Эти советы хорошо помогают предупредить ишиас, а также те нестерпимые боли, которые из-за него происходят.
Какой специалист может помочь при ишиасе
В терапии ишиаса нужна помощь невролога. Еще может оказаться необходима консультация и других врачей:
- вертебролог;
- нейрохирург;
- сосудистый хирург.

В процессе лечения нужна также помощь физиотерапевта, специалиста по ЛФК и массажу. Могут оказаться полезными услуги остеопата.
Подводим итоги
Воспаление седалищного нерва – такая патология, которая, если начала развиваться, не даст человеку жить нормально. Но именно поэтому редко бывают случаи, что больные поздно приступают к лечению. К счастью, в настоящее время существует множество различных способов терапии, которые быстро и эффективно избавят от такой неприятной проблемы.
Видео — Что делать при воспалении седалищного нерва?
Ишиас - клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Читайте также:


