Какие физиопроцедуры при периостите

Периостит челюсти (в народе – флюс) – это воспалительный процесс, локализующийся в области надкостницы тех или иных отделов верхней и нижней челюсти. Более 5 % пациентов, обратившихся к стоматологу по поводу воспалительного заболевания органов полости рта, страдает именно им. В подавляющем большинстве случаев это острое воспаление, и лишь у 5 % больных оно характеризуется хроническим течением. Поскольку у 55-65 % больных патологический процесс локализуется именно в нижней челюсти, речь в нашей статье пойдет именно о нем. Но, конечно, причинные факторы, общие симптомы, принципы диагностики и лечения (в том числе и методики физиотерапии) при периоститах любой локализации практически аналогичны друг другу.
Виды периостита

Как было сказано выше, периостит нижней челюсти бывает острым и хроническим. Первый, в свою очередь, делится на серозный и гнойный (определяется характером отделяемого), второй – простым и оссифицирующим.
Пути проникновения инфекционного агента под надкостницу могут быть различны. В зависимости от этого периостит бывает:
- одонтогенным (причина болезни – воспалительный процесс в зубах);
- лимфогенным (инфекция распространяется под надкостницу с током лимфы);
- гематогенным (попадает с кровотоком);
- травматическим (возникает вследствие механического повреждения надкостницы – инфекция извне попадает непосредственно в очаг будущего воспалительного процесса, минуя крово-, лимфоток и другие ткани).
Если патологический процесс затрагивает только 1 или 2-3 зуба, это ограниченный периостит. А заболевание, охватывающее практически всю челюсть, называют диффузным. Эта классификация, как правило, касается гнойной формы патологии.
Причины и механизм развития
Периостит – это инфекционное заболевание. Причиной его являются те же микроорганизмы, которые вызывают болезни зубов, и их ассоциации (в частности, стрепто-, стафилококки, анаэробная и кишечная, грамотрицательные и грамположительные палочки).
В подавляющем большинстве случаев периостит нижней челюсти развивается на фоне какого-либо воспалительного заболевания зубов (хронический периодонтит, кариес, альвеолит, пародонтит, киста челюсти). При отсутствии лечения этих патологических состояний микроорганизмы по костным канальцам челюсти распространяются из области зуба под надкостницу.
Также периостит может стать следствием таких болезней, как острый или хронический тонзиллит, отит, ОРВИ и других. В этом случае инфекция попадает под надкостницу с крово- или лимфотоком.
При несоблюдении правил асептики и антисептики во время хирургических вмешательств на зубах, а также в результате травматических повреждений лица, челюсти и непосредственно зубов возникает травматический периостит.
Факторами, повышающими риск развития этой патологии, являются:
- переутомление;
- острые или хронические стрессы;
- переохлаждение;
- прием некоторых лекарственных препаратов (гормонов, цитостатиков);
- общие заболевания, снижающие иммунитет.
Экссудат из пораженных отделов зуба по гаверсовым каналам попадает под надкостницу. В этой области развивается острый воспалительный процесс – формируется поднадкостничный абсцесс. При хронической форме заболевания под надкостницей возникает вялотекущее воспаление, вследствие которого на поверхности челюсти формируется молодая костная ткань. Этот процесс может быть обратимым или же прогрессирует, образуя участки гиперостоза (костные наросты).
Клиническая картина
Течение периостита зависит от формы и распространенности заболевания, а также от индивидуальных особенностей иммунной системы больного.
При серозной форме болезни пациент предъявляет жалобы на отечность тканей лица, увеличение и болезненность подчелюстных и/или переднешейных лимфатических узлов (регионарный лимфаденит). Визуально в области поражения определяется покраснение слизистой оболочки и обнаруживается зуб, страдающий периодонтитом, кариесом или иным заболеванием.
Острый гнойный периостит характеризуется интенсивными болями в области поражения, часто – пульсирующими. Визуально определяется отечность (при поражении надкостницы нижней челюсти отек охватывает зону нижней губы и подбородок), покраснение (гиперемия) кожи над ней и сглаженность кожных складок. Регионарные лимфатические узлы увеличены и болезненны при прикосновениях к ним. Температура тела больного повышается до фебрильных значений (не менее 38 °С), также он отмечает общую слабость, недомогание, головную боль.
Патологический процесс прогрессирует, объем гнойного отделяемого под надкостницей увеличивается, формируется абсцесс. Все эти процессы сопровождаются нарастанием клинической симптоматики заболевания. Дальнейшее его течение имеет 2 пути: абсцесс вскрывается либо в полость рта или его преддверие (пространство между зубами и внутренней поверхностью губ – это благоприятный исход), либо в мягкие ткани, окружающие очаг поражения (формируется флегмона челюстно-лицевой области – это опасное состояние, требующее помощи челюстно-лицевого хирурга).
Принципы диагностики
Стоматолог выставляет диагноз на основании жалоб больного, данных анамнеза и жизни (боль в зубе, острое инфекционное заболевание, предшествовавшее появлению симптомов текущей патологии), а также учитывая результаты осмотра полости рта. При этом врач зачастую обнаруживает зуб, страдающий кариесом, периодонтитом или иным заболеванием, при постукивании по которому пациент ощущает интенсивную боль. Слизистая оболочка над очагом поражения отечна, покрасневшая (гиперемирована), под ней определяется уплотнение (воспалительный инфильтрат), резко болезненное при прикосновениях к нему, и положительный симптом флюктуации (колебания гнойных масс).
Чтобы уточнить диагноз, врач направляет пациента на рентгенографию пораженных зубов или участка челюсти. На снимке обнаруживается периодонтит, киста зуба или иная патология, а при хронической форме болезни – молодая костная ткань.
Некоторые иные заболевания полости рта характеризуются симптомами, напоминающими таковые при периостите. Врачу следует помнить о них, чтобы не ошибиться с диагнозом. Итак, при периостите нижней челюсти следует проводить дифференциальную диагностику с:
- острым или хроническим одонтогенным остеомиелитом нижней челюсти;
- острым воспалением слюнных желез;
- острым периодонтитом;
- флегмоной челюстно-лицевой области;
- острым воспалительным процессом в околоносовых пазухах;
- острым воспалением регионарных лимфатических узлов;
- опухолями или опухолеподобными заболеваниями кости.
Тактика лечения

Если периостит диагностирован на стадии серозного воспаления, зачастую удается обойтись консервативными методами лечения. Конечно, в первую очередь необходимо ликвидировать причину периостита – санировать пораженный зуб или иной очаг инфекции, а если зуб разрушен настолько, что уже не выполняет своих функций, то удалить его. После этого полость рта обрабатывают растворами антисептиков (Хлоргексидином, Фурацилином, перманганатом калия и другими), и процесс сходит на нет – больной выздоравливает.
При гнойном периостите все сложнее. В обязательном порядке стоматолог осуществляет хирургическое вмешательство — устраняет гнойник под надкостницей:
- область вокруг абсцесса инфильтрирует раствором анестетика (лидокаина или тримекаина);
- вскрывает гнойник;
- удаляет из него содержимое;
- обрабатывает полость антисептическими растворами и растворами протеолитических ферментов;
- устанавливает в рану дренаж (резиновую полоску, по которой из раны будет выходить наружу вновь образовавшаяся воспалительная жидкость);
- ушивает.
Параллельно он решает вопрос устранения причины периостита – определяет, санировать зуб или удалить его, и выполняет это.
После операции в зависимости от тяжести заболевания больному могут быть назначены такие лекарственные препараты:
- антибактериальная терапия (антибиотики широкого спектра действия, сульфаниламиды);
- обезболивающие и противовоспалительные средства (ибупрофен, нимесулид и прочие);
- антигистаминные средства (например, цетиризин);
- растворы антисептиков (Хлоргексидин, перекись водорода и другие) для полосканий полости рта;
- препараты, улучшающие иммунитет (экстракт эхинацеи, левамизол и другие);
- поливитаминные комплексы.
Все манипуляции, описанные выше, в подавляющем большинстве случаев проводятся в амбулаторном порядке – в условиях стоматологической поликлиники, и госпитализации не требуют.
Физиотерапия
Чтобы предупредить распространение воспалительного процесса на близлежащие ткани, то есть ограничить его, а также с целью обезболивания и ускорения процесса образования поднадкостничного абсцесса при периостите, может быть использовано физиолечение. Назначают его уже на следующий день после оперативного вмешательства. Для этого предварительно удаляют дренаж из раны, а после физиопроцедуры – обрабатывают ее раствором антисептика и снова устанавливают дренаж.
Наиболее широкое применение получили:
- флюктуоризация (активный электрод располагают непосредственно на ране, а пассивный – на коже над инфильтратом; в первый сеанс воздействуют недолго – 8 минут, в последующие сеансы время экспозиции увеличивают до 12-15 минут; проводят такие процедуры 1 раз в день курсом в 8-10 сеансов);
- гальванизация (этот метод физиолечения сменяет предыдущий на этапе заживления раны, когда она уже покрылась эпителием; он улучшает процессы обмена веществ в тканях, предотвращая образование грубого рубца; электроды располагают так же, как и при проведении флюктуоризации, воздействуют до 20 минут 1 раз в 1-2 дня курсом в 3-5 процедур);
- УВЧ-терапия (ее применяют вместе с флюктуоризацией, если имеет место сильный отек мягких тканей лица, шеи, области уха и глаза; размер пластин подбирают индивидуально, в зависимости от размеров отека, располагают их на 0.5-2 см над раной; продолжительность воздействия – 8-10 минут);
- облучение ультрафиолетовыми лучами (назначают его тяжелым, ослабленным больным с высокой температурой тела; применяют лучи интегрального спектра; в начале курса лечения доза излучения составляет 2-3 биодозы, в конце – 6-8 биодоз; процедуры проводят каждый день курсом в 5-6 сеансов);
- ультразвуковая терапия (если на месте операционной раны остается грубый рубец и уплотнение, используют этот метод лечения в непрерывном режиме; продолжительность сеанса – 6-8 минут; курс лечения включает в себя до 10 процедур);
- теплолечение, а именно – аппликации парафина (применяют параллельно с ультразвуковой терапией при ее неэффективности как самостоятельной процедуры или же в особо тяжелых случаях; улучшает в области воздействия микроциркуляцию, активизирует процессы обмена веществ, что способствует рассасыванию инфильтрата и смягчению рубцовой ткани).
Конечно, все физиопроцедуры назначают с учетом общих противопоказаний.
Заключение
Периостит нижней челюсти – это воспалительный процесс серозной или (чаще) гнойной природы, локализующийся в области надкостницы этой кости. Более чем в 95 % случаев он возникает на фоне инфекционных заболеваний зубов. Гной из первичного очага распространяется под надкостницу и накапливается там, формируя абсцесс. При отсутствии на данном этапе лечения он может расплавить кость и распространиться в окружающие ее мягкие ткани – образуется флегмона челюстно-лицевой области, требующая неотложной помощи челюстно-лицевого хирурга. Чтобы не допустить ее формирование, следует при первых симптомах периостита обратиться за помощью к стоматологу за консультацией и лечением. Оно зависит от формы и стадии патологического процесса и может включать в себя хирургическое вмешательство (вскрытие гнойника), прием медикаментозных средств (антибиотиков, сульфаниламидов, НПВС, противоаллергических, иммуномодулирующих и общеукрепляющих препаратов), полоскания полости рта растворами антисептиков, физиотерапию. Методики последней помогают в короткий срок устранить воспаление, обезболить, активизируют процессы обмена веществ в очаге поражения, способствуя заживлению раны.
Чтобы не допустить развитие периостита нижней челюсти, следует внимательно относиться к здоровью полости рта – уделять внимание ее гигиене, своевременно лечить зубы, не допуская хронизации их заболеваний. При таком подходе это крайне неприятное заболевание наверняка обойдет вас стороной.
Познавательный видеоролик о периостите:
Не так уж редко в полости рта возникают достаточно серьезные воспалительные процессы. Одни из них являются самостоятельными, другие осложнением более легких заболеваний.
Флюс (нем. Fluß, буквально – поток, течение) — это воспалительное заболевание надкостницы верхней или нижней челюсти, сформированное из-за отсутствия своевременного лечения кариеса, пульпита, периодонтита или отдельных заболеваний пародонта. Говоря профессиональным языком, такое воспаление называется периоститом.
Основные причины возникновения периостита

Гнойник на десне в области причинного зуба, в поздней стадии формирования
Конечно, основной причиной является нелеченный кариес и его осложнения. В кариозной полости находятся всевозможные микроорганизмы. Они высоко патогенны, при отсутствии лечения могут быстро проникнуть в полость зуба и вызвать поражение пульпы или пульпит. Затем патологический процесс спускается ниже за пределы верхушки корня зуба и начинает формироваться верхушечный периодонтит. Он как раз и будет являться последней инстанцией перед воспалением надкостницы.
На развитие болезни может повлиять ангина, повреждения слизистой оболочки полости рта или даже занос инфекции гематогенным путем из соседних отделов челюстно-лицевой области.
Симптоматика периостита
Если распухла десна, то это не обязательно флюс. Припухлость наблюдается и при гипертрофическом гингивите. А вот заболевания пародонта способны сами по себе вызвать периостит. Особенно это касается пародонтита. При этом заболевании формируются десневые карманы с гнойным содержимым. Разрушение кости пародонта способствует проникновению инфекции на надкостницу челюсти.

Заболевания пародонта, способствующие формированию флюса
Опухоль десны формируется достаточно быстро. Буквально за сутки появляется резкая зубная боль. Даже самые сильные обезболивающие средства ее не снимают. Прикосновение или надавливание на зуб только усиливают болевую реакцию. Появление отека десны говорит о накоплении в ней серозного или гнойного экссудата. Если причинный зуб расположен на нижней челюсти, то наблюдается заметная асимметрия лица снаружи, на верхней челюсти наблюдается отек под глазным яблоком.
Страдает общее самочувствие. Повышается температура тела до 38-39 градусов. Наиболее выражены симптомы у людей среднего возраста, из-за особенностей строения челюстно-лицевой области. Иногда наблюдается флюс после удаления зуба. Причина тому занос инфекции извне или разрушенного зуба при удалении. По неопытности врача, из-за сложной операции в лунке удаленного зуба могут остаться частички отломленного корня. Они то и являются основной причиной воспаления в этом случае.

Бурная клиническая картина характерна для острого течения периостита. При хронической форме симптомы не выражены, и она может длиться долго. В случае обострения симптомы усиливаются и напоминают острое течение.
Лечебные мероприятия по устранению периостита
Все лечение флюса подразумевает медикаментозное, хирургическое и в определенных случаях физиотерапевтическое воздействие. Все мероприятия проводятся в комплексе.

Схема формирования периостита челюсти
Медикаментозное и физиотерапевтическое лечение направленно на подавление развития микроорганизмов в очаге воспаления и восстановления поврежденных тканей. Хирургическое воздействие помогает осуществить отток гноя и уменьшить отечность.
Что делать при наличии нарыва на десне? В первую очередь необходимо обратиться к врачу. Скорейшее посещение стоматолога поможет избежать более серьезных осложнений. Не леченый периостит способен быстро перейти в остеомиелит челюсти с образованием некроза и секвестрации. Это чревато возникновением сепсиса или заражением крови. Последствия флюса без надобного лечения способны привести к инвалидности и тяжелым увечьям лицевых костей.

Разрез десны при вскрытии флюса
Первое что необходимо сделать врачу, это удалить причинный зуб и провести периостотомию. Таким образом, будет обеспечен достаточный отток экссудат из раны. Отрытая лунка удаленного зуба будет способствовать также хорошей обработки ее антисептическими растворами.
Флюс после разреза десны сразу идет на убыль. Гной, который формировался в очаге воспаления, легко выходит и не имеет возможности накапливаться как раньше. Чтобы рана была дольше открытой, ставят дренаж. Он представляет собой обычную тонкую полоску из латекса. Все оперативные процедуры проводятся под местной анестезией.
При возникновении признаков периостита, место поражения нельзя не греть, не охлаждать. Тоже самое недопустимо сразу после проведения операции периостотомии.
Пациенты часто спрашивают можно ли не удалять зуб? Такое допускается, если процесс только в начальной стадии, но рассечение слизистой в области верхушки корня причинного зуба, проводиться обязательно. Тогда как лечить флюс в этом случае? Весь упор делается на применение лекарственных веществ.
Медикаментозное лечение
Оно в основном основано на применении антибактериальной терапии и антисептических полосканий.
Предупреждение для тех, кто пытается лечить флюс в домашних условиях:
Из таблетированных препаратов часто назначают Нимисил. Он имеет выраженные обезболивающие и противовоспалительные свойства. Припухлость на десне значительно снижается после 2-3 дней приема препарат.

Нимесил в упаковках по 30 пакетов фирмы Berlin-Chemie/Menarini (Берлин-Хеми/Менарини)
Параллельно может быть назначен Диазолин. Он помогает устранить сильный отек десны и уменьшить воспалительный процесс. Обладает слегка снотворным действием, поэтому его желательно принимать на ночь.

Диазолин (Diazolinum) в таблетках
Если мучают сильные постоперационные боли, то можно принимать Диклофенак. В нем сочетается мощное противовоспалительное действие с неплохим обезболивающим эффектом.

Диклофенак в таблетках фирмы Hemofarm
Чтобы избежать дальнейшего распространения патологического очага и образования гнойного скопления, назначают полоскания полости рта лекарственными препаратами. Самым простым и доступным может быть питьевая сода. Чайную ложку порошка растворяют в 200-250гр. теплой кипяченой воды. Кратность полоскания до 6 раз в день, в течение нескольких минут. Обязательна процедура после приема пищи. Ее остатки могу скапливаться в ране и провоцировать развитие микробов. Процедуру с данным препаратом можно применять до полного выздоровления.

Пищевая сода — самый доступный препарат, который можно использовать в домашних условиях для лечения флюса
Чтобы припухлость на десне прошла быстрее, и не возникло осложнений, стоит использовать препарат Ротокан. В его составе присутствуют настои трав с выраженным терапевтическим действием. Это настой календулы, ромашки, тысячелистника. Примерно 5мл. средства разводят в стакане воды. Полоскать необходимо по тому же принципу, что и содой.
Высокое положение среди антисептических препаратов занимает хлоргекседин. Мощное губительное действие на большинство микроорганизмов, позволили препарату получить особый статус в стоматологии. Помимо противовоспалительного действия, хлоргекседин способен активизировать рост клеток для скорейшего заживления раны.
Важную роль играют антибиотики при флюсе десны. Они помогают на ранних стадиях предотвратить образование гнойного экссудата. В более сложных случаях препараты назначаются только после вскрытия патологического очага. Антибиотики способствуют максимальному подавлению воспаления и предупреждению распространения инфекции.

Прием антибиотиков при флюсе — надежный способ быстро победить воспаление
Дозировку и само вещество назначает врач. Наиболее эффективными считаются следующие антибиотики:
- Линкомицин
- Ципролет
- Ципрофлоксацин
- Амоксиклав.
Чтобы вытянуть гной из десны, можно применить мазь Левомеколь. Ее применяют как до, так и после вскрытия гнойника. После вскрытия мазь закладывают непосредственно в рану, при помощи ватных жгутиков.

Кроме этого хороший эффект дают мазь Вишневского и Метрогил Дента.
Применение сил природы способствует наилучшему заживлению всех патологических ран, без осложнений и в короткие сроки. Так действие имеет геленеоновый лазер и обычное УФО. Эти методики позволяют в разы ускорить регенерацию и снять воспаление.

Терапевтическое воздействие лазером на гнойник
Электрофорез может применять с различными препаратами, в зависимости от необходимости. Для снятия боли используются анальгетики. Чтобы расщепить гнойный экссудат и быстрее его вывести, применяют ферменты. Ну а если необходимо восстановить костную ткань, то здесь подойдет электрофорез с кальцием. После вскрытия патологического очага через сутки, назначают УВЧ-терапию и УФО, непосредственно на слизистую полости рта, в области поражения.
Однако надо помнить, что физиотерапевтические методы имеют ряд абсолютных противопоказаний. Особенно это относиться к людям с заболеваниями эндокринной системы, страдающим низким артериальным давлением, беременным женщинам.
Выводы
Иногда, удается вылечить флюс в домашних условиях, но, зачастую, нежелание посетить врача-стоматолога приводит к усугублению ситуации. При появлении флюса, при первой же возможности, необходимо посетить врача, а не заниматься экспериментами с полосканием рта содой и солью.
ЗАБОЛЕВАНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- КАРИОЗНАЯ БОЛЕЗНЬ – патологический процесс, при котором идёт деминерализация и размягчение твёрдых тканей зуба с образованием дефекта в виде полости.
Задачи физиотерапии: купировать боль, задержать процесс деминерализации, улучшить обменные процессы и витаминообразование при системных процессах.
Методы лечения кариозной болезни в физиотерапии:
- анальгетические (Диадинамические токи, Синусоидальномодулированные токи)
- анестезирующие (введение анестетиков: новокаин, лидокаин методом элетрофореза, ДДТ – фореза, СМТ-фореза)
- реминерализирующие (электрофорез микроэлементов: кальция, фтора, фосфора)
- ПУЛЬПИТ – это воспаление в пульпе.
Задачи физиотерапии: купировать боль и воспаление, улучшить регенерацию пульпы.
Методы лечения пульпита в физиотерапии:
- анальгетический (ДДТ, СМТ)
- анестезирующие (введение анестетиков электро-, ДДТ-, СМТ-форезом.)
- противовоспалительные (инфракрасная лазеротерапия)
- бактерицидный (электрофорез йода)

- ПЕРИОДОНТИТ — воспаление периодонта (образования соединительной ткани, расположенной между компактной пластинкой зубной ячейки и цементом корня зуба)
Задачи физиотерапии: купировать боль и воспаление, улучшить лимфоток.
Методы лечения периодонтита в физиотерапии:
- анальгетический (ДДТ, СМТ)
- анестезирующий (форез анестетиков)
- противовоспалительный (инфракрасный лазер, ультразвук)
- противоотёчный (ПеМП)
- бактерицидный (электрофорез йода)
- ПАРОДОНТИТ – это воспаление всех элементов пародонта (десна, периодонт, альвеола), разрушающие эти элементы, приводящие к выпадению зуба.
Задачи физиотерапии: купировать воспаление и боль, уменьшить деминерализацию, улучшить микроциркуляцию, нормализовать тонус сосудов, устранить венозный застой, улучшить трофику, повысить резистентность тканей.
Методы лечения пародонтита в физиотерапии:
- анальгетические (ДДТ, СМТ)
- противовоспалительные (ультразвук, лазер, лекарственный электрофорез)
- электрофорез антигистаминных препаратов.
- ионокорригирующие (электрофорез аскорбиновой к-ты, витамина Р)
ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА

Травмы и воспаление, остеоартроз, анкилоз (патологическое соединение фиброзной или костной спайкой вследствие деструктивных изменений сустава.)
Задачи физиотерапии: уменьшение воспаления, сенсибилизации организма, уменьшение боли и отёка, предупреждение развития осложнений – анкилоза и контрактуры.
Методы лечения заболевания височно-нижнечелюстного сустава в физиотерапии:
- противовоспалительные (лазер, лазерофорез гидрокортизона и нпвс)
- лимфодренирующий (ПеМП, фонофорез гепарина, электрофорез лидазы)
- анальгетические (ДДТ, СМТ)
- анестезирующие (форез анестетиков)
- сосудорасширяющие (электрофорез вазодилататоров-дибазола, папаверина)
- фибромодулирующие, хондропротекторные (лазерофорез хондроксида, электофорез кальция, фосфора, магния; фонофорез хондроксида)
- дефиброзирующие (фонофорез лидазы, карипаина, электрофорез калия йодида, лидазы, карипазима)
ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ
- АЛЬВЕОЛИТ – это инфекционно-воспалительный процесс в области лунки и её стенок, возникший после удаления зуба. Осложнения: периостит, остеомиелит, абсцесс, флегмона, гайморит, лимфаденит.

Задачи физиотерапии: уменьшение воспаления, боли; восстановление эпителизации.
Методы лечения альвеолита в физиотерапии:
- бактерицидные (лазерофорез антисептиков)
- противовоспалительные (ИК –лазер, фонофорез гепарина)
- трофические (лазерофорез хондроксида, актовегина, солкосерила)
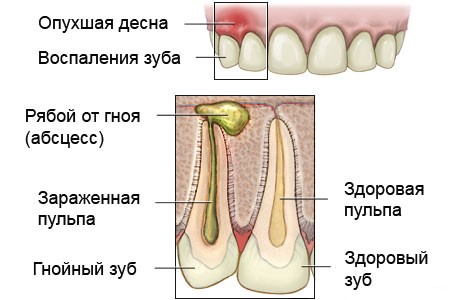
- ПЕРИОСТИТ ЧЕЛЮСТЕЙ — инфекция с поражением костных структур челюсти в пределах пародонта причинного зуба с захватом надкостницы.
Задачи физиотерапии: бактерицидное действие, купирование воспаления, боли, иммунокорекция.
Методы лечения периостита челюстей в физиотерапии:
- противовоспалительные (ИК-лазерофорез)
- анальгетические (флюктуоризация, ИК-лазер)
- иммунокоррекция (чрезкожная ИК-лазерное облучение крови)
- ОСТРЫЙ АБСЦЕСС И ФЛЕГМОНА
АБСЦЕСС – это образование ограниченного гнойного очага в результате гнойного расплавления участка клетчатки, реже – другой ткани.
ФЛЕГМОНА – это острое разлитое гнойно-некротическое воспаление клетчатки (подкожной, межмышечной, межфасциальной) с тенденцией к прогрессированию, сопровождающееся общими проявлениями интоксикации.
АДЕНОФЛЕГМОНА – это гнойное воспаление клетчатки вследствие лимфаденита. Осложнения: медиастинит, тромбоз венозного синуса.
ЛЕЧЕНИЕ ЭКСТРЕННОЕ ХИРУРГИЧЕСКОЕ.
Физиотерапия применяется только после дренирования гнойного очага.
Методы лечения абсцесса и флегмоны в физиотерапии:
- чрезкожное лазерное облучение
- лазерофорез подчелюстных лимфоузлов.
ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЁЗ
СЛЮННОКАМЕННАЯ БОЛЕЗНЬ – это образование конкрементов в слюнной железе с ухудшением (прекращением) пассажа слюны и последующее развитие о. сиалоаденита.
Задачи физиотерапии: увеличить пассаж слюны, венозный лимфоток; иммунностимуляция, седация; уменьшение воспаления; нормализация трофики ткани; мукоцидное и бактерицидное действие.
Методы лечения заболеваний слюнных желез в физиотерапии:
- противовоспалительные (ИК-лазер)
- лимфодренаж (ДДТ, СМТ-форез протеолитических ферментов, йода, меди, цинка, эуфиллина; фонофорез гепарина, троксевазина; магнитотерапия)
- дефиброзирующие (фонофорез контратубекса йода; электрофорез лидазы, йода)
- иммуностимулирующие (чрезкожное ИК-лазерное облучение крови; массаж воротниковой области и головы; электрофорез сульфата магния, хлорида кальция по воротниковой методике.)
- седация (электрофорез брома по воротниковой методике; хвойные ванны)
Мы приглашаем Вас получить свою порцию здоровья в нашей клинике!
Читайте также:


