Какая инфекция при трофических язвах
Трофическая язва является долго незаживающим дефектом, раной кожных покровов. Преимущественно связана с нарушением кровообращения. Чаще всего, почти в 80% случаев трофическая язва диагностируется как следствие нарушения венозного оттока, считается осложнением варикозного расширения вен.
Язвой принято считать рану, которая не регенерирует в течение 4 недель, даже при терапевтическом воздействии.
Причины возникновения трофической язвы
Трофические язвы нижних конечностей развиваются в ходе артериальных и венозных расстройств или их сочетаний.
Язвы на ногах могут возникать как симптомы поздних стадий хронической ишемии нижних конечностей (ХИНК). Это заболевание вызвано атеросклерозом, что приводит к сужению артерий нижних конечностей и, тем самым, к ухудшению подачи кислорода в ткани. В дополнении к хромоте (боль в конечностях во время ходьбы), осложненные формы ХИНК могут сопровождаться появлением язв на ногах. Язвенные поражения, как правило, появляются в ишемической области, страдающей от недостатка питательных веществ и кислорода.
Ранние стадии заболевания можно лечить консервативно. Пациент должен регулярно использовать некоторые антикоагулянтные препараты и препараты против высокого уровня холестерина, особенно статинов.
Трофические язвы на фоне венозной недостаточности относятся к группе состояний, известных как хронические заболевания вен нижних конечностей. Кровь начинает скапливаться в венах, за которой следует местное увеличение венозного кровяного давления. Это приводит к раздражению местных тканей. Пораженная нижняя конечность начинает набухать, а подкожная клетчатка вырабатывать темный пигмент — появляются красновато-синеватые пятна. По мере прогрессирования, данные пятна перерождаются в язвенные поражения.
Также на развитие острой венозной недостаточности влияют рецидивирующие инфекции кожи (как правило, рожистое воспаление), сахарный диабет, тромбоз глубоких вен, поверхностных вен флебит и отсутствие физических упражнений. Когда некоторые из этих факторов сочетаются, риск язв значительно возрастает.
Признаки и симптомы трофической язвы
Процесс классического образования трофической язвы обычно имеет хроническое течение. Вначале можно визуализировать варикозное расширение вен, затем появляется темная пигментация и припухлость вокруг лодыжек. Качество кожи ухудшается, она становится тоньше, появляются покраснения, шелушения, в области раны происходит выпадение волос. Любая незначительная травма может привести к образованию мелких дефектов, которые начинают углубляться и увеличиваться. Бактериальная инфекция при таком травмировании обычно неизбежна, поэтому нередко язва сопровождается выделением серозной жидкости и гнойного секрета.
Кроме того, пациенты жалуются на постоянную усталость, тяжесть в ногах, появление отечности. В области начала образования язв практически всегда ощущается зуд и жжение. Происходит распад гемоглобина и образование гемосидерина, что приводит к развитию дерматитного поражения кожного покрова.
Лечение трофической язвы
Эффективное лечение трофической язвы невозможно без устранения ее первопричины, как правило, это венозная недостаточность. В первую очередь, необходимо купировать повышенное давление в венах, устранить отечность, снизить воспалительную реакцию. Предварительно проводится обследование, что позволит выявить возможность нормализации давления и подобрать наиболее эффективную тактику последующего лечения. Назначается УЗИ кровеносных сосудов и лабораторное исследование крови.
В зависимости от запущенности патологии, а также ее течения могут быть назначены как консервативные методы терапии, так и хирургическое вмешательство.
При отсутствии рекомендаций к экстренному проведению хирургического вмешательства, врач разрабатывает схему консервативного лечения. Основная медикаментозная терапия состоит в следующем:
- Флеботоники, антиагреганты. Препараты предназначены для контроля свертываемости крови, являются антикоагулянтами. Действие препаратов направлено на устранение венозного застоя и улучшения кровообращения. Чаще всего специалисты рекомендуют Гепарин-Рихтер, Тромбофоб, Ликвэмбин, Тромболиквин. Средства выпускаются для инъекционного введения или перорального приема.
- Активаторы клеточного метаболизма. Наиболее известными средствами данной группы являются Актовегин, Солкосерил. Активируют обменные процессы, ускоряют процесс регенерации тканей, улучшают кровообращение, обладают высокой эффективностью по отношению к длительно не заживающим повреждениям кожи. Выпускаются в виде местных средств, для приема внутрь и внутримышечного введения.
- Обезболивающие. При выраженном болевом синдроме назначают обезболивающие препараты, чаще это нестероидные противовоспалительные средства: Нимесил, Панадол, Диклофенак.
Кроме приема медикаментов в обязательном порядке должна соблюдаться правильная обработка пораженного части конечности. Ежедневно, перед нанесением местного препарат язва обрабатывается антисептическим раствором: перекисью водорода или хлоргексидином 0,05%. Далее следует наложить стерильную повязку. Повязку следует накладывать не туго, обеспечивая ране доступ к кислороду, что ускорит ее заживление.
При наличии у больного обширного язвенного поражения, когда рана достигает 5-7 см, назначается операция по пересадке эпителиальной ткани. Хирургическое вмешательство выполняется одновременно с процедурой, корректирующей венозный кровоток и улучшающее функционирование сосудов. Кожу для пересадки берут с области бедра, у женщин — с зоны бикини, что позволит исключить визуальные дефекты в виде шрамов.
Также при язвах трофического типа проводят декомпрессионную фасциотомию, которая направлена на предупреждение ишемии нижних конечностей. Манипуляция позволяет устранить отеки и повышенное давление, улучшить кровообращение в месте развития патологического процесса.
В случае наличия воспалительного процесса и инфекционного, пациенту назначается курс противобактериальной терапии. Применяются антибиотики широкого спектра действия, это могут быть Сумамед, Макропен, Азитромицин.
Для ускорения процесса регенерации тканей и снижения болевого синдрома рекомендуются физиотерапевтические процедуры. В данном случае наиболее эффективными считаются ультразвуковая кавитация, лазерное воздействие, магнитотерапия.
Лечение трофической язвы в домашних условиях
Народная медицина предлагает следующие рецепты, основанные на использование лекарственных трав:
- Две столовые ложки сухих соцветий лаванды залить 500 мл кипятка и дать несколько часов настояться. После чего отвар нужно процедить и применять в качестве местного антисептика, ежедневного обрабатывая рану.
- Три столовых ложки эвкалипта и столько же календулы залить 500 мл воды и прокипятить несколько минут. Использовать как примочки. Эвкалипт обладает противомикробным действием, а календула подсушивает и ускоряет заживление язв.
- Взять по одной столовой ложке ромашки аптечной, душицы, кипрея, смешать с 250 мл кипятка и дать настояться в течение 6 часов. Далее в отвар добавляют одну столовую ложку настойки прополиса и применяют в качестве примочек.
Для лечения трофических язв часто применяют такие компрессы:
- Яичный желток смешать с натуральным, жидким медом, в соотношение 1 к 1. Смесь наносится на предварительно очищенную рану, накрывается стерильной повязкой и оставляется на ночь. Рекомендуется провести не менее 5 таких процедур.
- Несколько таблеток стрептоцида перемалывают до состояния порошка, смешивают с чайной ложкой перекиси водорода 3%, наносят на рану и оставляют на ночь. Такой компресс следует делать ежедневно в течение 5-7 дней.
- Берут 100 мл оливкового масла, 50 грамм натурального воска и 4 перепелиных желтка, предварительно сваренных (желток должен быть плотным). Все ингредиенты смешиваются до состояния мази, далее средство наносят плотным слоем на рану, накрывают стерильной повязкой и оставляют на 10-12 часов. Рекомендуется курс из 10 процедур.
Какие могут назначаться мази при лечении язв на ногах?
При лечении трофических язв на ногах могут назначаться различные местные препараты в виде мазей. В большинстве случаев больному могут назначаться следующие виды препаратов:
- Аргосульфан. Средство разработано на основе серебра, обладает противобактериальным действием, применяется на всех этапах терапии язвенного поражения кожи.
- Ирукосол. Основное действующее вещество мази — фермент коллагенеза. Является веществом, добываемым из поджелудочной железы убойного скота. Обладает высокими регенерирующими возможностями.
- Левомеколь. Не обладает заживляющими способностями, однако используется как мощный противомикробный препарат местного использования.
Однако чаще всего практикуется назначение мазей Солкосерил и Актовегин. Препараты не имеют аналогов и обладают высокими заживляющими способностями, восстанавливают поврежденный эпителий, ускоряют процесс внутриклеточного метаболизма.
Какие могут быть осложнения?
Отсутствие адекватного лечения трофической язвы может привести к развитию следующих осложнений:
- острое воспаление регионарных узлов;
- острое воспаление капилляров;
- общий гнойный и инфекционный процесс (сепсис);
- анаэробная гангрена с тяжелой инфекционной реакцией;
- развитие воспалительного процесса костной ткани;
- преобразование пораженных участков кожи в раковое заболевание.
Меры профилактики
Поскольку трофические язвы в большинстве случаев являются следствием острой венозной недостаточности, следует свести к минимуму возможность ее развития. Развитие варикозного расширения вен может быть предотвращено уменьшением веса, физическими упражнениями и предотвращением длительного пребывания или сидения. При сидении желательно, чтобы нижние конечности находились на повышенном уровне для поддержания местного кровотока. Эффективная форма профилактики — ношение компрессионного трикотажа в виде гольф или чулок.
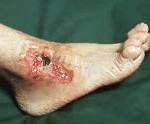
Трофическая язва – это открытая рана на коже или слизистой, возникшая после отторжения омертвевших тканей и не заживающая в течение 6 и более недель. Причина развития трофической язвы – местное нарушение кровообращения или иннервации тканей. Трофические язвы развиваются на фоне различных заболеваний, отличаются упорным длительным течением и с трудом поддаются лечению. Диагностика проводится ультразвуковыми методами (УЗДГ, УЗДС вен). Выздоровление напрямую зависит от течения основного заболевания и возможности компенсации нарушений, которые привели к возникновению язвы.
МКБ-10
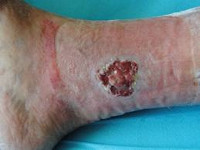

Общие сведения
Трофическая язва — длительно не заживающий дефект кожи и расположенных под ней тканей. Варикозные трофические язвы чаще возникают в нижней трети голени на фоне варикозно расширенных вен. На отечной конечности появляется синюшное болезненное пятно, затем небольшие язвочки, которые постепенно сливаются в один дефект. Из язвы сочится кровянистое или гнойное отделяемое, нередко с запахом. Течение рецидивирующее, прогрессирующее, полное излечение варикозных трофических язв возможно лишь при удалении измененных вен. Диагностикой и устранением причин появления трофической язвы в таких случаях занимается клиническая флебология.

Причины
Возникновение трофических язв может быть обусловлено любым заболеванием поверхностных или глубоких вен, сопровождающимся хронической венозной недостаточностью. При постановке диагноза очень важна болезнь, которая вызвала образование язвы, поскольку тактика лечения и прогноз в значительной степени зависит от характера основной венозной патологии. К развитию трофической язвы может приводить:
- хроническая венозная недостаточность (при варикозном расширении вен, посттромбофлебитической болезни);
- ухудшение артериального кровообращения (при гипертонической болезни, сахарном диабете, атеросклерозе);
- нарушение оттока лимфы (лимфедема);
- травмы (отморожения, ожоги);
- хронические заболевания кожи (экзема и т. д.).
Трофическая язва может развиться при отравлении хромом или мышьяком, некоторых инфекционных болезнях, системных заболеваниях (васкулиты), нарушении местного кровообращения при длительной неподвижности в результате болезни или травмы (пролежни). Более 70% всех трофических язв нижних конечностей вызвано болезнями вен.
Патогенез
Нарушение венозного кровотока, вызванное заболеваниями венозной системы, приводит к депонированию крови в нижних конечностях. Кровь застаивается, в ней накапливаются продукты жизнедеятельности клеток. Питание тканей ухудшается. Кожа уплотняется, спаивается с подкожной клетчаткой. Развиваются дерматиты, мокнущая или сухая экзема.
Из-за ишемии ухудшается процесс заживления ран и царапин. В результате мельчайшее повреждение кожи при хронической венозной недостаточности может стать причиной развития длительно текущей, плохо поддающейся лечению трофической язвы. Присоединение инфекции утяжеляет течение заболевания и приводит к развитию различных осложнений.
Симптомы трофической язвы
Развитию трофической язвы венозной этиологии предшествует появление характерных признаков прогрессирующего поражения венозной системы. Вначале пациенты отмечают усиление отеков и чувства тяжести в области икр. Ночные мышечные судороги становятся более частыми. Появляется зуд, чувство жара или жжения. Усиливается гиперпигментация, ее зона расширяется. Накапливающийся в коже гемосидерин вызывает экзему и дерматит. Кожа в пораженной области приобретает лаковый вид, утолщается, становится неподвижной, напряженной и болезненной. Развивается лимфостаз, приводящий к транссудации лимфы и образованию на коже мелких капелек, по виду напоминающих росу.

Через некоторое время в центре пораженного участка появляется белесоватый очаг атрофии эпидермиса (предъязвенное состояние – белая атрофия). При минимальном повреждении кожи, которое может пройти для больного незамеченным, в области атрофии образуется мелкий язвенный дефект. В начальной стадии трофическая язва располагается поверхностно, имеет влажную темно-красную поверхность, покрытую струпом. В дальнейшем язва расширяется и углубляется. Отдельные язвы могут сливаться между собой, образуя обширные дефекты. Множественные запущенные трофические язвы в отдельных случаях могут образовывать единую раневую поверхность по всей окружности голени.
Процесс распространяется не только вширь, но и вглубь. Пенетрация язвы в глубокие слои тканей сопровождается резким усилением болей. Язвенное поражение может захватывать икроножные мышцы, ахиллово сухожилие и периост передней поверхности большеберцовой кости. Периостит, осложненный вторичной инфекцией, может перейти в остеомиелит. При повреждении мягких тканей в области голеностопного сустава возникает артрит с последующим развитием контрактуры.
Характер отделяемого зависит от наличия вторичной инфекции и вида инфекционного агента. На начальных стадиях отделяемое геморрагическое, затем – мутное с нитями фибрина или гнойное с неприятным запахом. Мацерация кожи вокруг трофической язвы нередко приводит к развитию микробной экземы.
Осложнения
При инфицировании язвы возрастает опасность возникновения осложнений. Как правило, вторичная инфекция вызывается условно патогенными бактериями. У пожилых ослабленных больных возможно присоединение грибковой инфекции, которая утяжеляет течение заболевания, становится причиной быстрого прогрессирования трофических расстройств и ухудшает прогноз.
Нередко трофические язвы сопровождаются пиодермией, аллергическим дерматитом. Может развиться лимфангит, гнойный варикотромбофлебит, рожистое воспаление, паховый лимфаденит. В отдельных случаях трофическая язва осложняется флегмоной и даже сепсисом. Рецидивирующая инфекция вызывает поражение лимфатических сосудов и приводит к развитию вторичной лимфедемы.
Диагностика
Подтверждением венозной этиологии трофической язвы является сопутствующая варикозная болезнь и перенесенный флеботромбоз. О высокой вероятности перенесенного тромбоза глубоких вен свидетельствует наличие в анамнезе заболеваний системы крови, приема гормональных препаратов, катетеризаций и пункций вен нижних конечностей, эпизодов длительной неподвижности при травмах, хронических заболеваниях и хирургических вмешательствах.
Типичная локализация венозной трофической язвы – внутренняя поверхность нижней трети голени. Кожа вокруг язвы уплотнена, пигментирована. Нередко наблюдается экзема или дерматит. При пальпации в зоне трофических нарушений могут определяться кратерообразные провалы (места, где через фасцию голени выходят измененные коммуникантные вены). Визуально выявляются варикозно расширенные вены, чаще всего расположенные по медиальной и задней поверхности голени и задней поверхности бедра.
Для оценки состояния венозной системы проводятся:
- функциональные пробы;
- УЗДГ вен нижних конечностей, ультразвуковое дуплексное исследование;
- для исследования микроциркуляции показана реовазограия нижних конечностей.
Лечение трофической язвы
В процессе лечения трофической язвы врач-флеболог должен решить целый комплекс задач. Нужно устранить или по возможности минимизировать проявления основного заболевания, которые стали причиной образования язвы. Следует бороться с вторичной инфекцией и проводить лечение самой трофической язвы.
Проводится общая консервативная терапия. Пациенту назначают препараты для лечения основного заболевания (флеботоники, антиагреганты и т. д.), антибиотики (с учетом чувствительности микрофлоры). Местно для очищения трофической язвы применяют ферменты, лазерную обработку; для борьбы с вторичной инфекцией – местные антисептики, после устранения воспаления – ранозаживляющие мазевые повязки. При обширных дефектах может быть показана кожная пластика трофической язвы.
Хирургическое лечение причинной патологии проводится после подготовки (заживление язвы, нормализация общего состояния больного). Выполняют операции, направленные на восстановление венозного кровотока в области поражения: шунтирование, удаление варикозно расширенных вен (минифлебэктомия, флебэктомия).
Профилактика
Профилактические меры заключаются в раннем выявлении и своевременном лечении варикозного расширения вен. Пациенты, страдающие варикозом и посттромбофлебитической болезнью, должны использовать средства эластической компрессии (лечебный трикотаж, эластичные бинты). Следует соблюдать рекомендации врача, избегать продолжительных статических нагрузок. Больным с хронической венозной недостаточностью противопоказан труд в горячих цехах, длительное переохлаждение, работа в неподвижном состоянии. Необходима умеренная физическая нагрузка для стимуляции мышечной помпы голеней.
Трофическая язва представляет собой поверхностный дефект покровных тканей, который со временем распространяется на более глубокие ткани и не имеет тенденций к заживлению. В большинстве случаев трофические язвы образуются в результате нарушения питания определённого участка кожи или слизистой оболочки, недостатка кровоснабжения или же из-за нарушений иннервации данной области.
Трофические язвы не возникают спонтанно. На начальных стадиях развития патологического процесса на покровных тканях поражённой области возникает синюшное пятно, которое сопровождается зудом, жжением и отёчностью и со временем переходит в поверхностную рану, имеющую свойство разрастаться в глубину и в ширину вместо заживления. Трофической язвой принято называть любой дефект покровных тканей, не заживающий дольше восьми недель. Такие язвы опасны своими осложнениями, так как могут привести к сепсису или даже ампутации конечности. Лечить их следует своевременно и под тщательным контролем лечащего врача.
Самыми часто встречающимися считаются трофические язвы стоп и голеней. Приблизительно в 70% случаев такие язвы вызваны различными патологиями венозного русла кровообращения, такими как варикозное расширение вен. На втором месте по распространённости среди причин трофических язв стоит облитерирующий атеросклероз (примерно 8% случаев). Ещё одним важным фактором является наличие у больного сахарного диабета, приводящего к возникновению различных дефектов покровных тканей примерно в 3% случаев. Другими причинами могут стать тромбозы, травмы, нарушение иннервации и др. Тяжёлыми осложнениями трофические язвы сопровождаются примерно в 3,5% случаев.
Строение кожи, её кровоснабжение и иннервация

Кожа представляет собой многофункциональный орган, покрывающий тело человека и многих животных. Она принимает участие в терморегуляции организма, выполняет защитную и барьерную функцию, обладает способностью дышать, впитывать и выделять различные вещества. Также кожа является важным компонентом в контактировании организма с окружающей средой, так как в ней расположено множество рецепторов различных видов чувствительности, таких как болевая или тактильная. Кожа является жизненно важным органом, повреждение которого может привести к серьёзным последствиям.
В строении кожи выделяют три основных слоя, которые в свою очередь подразделяются на более тонкие слои:
1)Эпидермис или наружный слой кожи является самой толстой и многослойной частью кожи.Эпидермис, в свою очередь, состоит из пяти более тонких слоёв, расположенных в строгом порядке, начиная от самого глубокого и заканчивая самым поверхностным:
- Базальный слой
- Слой шиповатых клеток
- Зернистый слой
- Блестящий слой
- Роговой слой
2) Вторым по счёту слоем в строении кожи является дерма или собственно кожа. Она также состоит из нескольких видов клеток, а кроме этого включает в себя множество эластических волокон и межуточное вещество. На разных участках человеческого тела толщина дермы имеет различные величины. Таким образом, она может составлять в толщину от 0,5 мм до 5 мм. Дерма подразделяется на два основных слоя: сосочковый и сетчатый. Сосочковый слой является более поверхностным и назван так, потому что имеет вид своеобразных сосочков, выступающих в эпидермис. Этот слой более мягкий и нежный, чем сетчатый. Он состоит из коллагеновых и эластических волокон, а также из аморфного бесструктурного вещества. Сетчатый слой более компактный и грубоволокнистый. Именно он является основным слоем дермы, так как обеспечивает коже прочность и эластичность. Кроме клеток различного происхождения, дерма богата также кровеносными сосудами и нервными окончаниями.
Иннервация кожи является довольно сложной системой рецепторов и нервных окончаний, воспринимающих множество различных видов раздражений. Кожа представляет собой огромное рецепторное поле, участвующее в образовании чувства осязания, тепла или холода, боли, зуда, жжения, давления и вибрации, положения тела в пространстве и т.д. в глубоких отделах гиподермы все эти нервные окончания образуют сплетения, от которых отходят более крупные нервы, ведущие к центральной нервной системе.
Причины образования трофической язвы
Симптомы трофической язвы
Образование трофической язвы развивается поэтапно. Её симптомы можно разделить на две большие группы: ранние признаки и поздние признаки. К ранним признакам относятся утончение и бледность кожных покровов, зуд, жжение, отёчность, мышечные судороги. Более поздними признаками являются синюшное пятно, дерматит, поверхностная рана, гнойные выделения или неприятный запах раны. Однако основным признаком является длительное отсутствие восстановительных процессов и неспособность раны к заживлению.
Диагностика причин трофической язвы
Диагностика самой трофической язвы обычно не составляет труда, так как это поверхностное повреждение кожи, которое можно выявить при простом осмотре. Гораздо важнее установить причину возникновения трофической язвы, так как её устранение является важным этапом лечения.
| Группа | Исследование | Методика | Результаты |
| Лабораторные методы | Анализ крови |  | Общий анализ крови может показать значительное повышение количества эритроцитов, что увеличивает вязкость крови и может стать причиной нарушения кровообращения.Повышенный лейкоцитоз укажет на наличие инфекции. Биохимический анализ крови проводится с целью выявления таких факторов риска, как повышение уровня холестерина или глюкозы. |
| Бактериологическое исследование |  | Бактериологическое исследование мазка из язвы поможет установить наличие и разновидность бактерий с целью подбора подходящего антибактериального лечения. | |
| Гистологическое исследование |  | Гистологическое исследование на начальных стадиях может указать на степень гипоксии тканей или на поражение микроциркуляторного русла. На поздних стадиях данное исследование не является информативным. | |
| Ревмопробы |  | Ревмопробы указывают на наличие аутоиммунного процесса, поражающего соединительную ткань. Часто при аутоиммунных заболеваниях поражается кровеносное русло. Наличие таких показателей, как криоглобулины, АNCA-антитела указывает на серьёзное системное заболевание, поражающее стенки сосудов. | |
| Инструментальные методы | Ультразвуковая допплерография | 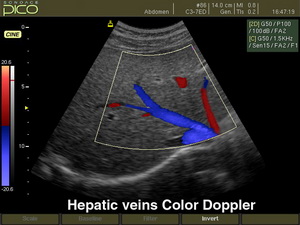 | Ультразвуковая допплерография является самым распространённым методом исследования при наличии трофических язв. При помощи ультразвуковых волн наблюдается кровоток в сосудах, расположенных в поражённых частях тела. Метод является весьма доступным, дешёвым, простым, неинвазивным и довольно информативным. |
| МСКТ-ангиография |  | МСКТ-ангиография представляет собой специальный метод компьютерной томографии, направленный на подробное исследование кровеносного русла. Он помогает довольно детально изучить состояние кровеносных сосудов и выявить любые структурные изменения в стенках артерий и вен, приводящих к нарушению кровообращения. | |
| МРТ |  | Магнитно-резонансная томография, также как и компьютерная томография, является дорогостоящим, но очень информативным и полезным для диагностики методом исследования. Этот метод основан на физическом явлении магнитного резонанса и помогает исследовать состояние и функции различных органов и тканей в организме. | |
| Рентген-контрастная ангиография | 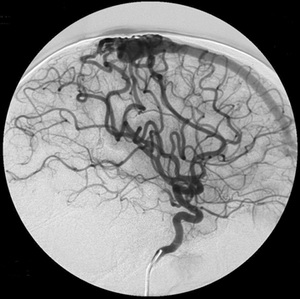 | При данном методе в исследуемые сосуды вводится контрастное вещество, а его продвижение по сосудам наблюдается с помощью рентгеновских лучей. Если сосуд имеет расширения, аневризмы, или, наоборот, сужен или закупорен, этот метод непременно выявить подобные патологические изменения. | |
| Лазерная флоуметрия | 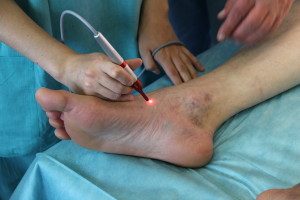 | Лазернаяфлоуметрия по методике проведения напоминает ультразвуковую допплерографию, однако вместо ультразвука здесь используется лазер. Данный метод отличается высокой точностью, чувствительностью и объективностью результатов. Применяется при исследовании микроциркуляторного русла вцелью выявления малейших нарушений кровообращения. |
Лечение трофической язвы
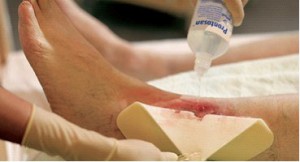
При наличии трофической язвы одним из главных этапов лечения является выявление причины заболевания. С этой целью необходимо проконсультироваться у таких врачей, как флеболог, дерматолог, эндокринолог, кардиолог, сосудистый хирург или терапевт общего профиля. Поздние стадии заболевания лечатся обычно в хирургических стационарах. Однако помимо выявления и устранения причины возникновения трофической язвы, необходимо также не забывать о ежедневном уходе за поражённой областью.
| Группа препаратов | Представители | Механизм действия | Способ применения |
| Ангиопротекторы и дезагреганты | Ацетилсалициловая кислота; Пентоксифиллин; Гепарин; Простагландины | Ангиопротекторы и дезагреганты направлены на коррекцию нарушений свёртывающей системы, системное улучшение кровообращения и предотвращения застоя крови в сосудах. Дезагрегантами называют лекарственные препараты, влияющие на свёртываемость крови и снижающие риск образования тромбов. Ангиопротекторынаправлены на восстановление и защиту структуры сосудистой стенки, а также могут обладать спазмолитическим эффектом. | Применяются в виде таблеток или внутримышечных и внутривенных инъекций. Оказывают системное действие, влияя на кровообращение во всём организме. |
| Антибактериальные препараты | Левомицетин; Гексикон; Фузидин; Мирамистин | Данные препараты включают в состав антибиотик или антисептик, способствующий разрушению бактериальных клеток в ране. | Данные препараты выпускаются в виде мази или раствора для местного применения. Ими обрабатывается непосредственно язва, после чего накладывается специальная повязка для снижения риска последующего инфицирования. Следует избегать применения концентрированных форм антисептиков. |
| Препараты, ускоряющие регенерацию тканей | Сульфаргин; Эбермин; Актовегин | Данные препараты влияют на обменные процессы в тканях, ускоряя их восстановление и улучшая их питание. | Препараты данной группы целесообразно применять местно в виде мази или крема. Наносятся такие препараты непосредственно на язвы. |
Обработка трофической язвы: правильный туалет трофической язвы начинается с её очищения и промывания. С этой целью используется стерильный физиологический раствор. На поздних стадиях хирургически из раны удаляются омертвевшие ткани, выделения и повреждённая ткань на краях и в основании язвы. После санации трофической язвы наносится антибактериальный препарат или мазь, ускоряющая регенерацию тканей, а сама язва закрывается специальной повязкой.
Выбор перевязочного средства зависит от степени инфицированности раны и от стадии её образования. Если рана стерильна и находится на стадии заживления, применяются повязки, обеспечивающие адекватное увлажнение и дыхание тканей, защищающие её от болезнетворных бактерий или механических повреждений, а также ускоряющие восстановительные процессы в ране. При инфицированной язве перевязочный материал должен обеспечивать постоянную абсорбцию выделяемого из раны, обладать антибактериальным эффектом, стимулировать отторжение микроорганизмов и мёртвых тканей из язвы.
С целью ускорения заживления трофических язв часто прибегают к дополнительным физиопроцедурам, таким, как гипербарическая оксигенация, ультразвуковая кавитация ран, ультрафиолетовое излучение, магнитотерапия, лазеротерапия и т.д.
Читайте также:


