Как заполнить карту по инфекционному


Когда составляется экстренное извещение в СЭС
Регистрация, учет и отчетность по инфекционным болезням регламентированы Приказом Минздрава СССР от 29.12.1978 № 1282. Именно в этом документе содержится перечень инфекционных расстройств, которые подлежат учету в учреждениях здравоохранения, независимо от места заражения больного. Этот список состоит из более чем 40 наименований, среди которых:
- чума, холера, оспа и лихорадка, лепра (карантинные);
- кожно-венерические заболевания (сифилис, гонорея, фавус);
- туберкулез;
- сальмонеллезные (например, брюшной тиф);
- различные пищевые инфекции, вызванные бактериальными возбудителями;
- коклюш, корь, краснуха, дифтерит, ветрянка;
- бешенство, ящур;
- тропические болезни;
- укусы животных и раны от них;
- нетипичные реакции на прививки и др.
В случае их обнаружения либо подозрения на них необходимо незамедлительно уведомить об этом службу Санэпиднадзора. Для этого врач либо средний медицинский персонал заполняет экстренное извещение об инфекционном заболевании по форме 058у. Также этот документ должен составить медработник предприятия, который в ходе медицинского осмотра или освидетельствования сотрудника выявил у него:
- заражение инфекцией ;
- пищевое отравление;
- острое профессиональное отравление;
- подозрение на данные диагнозы.
Также Минздрав конкретизирует, что экстренные извещения об опасных заболеваниях заполняются врачами, которые выявили или заподозрили очаг заражения в:
- поликлиниках (на приеме у врача либо при вызове на дом);
- стационарах;
- родильных домах;
- детских садах, школах и любых других учебных заведениях;
- санаториях.
Образец формы 058у (экстренное извещение)

Когда нужно отправить извещение в СЭС
После заполнения экстренного извещения об инфекционном заболевании его нужно отправить в территориальную санэпидстанцию в течение 12 часов, при этом имеет значение место регистрации вспышки, а не место жительства больного.
Полученные данные используются надзорными органами в сфере здравоохранения для:
- пресечения распространения инфекции и изоляции больных;
- контроля за развитием болезни и организации прививок;
- усовершенствования существующих программ профилактики;
- статистического учета.
Как заполнить извещение об инфекционном заболевании
Унифицированную форму можно найти в Приложении № 1 к Приказу, в соответствии с которым в бланке должно быть указано следующее:
- диагноз;
- Ф.И.О., паспортные данные пациента, его возраст, адрес и место работы;
- информация о проведенных с больным и контактными лицами противоэпидемических мероприятиях;
- срок и место госпитализации;
- дата и время первичного оповещения центра государственного санитарно-эпидемиологического надзора (ЦГСЭН);
- список контактировавших с пациентом людей, их контакты;
- Ф.И.О. и подпись медицинского работника, составившего извещение.
Затем сообщение в экстренном порядке отправляется в ЦГСЭН — не позднее 12 часов с момента выявления или подозрения инфекционного заболевания. При этом стоит продублировать всю информацию по телефону, чтобы максимально ускорить процесс. После проделанной работы необходимо зарегистрировать уведомление в журнале инфекционных больных учетной формы № 60.
Поскольку многие заболевания имеют схожие симптомы, нередки случаи, когда первоначальный диагноз оказывается неверным. Если обнаружилась такая ошибка, врач должен направить повторное оповещение с измененным диагнозом, указав при этом в первом пункте:
- измененный диагноз;
- дату его установления;
- первоначальный диагноз.
То же правило распространяется и на случаи, когда диагноз уточняется. К примеру, если в результате полученных анализов открылись новые подробности болезни и причин ее возникновения.
1. Журнал ЭКСТРЕННОЙ (срочной!) госпитализации пациента - Ф.И.О. пациента, год рождения или количество полных лет, подробный адрес места жительства или регистрации, номер домашнего телефона или ближайших родственников, место работы, профессия и должность, номер рабочего телефона; диагноз направившего учреждения, кем направлен.
ОБЯЗАТЕЛЬНО указать результаты ОСМОТРА на ПЕДИКУЛЕЗ, указать фамилию медсестры.
НЕОБХОДИМО указывать не только ДАТУ поступления, но и ВРЕМЯ ПОСТУПЛЕНИЯ, вплоть до минут!
ЕСЛИ У ПАЦИЕНТА ПРИ СЕБЕ ИМЕЕТСЯ СТРАХОВОЙ ПОЛИС, необходимо указать на титульном листе номер и серию полиса.
2. Журнал ПЛАНОВОЙ госпитализации (данные см. в пункте №1).
3. Журнал "ОТКАЗОВ" (данные см. в пункте Мв 1) - заполняется в случаях:
- отказа пациента от госпитализации,
- диагностической ошибки направившего учреждения (пациент не нуждается в госпитализации),
- если после оказания квалифицированной помощи пациент не нуждается в госпитализации.
Дополнительно вносится информация:
- номер и серия страхового полиса.
Об "отказных" пациентах медсестра ОБЯЗАНА сообщать в поликлинику по месту жительства, а на истории болезни отмечать, кому передана эта информация.
4. АЛФАВИТНАЯ КНИГА (для стола справок) - Ф.И.О. пациента, год рождения или количество полных лет, дата и время госпитализации, лечебное отделение, куда госпитализирован пациент, его состояние на момент госпитализации.
5. МЕДИЦИНСКАЯ КАРТА СТАЦИОНАРНОГО БОЛЬНОГО (ИСТОРИЯ БОЛЕЗНИ пациента) - Ф.И.О. пациента, количество полных лет, время и дата госпитализации вплоть до минут, пол, домашний адрес и номер телефона или адрес и номер телефона родственников или тех, кто сопровождал пациента; место работы, профессия, должность, номер рабочего телефона; кем направлен, диагноз направившего учреждения, результат осмотра на педикулез и подпись медсестры, наличие или отсутствие аллергии на пищевые и лекарственные средства.
ЕСЛИ ЕСТЬ АЛЛЕРГИЧЕСКАЯ РЕАКЦИЯ или ГЛАУКОМА , выделить КРАСНЫМ карандашом; сведения о перенесенном ГЕПАТИТЕ, год, месяц, провести МАРКИРОВКУ контактных по гепатиту "В".
Указать название отделения, куда переводится из п/о пациент, и номер палаты, время и вид транспортировки пациента в лечебное отделение (см. приложение № 1).
6. СТАТИСТИЧЕСКАЯ КАРТА (см. приложение № 2).
7. ЭКСТРЕННОЕ ИЗВЕЩЕНИЕ в СЭС - Ф.И.О. пациента, возраст, адрес МЕСТА ЖИТЕЛЬСТВА и РАБОТЫ, номера телефонов, список контактирующих с пациентом людей, их домашний и рабочий АДРЕС, номера телефонов, УКАЗАТЬ МЕРОПРИЯТИЯ, ПРОВЕДЕННЫЕ с пациентом и КОНТАКТНЫМИ.
Данное извещение заполняется при выявлении вшей и инфекционных заболеваний!
Вещи пациента собираются в прорезиненный мешок и отправляются в дез. камеру.
8. ОПИСЬ ВЕЩЕЙ и ЦЕННОСТЕЙ (денег) пациента - заполняется в 3-х экземплярах:
- в историю болезни пациента.
9. ТЕХНОЛОГИЧЕСКАЯ КАРТА (см. приложение № 3).
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ.
Пациенты, доставленные в приемное отделение в КРАЙНЕ ТЯЖЕЛОМ СОСТОЯНИИ, сразу же, МИНУЯ осмотр в приемном отделении, поступают или в БИК (БЛОК ИНТЕНСИВНОЙ КАРДИОЛОГИИ), или в реанимационное отделение.
В этом случае заполнение необходимой документации проводится в том отделении, куда госпитализирован пациент.
Если пациент поступил без сознания и у сотрудников "03" отсутствует информация о нем, то на титульном листе истории болезни вместо его фамилии медсестра (врач) пишет "НЕИЗВЕСТНЫЙ".
По мере восстановления сознания пациента и улучшения его состояния и самочувствия сотрудниками отделения на титульный лист истории болезни заносятся со слов пациента его паспортные данные, которые затем сверяются по его паспорту.
ВСЕ ДАННЫЕ о пациентах, поступивших в больницу БЕЗ СОЗНАНИЯ, передаются в милицию и бюро НЕСЧАСТНЫХ СЛУЧАЕВ.
Если пациента в бессознательном состоянии сопровождает РОДСТВЕННИК или ЗНАКОМЫЙ, то паспортные данные пациента вносят на титульный лист истории болезни с их слов, а затем сверяются с паспортом пациента.
Медицинская сестра п/о подчиняется:
- старшей медсестре п/о,
- дежурному врачу п/о.
Работа в п/о предъявляет медсестре многообразные ответственные требования. НЕОБХОДИМО ЧЕТКО ЗНАТЬ СВОИ ОБЯЗАННОСТИ, которые находятся в непосредственной связи с задачами п/о.
В обязанности медицинской сестры приемного отделения входит помимо указанных мероприятий и манипуляций СООБЩАТЬ ИНФОРМАЦИЮ о ПАЦИЕНТЕ в то отделение, куда он госпитализируется.
Она ОБЯЗАНА принять информацию из этого отделения о НОМЕРЕ палаты, в которую сотрудники п/о должны доставить пациента.



ПРИЛОЖЕНИЕ Nn 3 ТЕХНОЛОГИЧЕСКАЯ КАРТА (по пациенту)
Номер истории болезни №1121 Фамилия И.О.: Смирнов Иван Иванович
Страховой полис: №096754
Пол муж. Возраст (или дата рождения)______ 24 года ___
Адрес: 117025. Западный административный округ. МОСКВА ул. Ярцевская. д.6. к. 4. кв.25, тел. 144-32-75
Паспорт № 529857 Серия XIX - МЮ
| подр | Врач | К | Ледицинские услуги | К-во | Дата |
| Код | Фамилия | Код | Наименование | ||
| Кострова | забор крови | 1.V.96 |
Не нашли то, что искали? Воспользуйтесь поиском:
Правильное заполнение амбулаторной карты пациента имеет большое значение для врачей, так как именно в ней сохраняется вся информация о заболевании человека. Также карта становится доказательством при судебных разбирательствах, если таковые возникают. С помощью данного документа производится медицинская экспертиза, проверка работы специалистов. Для застрахованных людей медицинская карта станет подтверждением страхового случая.

Действующая форма карты

Вам будет интересно: АЧТВ - что это такое в анализе крови?
Новая амбулаторная карта претерпела сильные изменения. Она содержит более подробную информацию о больном человеке, так как в ней появилась конкретика пунктов и подпунктов. Их нужно заполнять в обязательном порядке. До 2014 года записи, касающиеся пациента, производились разными врачами не столь развернуто. Приказ обязывает осуществлять запись информации о консультации врачей, заведующих. Обязательно фиксирование заседания комиссии врачей-специалистов. Специалисты в медицинском учреждении обязаны вести учет по облучению пациента рентгеном. Если больному человеку необходимо обратиться за помощью в какое-либо специализированное подразделение, то там заполняется другая форма амбулаторной карты больного.

Вам будет интересно: Глюкометр "Контур ТС": отзывы, описание, инструкция

Правила заполнения
Во время самого первого посещения медицинского учреждения сотрудник в регистратуре заполняет титульный лист оформляемой карты. В титульном листе содержится подробная информация о пациенте. Записи в самой амбулаторной медицинской карте будут заполняться непосредственно медицинскими специалистами. Работники учреждения, которые имеют среднее медицинское образование, занимаются внесением информации в журнал учета больных, которые получают помощь.

Вам будет интересно: Врач-психиатр: что лечит, отличие от психотерапевта и психолога, советы по выбору специалиста и порядок приема. Лучшие психиатры Москвы

У кого-то карта толще, у кого-то тоньше. Все зависит от количества перенесенных заболеваний и посещений специалистов. Полнота описаний картины заболевания и симптомов поможет поставить наиболее правильный диагноз больному человеку. Иногда для постановки диагноза необходима консультация нескольких врачей различной специализации. В подавляющем большинстве случаев нужна информация об анализах человека. Все эти данные должны отображаться в медицинской карте. На основании заключения узких специалистов терапевт сможет поставить правильный диагноз. Часто случается, что симптомы и боли у человека могут относиться сразу к нескольким видам болезней. Поэтому необходимо исключить все недуги, которых нет у конкретного больного.
Заполнение титульного листа
Титульный лист амбулаторной карты формы 025/У должен быть заполнен подробно. Для заполнения человек должен представить сотруднику паспорт, если он является гражданином России. Если он моряк, то подойдет удостоверение моряка. Служащим в армии нужно представить удостоверение военнослужащего Российской Федерации. Если в поликлинику обратился иностранный гражданин, то он имеет право представить свой паспорт или другой документ, удостоверяющий личность и указанный в Международном договоре. Для посещения медицинского учреждения беженцу необходимо использовать ходатайство, а также удостоверение беженца. В поликлинику могут обратиться лица без гражданства. Для них обязательным документом является разрешение на временное проживание.
Вам будет интересно: Чем занимается врач-уролог? Лучший врач-уролог в Москве: рейтинг, отзывы пациентов
Должность и место работы пациента указываются в обязательном порядке, но со слов человека (справки с работы не требуются). Также сотрудники регистратуры во время оформления амбулаторной карты дополнительно запрашивают ИНН и СНИЛС. Заполнение титульного листа не является сложной процедурой, так как мелким шрифтом прописаны подсказки об информации в каждой графе. Чтобы посетить участкового лечащего врача, человеку необходимо предоставить сведения о месте проживания. В зависимости от адреса, пациента записывают к определенному врачу, так как происходит разделение территории по улицам. Иногда человек обращается в поликлинику по месту жительства, а не по месту регистрации. Такие действия не запрещены законом. Человек может быть зарегистрирован в одном городе, а проживать в другом.

Электронная карта
Электронная карта амбулаторного больного еще не закреплена на законодательном уровне, но уже начала функционировать. На сегодняшний день происходит пилотный запуск проекта. Электронная карта будет полезной, так как позволит хранить информацию на цифровых носителях. Также она поможет слаженной работе различных медицинских учреждений, например, поликлиники и стационара. Также электронная карта станет возможностью для обмена опытом между специалистами одного направления.
Данный сервис будет предназначаться для хранения всей информации. Доступ может быть предоставлен только авторизованным в данной программе лицам. Также электронная медицинская карта амбулаторного больного будет содержать в себе всю информацию из различных медицинских учреждений, куда обращался этот человек. Чтобы вся информация о посещении больным поликлиники сохранялась в системе, необходимо ее правильно вводить и фиксировать.
Электронная карта будет содержать в себе следующую информацию о пациенте:
- Анамнез.
- Дни обращений в поликлинику.
- Заболевания.
- Хирургические вмешательства.
- Направления в другие медицинские учреждения для проведения диагностики, лечения и так далее. Их данные.
- Вакцинация.
- Болезни, которые имеют социальное значение.
- Инвалидность, причина ее появления.
Так как данная информация является персональной, то необходима защита от несанкционированного вмешательства. Для этого используется электронная подпись работника.
Лица, пользующиеся программой:
- Медицинские учреждения, врачи, специалисты. Работники медучреждений, которые пользуются программой, обязаны соблюдать врачебную тайну. Также они занимаются внесением информации в электронную карту.
- Пациенты. Имеют доступ только к своей медицинской карте.
- Другие лица, которым может быть предоставлена обезличенная информация для статистики, анализа, а также для дальнейшего планирования действий в области здравоохранения.
Качество заполнения карты
Закон Минздрава РФ не прописывает конкретное содержание записей специалистов в амбулаторной карте, но все они должны иметь определенную последовательность, быть обдуманными и логичными. Чтобы не было замечаний со стороны контролирующих органов, необходимо подробно описывать все жалобы пациента. Нужно указывать, сколько дней прошло с момента возникновения болей и дискомфорта до первого посещения врача. Доктор обязан охарактеризовать заболевание, указать на состояние человека на момент посещения. Диагноз необходимо указывать в соответствии с международной классификацией всех болезней. Также важно описать сопутствующие заболевания, которыми страдает пациент.
Запись специалиста должна включать в себя перечень препаратов для лечения больного человека, направления к другим специалистам, результаты обследований, информацию о предоставлении больничного листа, различных справок, а также информацию о наличии льгот у пациента.
Таким же образом в карте амбулаторного больного специалист должен заполнить правильно каждое посещение пациента. Также карта должна содержать подпись о разрешении человека на медицинское вмешательство либо его отказ.
Во время повторного визита человека врач должен осуществить описание в том же порядке. Но также важно сделать акцент на изменениях, которые произошли после первого визита больного человека. В амбулаторную карту пациента нужно вносить данные об эпикризах, консультациях, заключениях специалистов. Если больной человек умирает, то специалист должен оформить посмертный эпикриз. В него вносится вся информация о ранее перенесенных болезнях, хирургическом вмешательстве, и выставляется причина смерти. После этого выписывается свидетельство о смерти родственникам данного человека. Бывают ситуации, когда сложно определить причину наступления смерти. Данные из карты могут помочь специалистам в этом разобраться.

Доступ к медицинской карте
Информация, которая содержится в амбулаторной карте пациента, является врачебной тайной. Разглашать ее запрещено законом, если даже человек умер. Факт обращения человека к медицинскому специалисту также не разглашается. Закон разрешает определенным лицам предоставлять сведения о пациентах без их ведома. Это законно в таких случаях:
- Пациент несовершеннолетний или неспособный выразить свою волю.
- Выявленное инфекционное заболевание может вызвать эпидемию или повлечь заражение людей, бывших с больным в контакте (например, при выявлении венерических недугов в обязательном порядке проверяются все, кто имел с пациентом половую связь).
- Заболевание пациента может повлиять на ход уголовного расследования.

Вам будет интересно: Лучший врач гинеколог-эндокринолог в Москве: рейтинг и отзывы пациентов
Однако адвокаты, юристы, работодатели, нотариусы не имеют права получать информацию из карты без разрешения самого пациента.
Права пациента
Пациенты и их законные представители обладают правом получать информацию из карты. Исходя из полученных данных, они также могут получать консультативную помощь от других специалистов. Также пациент обладает правом получения копий медицинской информации, но только после письменного заявления. Сотрудники медицинских учреждений не имеют права отказывать в предоставлении данной информации, так как оснований для этого нет. В заявлении пациенту не нужно описывать причину или цели, чтобы получить выписку из амбулаторной карты. Плата за осуществление ксерокопирования информации не должна взиматься. Сотрудник должен зарегистрировать в журнале наличие заявления для отчетности. На данный момент закон не предусмотрел выдачу оригинала амбулаторной карты.
Если по каким-либо причинам больной человек не может самостоятельно получить копию карты, то он может написать доверенность на другое лицо. Если же сотрудники отказывают в предоставлении информации клиенту, то данные действия могут повлечь за собой административную или уголовную ответственность. Также существует уголовная ответственность за предоставление неполной или ложной информации пациенту.

Особенности
Множество пациентов недовольны новой формой амбулаторной карты и установленными правилами. Они задаются вопросом, почему нельзя получить оригинал своей собственной карты. Минздрав разъясняет, что амбулаторная карта предназначена только для медицинских работников и их коллег, чтобы лечение осуществлялось профессионально. От ее нахождения на предназначенном для нее месте зависит упорядоченность в базе данных. Если пациенту необходима информация, то сотрудник всегда может предоставить копию данных. Медицинское учреждение выдает амбулаторную карту человеку на руки при его переезде и откреплении от поликлиники. В других ситуациях карта должна оставаться в медицинском учреждении, так как она является собственностью поликлиники.
Выписки
Медицинская карта есть у каждого человека, так как она заводится на имя малыша сразу после его рождения. Иногда человеку необходима выписка из амбулаторной карты. Данный документ носит название "справка 027/У". Часто эту справку запрашивают в детских садах, при поступлении ребенка в школу, а также на рабочем месте. На работе данный документ могут запросить, чтобы удостовериться, что человек действительно болел в какой-то промежуток времени.
Получение документа происходит быстро. Необходимо обратиться за помощью к терапевту или педиатру своего участка. На основании информации, содержащейся в медицинской карте, будет оформлена справка. Чтобы она стала действительной, необходимо поставить несколько печатей. Сложность в получении выписки из амбулаторной карты может быть только при наличии множества болезней, так как часто врач должен описать их все.
Иногда получение справки растягивается на пару дней. Это может быть связано с отсутствием на рабочем месте специалистов, заверяющих выписку. Печати ставит не лечащий врач, а другой сотрудник. Однако во многих поликлиниках для этого выделен специальный сотрудник или данная процедура поручена работникам регистратуры. Они всегда присутствуют на своем рабочем месте, поэтому с заверением выписки проблем не возникает. Образец выписки из амбулаторной карты представлен ниже.

Заключение
Медицинская карта является обязательным документом для всех людей, обратившихся в поликлинику для получения медицинской помощи. Бланк амбулаторной карты заводится в регистратуре. Для его оформления человек должен представить необходимые документы. Информация, которая содержится в медицинской карте, является врачебной тайной. Получать на руки оригинал карты пациенты не могут. При необходимости сотрудник может сделать ксерокопию всех данных или выдать выписку. При предоставлении ложной или неполной информации сотрудников ждет административная или уголовная ответственность. Юристы, адвокаты и нотариусы без согласия самого пациента не имеют права получать информацию из амбулаторной карты.
Начала свое действие электронная медицинская карта, которая поможет систематизировать и объединить всю информацию о болезнях и лечении каждого пациента.
Знание нормативного документа, даже очень глубокое, не позволяет нам правильно трактовать его положения. Яркий пример тому – форма N 025/у "Медицинская карта пациента, получающего медицинскую помощь в амбулаторных условиях", введенная Приказом Минздрава России от 15.12.2014 N 834н. Чтобы правильно ее заполнять, недостаточно знания положений Приказа Минздрава России от 15.12.2014 N 834н "Об утверждении унифицированных форм медицинской документации, используемых в медицинских организациях, оказывающих медицинскую помощь в амбулаторных условиях, и порядков по их заполнению". Для правильного заполнения медкарт необходимо также знать положения Постановления Правительства РФ от 4 октября 2012 г. N 1006 "Об утверждении Правил предоставления медицинскими организациями платных медицинских услуг", Приказа Минздравсоцразвития России от 18.04.2012 N 381н "Об утверждении Порядка оказания медицинской помощи населению по профилю "косметология", Приказа Минздравсоцразвития России от 27.12.2011 N 1664н "Об утверждении номенклатуры медицинских услуг", хорошо разбираться в МКБ-10 и уметь правильно ставить диагноз. То есть при заполнении медицинских карт необходимо учитывать совокупность факторов - механического восприятия тех или иных положений Приказа Минздрава России от 15.12.2014 N 834н недостаточно.

То же касается и заполнения медицинской карты, которая является основополагающим учетным документом в случае судебных разбирательств или следственных мероприятий. В таких случаях правильность заполнения медицинской карты и полнота отраженных в ней сведений имеют первостепенное значение. Заполнение же медкарты, исходя только из буквы нормативных документов, может оказаться недостаточным. При проверках Росздравнодзора и Роспотребнадзора максимальным наказанием в случае обнаружения нарушений этими органами может стать штраф.
Распространенные ошибки при заполнении медицинских карт
Согласно п.3 Приказа Минздравсоцразвития России от 18.04.2012 N 381н "Об утверждении Порядка оказания медицинской помощи населению по профилю "косметология", оказание медицинской помощи по профилю "косметология" включает в себя:

Согласно распространенному среди специалистов мнению, все диагнозы в косметологии содержатся в разделах МКБ-10, посвященных непосредственной зоне ответственности косметологии, то есть заболеваниям кожи и ее придатков. На самом же деле в арсенале косметологов есть масса методик, позволяющих корректировать состояния, которые по области знаний (но не по виду деятельности) отнесены к различным разделам МКБ-10.
Например, косметология занимается удалением доброкачественных новообразований. Если пациент обращается к косметологу с такой проблемой, врач, прежде чем назначить лечение, которое заключается в удалении этого новообразования, должен провести его диагностику. Если же окажется, что образование на коже носит злокачественный характер, косметолог все равно должен отразить предполагаемый диагноз в учетной форме N 057/У "Направление на госпитализацию, восстановительное лечение, обследование, консультацию". Поэтому перечень диагнозов, которыми должен оперировать врач-косметолог, выходит далеко за рамки его непосредственной специализации.
Ярким примером тому служит коррекция сосудистых образований на лице и нижних конечностях. Существует великое множество флебологических состояний, которые сопровождаются поверхностными внутрикожными повреждениями капиллярных сосудов или мелких вен. Какую-то часть этих состояний корректирует флеболог, другую – косметолог, в арсенале которого есть целый набор неинвазивных чрескожных методик. Поэтому специалисты по косметологии оперируют и диагнозами по флебологии.
В случае возникновения нежелательных реакций у пациента на ту или иную терапию врачу необходима полная информация о примененных средствах и методиках, поэтому в пункте 24 (Лекарственные препараты, физиотерапия) медицинской карты пациента следует указывать все без исключения средства вспоможения, которые применялись к пациенту. Только в таком случае врач и руководство клиники будут полностью защищены при возникновения судебных разбирательств, а также смогут контролировать качество оказываемых услуг, анализируя весь спектр назначенных средств и процедур.
Что должен сделать медицинский работник, который выявил у пациента инфекционную болезнь?
Как регистрируются инфекционные заболевания в Москве?
ФЕДЕРАЛЬНЫЕ ТРЕБОВАНИЯ К МЕДИЦИНСКИХ РАБОТНИКАМ ИНФОРМИРОВАТЬ ОБ ИНФЕКЦИОННЫХ (ПАРАЗИТАРНЫХ) БОЛЕЗНЯХ
Медицинские работники в случае выявления у пациента инфекционной (паразитарной) болезни, носительства возбудителей инфекционной (паразитарной) болезни или подозрения на инфекционную (паразитарную) болезнь, а также в случае смерти от инфекционной (паразитарной) болезни, обязаны:
- в течение 2 часов сообщить о нем по телефону;
- затем в течение 12 часов представить экстренное извещение в учреждение, осуществляющее федеральный государственный санитарно-эпидемиологический надзор[1].
Таким образом, в случае постановки инфекционного диагноза или подозрения на заболевание медицинский работник обязан сделать запись о выявленном случае в Журнале учета инфекционных заболеваний (форма № 060/у), которая также утверждена Приказом № 1030, и информировать об этом учреждение, осуществляющее государственный санитарно-эпидемиологический надзор.
В дальнейшем полученная информация систематизируется, группируется по временному, территориальному, социально-возрастному признаку, проводится анализ данных, в том числе с применением статистического инструментария.
Обратите внимание!
Выявленные закономерности в характере течения эпидемического процесса учитываются в принятии управленческих решений, направленных на снижение рисков возникновения и распространения новых случаев инфекционных заболевания среди населения.
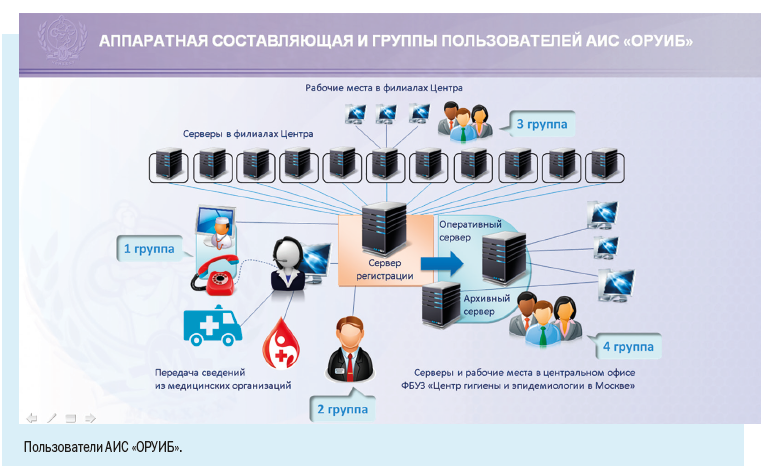
При больших объемах поступающей информации о случаях инфекционных и паразитарных заболеваний среди населения (например, среди жителей крупного мегаполиса) специалисты неизбежно сталкиваются с трудностями своевременной и корректной обработки полученных данных, сопряженных с ограничением времени и большими трудозатратами. Расскажем о том, как проводится такая работа в Москве.
ИНСТРУКЦИЯ О ПОРЯДКЕ РЕГИСТРАЦИИ СЛУЧАЕВ ИНФЕКЦИОННЫХ И ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ В МОСКВЕ
Москва — крупнейший город Европы, численность постоянного населения приближается к 13 млн чел.
В связи с этим в Москве регистрируется высокая заболеваемость инфекционными болезнями.
Порядок регистрации в Москве случаев инфекционных заболеваний определен Приказом Управления Роспотребнадзора по городу Москве от 16.03.2018 № 29.
Приказом утверждена Инструкция о порядке регистрации случаев инфекционных и паразитарных заболеваний в Москве ( далее — Инструкция).
Инструкция предназначена и обязательна к исполнению:
• для всех медицинских организаций;
• медицинских работников учреждений иного профиля, в том числе учреждений начального общего, основного общего, среднего (полного) общего образования, учреждений начального профессионального, среднего профессионального, высшего профессионального и послевузовского профессионального образования, специальных (коррекционных) для обучающихся, воспитанников с отклонениями в развитии, учреждений для детей-сирот и детей, оставшихся без попечения родителей, учреждений социальной защиты, других учреждений независимо от форм собственности и ведомственной принадлежности.
Рассмотрим общие положения Инструкции.
1. Ответственным за полноту, достоверность и своевременность регистрации инфекционных заболеваний, а также оперативное сообщение о них в установленном порядке является руководитель организации, выявившей больного. Если организация крупная и имеет несколько подразделений (филиалов) — руководитель подразделения (филиала).
2. В каждой медицинской организации (филиале) приказом руководителя назначается лицо, ответственное за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений об инфекционном заболевании и ведение Журнала учета инфекционных и паразитарных заболеваний (ф. № 060/у).
Обратите внимание!
Приказом должен быть также определен сотрудник, заменяющий ответственное лицо на время его отсутствия. Приказ обновляется ежегодно, а также при смене ответственного лица.
3. В образовательных и других организациях ответственность за передачу оперативной информации о выявленных больных инфекционными заболеваниями, передачу экстренных извещений и ведение Журнала учета инфекционных и паразитарных заболеваний возлагается на медицинского работника, обслуживающего данное учреждение.
4. Журнал учета инфекционных заболеваний — основная учетная форма в организации, предназначенная для персонифицированной регистрации больных инфекционными заболеваниями и последующего контроля полноты и сроков передачи информации.
Обратите внимание!
Вести Журнал учета инфекционных заболеваний можно и в электронном виде.
Нумерация записей ведется с начала года раздельно по каждой нозологической форме. На каждое инфекционное заболевание (или носительство одного типа возбудителя) отводятся отдельные листы журнала. На массовые заболевания могут быть заведены отдельные Журналы.
Обратите внимание!
В медицинских учреждениях в Журнал должны быть внесены сведения не только о случаях заболевания, выявленных в самом учреждении, но и случаях заболевания у прикрепленного населения, выявленных в других учреждениях, в том числе в стационарах.
Все данные о больном, включая эпидемиологический анамнез и сведения о контактных, заносят в основную медицинскую документацию медицинской организации или иную медицинскую документацию, соответствующую специфике учреждения.
5. В Инструкции определен Порядок регистрации и оперативного оповещения о заболеваниях, подлежащих индивидуальной регистрации.
• инфекционного и паразитарного заболевания;
• подозрения на эти заболевания;
• носительства возбудителей инфекционных и паразитарных заболеваний, поствакцинальных осложнений;
• укусов, ослюнений и оцарапываний животными;
• укусов (присасываний) клеща;
• инфекций, связанных с оказанием медицинской помощи (далее — инфекционные заболевания).
Регистрации подлежит не только случай заболевания, но и подозрение на случай инфекционного заболевания. Инструкция регламентирует в ряде случаев передачу положительных результатов лабораторных исследований, но об этом далее.
Обратите внимание!
Информация передается вне зависимости от места проживания (регистрации, прописки) больного, т. е. регистрации подлежат в том числе случаи у иногородних, иностранцев, мигрантов, лиц без определенного места жительства и др.
Мы уже говорили о том, что в Москве регистрируется высокая заболеваемость инфекционными болезнями — ежегодно около 3 млн случаев, а число случаев персонифицированного учета — порядка 1500 в день.
При наличии столь многочисленного и постоянно растущего населения и как следствие — высокой заболеваемости основным направлением совершенствования обеспечения эпидемиологического надзора в мегаполисе является широкое внедрение информационных технологий в повседневную работу врача-эпидемиолога.
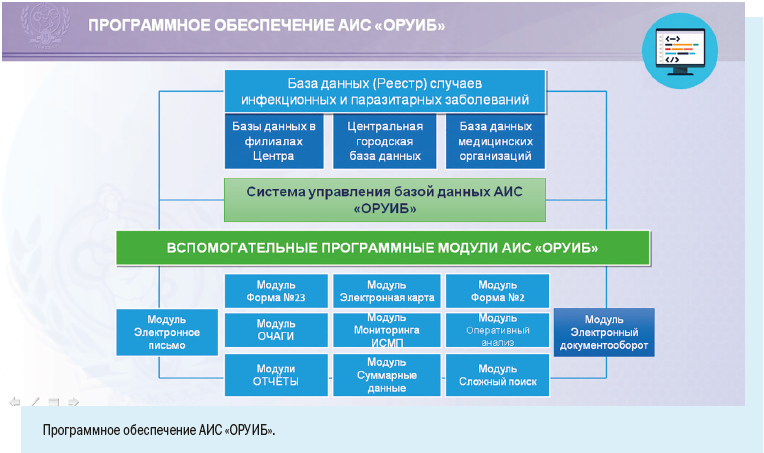
Установка рабочих мест информационной системы позволила ввести ряд полезных функций для самой медицинской организации: регистрировать случаи заболевания можно в круглосуточном режиме, что позволяет соблюдать регламентные жесткие сроки передачи информации, создавать собственный реестр больных, вести статическую обработку сведений и их анализ.
Суммарному (количественному) учету подлежат только острые респираторные вирусные инфекции, кроме госпитализированных случаев и случаев с летальным исходом — для них предусмотрена персонифицированная регистрация.
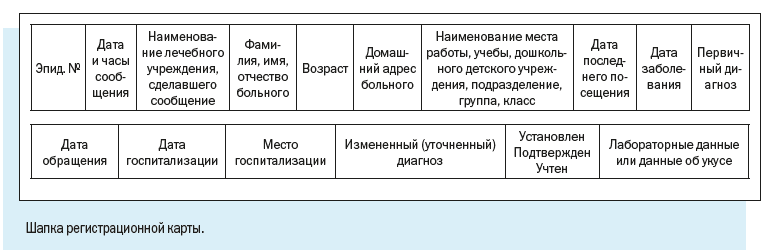
Персонифицированный учет болезней ведут с помощью специально разработанной Регистрационной карты инфекционного больного.
В отличие от Экстренного извещения Регистрационная карта предусматривает более широкий набор учитываемых признаков.
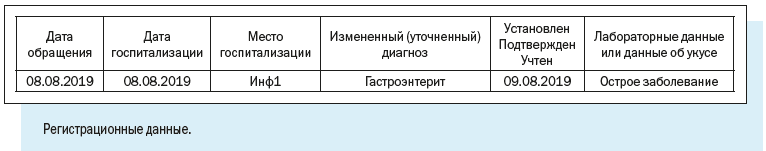
Как видим, в электронной регистрационной карте есть следующие регистрационные блоки:
1. Эпидемиологический номер — идентификатор, который в обязательном порядке присваивается регистрационной карте/случаю патологического состояния;
Эпидномер состоит из 8 цифр: первые две указывают на год регистрации случая, следующие 6 — порядковый номер случая в текущем году.
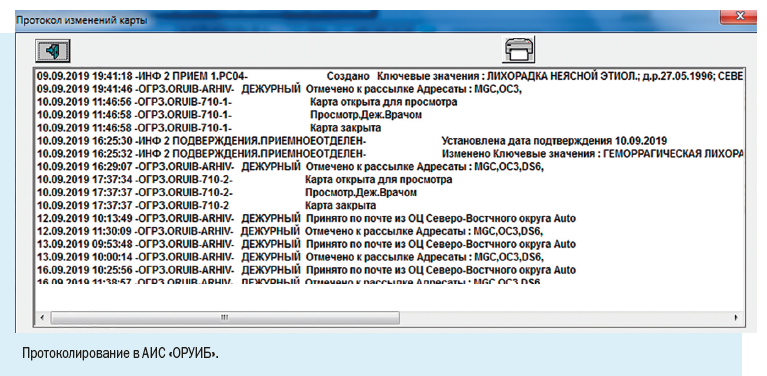
2. Имя текущего пользователя, дата и время работы с картой.
3. Регистрационные данные — наименование медицинской организации, где зарегистрирован случай, даты заболевания и обращения в медицинскую организацию, фамилия и номер телефона регистратора, дата и время регистрации случая.
4. Диагноз — текущий и окончательный диагнозы, даты установления, характер течения и тяжести заболевания.
5. Информационный блок, содержащий сведения о пациенте, — паспортные данные, принадлежность к социально-возрастной, профессиональной группе, место работы или учебы больного, место жительства с указанием признака проживания.
Регистрационная карта содержит также блок ссылок на дополнительные окна, содержащие сведения о больном.
Например, при заболевании в медицинской организации, кроме даты госпитализации больного и наименования медицинской организации, регистрируются такие сведения, как диагноз при поступлении, наличие парентерального вмешательства и его суть, характер заражения, принятые меры.
В случае летального исхода учитываются данные медицинского свидетельства о смерти с подробными сведениями о результатах секции и патологоанатомических диагнозах.
Состав и объем регистрируемых данных зависит от конкретной инфекционной болезни, например:
• при регистрации острых кишечных инфекций в Карте фиксируется информация о подозрительных пищевых продуктах и месте их приобретения;
• при инфекциях, управляемых средствами специфической иммунопрофилактики, — данные прививочного анамнеза;
• при зоонозных инфекциях и укусах — сведения о животном и сырье;
• при поствакцинальном осложнении — подробные сведения о характере реакции, препарате и условиях его применения.
Таким образом, в основу перечня учитываемых показателей положена привязка оценки эпидемического процесса к конкретной группе инфекционной патологии, что определяет структуру эпидемиологического надзора.
Важно!
Все регистрируемые сведения носят официальный характер и должны быть основаны на первичной документации медицинских организаций.
1. В амбулаторно-поликлиническом учреждении.
Если больной госпитализируется с направлением от врача амбулаторно-поликлинического учреждения, случай заболевания регистрируется также сотрудниками амбулаторно-поликлинического учреждения.
2. В стационаре.
3. На вызове к больному бригадой скорой помощи.
Сведения о диагнозе, а также информация о передаче сообщения в территориальное амбулаторно-поликлиническое учреждение заносятся в Карту вызова скорой медицинской помощи (ф. № 110/у).
4. В школе или ДДУ медицинским работником.
5. В оздоровительных учреждениях, а также в студенческих, строительных и иных коллективах медицинскими работниками.
Порядок регистрации и оперативного оповещения о случаях заболевания туберкулезом, заразными кожными инфекциями, венерическими заболеваниями, инфекцией, вызванной ВИЧ, имеет ряд особенностей, так как может быть установлен только врачом-специалистом, а также при регистрации и учете данных нозологий имеются дополнительные утвержденные регистрационные формы.
Регистрация случаев (подозрения) на заболевание парентеральными вирусными гепатитами В, С, D, TTV, G (далее — ПВГ) осуществляется в описанном выше порядке, однако есть одна особенность.
- персонала организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов;
- персонала центров, отделений гемодиализа, трансплантации органов, гематологии;
- персонала клинико-диагностических и биохимических лабораторий;
- персонала хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник (в том числе перевязочных, процедурных, прививочных);
- персонала диспансеров, перинатальных центров, станций и отделений скорой помощи, центров медицины катастроф, фельдшерско-акушерских пунктов, здравпунктов;
- персонала учреждений с круглосуточным пребыванием детей или взрослых;
- доноров крови (ее компонентов), костного мозга, органов и тканей, спермы;
- лиц, относящихся к группам риска (потребители инъекционных наркотиков).
Регистрация инфекций, связанных с оказанием медицинской помощи (далее — ИСМП) также имеет ряд особенностей.
Важным критерием отнесения инфекционного заболевания к ИСМП является срок его возникновения после пребывания в медицинской организации. Так, регистрация внутрибольничных гнойно-воспалительных заболеваний осуществляется в течение 30 дней после операционного вмешательства и 1 года после установления имплантата. Регистрации подлежат заболевания родильниц гнойно-воспалительными заболеваниями, связанными с родами, выявленные в период пребывания в акушерском стационаре и/или в течение 30 дней после родов. Регистрации подлежат заболевания новорожденных, выявленные в период пребывания в акушерском стационаре и/или в течение 7 дней после выписки, независимо от предполагаемого характера инфицирования (внутрибольничного, внутриутробного, интранатального). Генерализованные формы (сепсис, остеомиелит, менингит) подлежат регистрации, если заболевание выявлено в течение месяца после рождения.
Читайте также: