Как занести инфекцию в организме
Еще с детства мы узнаем о том, что такое рана. Маленькие детки сбивают коленки до крови, взрослые могут легко пораниться острыми предметами, люди военных профессий могут получить пулевое ранение. У одних заживает все легко и просто, а у других может начать развиваться инфекция раневая. Что это за инфекция, каковы причины и ее симптомы, как проводится диагностика и в чем состоит особенность лечения, рассмотрим далее.
Описание раневой инфекции
Прежде всего, несколько слов о том, что такое рана. Это нарушение целостности кожного покрова тела в результате внешнего насилия. Раны могут быть:
- Поверхностными.
- Глубокими.
- Проникающими.
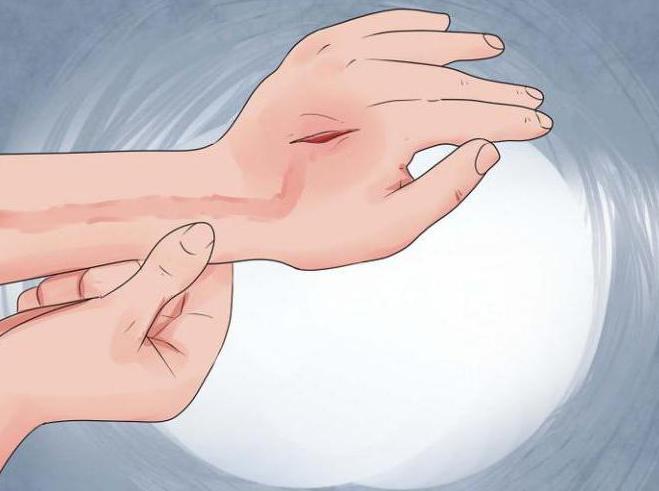
Если случайно появилась на теле рана любого происхождения, кроме тех, что получены в результате хирургического вмешательства, она уже первично загрязнена микробами. Операционные раны считаются асептичными потому, что наносятся на тело стерильными инструментами, в стерильных условиях. Если не соблюдаются правила асептики и антисептики, или на рану не была наложена своевременно стерильная повязка, возможно занесение вторичной инфекции.
На то, насколько случайная рана заражена микробами, влияет несколько факторов:
- Условия, в которых рана получена.
- Характер орудия, которым она нанесена.
Инфекция раневая - это результат развития патогенной микрофлоры в полости раны, то есть происходит осложнение раневого процесса. При случайных ранах инфицирование происходит в результате первичного загрязнения, этому способствует несвоевременное наложение стерильной повязки или неправильная обработка раны. Что касается хирургических ран, инфицирование здесь, как правило, вторичное, из–за ослабленного состояния организма больного, или внутрибольничное инфицирование.
Возбудители раневой инфекции
Самый распространенный возбудитель инфекции раневой - стафилококк.
Гораздо реже встречаются:
Виды раневой инфекции
В зависимости от того, какие микробы попадают в рану и как развивается процесс, раневая инфекция бывает следующих видов:
- Гнойная раневая инфекция. Возбудителями ее являются стафилококки, кишечная палочка, стрептококки и многие другие. Микробы такого вида находятся в воздухе, в гное, на предметах. При попадании в организм и при условии наличия там благоприятной среды может развиться острое гнойное заболевание. Заражение раневой поверхности такими бактериями приведет не только к нагноению, но и будет способствовать распространению инфекции дальше.
- Анаэробная раневая инфекция. Возбудителями являются микробы столбняка, гангрены, злокачественного отека, бациллы. Место нахождения таких возбудителей - это, прежде всего, земля, особенно удобренная навозом. Поэтому частички почвы в ране являются самыми опасными, так как возможно развитие анаэробной инфекции.
- Специфическая инфекция. Возбудителями становятся палочка Леффера и гемолитический стрептококк. Такая инфекция может быть занесена со слизью, слюной, из воздуха, из тканей, соприкасающихся с раной, при разговоре, воздушно-капельным путем.
- Эндогенная инфекция. Микробы, находящиеся в самом организме пациента, могут попасть в рану при оперативном вмешательстве или после него. Распространяется инфекция по кровеносным сосудам. Хирургические раневые инфекции можно предотвратить. Необходимо правильно обработать кожные покровы антисептическими растворами, а также руки и инструмент перед оперативным вмешательством.
Классификация раневой инфекции
Помимо того, какой возбудитель спровоцировал раневую инфекцию, выделяют еще и несколько ее форм. Инфекция раневая может быть общей формы и местной. Первая является наиболее тяжелой. Развивается сепсис, он может быть как с метастазами, так и без. Опасность летального исхода очень велика. А к местным формам относят:
- Инфицирование раны. Имеется четкая граница между живой и поврежденной тканью. Причина - низкая сопротивляемость инфекциям.
- Абсцесс околораневый. Имеет капсулу, которая соединена с раной и отделяется от здоровых тканей.
- Флегмона. Инфекция выходит за пределы раны и имеет свойства распространяться.
- Гнойный затек. Развивается как следствие плохого дренажа. Гной собирается и распространяется в тканях.
- Свищи. Поверхность раны уже затянута, а внутри остался инфекционный очаг.
- Тромбофлебит. Инфекция распространяется на тромб, как осложнение далее переходит на вены.
Стоит знать: чтобы инфекция появилась и смогла развиваться, необходима благоприятная среда и много других факторов. Об этом поговорим далее.
Причины раневой инфекции
Существует несколько факторов, которые могут поспособствовать развитию инфекционного процесса в ране:
- Нарушение и несоблюдение норм асептической обработки раны.
- Нестерильный перевязочный материал.
- Отсутствие оттока из раны.
- Особенность хирургического вмешательства на полых органах, например толстом кишечнике.
- Наличие хронических инфекций в организме (тонзиллит, пиелонефрит, больные зубы).
- Степень загрязнения раны.
- Количество поврежденных тканей.
- Иммунный статус организма.
- Наличие инородных тел в ране, сгустков крови, некротических тканей.
- Большая глубина повреждения.
- Плохое кровоснабжение поврежденных тканей.
- Наличие таких заболеваний, как сахарный диабет, цирроз, лейкемия, ожирение, злокачественные образования.
Инфекция раневая начинает активизироваться в том случае, если количество микробов в ране начинает превышать критический уровень - это 100 тысяч микроорганизмов на 1 мм ткани. Это показатель для здорового человека, если же человек болен, то уровень критический может быть гораздо ниже.
Каковы симптомы раневой инфекции?
Как распознать, что инфекция раневая имеет место? Вот несколько симптомов ее проявления:
- Повышение температуры тела.
- Покраснение участка кожи вокруг раны.
- При пальпации вокруг раны возникает ощущение боли.
- Отек.

Наличие таких признаков и симптомов всегда говорит о том, что анаэробная раневая инфекция имеется. Развиться она может на 3-7 день после получения раны. Для того чтобы назначить эффективное лечение, необходимо провести диагностику.
Диагностика раневой инфекции
Конечно же, даже визуально видно по внешнему виду, выделениям, запаху, что инфекция раневая прогрессирует. Но для того чтобы назначить эффективное лечение, необходимо установить, какие бактерии вызвали инфекционный процесс. Для этого необходимо взять мазок из раны. При этом надо придерживаться нескольких правил:
- Материал необходимо брать из глубоких участков раны в достаточном количестве.
- Его берут до того, как начинают применять антибиотики.
- В лабораторию материал необходимо доставить в течение 2 часов.
После проведения исследований и выявления бактерий назначают лечение. Об этом далее.
Как лечат раневую инфекцию
Очень важно не оставлять без терапии раневые инфекции. Лечение таких патологий состоит в хирургическом вмешательстве и в назначении эффективных противомикробных препаратов. Возможно также назначение обезболивающих лекарственных средств.
Хирургическое вмешательство - это:
- Широкое вскрытие инфицированной раны.
- Тщательное промывание и санация раневой полости.
- Иссечение мертвых тканей.
- Дренаж гнойных участков.
Далее требуется регулярная обработка раны антисептиками.
Антибиотики назначает врач с учетом специфики заболеваний, чувствительности к установленным бактериям, взаимодействия их с другими препаратами, а также влияния лекарства на организм пациента.
Применять антисептики для промывания ран также необходимо с особой осторожностью, так как раствор всасывается и при непереносимости может вызвать осложнения. Они не должны вызывать болевых ощущений. Необходимо следить за реакцией организма на длительное использование антисептиков. В некоторых случаях замедляется процесс заживления.
Будьте внимательны: самолечение может усугубить состояние вашего здоровья!
Для лучшего заживания раны рекомендуется укреплять и стимулировать иммунитет и защищать пораженный участок от случайных повреждений.
Профилактические мероприятия
Профилактика раневой инфекции заключается в следующем:
- Повышение активности иммунитета, защитных функций организма.
- Соблюдение осторожности с целью исключения получения травм.
- Незамедлительная обработка раны антисептиком и наложение стерильной повязки.

Столбняк - осложнение раневого процесса
Возбудителем столбняка является анаэробная спороносная палочка. Она легко проникает через любые кожные повреждения и поврежденную слизистую. Опасность состоит в том, что поражает она нервную систему.
В нашей стране положено делать профилактические прививки против столбняка. Если даже пациент перенес это заболевание, иммунитет к нему не вырабатывается - периодически необходима вакцинация.
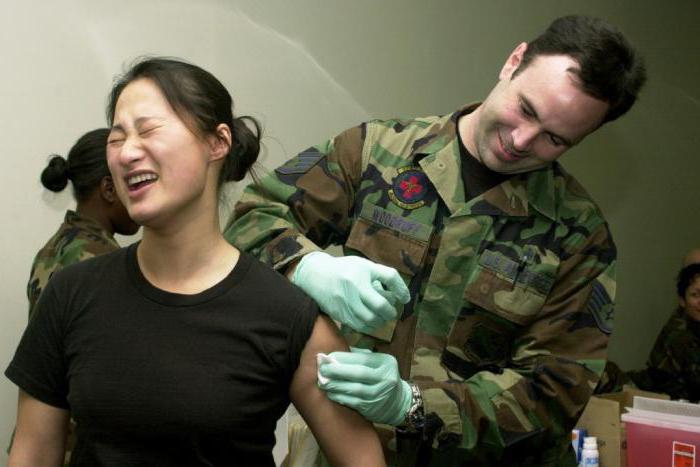
Для профилактики столбняка пациентам с большими повреждениями тканей вводят противостолбнячный иммуноглобулин или сыворотку.
Профилактическая прививка от столбняка дает гарантию того, что при повреждении кожных покровов человек не заболеет столбняком.
Берегите себя, укрепляйте иммунитет и не получайте раны. И раневая инфекция никогда вас не потревожит.
Что такое раневая инфекция?
Раневая инфекция возникает в результате проникновения бактерий в организм при нарушении целостности кожи.
Что увеличивает риск развития раневой инфекции?
Риск развития раневой инфекции увеличивают все факторы, которые снижают способность организма к заживлению ран. К ним можно отнести любую из следующих причин:
Заболевания, такие как сахарный диабет, злокачественные опухоли или патологические состояния со стороны печени, почек или легких, которые замедляют заживление;
Инородные предметы, например, кусочки стекла или металла, которые прилипают к ране и замедляют ее затягивание;
Риск развития инфекции также увеличивается при плохом кровоснабжении раны. Такое возможно при высоком артериальном давлении и нарушении проходимости или сужении кровеносных сосудов. Кроме этого, риск раневой инфекции повышается при курении или каких-либо сердечных или сосудистых заболеваниях.
Риск развития инфекции также увеличивается при повторном травмировании заживающей раны, что замедляет ее затягивание.
Вероятность инфицирования повышается при ослаблении иммунной системы, что может быть вызвано облучением, плохим питанием, использованием некоторых лекарственных препаратов и низким уровнем личной гигиены.
Каковы признаки и симптомы раневой инфекции?
Покраснение, болезненность, отек раны, повышение температуры кожи вокруг нее;
Выделение крови или гноя из раны;
Неприятный, гнилостный запах от раны;
Головокружение или учащение сердцебиений.
Как проводится диагностика раневой инфекции?
В ходе диагностики раневой инфекции врач проводит внешний осмотр и собирает анамнез (историю заболевания), то есть расспрашивает пациента о том, когда и при каких обстоятельствах возникло ранение. Пациенту может быть назначено любое из указанных исследований:
Анализы крови, которые показывают наличие инфекции.
Рентгенограмма, КТ или МРТ используются для получения снимков костей и мягких тканей в области раны. Эти исследования иногда назначаются для обнаружения инфекции или других состояний, например, наличия инородного тела в ране. Для лучшего качества изображений пациенту может быть введено контрастное вещество. Если когда-либо раньше на контраст возникали аллергические реакции, то об этом обязательно нужно сообщить врачу. В кабинет для проведения МРТ нельзя вносить металлические предметы, поскольку это чревато серьезной травмой в ходе обследования. О наличии каких-либо металлических предметов на теле или внутри него необходимо сообщить врачу.
Посев раневого отделяемого – это исследование ткани или жидкости из раны, которое позволяет обнаружить инфекцию.
Как проводится лечение раневой инфекции?
Лечение зависит от тяжести состояния раны, ее расположения и поражения соседних областей. Также лечение определяется общим состоянием пациента и давностью ранения. Для борьбы с раневой инфекцией врач может назначить один из следующих или какой-либо другой метод лечения:
Очищение раны возможно с помощью воды и мыла, что позволяет вымыть болезнетворные микроорганизмы и снижает риск развития инфекции. Для наилучшего очищения врач может немного расширить края раны. Для промывания раны используется стерилизованная вода, а также антибактериальны е растворы или специальные антисептики для ран, такие как раствор Пронтосан. При наличии инородных тел, грязи или омертвевших тканей проводится санация раны, то есть ее хирургическое очищение. Внутрь раны может помещаться влажный тампон, который остается в ней до высыхания. Также используются и другие влажные или сухие перевязочные материалы. Для очищения раны от гноя возможно проведение дренирования.
Для профилактики или борьбы с бактериальной инфекцией используются антибиотики.
НПВС (нестероидные противовоспалите льные средства), такие как ибупрофен, помогают уменьшить отек, боль и лихорадку. Эти препараты продаются как по рецепту, так и без него. У некоторых людей НПВС могут вызывать желудочное кровотечение или проблемы со стороны почек. Если пациент принимает препараты, которые разжижают кровь, то о безопасности применения НПВС в этой ситуации необходимо посоветоваться с врачом. Всегда следует внимательно читать инструкции к лекарствам и неукоснительно их соблюдать.
Также для лечения инфицированных ран, возможно применение ранозаживляющих повязок, которые обладают бактерицидной активностью и способствуют ускоренному заживлению.
В каких случаях необходимо обратиться за неотложной помощью?
Обильное намокание повязки кровью.
Очень сильная боль.
Онемение кожи вокруг раны.
Невозможность пошевелить конечностью ниже области раны.
Появление пузырей на коже, шелушение или изменение ее цвета.
В каких случаях необходимо связаться с лечащим врачом?
Внутренняя поверхность раны темнеет или становится ярко-красной.
Усиление боли, покраснения или отека в области раны.
Отек не спадает более 5 дней.
Появление отделяемого или неприятного запаха из раны.
Наличие каких-либо вопросов или опасений относительно состояния раны или ухода за ней.
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение раневой инфекции
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Раневой инфекцией называют совокупность нарушений со стороны организма, которые развиваются из-за развития инфекционного процесса в травматических или операционных ранах.
Риск развития патологии зависит от загрязненности раны, вида инфекционного агента, нарушения принципов обработки раны во время операций или перевязок, состояния общего и местного иммунитета, общего состояния организма (степени истощения на фоне каких-то патологий) и так далее.
Проявления этого нарушения – общие (боль, отечность, повышение температуры тела, озноб) и общие (гипертермия, слабость, разбитость). Раневая инфекция успешно лечится, но при запущенном состоянии возможны критические осложнения, которые способны привести к смерти пациента.
Лечение комбинированное – консервативное и хирургическое.
Общие данные
Раневая инфекция фактически является осложнением раневого процесса, которое возникает при попадании патогенных микроорганизмов в рану, их размножении и патогенном действии на ткани.
Даже при идеальном соблюдении правил асептики (профилактики инфекции) все раны считаются первично загрязненными, так как человек с раневой поверхностью не находится в стерильной среде, и микробы попадают в рану из воздуха. Это касается любых ран (травматических и операционных), которые могут курировать разные специалисты – общие хирурги, нейрохирурги, травматологи, ЛОР-специалисты, офтальмологи и так далее.
Раны, диагностированные вследствие травматического воздействия на ткани (колотые, резаные, рубленые, укушенные, огнестрельные), характеризуются более выраженными загрязненностью и концентрацией микроорганизмов, чем хирургические – те, нанесение которых неизбежно в процессе хирургических операций или инвазивных (связанных с внедрением в ткани) манипуляций.
При операционных ранах инфицирование может быть:
- эндогенное – рану заселяют патогенные возбудители, которые до этого уже обитали в организме при развитии в нем какого-либо инфекционного процесса;
- внутригоспитальное. В этом случае раневая поверхность инфицируется из-за того, что в среде клиники (в палатах, коридорах, операционных, перевязочных, манипуляционных, столовой) выявляется повышенное количество инфекционных агентов. Внутригоспитальное инфицирование операционных ран еще называют вторичным.
Причины
Выявлено, что в большинстве диагностированных клинических случаев провокатором раневой инфекции становится аэробная инфекция – та, которая для своей активности требует наличие кислорода. В основном это:
Анаэробная инфекция (микроорганизмы, которые не нуждаются в кислороде или вовсе не приемлют его присутствия) выступает в качестве провокатора раневой инфекции очень редко – всего в 0,1% диагностированных случаев.
При пребывании пациента в стационаре (хирургическом, травматологическом или другом) инфекционный агент может меняться. Рану часто начинает населять грамотрицательная бактериальная флора, которая является устойчивой к антибактериальной терапии. Она и становится в большинстве случаев провоцирующим фактором развития раневой инфекции при вторичном инфицировании как травматических, так и операционных ран.
Из местных факторов, которые способны повысить вероятность развития раневой инфекции, наиболее частыми являются:
- наличие в ране инородного содержимого;
- плохая иммобилизация при транспортировке;
- недостаточное кровоснабжение поврежденных тканей;
- большая глубина раны при малом диаметре раневого канала;
- наличие слепых карманов и боковых ходов.
Инородным содержимым раны, способствующим развитию описываемой патологии, могут быть:
- инородные тела;
- сгустки крови;
- некротические (омертвевшие) ткани.
Инородными телами в ране, которые способствуют более быстрому развитию раневой инфекции, являются:
- пули;
- обрывки одежды;
- земля или песок;
- осколки ранящих предметов;
- фрагменты костей.
Некротические ткани в ране, способствующие развитию в ней раневой инфекции, могут появиться:
Плохая иммобилизация при транспортировке способствует развитию раневой инфекции, так как:
- может стать причиной дополнительного травмирования мягких тканей;
- провоцирует ухудшение микроциркуляции (кровоснабжения на тканевом уровне);
- способствует увеличению гематом – скопления крови в тканях, которое является отличной питательной средой для патогенных микроорганизмов;
- провоцирует расширение зоны омертвения.
Развитию раневой инфекции чаще всего способствуют такие общие нарушения организма, как:
- грубые или длительные расстройства микроциркуляции;
- нарушения иммунитета;
- общее истощение.
Наиболее типичными нарушениями микроциркуляции, на фоне которых раневая инфекция возникает чаще, являются:
- централизация кровообращения;
- гиповолемические расстройства.
Централизация кровообращения, провоцирующая развитие описываемого заболевания, чаще всего формируется при травматическом шоке – нарушении тканевого кровообращения на фоне выраженной травмы, которая спровоцировала возникновение чрезвычайно интенсивного болевого синдрома.
Гиповолемические расстройства означают сбой со стороны различных органов и систем, который развивается из-за уменьшения объема циркулирующей крови (иными словами, по причине нехватки жидкости в кровеносном русле). Чаще всего это может случиться при таких заболеваниях и патологических состояниях, как:
- выраженная кровопотеря на фоне острого интенсивного кровотечения – в частности, вследствие травмирования больших сосудов;
- хроническая кровопотеря на фоне частых (нередко незначительных) кровотечений – например, желудочно-кишечных;
- выраженная рвота при ряде патологий – инфекционных, желудочно-кишечных и так далее.
Нарушения иммунитета, которые являются одним из наиболее частых провокаторов развития раневой инфекции, могут быть:
- врожденные и приобретенные иммунодефицитные состояния;
- нарушения местного иммунитета.
Конкретными причинами нарушения иммунитета чаще всего являются:
- нарушение питания – чаще всего это питание недостаточное, несбалансированное или полный голод (при отсутствии продуктов питания или из-за фанатичного желания похудеть);
- нервное истощение;
- истощение после перенесенных длительных операций (особенно полостных), тяжелых травм, критических состояний (комы);
- химическое (токсическое) и радиационное поражение (в том числе состояние после проведенной лучевой терапии);
- прием ряда лекарственных средств;
- хронические соматические заболевания.
Из лекарственных средств чаще всего к снижению иммунитета, которое способствует развитию раневой инфекции, приводят:
- иммунодепрессанты;
- глюкокортикостероиды;
- антибактериальные препараты, принимаемые в больших дозах или при отсутствии контроля со стороны лечащего врача.
Из хронических соматических заболеваний, наиболее значимых для ухудшения иммунитета и провокации раневой инфекции являются:
Виды раневых инфекций
Различают местные и общие формы раневой инфекции.
Местные формы описываемой патологии бывают такие:
Инфекция раны – это ограниченный процесс, который формируется в поврежденных тканях с пониженной сопротивляемостью. Область инфицирования ограничивается стенками раневого канала. Между этой патологической зоной и неизмененными тканями наблюдается четкая линия, которую называют демаркационной.
Околораневой абсцесс – это ограниченный гнойник, который располагается в тканях вокруг раны. Как правило, он окружен соединительнотканной капсулой, отграничивающей зону инфекции от здоровых тканей, в то же время соединен с раневым каналом гнойными ходами (одним или несколькими).
Раневая флегмона – это разлитое гнойное поражение тканей без определенных границ. Развивается в том случае, когда инфекция распространяется за пределы раны. Раневая флегмона часто формируется после раневого абсцесса – в этом случае демаркационная линия стирается и далее исчезает совсем, гнойный процесс распространяется на соседние здоровые ткани.
Фистула (или свищ) – патологический ход, который формируется в тканях по ходу движения гноя, освобождающего себе место для распространения. Он формируется на поздних стадиях раневого процесса – а именно в тех случаях, когда поверхность раны закрывается грануляциями, но в ее глубине продолжает развиваться инфекционный процесс.
Тромбофлебит – образование тромба (сгустка крови) в сосудистом просвете с одновременным присоединением воспалительного процесса. Данное нарушение – это отдаленная форма раневой инфекции, появляющаяся, как правило, через 1-2 месяца с момента возникновения раны. Является опасным осложнением, так как инфекция может распространяться далеко по стенке вены.
Лимфангит – воспалительное поражение лимфатических сосудов, которое зачастую возникает после раневых осложнений.
Лимфаденит – воспалительное поражение лимфатических узлов, также появляющееся после раневых осложнений.
К числу общих форм раневой инфекции относятся:
- сепсис без метастазов – распространение инфекции с током крови по всему организму без формирования вторичных инфекционно-воспалительных очагов;
- сепсис с метастазами – распространение инфекции с током крови по организму с формированием упомянутых очагов.
Общие формы раневой инфекции протекают тяжелее, чем местные, при этом вероятность наступления смерти повышается. Сепсис с метастазами является самой тяжелой разновидностью описываемой патологии. Чаще всего он возникает из-за существенного ухудшения иммунитета, а также так называемого раневого истощения из-за потери большого количества белков.
Симптомы
В большинстве случаев раневая инфекция возникает через 3-7 дней с момента получения раны. Клиническая симптоматика при этом бывает:
Местными признаками раневой инфекции являются:
- наличие дефекта тканей – зачастую с некротическим или гнойным содержимым;
- боль;
- повышение температуры тканей;
- покраснение кожных покровов вокруг раны;
- отечность;
- нарушение функции.
Характеристики болей:
- по локализации – в месте поражения;
- по распространению – боли иррадиируют в соседние ткани;
- по характеру – сперва ноющие, далее дергающие, распирающие, пульсирующие;
- по интенсивности – зависят от степени развития патологического процесса. В основном терпимые, но в ряде случаев могут быть сильными;
- по возникновению – появляются в первый день инфицирования раны и развития раневой инфекции.
Общими признаками описываемой патологии являются:
- гипертермия (повышение температуры тела). Может развиваться до 37,5-38,5 градусов по Цельсию;
- озноб. Если он появляется одновременно с гипертермией, то такое состояние называют лихорадкой;
- чувство усиленного сердцебиения;
- общая слабость во всем теле;
- ощущение разбитости;
- адинамия (снижение активности);
- головные боли;
- тошнота;
- рвота, которая не приносит облегчения;
- ухудшение аппетита.
При околораневом абсцессе больной жалуется на наличие отделяемого из раны.
При раневых флегмонах пациент констатирует:
- резкое ухудшение общего состояния;
- резкое повышение температуры тела до 40 градусов.
При свищах жалобы на нарушение общего самочувствия зачастую отсутствуют.
В случае развития гнойных тромбофлебитов общее состояние, со слов пациента, резко ухудшается.
При лимфангите и лимфадените больной указывает на:
- наличие болезненности и припухания в области лимфатических сосудов и узлов;
- ухудшение общего состояния;
- лихорадку;
- усиленное потоотделение.
При сепсисе жалобы на ухудшение общего состояния наиболее выраженные.
Диагностика
Диагноз ставят на основании жалоб пациента, анамнеза, результатов физикального, инструментального и лабораторного исследования.
При физикальном исследовании выявляется следующее:
В далеко зашедших случаях инфицированные раны могут иметь большие размеры – больше, чем у нанесенных ран. При этом могут наблюдаться обширные дефекты тканей, связанные с массивными нагноением и некротизацией.
Данные физикального обследования могут отличаться при разных видах описываемой патологии:
- при околораневом абсцессе – выделения из раны незначительные, края раны интенсивно покрасневшие, ткани резко напряжены, если патологический процесс затронул конечность – ее окружность увеличена;
- при раневой флегмоне – местное повышение температуры более выраженное, чем при абсцессе, но сама рана выглядит более благополучно. Гноя в ране немного или он вовсе отсутствует, иногда может выделяться при надавливании на ткани по соседству;
- при свище – на коже над очагом поражения визуализируется наружное отверстие свищевого хода с гнойными выделениями из него;
- при гнойном тромбофлебите – в области поражения по ходу вены наблюдаются признаки воспаления. Если венозная стенка расплавляется, то могут возникнуть абсцесс или флегмона с наличием соответствующих признаков, описанных выше;
- при лимфангите – отмечаются болезненность и отек мягких тканей, покраснение кожи над лимфатическими сосудами;
- при лимфадените – признаки те же, что и при лимфангите, но наблюдаются в области регионарных лимфатических узлов;
- при сепсисе – отмечается общее тяжелое состояние пациента, кожа и слизистые бледные, язык сухой, покрыт белым налетом.
Из инструментальных методов обследования применяется зондирование раны – ощупывание металлическим зондом. При этом оценивают дно и стенки раны.
Из лабораторных методов обследования показательными являются:
- общий анализ крови – в нем отмечаются существенное повышение количества лейкоцитов (лейкоцитоз) и СОЭ, а также снижение уровня гемоглобина и эритроцитов;
- бактериоскопическое исследование – под микроскопом изучают мазок гноя, определяют вид возбудителей;
- бактериологическое исследование – проводят посев гноя из раны на питательные среды, ожидают роста колоний, по ним определяют тип возбудителя.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику зачастую проводят между различными формами раневой инфекции.
Осложнения
Ряд форм раневой инфекции может выступить в качестве последовательно развивающихся осложнений. Так, флегмона может осложнить абсцесс, а сепсис – стать завершающим этапом развития описываемой патологии.
Лечение раневой инфекции: антибиотики
Лечение раневой инфекции проводят с помощью консервативных и оперативных методов.
К консервативным методам относятся следующие назначения:
- антибактериальные препараты;
- нестероидные противовоспалительные средства;
- аптечные таблетированные или инъекционные витаминные комплексы;
- иммуномодуляторы.
При появлении общих признаков раневой инфекции проводится дезинтоксикационная терапия – внутривенно капельно вводят электролиты, растворы солей, глюкозу и так далее.
Хирургическое лечение заключается в высечении измененных тканей в ране, раскрытии гнойных очагов, промывании асептиками и адекватном дренировании. При перевязках применяют:
Если при заживании ран образовались массивные рубцы, то проводят кожную пластику.
Профилактика
Главными мероприятиями, которые помогут профилактировать раневую инфекцию, являются:
- правильная обработка загрязненных ран – санация (очистка), при необходимости удаление нежизнеспособных тканей, адекватное дренирование;
- назначение антибактериальных препаратов;
- тщательное соблюдение правил асептики в ходе выполнения операций или малых инвазивных действий;
- усиление иммунной системы организма – закаливание, рациональное питание, отказ от вредных привычек.
Прогноз
Прогноз при раневой инфекции разный и зависит от степени ее развития. В целом загрязненные раны лечатся хорошо. Прогноз ухудшается при таких обстоятельствах, как:
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
5,951 просмотров всего, 3 просмотров сегодня
Читайте также:


