Как спермограмма определяет скрытые инфекции
В этой статье речь пойдет о методе ПЦР для диагностики инфекций, передаваемых половым путем, при анализе спермы (эякулята). Какие инфекции можно определить в сперме, а какие нельзя? Какие еще материалы можно использовать для диагностики инфекций половой системы?
Среди преимуществ ПЦР как метода в сравнении с другими, традиционно используемыми для диагностики инфекционных заболеваний человека (иммуноферментный анализ, бактериологический посев, микроскопия), стоит отметить непосредственное обнаружение инфекционного агента в результате выявления специфического фрагмента ДНК или РНК возбудителя в исследуемом образце, а потому - возможность напрямую идентифицировать возбудителя инфекции, осуществлять раннюю диагностику, например, в инкубационном периоде, диагностировать заболевание не только в острой и хронической формах, но и выявлять скрытые (латентные) формы инфекций, протекающие без выраженных симптомов или бессимптомно, а также проводить скрининговые исследования, направленные как на определение уже имеющейся инфекционной патологии, так и выявление возможного носительства инфекций для оценки принадлежности пациента к группе риска.
Спектр возбудителей, выявляемых методом ПЦР, чрезвычайно широк, в связи с чем наибольшее распространение ПЦР-диагностика получила в гинекологической и урологической практике, в дерматовенерологии. Для диагностики большинства бактериальных и вирусных инфекций, выявления возбудителей ИППП, вызывающих заболевания, передаваемые половым путём (ЗППП), материалом для исследования служит, в основном, соскобное отделяемое слизистых оболочек мочеполовых органов: соскоб эпителиальных клеток из цервикального канала и поверхности шейки матки у женщин, соскоб из уретры (мочеиспускательного канала), выделения из половых органов - у мужчин и женщин. При обследовании на некоторые виды инфекций (ВИЧ, гепатиты В и С, вирус Эпштейна-Барр и др.) для анализа берут кровь. Для выявления цитомегаловирусной и герпетической инфекций можно исследовать мочу. Клиническим материалом для ПЦР-диагностики ИППП у мужчин может служить секрет предстательной железы и эякулят (сперма). В каждом конкретном случае выбор исследуемого биоматериала определяется диагностической задачей исследования.
В данной статье мы подробнее остановимся на диагностике ИППП у мужчин и возможности выявления возбудителей ЗППП и урогенитальных инфекций в эякуляте.
Инфекционно-воспалительные заболевания органов мужской репродуктивной системы могут явиться одной из возможных причин снижения мужской фертильности (способности к воспроизведению потомства), а урогенитальные инфекции их вызывающие - быть ассоциированы с мужским бесплодием.
К органам мужской репродуктивной системы относятся наружные и внутренние половые органы. К числу наружных относят половой член и мошонку. Внутренние половые органы представлены яичками с их оболочками и придатками, расположенными в мошонке, семявыносящими протоками и добавочными половыми железами, в числе которых предстательная железа (простата) - железисто-мышечный орган, охватывающий мочеиспускательный канал ниже мочевого пузыря, семенные пузырьки - парный железистый орган, расположенный над предстательной железой, и бульбоуретральные (Куперовы) железы - парные округлые железы небольшой величины, расположенные между пучками мышц мочеполовой диафрагмы. В яичках, являющихся парной половой железой, происходит образование мужских половых клеток - сперматозоидов и выработка мужских половых гормонов. Продукты секреции добавочных половых желез образуют семенную жидкость (семенную плазму, или спермоплазму), которая при смешении со сперматозоидами образует сперму. Придаток яичка (эпидидимис) тесно связан с яичком и служит резервуаром накопления спермы и созревания сперматозоидов, являясь частью семявыводящих путей. Семявыносящий проток представляет собой парный трубчатый орган, служащий для транспортировки сперматозоидов из эпидидимиса в семявыбрасывающий проток. При эякуляции (семяизвержении) происходит сокращение продольных мышечных волокон семявыносящего протока, сперматозоиды поступают в семявыносящий проток и смываются содержимым семенных пузырьков в уретру. Вклад секрета семенных пузырьков и предстательной железы в общий объём семенной жидкости составляет около 95% (примерно 35% приходится на секрет предстательной железы, 60% - на секрет семенных пузырьков), поэтому колебания объёма эякулята, в первую очередь, зависят от секрета добавочных половых желез. Тесная функциональная взаимосвязь всех органов мужской половой системы позволяет оценивать её состояние путём исследования эякулята. Среди лабораторных методов исследования анализ эякулята является важнейшим и, зачастую, - достаточным не только для оценки мужской фертильности, например, при анализе спермограммы, но и диагностики наиболее распространённых, репродуктивно значимых урогенитальных инфекций.
Наиболее частыми возбудителями инфекций мужского урогенитального тракта являются бактерии: гонококк (Neisseria gonorrhoea) - возбудитель гонореи, хламидии (Chlamydia trachomatis) - возбудитель урогенитального хламидиоза, трахомы и венерической лимфогранулемы, бледная трепонема (Treponema pallidum) - возбудитель сифилиса, микоплазмы (Mycoplasma genitalium и Mycoplasma hominis) и уреаплазмы (Ureaplasma urealyticum, Ureaplasma parvum), являющиеся инфекционными агентами воспалительных процессов в мочеполовых органах, а также простейшие, например, трихомонада (Trichomonas vaginalis) - возбудитель урогенитального трихомониаза, грибы, например, рода Candida, вызывающие урогенитальный кандидоз, и различные вирусы, среди которых вирусы простого герпеса 1 и 2 типов (ВПГ, Herpes simplex virus, HSV1 и HSV2) - возбудители генитального герпеса, цитомегаловирус (CMV), вирус папилломы человека (ВПЧ, HPV, Human papillomavirus), вирусы гепатита В (HBV), гепатита С (HCV), ВИЧ (HIV) и другие. Некоторые из перечисленных бактериальных возбудителей (гонококк, хламидии, бледная трепонема, генитальная микоплазма) являются патогенами, другие (уреаплазмы, энтерококки, стафилококки и ряд других) - принадлежат к группе условно-патогенных микроорганизмов, способных вызывать воспаление в половых органах при снижении иммунной защиты.
Вирусы и бактерии могут напрямую поражать сперматозоиды, приводя к изменению их подвижности. Так, например, известно, что Mycoplasma genitalium и Ureaplasma urealyticum, прикрепившиеся к головке и средней части сперматозоидов, негативно влияют не только на их подвижность, но и способность к оплодотворению яйцеклетки, проводимому в экспериментальных (in vitro) условиях. Повреждающее действие могут оказывать и продуцируемые микроорганизмами токсины. В ответ на инфекционный процесс развивается вторичное воспалительное повреждение, сопровождаемое образованием свободных радикалов и цитокинов, способных оказывать цитотоксическое воздействие на половые клетки. Кроме того, инфекции являются одним из факторов риска образования антиспермальных антител (АСАТ), направленных против различных частей сперматозоидов. Механизмом образования АСАТ на фоне воспалительного процесса является всё та же способность бактерий, вирусов и грибов прикрепляться к мембране сперматозоидов, вследствие чего происходит запуск аутоиммунных реакций. Присутствие АСАТ в эякуляте приводит к снижению его качественных и количественных характеристик: уменьшению концентрации и подвижности сперматозоидов, изменению морфологии половых клеток, их агглютинации, к изменению значений pH и вязкости семенной плазмы. Тем самым инфекции мочеполовых органов могут снижать репродуктивную функцию у мужчин.
Большинство возбудителей ИППП попадают в организм преимущественно половым путём. Наиболее часто инфекции выявляются у лиц молодого возраста, особенно тех, кто имеет большое число половых партнёров. При незащищенном половом акте высок риск заражения хламидиозом, гонореей, сифилисом, трихомониазом, гепатитами В и С, ВИЧ, герпесом, ВПЧ. Всего в настоящее время насчитывается более двадцати инфекций, которые передаются половым путём. Многие из них характеризуются высокой контагиозностью, а потому - быстрым распространением среди населения. К примеру, ежегодно в мире регистрируется около 90 миллионов новых случаев хламидийной инфекции, а восприимчивость к урогенитальному хламидиозу приближается к 100%. Следует помнить, что заражение ИППП может происходить при любом виде сексуальных контактов: анальном и оральном сексе, генитальном контакте без проникновения. Коварство этих инфекций заключается и в их возможности протекать без клинически выраженных симптомов. Согласно данным Всемирной организации здравоохранения (ВОЗ), 50 - 80% населения инфицировано вирусом папилломы человека, но лишь 1 - 2% лиц имеют клинические проявления этой инфекции. Бессимптомное вирусоносительство играет ключевую роль в распространении генитального герпеса: до 70% случаев передачи этого вируса и заражения им здоровых лиц происходит при бессимптомном характере болезни и наличии вируса герпеса у больного. Скрытый характер течения инфекции затрудняет возможность её выявления. Отсутствие со стороны мужчины должного внимания на появление у себя некоторых из признаков или симптомов начинающегося заболевания, несвоевременное обращение к врачу или неадекватное лечение, например, в случае предпринимаемого самолечения, могут способствовать переходу инфекции в хроническу форму и развитию хронического заболевания. Хроническую инфекцию труднее диагностировать, тяжелее лечить, к тому же последствия хронического инфекционно-воспалительного процесса в мочеполовых органах оказываются более тяжкими для мужского здоровья.
В зависимости от локализации инфекционного процесса чаще всего у мужчин развиваются уретрит (воспаление мочеиспускательного канала), цистит (воспаление мочевого пузыря), простатит (воспаление предстательной железы), эпидидимит (воспаление придатка яичка) и орхит (воспаление яичка). Острый эпидидимит может распространиться и на яички (эпидидимоорхит). Симптомы или признаки заболевания напрямую зависят от того, какой именно возбудитель инфекции попал в мужской организм и каково состояние иммунитета в целом. Наиболее частыми возбудителями инфекций, вызывающих уретрит, являются Chlamydia trachomatis, Neisseria gonorrhoea, Mycoplasma genitalium и Ureaplasma urealyticum. Среди сексуально активных молодых мужчин эпидидимит чаще вызывается Chlamydia trachomatis, Neisseria gonorrhoea и Trichomonas vaginalis. У мужчин старшего возраста и пожилых чаще обнаруживают условно-патогенную микрофлору (Mycoplasma hominis, Ureaplasma parvum и др.).
Симптомы урогенитальных заболеваний, вызываемых различными возбудителями ИППП, чаще всего не являются специфичными. При остром характере инфекционного-воспалительного процесса клиническая картина ИППП у мужчин может выражаться такими симптомами, как дискомфорт, зуд и жжение в области уретры, боль в промежности, нижней части живота и в области мошонки, болезненность при мочеиспускании (дизурия) и половых контактах (диспареуния), гиперемия и отёчность кожных покровов в области поражения, слизистые или гнойные выделения из уретры. В случае скрытой формы инфекции признаками заражения могут являться редкие, незначительные выделения из уретры. Сходство клинических проявлений многих урогенитальных инфекций вовсе не означает, что существует их одинаковое лечение, каждая инфекция требует индивидуальной медикаментозной терапии. Это диктует необходимость проведения лабораторного исследования, направленного на выявление и идентификацию возбудителей ИППП.
Одним из таких видов исследования, предлагаемых в нашей клинике для мужчин, является анализ эякулята с помощью молекулярно-биологического метода ПЦР. Исследование является скрининговым и представляет собой блок анализов ПЦР на инфекции в сперме. Предназначен для обнаружения в биоматериале специфических фрагментов ДНК основных возбудителей ИППП и урогенитальных инфекций мочеполового тракта у мужчин: Neisseria gonorrhoeae, Clamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium, Mycoplasma hominis и Ureaplasma spp. Обследование не требует применения каких-либо инвазивных процедур, а потому может быть выполнено в кратчайшие сроки. Использование для этих целей современного высокочувствительного и высокоточного диагностического метода, каким является ПЦР-анализ, представляется в настоящее время неотъемлемой частью комплексного подхода в лабораторной оценке мужского репродуктивного здоровья.
Анализ спермы (спермограмма) — очень точный диагностический метод, который позволяет выявить не только причины бесплодия, но и самые разные заболевания половой сферы. Когда он назначается и как проводится? Об этом — в нашей статье.
Зачем нужен анализ спермы
Чаще всего анализ спермы назначают при бесплодии пары. Однако врачи настоятельно рекомендуют сделать спермограмму еще во время подготовки к зачатию. Этот анализ является также обязательным при подготовке к ЭКО и для всех доноров спермы.
Нередко его назначают и для проверки фертильности при некоторых заболеваниях — например простатите, варикоцеле, при гормональных нарушениях, после травм и инфекционных заболеваний.
По результатам лабораторного исследования спермы ставится один из следующих диагнозов:
- нормоспермия — отклонений от нормы нет;
- олигозооспермия — слишком малое количество сперматозоидов (меньше 20-ти млн/мл);
- астенозооспермия — малоподвижные сперматозоиды;
- тератозооспермия — более 50% сперматозоидов аномальны;
- азооспермия — сперматозоиды в эякуляте отсутствуют;
- аспермия — этим термином обозначается как полное отсутствие эякулята, так и отсутствие в эякуляте сперматозоидов;
- олигоспермия — слишком малый объем спермы (менее 2 мл);
- лейкоцитоспермия — повышенное содержание белых кровяных телец в эякуляте;
- акиноспермия — сперматозоиды живы, но полностью неподвижны;
- некроспермия — в эякуляте не обнаружено живых сперматозоидов;
- криптоспермия — недостаточное количество живых активных сперматозоидов;
- гемоспермия — присутствие крови в сперме.
К сдаче анализа спермы необходимо начать готовиться за 3–4 дня до визита к врачу. Перед анализом спермы нельзя курить и пить алкогольные напитки. Также нежелательно перегреваться, поэтому баню, сауну и горячую ванну придется исключить. Для того чтобы результат был максимально достоверным, перед спермограммой на протяжении 4-х дней нельзя вступать в половые контакты.
Если вы принимаете антибиотики, анализ придется отложить — его можно проводить только через 2 недели после окончания курса лечения.
Материал собирается при помощи мастурбации в специально оборудованной кабинке и немедленно передается в лабораторию.
Для оценки эякулята используются различные методы.
- Макроскопическое исследование
В рамках этого подхода определяется объем, вязкость, кислотность, запах и цвет эякулята. Нормальный объем — от 2 до 6 мл. Избыточное количество эякулята вовсе не говорит о высокой плодовитости — скорее всего, оно означает низкую концентрацию сперматозоидов. Здоровый эякулят в первые 10 минут густой и вязкий, а затем он разжижается под воздействием ферментов. Цвет должен быть серо-белым, молочным, а кислотность — 7,2–8 pH.
- Микроскопическое исследование
Для исследования спермы используется люминесцентный микроскоп. Микроскопическое исследование позволяет оценить количество сперматозоидов в пробе, их форму и подвижность, а также их положение — так, склеивание сперматозоидов может говорить о воспалительных процессах.
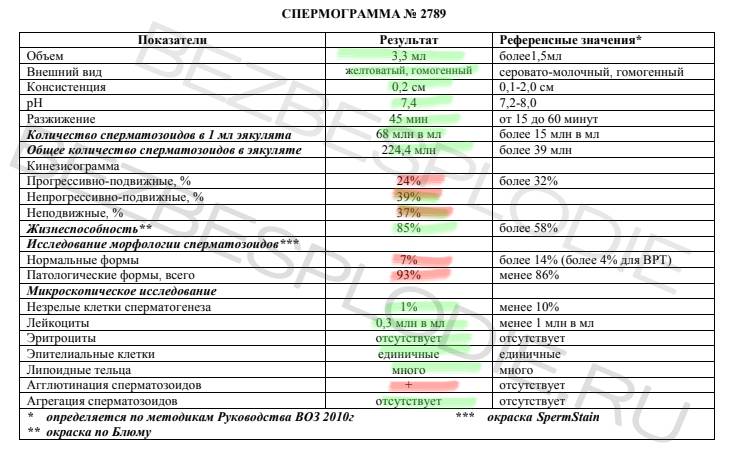
Результаты анализа спермы обычно бывают готовы либо в день сдачи биоматериала, либо на следующий день. Нормальные показатели для анализа спермы таковы:
- Объем — более 2 мл. Недостаточный объем эякулята зачастую обусловлен нехваткой андрогенов и гонадотропных гормонов, он также указывает на дисфункцию семенных пузырьков, предстательной железы или семявыводящих протоков. Избыточное количество эякулята — признак гиперфункции половых желез и возможного воспаления.
- Консистенция – вязкая.
- Разжижение — через 10–30 минут;
- Вязкость (длина нити между поверхностью пробы спермы и стеклянной палочкой) — до 0,5 см. Повышенная вязкость часто сопровождает воспаление простаты.
- Цвет — бело-сероватый. При малом количестве сперматозоидов цвет полупрозрачно-голубоватый, опалесцирующий. При отсутствии сперматозоидов — прозрачный. Розовый цвет говорит о наличии в эякуляте крови, желтоватый — о воспалениях.
- Запах — специфический, напоминающий запах цветов каштана.
- Кислотность — 7,2–8,0 рН. Повышенная кислотность характерна для воспалительных процессов.
- Количество сперматозоидов в 1 мл — 20 млн–200 млн.
- Общее количество сперматозоидов в эякуляте — более 40 млн. Среда влагалища враждебна для сперматозоидов, и большая их часть погибает задолго до приближения к яйцеклетке. Если сперматозоидов мало, погибнут все, и оплодотворение не произойдет.
- Количество подвижных сперматозоидов — более 25%. Повышенное количество малоподвижных сперматозоидов может говорить о гормональных нарушениях или патологиях семявыводящих протоков.
- Суммарное количество активноподвижных и малоподвижных сперматозоидов — более 50%. Высокий процент малоподвижных сперматозоидов характерен для долгого воздержания.
- Неподвижные сперматозоиды — менее 50%. Само по себе наличие неподвижных сперматозоидов — вовсе не отклонение. Как и у любой другой клетки, у сперматозоида есть свой жизненный цикл. Потому часть сперматозоидов — старые, которые либо уже погибли, либо близки к этому. Для выяснения причин неподвижности используют вещество под названием эозин. Если сперматозоид мертв, оно разрушит его оболочку и клетка окрасится в красный цвет. Если сперматозоид не меняет цвет под воздействием эозина и тем не менее не двигается, это говорит о нарушении его морфологии.
- Отсутствие слипшихся сперматозоидов (агглютинации). Агглютинация — признак либо воспаления, либо нарушений в работе иммунной системы.
- Количество лейкоцитов — до 1 млн. Если эта цифра больше, можно с полным на то основанием заподозрить воспаление простаты или семенных пузырьков.
- Эритроциты отсутствуют. Наличие эритроцитов, то есть крови, в сперме говорит об опухоли или травме предстательной железы, новообразованиях в уретре.
- Нормальные сперматозоиды — более 50%.
- Сперматозоиды с нормальной морфологией головки — более 30%. Именно в головке содержится вся генетическая информация. Спермии с аномальной головкой, как правило, неспособны оплодотворить яйцеклетку.
- АсАт отсутствуют. АсАт — это иммуноглобулины, антиспермальные антитела. Они нарушают подвижность сперматозоидов или их способность к оплодотворению.
Бланк результатов анализа спермы содержит множество параметров, и для того чтобы правильно его расшифровать, необходимо медицинское образование. Приведенные выше нормы указаны лишь для информации, их ни в коем случае не стоит использовать для самостоятельной постановки диагноза и уж тем более — для назначения лечения.

Стоит отметить, что анализ спермы — весьма субъективное исследование. Именно поэтому так важно, чтобы биоматериал попал к квалифицированному специалисту. Отметим также, что используемые в современных лабораториях спермоанализаторы не исключают возможность ошибки: например, прибор может спутать головки сперматозоидов с небольшими лейкоцитами. В идеале результаты роботизированного исследования должны быть подтверждены спермиологом.
Исследование эякулята, позволяющее понять возможности мужской спермы и оценить способность спермы к оплодотворению женской яйцеклетки называется спермограммой. Спермограмма — это тот анализ, что выявляет нарушения производящей функции на различных уровнях – субклеточном, клеточном, гистологическом, органном. При помощи спермограммы можно сказать, способен ли мужчина зачать ребенка, и при отрицательном ответе определить причины дисфункции.
Подготовка к проведению спермограммы: правила сдачи биоматериала
Основной способ сбора биологического материала на анализ – мастурбация. Всемирная организация здравоохранения настаивает на том, что данный метод является самым качественным. Если взять сперму в процессе прерванного полового контакта или любым другим способом, показатели могут быть искажены.
Для забора исследуемого материала в лабораториях, где проводят подобный анализ, имеется специальная комната, где мужчина без проблем может расслабиться и провести все необходимые манипуляции. Для создания соответствующего настроения в комнате есть журналы эротического содержания.
Как и любой другой анализ сперму для спермограммы важно сдать правильно, в противном случае реальная картина может оказаться сильно искаженной, и врач не сможет назначить качественное и действенное лечение. Накануне исследования правила сдачи спермограммы разъясняет врач, назначающий анализ.
- За три дня до сдачи анализа происходит полный отказ от спиртных напитков, даже слабоалкогольных;
- На протяжении этого же времени следует полностью исключить половые контакты;
- Следует избегать высоких температур, по этой причине полностью исключают посещение бань, саун, прием горячих ванн;
- Нельзя собирать биоматериал в результате прерванного полового акта – в нем могут находиться клетки женской вагинальной флоры;
- Нельзя собирать сперму в презерватив – в нем присутствует смазка, она также исказит картину;
- При заборе спермы посредством мастурбации запрещено пользоваться смазкой и даже слюной;
- Биоматериал должен собираться непосредственно перед исследованием.
Состав спермы – показатель непостоянный. Для получения качественного исследования сперматозоидов, в полной мере отражающего реальную картину состояния мужского здоровья, потребуется сдать анализ не меньше трех раз с перерывом в десять дней.
Виды анализов спермограммы
Существует несколько видов спермограммы, между собой они отличаются комплексом предполагаемых исследований.
- Базовый – включает в себя стандартные исследования, рекомендованные ВОЗ.
- MAR-тест – помогает выявить наличие антиспермальных тел, своим присутствием разрушающих сперматозоиды.
- Спермограмма по Крюгеру – предполагает определение морфологии сперматозоидов.
Нормы спермограммы
У полностью здорового мужчины в заключение анализа будет значиться – нормоспермия. При этом диагнозе допускается незначительное отклонение спермограммы от средних показателей по вязкости, кислотно-щелочному балансу и времени разжижения. Причиной подобных отклонений от норм спермограммы может стать неправильное питание, несоответствующий нормальным показателям химический состав употребляемой пищи.
На показателях спермы могут отразиться произошедшие сбои в цитологических свойствах материала.
На общий показатель нормы спермы может сказаться даже регион проживания мужчины, климатические условия, образ жизни. ВОЗ не делает подобных разграничений, беря за норму усредненный показатель. Именно поэтому лаборанты, беря за основу показатели от ВОЗ корректируют их с учетом региона проживания пациента.
Расшифровка результатов спермограммы
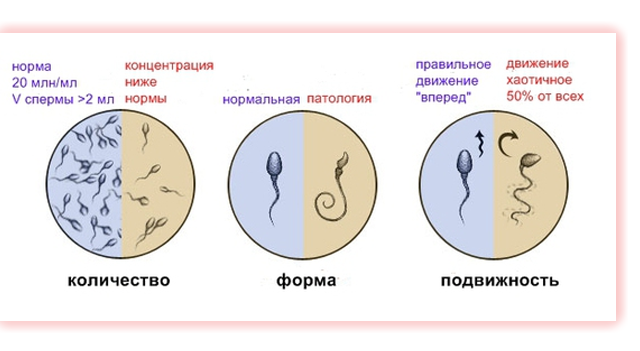
Для получения полной картины важно правильно расшифровать анализ спермограммы. Как расшифровать сперму, знает опытный врач. Делать это самостоятельно нежелательно, из-за наличия многих нюансов, которые нужно уметь правильно трактовать при расшифровке спермограммы.
- Время разжижения спермы. Сперма – вязкая жидкость, но через некоторое время она начинает разжижаться, высвобождая сперматозоиды. Данный процесс не должен наступать раньше 10 минут, но не выходить за пределы часа. Данное нарушение может быть вызвано сбоями в работе предстательной железы, в результате такого процесса снижается подвижность сперматозоидов.
- Уровень кислотности. Микрофлора женского влагалища имеет кислую среду. Попадая в нее сперматозоид погибает, выжить и достичь цели – оплодотворить яйцеклетку ему позволяет семенная жидкость. Если нарушение кислотности – единственное отхождение от нормы, за отклонение это не считают.
- Объем спермы. За показатели нормы берут 2-6 мл жидкости. Слишком маленький объем не позволяет произвести полноценный процесс оплодотворения, так как все сперматозоиды гибнут, попадая в кислую среду влагалища. Большое количество на положительном исходе полового акта никак не сказывается.
- Цвет. Бело-сероватый оттенок – норма, наличие желтоватого, молочного и бело-молочного тона также не считается отклонением.
- Лейкоциты. Их уровень в количестве 1 млн/мл считается нормой.
- Эритроциты. У здорового мужчины быть их не должно совсем, их наличие говорит о серьезных патологиях.
- Слизь. Если расшифровка анализа эякулята выявила ее наличие, значит в организме идет воспалительный процесс.
- Концентрация. Число сперматозоидов в эякуляте уменьшается в результате развития бесплодия. Слишком малое содержание сперматозоидов значительно снижает шансы на оплодотворение.
- Подвижность сперматозоидов. Данный симптом имеет 4 стадии проявления.
- Морфология клеток. Правильность строения сперматозоидов и отсутствие дефектов.
- Агглютинация сперматозоидов. Процесс склеивания клеток между собой. Приводит к малоподвижности.
- АСАТ – иммуноглобулин, его наличие свидетельствует о наличие бесплодия.
Питание для улучшения спермы
Здоровье мужчины напрямую зависит от диеты. Копчености, яйца, мясо, рыба пагубно влияют на качество спермы. Улучшают подвижность клеток регулярно в организм витамины и антиоксиданты. Это избавит от свободных радикалов и улучшит общее состояние спермы. Диета для улучшения качества спермы обязательно должна включать кисломолочные продукты, сладкие приправы, орехи, зелень, фрукты. Это поможет стабилизировать состав спермы и вывести ее на качественно новый уровень.
Заболевания мужской половой системы так же часты, как и женской, но немногие представители сильного пола о них догадываются. Чаще всего мужчины начинают исследовать состояние своего здоровья, когда возникают проблемы с зачатием ребенка, или же в зрелом возрасте, при проблемах с потенцией. В идеале, проводить диагностику здоровья, в т. ч. и мужского, нужно ежегодно. Желательно это сделать обоим партнерам при планировании беременности, и в обязательном порядке – если есть проблемы с ее наступлением. Кроме стандартной спермограммы, УЗИ половых органов и клинических анализов, врач может назначить такое исследование, как бактериологический посев, исследование на биохимию. Чем отличаются эти исследования и о чем может рассказать каждое из них?
Назначается при подозрении на мужское бесплодие. В том случае, если мужчина обращается к доктору с жалобами на различные недомогания, проводится стандартное исследование на инфекции.
Когда же ставится предварительный диагноз? Только в том случае если пара ведет активную половую жизнь, в течение года не использует средства контрацепции, женщина здорова, а долгожданная беременность не наступает. Подтвердить или опровергнуть данный диагноз может только комплекс различных диагностических мероприятий.
Читайте также:


;</li>
<li>ощущение зуда и жжения в половом члене;</li>
<li>любые высыпания, наросты, язвы, покраснения на внешних половых органах;</li>
<li>кровь или гной в сперме или моче;</li>
<li>краснота и отек мошонки или полового члена;</li>
<li>неприятный запах эякулята.</li>
</ul>
</p>
<p>Если подобные симптомы сопровождаются высокой или повышенной температурой, слабостью и лихорадкой, это повод обратиться к урологу и сделать анализ. Стоит помнить, что при наличии сильной иммунной системы и в начальных стадиях болезней, проявления недугов могут отсутствовать.</p>
<p style=)

, не принимать горячие ванны и избегать переохлаждения организма.</p></blockquote>
<p>Запрещено употребление спиртных напитков, от сигарет также стоит воздерживаться или сократить их количество до минимума. Не рекомендован прием каких-либо лекарств, кроме жизненно необходимых (об этом заранее стоит сообщить лечащему врачу).</p>
<p>Сдать сперму можно в самой клинике, где существует специальная комната. Пациенту выдают стерильную герметичную тару, в которую сразу же помещают эякулят, полотенце или салфетки. Результаты готовятся в течение 3-7 дней, в зависимости от лаборатории. Расшифровка полученных результатов проводится только врачом на основании норм показателей, принятых в данной клинике, и параметров, установленных в ходе обследования пациента.</p>
<p style=)

 исследуются на устойчивость к антибиотикам. Результаты обследования вносятся в специальный бланк, расшифровка которого проводится лечащим доктором.</p>
<p style=)

. Связано это с тем,что в собранной после второго и последующих семяизвержений в сутки, очень мала концентрация необходимых кислот и микроэлементов, а это влияет на результаты исследования и выбор медикаментозной терапии. Как только соберут, проводят ее исследование на химический состав и концентрацию.</p>
<p>В зависимости от обнаруженных веществ и их количества, можно сделать вывод о правильности работы тех или иных составляющих. Так, на состав эякулята оказывает влияние таких органов, как простата, и т. д.</p>
<p>Практически 70% плазмы спермы синтезируется благодаря семенным пузырькам, они ответственные за выработку таких составляющих, как фруктоза, протеины, аскорбиновая кислота и простагландины. Все эти вещества напрямую влияют на подвижность спермиев, их жизненные функции. Благодаря правильной секреции в эякуляте обеспечивается нужная для выживания кислая среда.</p>
<p style=)
, судят о правильности работы предстательной железы. Щелочная и кислая фосфатазы помогают придать сперме правильную плотность, что обеспечит спермиям подвижность. Спермин и спермидин ответственны за правильный кислотно–щелочной баланс эякулята. А простагландины — за сокращение гладкой мускулатуры. Цинк же отвечает за созревание здоровых и активных сперматозоидов.</p>
<p>Уретральные железы синтезируют слизь, которая очищает уретру от инфекций и готовит ее к проходу спермы. Вторая функция данного секрета – участие в поддержании правильности щелочной среды, что обеспечивает спермиям возможности для правильного развития и функционирования.</p>
<p style=)

