Как отличить ревматоидный артрит от инфекционного
Прежде, чем лечить заболевание суставов, стоит правильно поставить диагноз. Люди пожилого возраста путают ревматоидный артрит с другими видами болезни, называя следующие симптомы: сильная суставная боль, скованность движений, хруст. Общие симптомы у болезней есть, стоит уметь их отличать, чтобы начать правильное эффективное лечение.
Из всех заболеваний суставов – эти самые распространённые. Болезни суставов сопровождаются воспалительным процессом. Если вовремя не лечить, болезни приводят к деформации колен, бёдер, дальнейшем к деформации ног полностью. Чаще страдают колени, тазобедренная зона, стопы, пальцы ног. В группе риска женщины из-за строения хрящевой, костной ткани, профессиональные спортсмены, танцовщики, люди с ожирением, нарушенным обменом веществ. Заболевание может быть врождённым, поражающим маленьких детей.
Ревматоидный артрит, другие виды болезни имеют неоспоримое сходство. Заболевания поражают суставные, хрящевые ткани.

Причины появления артрита, ревматоидного артрита
Ревматоидный артрит относится к аутоиммунным заболеваниям, причины появления неизвестны, медицина приводит несколько факторов, способствующих проявлению болезни:
- Наследственная генетическая предрасположенность к заболеванию.
- Инфекции. Как правило, вирус гепатита В, вирус кори, герпеса.
- Переохлаждение. С ослабленным иммунитетом провоцирует заболевание.
- Перегревание, тепловой удар.
- Интоксикация.
- Стресс.
Ревматоидный артрит как аутоиммунное заболевание происходит по причине того, что иммунные клетки организма, вместо того, чтобы убивать клетки вирусов, бактерий, разрушают здоровые клетки организма.
- Травмы: переломы, вывихи, ушибы, растяжения.
- Чрезмерные тяжёлые нагрузки на суставы. Причина, по которой профессиональные спортсмены попадают в группу риска.
- Лишний вес.
- Воспалительные заболевания.
- Заболевания щитовидной железы.
- Нездоровый образ жизни, неправильное питание, приём алкоголя.

Ревматоидный артрит отличается от других видов болезни суставов причинами появления. Ревматизм развивается вследствие проблем с иммунной системой. Причины сбоев до конца медицине не понятны. Причины артрита конкретны: травмы, повышенные нагрузки, в случае реактивного артрита – инфекции (кишечные, урогенитальные, дыхательных путей).
Симптомы артрита, ревматоидного артрита
Симптомы, свойственные артриту, в частности реактивному:
- Боли в коленях, бедре, стопе, во время движения, в состоянии покоя.
- Воспалительный процесс в колене, бедре, стопе, сопровождающийся отёком, покраснением кожных покровов.
- Скованность движений.
- Признаки инфекционного заболевания, повлёкшее осложнение в виде артрита. Повышение температуры тела, кишечные расстройства, боли внизу живота, конъюнктивит.
Симптомы ревматоидного артрита:
- Острый воспалительный процесс в суставах.
- Отёк колена, бедра, стопы.
- Боли, усиливающиеся по ночам.
- Скованность движений по утрам.
- Деформация в области колен, бёдер, стоп.
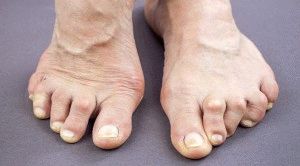
По результатам оценки симптомов можно сделать вывод, что болезни схожи. Проявляются болью, дискомфортом, припухлостью области суставов. Отличие проявляется в том, что при реактивном артрите к симптомам суставного заболевания добавляется проявление признаков инфекционного воспаления, которое вызвало артрит.
Диагностика артрита, ревматоидного артрита
Чтобы поставить диагноз ревматизм, нужно подтверждение признаков болезни. Чтобы их выявить, стоит пройти диагностические обследования:
Диагностическое исследование реактивного артрита:
- Анализ крови на воспалительный процесс.
- Анализ мочи на патологию почек.
- Рентген ног.
- Офтальмологическое исследование.
Диагностические исследования отличаются, причины заболеваний разные. Сходства касаются исследования состояния колен, бёдер, стоп.
Лечение артрита, ревматоидного артрита
Лечение реактивного артрита включает:
- Лечение антибиотиками. Чтобы не дать ход распространению инфекции, вывести её из организма.
- Противовоспалительные препараты для снятия очага воспаления.
- Обезболивающие препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечение народными средствами.
Лечение ревматизма суставов:
- Иммуносупрессивные препараты.
- Противовоспалительные препараты.
- Глюкокортикоиды. Препараты, предотвращающие разрушение костной ткани, снимающие воспаление.
Лечение болезней отличается. Связано с причинами, степенью тяжести. Медикаментозные препараты прописывает врач по результатам диагностического обследования, поставленного диагноза.
Профилактика артрита, ревматоидного артрита
Профилактика реактивного артрита включает:
- Профилактику инфекционных заболеваний, являющихся основной причиной болезни.
- Избегать кишечных инфекций, соблюдая правила личной гигиены, правильно обрабатывать пищевые продукты.
- Вовремя проходить диагностику, лечение заболеваний внутренних органов.
- Следить за питанием, придерживаться диеты, здорового питания.
Профилактика ревматоидного артрита:
- Физические упражнения. Крепкий мышечный корсет, гибкость способствуют здоровью суставов ног.
- Питание. Специальная диета, включающая ягоды, фрукты, овощи, способствует снижению болевых ощущений в коленях, бёдрах, стопах, укрепляет общий тонус организма. Стоит отказаться от белого хлеба, сладкого, жирной пищи.
- Грязевые ванны. Способствуют укреплению костной, хрящевой ткани.
- Своевременное лечение заболеваний внутренних органов, вирусных заболеваний.
Профилактика заболеваний имеет много общего. Профилактика всех заболеваний костных, хрящевых тканей ног включает специальную диету, физические упражнения для укрепления мышечного корсета, своевременное лечение инфекционных, вирусных заболеваний, болезней внутренних органов.
Основным отличием ревматизма является характер появления, лечение. Аутоиммунное заболевание не зависит от привычек, образа жизни пациента. Проявление, осложнение течения болезни зависит от стресса, переохлаждения, неправильного питания, других заболеваний. Реактивный артрит вызывается чрезмерными нагрузками, травмами, воспалительными процессами внутренних органов.
Воспалительные заболевания суставов в современной медицине регистрируются очень часто. И нередко пациенты путают такие понятия, как ревматический артрит и ревматоидный артрит. Отличия между этими заболеваниями имеются — разница и в причинах, и в особенностях клинической картины, и, конечно же, в тактике лечения.
Так что представляют собой эти заболевания? На какие симптомы стоит обращать внимание? Когда нужно обратиться к врачу? Существуют ли эффективные методы лечения? Эти вопросы задают многие.
Ревматический артрит и ревматоидный артрит: отличия
Безусловно, с подобными заболеваниями сталкиваются многие люди. Но не стоит путать такие понятия, как ревматический артрит и ревматоидный артрит — отличия между ними имеются. Да, болезни сопровождаются практически теми же симптомами, в частности болями в суставах, отеками, ограничением подвижности. Однако ревматическая форма воспаления связана с травмами, ушибами, инфекционными заболеваниями и сравнительно легко поддается лечению. А вот ревматоидный артрит является аутоиммунным недугом, при котором иммунная система вырабатывает антитела, атакующие и повреждающие клетки собственного организма. Болезнь характеризуется хроническим течением и излечить ее полностью практически невозможно.
Причины ревматоидного артрита
Многие пациенты пытаются разобраться, в чем разница между такими заболеваниями, как обычный артрит и ревматоидный артрит. Отличия начнем перечислять с причин.
Ревматоидное поражение суставов, как уже упоминалось, является аутоиммунным процессом, и причины его активации, к сожалению, не совсем ясны. Тем не менее ученым удалось составить список факторов риска:
- большое значение имеет генетическая предрасположенность;
- спровоцировать аутоиммунный процесс могут инфекции, в частности вирусы гепатита, кори, герпеса и некоторых других;
- переохлаждение также может вызвать сбой в работе иммунной системы;
- к факторам риска относят перегревания, интоксикацию;
- запустить патологический процесс могут постоянные стрессы.
В большинстве случаев негативные факторы воздействуют в комплексе.
Причины артрита
Причины развития ревматического (реактивного) воспаления выявить гораздо проще. Их перечень выглядит следующим образом:
- травмы опорно-двигательного аппарата (вывихи, растяжения, ушибы, переломы);
- избыточные нагрузки на суставы, которые могут быть связаны с тяжелой физической работой или профессиональной спортивной деятельностью;
- избыточный вес, который также увеличивает нагрузку на суставы;
- воспалительные и инфекционные заболевания, при которых артрит является лишь осложнением;
- патологии щитовидки;
- наличие вредных привычек, неправильное питание.
Какими симптомами сопровождается артрит?
В чем еще разница между такими заболеваниями, как ревматический артрит и ревматоидный артрит? Отличия имеются и в клинической картине, хотя и не столь очевидные.
Как правило, при реактивном артрите пациентов мучают боли в суставах — чаще всего наблюдается воспаление суставов стопы, колен, бедра. Сначала дискомфорт появляется во время движения, а затем боль присутствует и в состоянии покоя. Больные жалуются на скованность в движениях.
Кроме того, часто присутствуют признаки инфекционных заболеваний, которые и стали причиной развития воспалительного процесса в суставах. К их перечню относят повышенную температуру, слабость, ломоту в теле, пищеварительные расстройства.
Отличие артрита от ревматоидного артрита в клинической картине
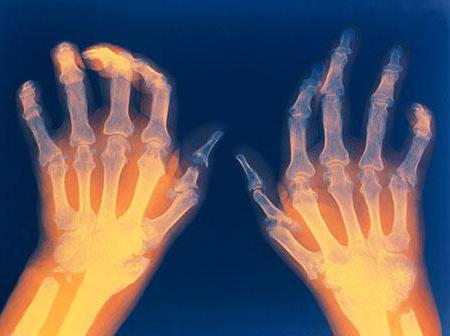
Ревматоидное воспаление сопровождается практически теми же симптомами. Пациенты жалуются на боль и отечность в пораженных суставах. По утрам наблюдается скованность движений, а в ночное время усиливается дискомфорт и болезненность.
Кстати, отличие ревматоидного артрита от ревматоидного полиартрита в том, что при полиартритах воспалительный процесс охватывает сразу несколько суставов.
Диагностика артрита

Как определить ревматизм и ревматоидный артрит? Отличия между этими заболеваниями имеются, но, как правило, начальные этапы диагностики одинаковы.
Для начала необходим рентген пораженных суставов — на снимках врач может увидеть признаки артрита. Обязательным является и общий анализ крови, так как это исследование дает возможность подтвердить наличие воспалительного процесса. Если имеет место инфекционное заболевание, то важно выявить возбудителя.
Дополнительные диагностические мероприятия при подозрении на ревматоидный артрит

При подозрении на наличие ревматоидного процесса дополнительно проводится и анализ крови из вены на содержание С-реактивного белка, иммуноглобулинов и прочих маркеров. Их присутствие в крови свидетельствует о наличии ревматоидной болезни.
Иногда необходима компьютерная или магнитно-резонансная томография — такое исследование позволяет точно оценить степень повреждения суставов.
Лечение реактивных форм артрита

Разумеется, схема лечения подбирается индивидуально, так как зависит от стадии развития недуга, состояния больного и наличия сопутствующих патологий. Тем не менее при ревматическом артрите терапия состоит из следующих этапов:
- прием антибактериальный средств (в том случае, если воспаление сопряжено с бактериальной инфекцией);
- использование нестероидных противовоспалительных лекарств (в форме таблеток, инъекций, гелей и мазей для суставов);
- обезболивающие лекарства;
- физиотерапевтические процедуры и массаж, которые помогают улучшить кровообращение и восстановить подвижность сустава.
Терапевтическая тактика при ревматоидных заболевания

Ревматоидный артрит связан с аутоиммунными процессами и характеризуется хроническим течением. Именно поэтому терапия направлена на нормализацию работы иммунной системы и сохранение функциональности опорно-двигательного аппарата. Схема лечения выглядит следующим образом:
- иммуносупрессивные лекарства, помогающие подавить процесс образования антителл;
- противовоспалительные препараты, в том числе и глюкокортикоиды;
- диета является неотъемлемой частью терапии;
- пациенту необходимы физиопроцедуры и регулярная лечебная гимнастика — это помогает сохранить подвижность суставов;
- показано периодическое санаторно-курортное лечение, помогающее затормозить дегенеративные процессы;
- в некоторых случаях необходимо хирургическое вмешательство (например, замена суставов протезами).
Профилактика воспалительных процессов
В современной медицине довольно часто регистрируются случаи таких заболеваний, как ревматический артрит и ревматоидный артрит. Разница имеется не только симптоматике и терапевтическом подходе, но и в профилактических мероприятиях.
Если речь идет о реактивной форме недуга, то стоит вовремя лечить любые инфекционные заболевания. Кроме того, важно придерживать здорового образа жизни, хорошо питаться, закалять организм, избегать кишечных заболеваний, соблюдая правила личной гигиены и термической обработки продуктов.
Когда речь заходит о ревматоидном артрите, то предугадать и, соответственно, предотвратить наступление недуга невозможно. Тем не менее во избежание обострений пациентам рекомендуют специальную диету (из рациона исключают жирную и жареную пищу, сладости и выпечку), регулярные физические упражнения, своевременную терапию воспалительных заболеваний и вирусных инфекций.
При этом симптомы ПА и РА практически не отличаются:
скованность в конечностях;
боль и сильные отеки;
хроническая усталость и частые перемены настроения у больного.
При этом обе болезни периодически обостряются, а также лечатся с помощью похожих медикаментов.
Может даже показаться, что это одно и то же заболевание, но нет. Происхождение и источники у них различные, а потому требуют разных подходов к диагностике и лечению.
Вплоть до 1950-х годов псориатический артрит считался просто формой псориаза, которая сопутствует ревматоидному артриту. Однако в 1964 году Американская ассоциация ревматизма впервые классифицировала и описала ПА как уникальную отдельную патологию.
В Международном классификаторе болезней 10-го пересмотра (МКБ-10) он также проходит как отдельная болезнь под кодом L40.5.
В чем основные отличия псориатического артрита от ревматоидного артрита?
Главным отличием ПА от РА является распределение пораженных суставов. Обе болезни могут разрушать суставы пальцев рук и ног, запястья, а также более крупные: колени, плечи, бедра, межпозвоночные соединения. Ревматоидный артрит довольно часто становится причиной скованности в лодыжках.
Однако при псориатическом артрите поражения часто асимметричны, происходят спорадически и могут затрагивать только какие-то отдельные суставы. При ревматоидном же характерна симметрия.
Разумеется, бывают и исключения. По факту 15% пациентов с ПА будут иметь симметрические воспаления. Это считается более тяжелым случаем, поскольку затрудняет дифдиагноз.
Другое характерное отличие – вовлечение позвоночника в процесс воспаления. ПА может проявиться в любом отделе позвоночника (так называемый аксиальный артрит), в то время как РА в основном ограничивается шейным.
По этой причине ПА относится к категории спондилоартопатических расстройств, а РА – нет.
Признаки псориатического артрита
В сравнении ревматоидный артрит выглядит более тяжелой болезнью. Эрозия костей здесь является центральной особенностью, провоцируя необратимую потерю костной ткани (остеолиз), а также деформацию суставов.
Примерно то же самое происходит и при псориатическом артрите, однако, разрушительный эффект куда меньше. Потеря костной ткани чаще ограничивается дистальными фалангами пальцев (ближе всего к ногтям). Лишь при мутилирующем артрите (Arthritis mutilans) обезображивание суставов рук происходит быстро и приобретает тяжелую форму.
Ещё одной подсказкой является характер болевых ощущений. При псориатическом артрите боль исходит от дистальных суставов, при ревматоидном будут больше затрагиваться проксимальные суставы (чуть выше суставов пальцев).
При тяжелой форме ПА пальцы также могут приобретать вид сосисок (так называемый дактилит), что затрудняет сжимание кисти в кулак.
Также около 85% пациентов с псориатическим артритом имеют все симптомы псориаза (сухие шелушащиеся бляшки на коже, сильный суд и проч.). У половины пациентов псориаз поражает ногтевые пластины. Ни то, ни другое не наблюдается при РА.
Причины псориатического и ревматоидного артрита
При ревматоидном артрите мишенью аутоантител становятся клетки в подкладке сустава – синовиоциты. Воспаление приводит к аномальному делению и росту этих клеток, что провоцирует целый каскад событий:
-
Гиперплазия синовиальной оболочки сустава (уплотнение);
Инфильтрация воспалительных белков (цитокинов) в суставы
Постепенное разрушение суставного хряща, костей и сухожилий.
При псориатическом артрите воспаление является косвенным эффектом. Вместо синовиоцитов иммунная система нацелена на клетки кожи – кератиноциты. Из-за аутоиммунной атаки они также начинают делиться ускоренными темпами, вызывая те самые симптомы псориаза в виде сухих бляшек на коже. Это происходит в большинстве, но не во всех случаях.
Со временем воспаление начнет поражать другие системы и органы, включая ногти, глаза, мозг, почки, поджелудочную железу. Известно также, что псориаз может провоцировать и другие заболевания, например, сахарный диабет. Может оно затронуть и суставы – и тогда развивается псориатический артрит.
Синовиальная гиперплазия также характерна и для ПА, однако, она протекает более тяжело, чем при РА. Вероятно, потому что суставы болезнь атакует по касательной, а не напрямую.
При подозрениях на ревматоидный артрит потребуется точная диагностика. Врач, как правило, назначит ряд анализов, разработанных по критериям Американского колледжа ревматологии (ACR):
Анализ крови на содержание аутоантител, включая анализ на ревматоидный фактор (РФ) и антител к циклическому цитруллинированному пептиду (АЦЦП). Маркеры этих антител разные. АЦЦП чаще всего обнаруживаются именно у людей с ревматоидным артритом.
Маркеры воспаления в крови, включая С-реактивный белок (СРБ) и осаждение эритроцитов (СОЭ).
Рентгенография и магнитно-резонансная томография (МРТ), чтобы выявить характер костной эрозии и сужение синовиального пространства в суставах.
Результаты тестов должны оценить продолжительность и тяжесть симптомов, характер воспаления, его местоположение и т.д. Совокупный балл от 6 до 10 будет говорить о высокой вероятности ревматоидного артрита.
Диагностика псориатического артрита
В отличие от РА псориатический артрит в основном диагностируется с помощью визуального осмотра и обзора истории болезни. Не существует никаких анализов крови или скрининговых процедур, которые могли бы поставить окончательный диагноз. Врач должен искать ключи, которые являются главными индикаторами ПА:
Ассиметричное расположение воспалений;
Вовлеченность кожи и ногтей;
Семейная история псориаза или ПА;
Стимулирующие факторы, запускающие воспаление (стрептококковая инфекция, лекарства, простуда, время года, погода и т.д.).
Прочие лабораторные тесты проводятся в основном, чтобы исключить прочие заболевания. Как правило, во время дифференциальной диагностики исследуют схожие артритные заболевания:
Как лечат псориатический артрит
ПА и РА часто лечатся одними и теми же лекарствами, хоть и с разным успехом. Физические упражнения, похудение, отказ от курения – все это врачи советуют при обоих диагнозах.
Лечение легких и средней тяжести состояний обычно проводится при помощи нестероидных противовоспалительных препаратов (НПВС).
Там, где они не помогают, применяют другие методы.
Самый распространенный препарат – преднизон (гидрокортизон) либо в виде таблеток, либо инъекций непосредственно в пораженный сустав. Однако тактика применения все же будет различной:
При псориатическом артрите кортикостеориды чаще используются во время обострений сиптомов. Применять их следует с особой осторожностью, поскольку возможно серьезное осложнение – болезнь Цумбуша (генерализованный пустулезный псориаз).
При ревматоидном артрите низкие дозы кортикостероидов часто назначаются в комбинации с другими препаратами. Они также могут вводиться непосредственно в сустав для снятия острых болей.
БМАРП или по-другому базисные противоревматические препараты (Метотрексат или Лефлуномид) эффективны при лечении ревматоидного артрита, но вот при лечении псориатического уже менее убедительны.
Поэтому Метотрексат считается препаратом первой линии для лечения многих аутоиммунных заболеваний и одобрен для лечения псориаза, но не псориатического артрита.
Ингибиторы ФНО представляют собой препараты, блокирующие тип цитокина, известный как фактор некроза опухоли – внеклеточного белка, который играет определенную роль в воспалительных процессах при ПА и РА.
Тем не менее ФНО причиняют гораздо больше вреда именно при псориатическом артрите, поэтому ингибиторы эффективны при лечении именно этой болезни.
Согласно исследованию, проведенному в 2011 году в Дании, 60% пациентов с ПА достигли устойчивой ремиссии после курса ингибиторов ФНО, по сравнению с 44% людей с РА.
Особенности лечения ревматоидного артрита
Вообще говоря, РА лучше начинать лечить сразу после постановки диагноза. Это необходимо для предотвращения необратимых состояний – костной эрозии и остеолиза, которые могут развиться буквально за два года. Раннее лечение особенно важно для тех, у кого по результатам обследования есть риск развития тяжелой формы заболевания.
В целом, ревматоидный артрит при своевременном лечении и профилактики может уйти в устойчивую ремиссию на долгие годы и никак не беспокоить пациента.
Особенности лечения псориатического артрита
Лечение ПА в отличие от РА может потребоваться только при возникновении устойчивых симптомов. Когда тяжесть болезни ослабевает или переходит в ремиссию, лечение можно прекратить.
Однако, если ПА сопровождается псориазом средней тяжести, лечить их требуется непрерывно.

Часто пациенты путают разные патологии суставов с похожими названиями, тем более что их признаки могут быть схожими. Однако причины таких недугов различаются, поэтому и лечение их будет неодинаковым.
Ревматический и ревматоидный артрит: что это за болезни?
Ревматический артрит и ревматоидный артрит: отличия
Ревматический артрит
Тип заболевания. Инфекционное, вторичное.
Скорость развития. Быстрое проявление всех симптомов.
Причины. Перенесенная инфекция (грипп, ангина, гайморит, отит и др.).
Основные симптомы. Лихорадка, острая боль.
Осложнения. Поражение дыхательной и сердечно-сосудистой систем.
Результаты лабораторных исследований. Увеличение количества антител к болезнетворным микроорганизмам.
Прогноз. При своевременном обращении к врачу возможно полное излечение.
Ревматоидный артрит
Тип заболевания. Аутоиммунное, первичное.
Скорость развития. Медленное, прогрессирующее нарастание нарушений.

Причины. Аутоиммунные нарушения.
Основные симптомы. Умеренный болевой синдром с постепенным развитием воспаления.
Осложнения. Ограничения в движении, деформация суставов.
Результаты лабораторных исследований. Обнаружение в крови ревматоидного фактора.
Прогноз. Окончательное выздоровление невозможно, однако при качественном лечении состояние заметно улучшается.
Отличия ревматического артрита и ревматоидного артрита касаются и факторов, способствующих развитию этих патологий.
Риск заболевания ревматизмом повышают:
- инфекции верхних дыхательных путей;
- сниженный иммунитет;
- сильные аллергические реакции;
- переохлаждение.

Развитие ревматоидного поражения тканей обуславливается факторами, которые могут нарушить работу иммунной системы. Это:
- эмоциональное перенапряжение и постоянные стрессы;
- гормональные нарушения;
- недостаток питательных и минеральных веществ;
- прием препаратов, ухудшающих работу иммунной системы;
- травмы.
Не исключена также генетическая предрасположенность к хроническим аутоиммунным процессам.
Особенности течения болезни
- болезненность и отечность пораженных тканей;
- высокая температура;
- головная боль;
- нарушения сердцебиения;
- частая смена настроения, раздражительность.
Симптомы ревматоидного артрита:
- умеренная боль в суставах, отечность;
- нарушения чувствительности;
- поражение глаз;
- ухудшение работы почек;
- боли в желудке и кишечнике.
Диагностика заболеваний

Боль в суставах, покраснение и припухлость кожи – это первые симптомы, свидетельствующие о том, что вам нужна консультация врача. Игнорирование проблем со здоровьем или самолечение могут привести к необратимым осложнениям и лишению трудоспособности. Внешние признаки обоих патологий достаточно схожи, поэтому точный диагноз сможет поставить только специалист на основе проведенных исследований.
- осмотр пациента для оценки масштаба и характера поражения соединительных тканей, а также кожных покровов и слизистой;
- лабораторные исследования с целью выявления болезнетворных микроорганизмов, наличия ревматоидного фактора в крови;
- инструментальные исследования (рентгенография, МРТ и др.) для уточнения степени поражения тканей и степени развития заболевания.
Также вам могут назначить ЭКГ, УЗИ, сцинтиграфию и некоторые другие виды обследований с целью контроля за работой внутренних органов.
Особенности лечения

Терапия включает в себя применение медикаментов и вспомогательных процедур. При ревматическом артрите назначаются противовоспалительные и антибактериальные препараты, специальная диета (продукты с высоким содержанием антиоксидантов и витамина Е). Ревматоидный артрит требует применения противовоспалительных средств и препаратов, корректирующих работу иммунной системы. При обоих заболеваниях показаны физиотерапия, лечение на курортах, массаж, ЛФК и применение некоторых народных средств под контролем врача. В особо сложных случаях используются хирургические методы.
Отличия артрита и ревматоидного артрита: заключение
Следует понимать, что ревматизм – это не просто воспалительный процесс в суставах. Он всегда обусловлен наличием патогенных микробов, которые необходимо уничтожить для излечения от болезни. Ревматоидный артрит – это медленно протекающее аутоиммунное заболевание, полностью избавиться от которого, к сожалению, нереально. Однако при своевременном получении медицинской помощи можно существенно улучшить состояние и качество жизни пациента.
Самое главное – при первых же симптомах незамедлительно обратитесь к врачу. Пустить все на самотек – значит потерять драгоценное время.

Одним из самых распространенных на сегодняшний день заболеваний суставов является артрит, проявляющийся в тех либо иных своих формах и разновидностях. Одной из таких разновидностей является ревматоидный артрит. Если верить статистике, недугом страдает около двух процентов населения нашей страны, причем женщины разных возрастов подвержены ему гораздо больше мужчин. Избавиться от него полностью в силу определенных причин невозможно, но в том, как научиться с ним жить так, чтобы это неприятное заболевание причиняло минимум дискомфорта, стоит разобраться подробнее. О том, что такое ревматоидный артрит, симптомы и лечение этого недуга, пойдёт речь далее.
Ревматоидный артрит: что это такое?
Что такое ревматоидный артрит? Так называют хроническое аутоиммунное заболевание, симметрично (с обеих сторон) поражающее различные суставы, вовлекая при этом в воспалительный процесс внутренние органы и системы организма. Аутоиммунный характер болезни свидетельствует о том, что организм ошибочно воспринимает свои же ткани в качестве чужеродных, пытается от них избавиться, разрушая и убивая.
Течение ревматоидного артрита зачастую носит прогрессирующий характер. Поэтому пораженный суставной хрящ медленно, но неуклонно разрушается из-за образующихся эрозий. Подвергаются разрушению также и околосуставные костные ткани, деформируется и сам сустав.
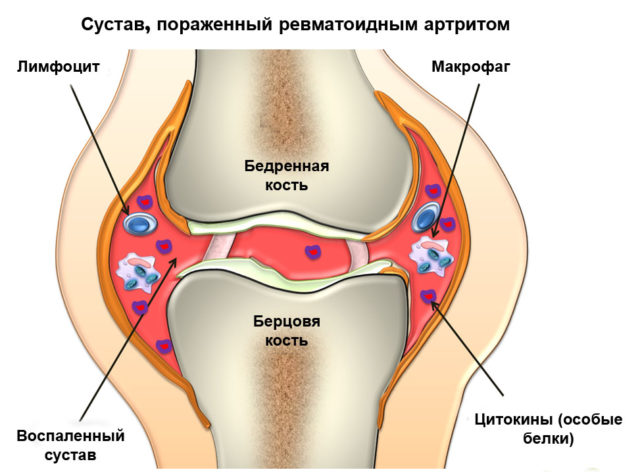
Есть заболевания, в результате прогрессирования которых суставы организма поражаются и теряют свою подвижность
Причины появления заболевания
Точная причина появления в организме человека этого заболевания не установлена до сих пор. На текущий момент роль широчайшего спектра различных инфекционных и неинфекционных факторов, которые потенциально могут провоцировать развитие данного недуга, находится на стадии предварительного изучения.
К таким основным факторам относят:
- генетическая предрасположенность;
- инфекционные агенты (ретровирусы, парвовирус В19, цитомегаловирус, вирус Эпштейна-Барра);
- стрессорные белки бактерий;
- вредные привычки (алкоголь, курение);
- вдыхание угольной пыли;
- некоторые медикаменты.
Таким образом, среди главных факторов риска возникновения ревматоидного артрита можно обозначить:
- пол и возраст (от такой болезни не застрахован никто, но чаще всего ей подвержены женщины старше 45 лет);
- наследственность (если один из кровных родственников страдал подобным заболеванием, вероятность его появления существенно возрастает);
- работа на предприятиях с высоким радиационным фоном, в сфере химической промышленности;
- инфекции острого и хронического характера;
- гормональные сбои;
- регулярные стрессы;
- курение – фактор, усугубляющий течение болезни, осложняющий ее.
В настоящее время есть несколько наиболее вероятных этиологических факторов болезни
Классификация ревматоидного артрита
Согласно современной классификации, выделяют четыре разновидности заболевания:
- ювенильная – активно развивающийся у детей и подростков до 16 лет, немного затихающий, но не исчезающий полностью с возрастом артрит;
- серопозитивная – ревматоидный фактор легко выявляется с помощью анализов;
- серонегативная форма артрита, характеризующаяся невозможностью выявить в суставной жидкости ревматоидный фактор, его отсутствием;
- возрастной ревматоидный артрит.
Помимо того, отдельно принято выделять недифференцированный артрит – не до конца изученную форму, которая, вероятно, бывает начальной стадией заболевания. На различные виды заболевание классифицируется по принципу отличия особенностей на рентгенологическом снимке. Также по этому принципу возможно определить ту или иную стадию течения болезни .
Всего их выделяют четыре:
- Начальная, при которой можно обнаружить лишь первые незначительные признаки истончения кости. Кроме этого фактора, других проявлений заболевания может не наблюдаться очень долгое время.
- На второй стадии болезни рентгеновский снимок может зафиксировать начало процесса эрозии кости. Здесь уже может ощущаться некая скованность, ограничение подвижности сустава, отечность, воспаление.
- Третья стадия заболевания предполагает наличие не только истончения и признаков эрозии, но и атрофии мышц, деформации сустава. На снимке становится очевидным наличие кальциевых отложений, хотя этот процесс зарождается еще на первой стадии.
- На последней стадии недуга рентгеновский снимок фиксирует наличие серьезных истончений, множественных эрозий, деформаций и других необратимых нарушений в суставах и мышцах. Как правило, на этом этапе болезнью поражены уже все конечности, а боли имеют сильный и постоянный характер.
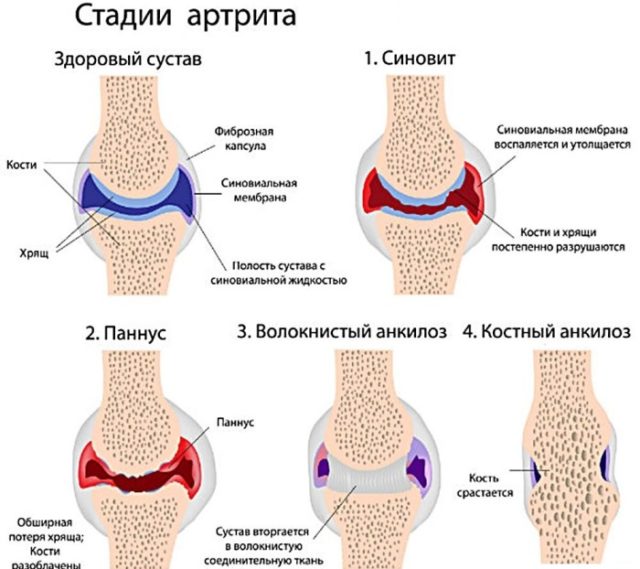
Есть несколько критериев, по которым классифицируется данное заболевание
Ревматоидный артрит: симптомы и признаки заболевания
В случае заболевания ревматоидным артритом симптомы, лечение и диагностика у взрослых отличается от детской разновидности. Для этой серьезной болезни характерен ряд признаков, позволяющих идентифицировать ее.
Среди основных суставных симптомов:
- утренняя скованность (если поражен сустав в кисти, что встречается наиболее часто, больной каждое утро около получаса испытывает трудности с тем, чтобы сжать руку в кулак и разжать его);
- отечность мелких суставов, длящаяся не менее 6 недель;
- постоянная боль в суставах, не прекращающаяся ни ночью, ни в состоянии покоя;
- снижение мышечной активности пораженных конечностей, связанная с постепенно развивающейся атрофией мышц.
К системным проявлениям ревматоидного артрита можно отнести:
- узелки – болезненные новообразования, они легко пальпируются в пораженных суставах;
- синдром Шегрена – сухость слюнных и слезных желез;
- боль в груди, отдышка, кашель, появление которых связано с поражением легких;
- температура тела всегда незначительно выше нормы, может наблюдаться легкая лихорадка;
- потеря массы тела, связанная с существенным снижением аппетита.
Обращение к врачу-ревматологу необходимо на стадии, когда затруднения, связанные с утренней скованностью конечностей, онемением в них длятся дольше нескольких дней и наблюдается тенденция усугубления этих симптомов.
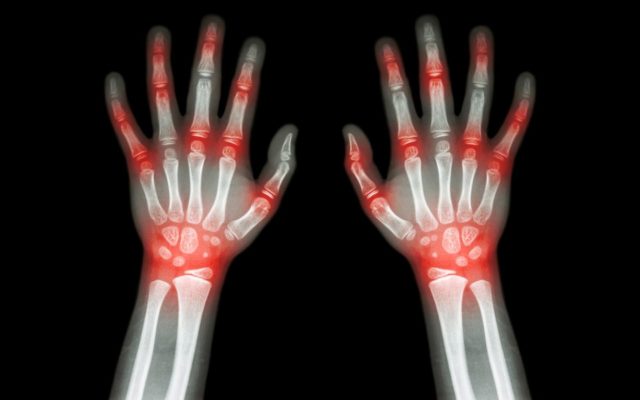
На начальных этапах заболевание протекает без яркой клинической картины
Детский ревматоидный артрит
Как уже говорилось ранее, детская разновидность РА артрита называется ювенильной. Это наиболее часто встречающееся хроническое заболевание суставов у пациентов до 16 лет. Главная его опасность в том что, появившись, он неуклонно прогрессирует, и в итоге может привести к инвалидизации.
Среди основных факторов возникновения этого недуга у деток специалисты отмечают:
- травмы суставов;
- инфекционные заболевания;
- переохлаждения;
- наследственность;
- индивидуальные метаболические нарушения в организме.
Заболевание может носить острое либо подострое начало. В первом случае, характерном для тяжелого течения болезни, организм поражается системно, повышается температура, снижается аппетит, ухудшается общее состояние. Острая форма имеет рецидивирующий характер, в связи с чем даже самые оптимистичные прогнозы не могут быть утешительными. При подострой форме сначала себя проявляют признаки нарушения функций суставов, а уже затем – признаки воспалительного процесса. Подострая форма, как правило, характерна для голеностопных и коленных суставов.
- Системный, называющийся также болезнью Стилла, особенность которого заключается в том, что он больше остальных негативно влияет на работу органов организма.
- Олигоартрит, характерный у девочек, поражает от одного до пяти суставов.
Несмотря на многочисленные исследования, причины развития детского или ювенильного ревматоидного артрита до сих пор не выяснены
- Полиартрит: первые полгода с начала заболевания поражается больше пяти суставов. Поражение зачастую имеет комбинированный и симметричный характер, то есть поражаются и мелкие, и крупные суставы с обеих сторон.
- Артрит, атрофирующий мышцы, проявляющийся поражениями кожи (псориазом) либо нарушениями в нижнем отделе позвоночника (чаще у мальчиков).
Как отличить ревматоидный артрит от других болезней, в частности – артритов?
На начальных стадиях сделать это бывает весьма проблематично. Даже лабораторные исследования в такой период бывают неинформативными, поэтому важнее всего уделить внимание анамнезу. Стоит учесть возраст и пол пациента, локализацию симптомов, их симметричность. Так, к примеру, ревматоидную разновидность артрита практически со стопроцентной уверенностью можно идентифицировать у женщины 45-55 лет, жалующейся на продолжающиеся несколько недель боли в суставах обеих кистей.
В случае обобщенной симптоматики либо каких-либо настораживающих факторов в анамнезе в первую очередь стоит исключить гнойный артрит, болезнь Лайма, эндокардит, злокачественные новообразования. Кроме того, важно помнить, что за ревматоидный артрит часто принимают ряд иных, никак не связанных с ним заболеваний.
Так, к примеру:
- полиартрит может наблюдаться при проблемах с щитовидной железой или саркоидозе;
- женщины среднего возраста в большинстве своем также предрасположены к фибромиалгии, полимиалгии, палиндромному ревматизму, но квалифицированный врач легко различит эти болезни исходя из результатов анализов – они проявляют себя по-разному.

Утренняя скованность – специфическое проявление заболевания, на котором пациент не заостряет внимания
Возможные осложнения от артрита ревматоидного характера
При этом заболевании существенно возрастает риск развития и прогрессирования нескольких серьезных заболеваний:
- околосуставного остеопороза;
- сосудистого атеросклероза;
- ишемической болезни сердца;
- гипертонии;
- онкологических патологий (поскольку при этом заболевании организм, по сути, атакует и разрушает сам себя, риск того, что любая доброкачественная клетка станет злокачественной, возрастает многократно).
Как диагностируется ревматоидный артрит
Первое, что должен сделать доктор, к которому обратился пациент с подозрением на такое заболевание – собрать максимально подробный анамнез и провести объективный предварительный осмотр. Он позволит выяснить количество суставов, затронутых болезнью, проверить мышечную силу, выявить ревматоидные узлы либо другие новообразования. Кроме того, специалистом должен быть назначен ряд лабораторных инструментальных методов исследования.
- В анализе крови важно обратить внимание на уровень СОЭ, С-реактивного белка, гемоглобина. При ревматоидном артрите уровень первых двух показателей будет превышен, а гемоглобин – понижен. Также обращают внимание на наличие или отсутствие ревматоидного фактора.
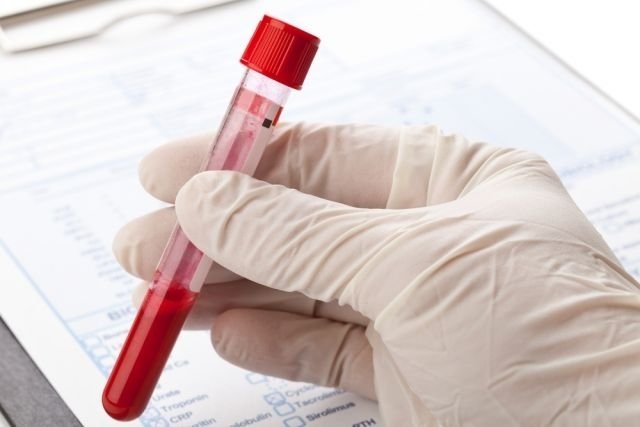
Общий анализ крови – выявляют анемию, увеличение скорости оседания эритроцитов, увеличение количества лейкоцитов
- Анализ суставной жидкости должен продемонстрировать наличие или отсутствие в ней признаков воспалительного процесса, а обнаруженный в ней РФ – подтверждение подозрений на заболевание.
- Проведенное ультразвуковое исследование суставов продемонстрирует объем синовиальной жидкости, выявит признаки воспалительного процесса, состояние синовиальной оболочки и хряща.
- Рентгенография суставов на начальных стадиях заболевания может оказаться неинформативной, но в запущенных стадиях демонстрирует наличие истощений костных тканей, эрозий, а также уровень деформации суставов.
- Наиболее эффективным инструментальным методом диагностики на ранних стадиях является МРТ.
Лечение ревматоидного артрита
Несмотря на то, что полностью излечить данное заболевание нельзя, при диагностике и адекватной терапии на первоначальных стадиях можно достичь вполне положительных прогнозов, контролируя ход течения болезни и максимально замедлив процесс разрушения сустава и костной ткани. Для этого применяют медикаментозное лечение, физиотерапевтические методики, а также прибегают к хирургическому вмешательству.
Лечащим врачом должно быть назначено комплексное терапевтическое лечение, курс которого включает в себя применение:
- нестероидных противовоспалительных препаратов (обычно – Ибупрофена и Диклофенака), уменьшающих болезненности и снижающих степень воспаления тканей;
- глюкокортикоидов – гормональных препаратов, цель которых – подавить воспалительный процесс, прогрессирующий в заболевшем суставе (например, Преднизолон);
- базисной терапии, подавляющей разрушительное в данном случае действие иммунной системы организма.

Нестероидные противовоспалительные вещества
Среди основных синтетических медикаментозных препаратов базисной терапии выделяют Лефлуномид, Метотрексат и Сульфасалазин. Обычно применяют только один из препаратов, но иногда, в исключительных случаях возможна их комбинация. С их помощью можно достичь продолжительной ремиссии и затормозить прогрессирование артрита.
Лекарственные препараты смогут максимально эффективно раскрыть свой потенциал и помочь, если комбинировать их с незаменимыми при любой форме артритов физическими методами. Те или иные процедуры назначаются в зависимости от стадии и фазы заболевания.
В острой фазе назначают:
- ультрафиолет (до 15 процедур);
- электрофорез (до 12 процедур).
В подострой фазе назначается:
- ДМВ-терапия (10 сеансов);
- лазерное облучение (30 процедур ежедневным курсом, в качестве профилактики – двухнедельные ежедневные курсы два раза в год);
- магнитотерапия (до 12 процедур).
Также важный компонент эффективного лечения – гимнастические упражнения. Они способствуют улучшению подвижности пораженных суставов, предотвращают образование спаек, из-за которых на запущенных стадиях больной совсем не может согнуть сустав. Выполнять упражнения нужно регулярно и ежедневно, не забывая и несмотря на тяжесть и боль, превозмогая ее. Всем ревматоидным больным раз в год также показано санаторно-курортное лечение.
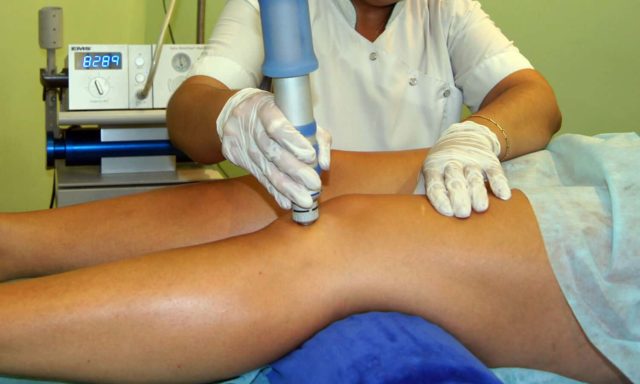
Физиотерапевтические процедуры
Соблюдение диеты тоже достаточно важный момент в терапии заболевания. Необходимо минимизировать употребление соли, белков и животного жира, а в периоды обострения – исключить алкоголь и сахар. Очень полезно включение в рацион кисломолочных продуктов, свежих фруктов и овощей, зелени, рыбы и злаковых культур.
Такое заболевание предполагает один из двух видов оперативных вмешательств:
- удаление разросшейся синовиальной оболочки;
- тотальное эндопротезирование, показанное при стойких нарушениях или полной утрате функций суставов.
В любом случае, конечной целью того или иного лечения в данном случае является недопущение инвалидизации.
Как помочь при ревматоидном артрите в домашних условиях?
Пытаясь предпринимать какие-то действия, направленные на облегчение состояния больного в домашних условиях, главное – не навредить.
- Ни в коем случае нельзя греть болезненный, а тем более – отекший сустав. Разрешено использование мази с НПВП в составе.
- Пораженный сустав можно и нужно зафиксировать эластичным бинтом или бандажом.
- Если у вас выявлен ревматоидный артрит, клинические рекомендации врача-ревматолога нужно выполнять строго обязательно.
Эффективная профилактика РА
Как таковых специфических методов профилактики не существует.
Немного снизить вероятность возникновения ревматоидного артрита возможно, если следовать следующим клиническим рекомендациям врачей, распространённым как в 2017 году, так и сейчас:
- не допускать переохлаждения организма;
- немедленно купировать любые возгорания очагов инфекционных заболеваний – своевременно лечить ОРВИ, тонзиллиты, кариес;
- избегать возникновения стрессов;
- если имеется наследственный фактор – еще более внимательно и бережно заботиться о своем здоровье;
- употреблять витамины, правильно питаться и отказаться от вредных привычек.
Безусловно, ревматоидный артрит – одно из тяжелейших недугов в человеческом организме. Неизученная этиология и невозможность полного излечения не дают особой надежды тем, кто им страдает. Однако, если проблема выявлена на ранней стадии и своевременно начато адекватное лечение, развитие заболевания можно существенно замедлить, не допустив снижения качества жизни. При первых же появлениях болей в суставах обязательно нужно обращаться к квалифицированному ревматологу.
Читайте также:


